Розацеа вокруг глаз лечение
 Офтальморозацеа, фото проявлений которой можно посмотреть ниже, является одним из подтипов распространенного хронического дерматологического заболевания – розацеа, выражающегося в стойком покраснении кожи и образовании высыпаний на лице. Наиболее часто данным недугом страдают женщины от 35 до 50 лет.
Офтальморозацеа, фото проявлений которой можно посмотреть ниже, является одним из подтипов распространенного хронического дерматологического заболевания – розацеа, выражающегося в стойком покраснении кожи и образовании высыпаний на лице. Наиболее часто данным недугом страдают женщины от 35 до 50 лет.
У более чем половины всех больных розацеа развиваются глазные проявления, тем не менее, серьёзные поражения роговицы, склеры и век встречаются лишь у небольшого числа пациентов.
Врачи-окулисты зачастую не наблюдают кожные проявления данной болезни, несмотря на то, что для нее характерны крайне плеоморфные критерии, состоящие из комбинации признаков, обнаруживающихся на лице: гиперемия кожи, появление телеангиэктазий и узелков либо пузырьков.
Розацеа глаз может опережать возникновение кожных проявлений на несколько лет, а может и протекать изолированно, без поражения кожи.
Точные причины развития данного заболевания до сих пор неизвестны. Считается, что на его появление влияет совокупность многих факторов: например, генетическая предрасположенность, эндокринные нарушения, недостаток витаминов. Во многих случаях болезни сопутствует патология ЖКТ.
Симптомы розацеа глаз
Одним из ключевых механизмов глазных проявлений при розацеа является нарушение функции мейбомиевых желез, приводящая к нарушению стабильности слезной пленки и как следствие к избыточному испарению слезной жидкости. В результате возникает так называемый синдром «сухого глаза».
Тяжесть поражения органа зрения никак не связана с выраженностью поражений кожи. Глазные симптомы розацеа, как правило, имеют легкую степень тяжести и заключаются обычно в развитии двух взаимосвязанных друг с другом процессов: воспаления век (блефарит) и соединительной оболочки глаз (хронический конъюнктивит).
Края век утолщаются и становятся неровными и гиперемированными. Из отверстий протоков мейбомиевых желез при надавливании пальцем на край века выделяется непрозрачный, иногда гранулярный или кашицеобразного вида материал. Выходные отверстия упомянутых желез могут быть закупорены пробками желтоватого цвета.
Глазные симптомы розацеа, фото которых можно увидеть ниже, проявляются весьма неспецифично.
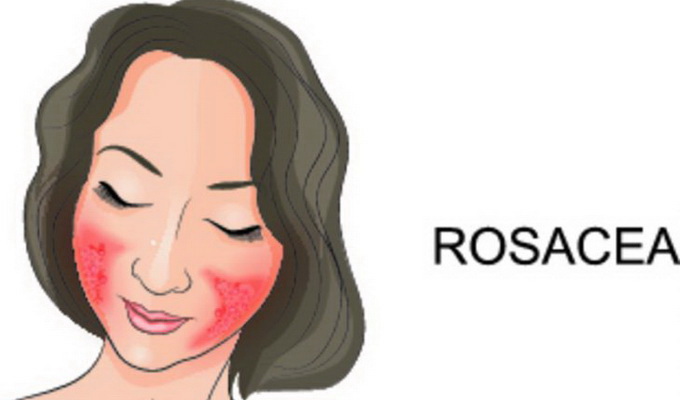
Они могут включать чувство жжения и инородного тела, могут быть в виде раздражения и зуда или выступить в виде колебания остроты зрения. Слизистая оболочка век может быть диффузно гиперемированной, однако возможно и отсутствие гиперемии. Большинство пациентов также жалуются на ощущение сухости в глазах.
Осложнения при офтальморозацеа
Осложнения офтальморозацеа включают фиброз конъюнктивы, что может привести к прогрессирующему укорочению сводов, а также к развитию сращения соединительной оболочки век и глаз или формированию аномального роста ресниц в сторону глазного яблока и как следствие к раздражению и травмам роговицы.
Возможно развитие воспаления роговицы (в том числе язвенного), воспаления склеры или эписклеры.
Редким, но, тем не менее, возможным осложнением является фликтенулезный кератоконъюнктивит.
В единичных случаях при запущенном лечении, развивается слепота.
Лечение офтальморозацеа: гигиена и массаж
Прежде всего, необходимо проинформировать больного о том, что за счет хронического течения лечение офтальморозацеа, без сомнения, будет длительным. Лечение офтальмологических проявлений должно сочетаться с параллельным специфическим лечением розацеа.
Также стоит заметить, что, несмотря на наличие эффективных методов терапии, неправильное лечение способно привести к развитию осложнений, угрожающих зрению.
Одним из главных моментов в лечении данной болезни является ежедневная гигиена век. Очень хороший эффект дают теплые компрессы, которые делают 1 раз в день на 10 минут. Это приводит к разогреванию жирового секрета и открытию выводных протоком мейбомиевых желез. Необходимо помнить, что более частые компрессы могут усилить раздражение век.
Обычно для компресса используют ватный тампон или марлю, смоченную в теплой воде, которую кладут на закрытое веко. По мере остывания их снова смачивают в воде.
Применяется также и массаж век. Для этого на указательные пальцы вымытых и разогретых в теплой воде рук наносится чуть-чуть шампуня (лучше детского) или немного бактерицидного мыла и растирается до образования пены. После этого пальцы размещаются на закрытые веки и совершаются энергичные массирующие горизонтальные и вертикальные движения (всего примерно 10 раз). Затем при помощи смоченного теплой водой марлевого тампона с век удаляются корочки и скопившееся отделяемое.
Медикаментозное лечение розацеа глаз
 Медикаментозное лечение розацеа глаз, в частности антибиотики, применяется лишь при прогрессирующем течении заболевания, когда имеется угроза для зрения. При этом чаще всего используется тетрациклин и его производные (например, доксициклин или окситетрациклин). Считается, что они наиболее эффективны при розацеа, в том числе при ее глазной форме.
Медикаментозное лечение розацеа глаз, в частности антибиотики, применяется лишь при прогрессирующем течении заболевания, когда имеется угроза для зрения. При этом чаще всего используется тетрациклин и его производные (например, доксициклин или окситетрациклин). Считается, что они наиболее эффективны при розацеа, в том числе при ее глазной форме.
Эта эффективность обусловлена не только оказываемым антивоспалительным действием, но также и способностью данных препаратов положительно влиять на функцию мейбомиевых желёз и способствовать стабилизации слезной плёнки. Происходит это за счет того, что эти средства подавляют образование бактериальных липаз – специальных ферментов, которые снижают выработку свободных жирных кислот и как следствие приводят к дестабилизации слезной пленки и к развитию воспаления.
Использование кортикостероидных капель показано на очень короткое время в случае выраженного обострения воспаления. Альтернативвой для стероидных средств при лечении розацеа у детей вполне могут стать циклоспорин и азитромицин.
Для того чтобы уменьшить дискомфорт, ощущение сухости и жжения хорошо подойдут препараты искусственной слезы.
Довольно эффективными в устранении поражений воспалительного характера при розацеа считаются производные витамина А. Но необходимо помнить, что они в состоянии привести к серьезной эритеме и блефароконъюнктивиту, а также способны увеличить телеангиэктазии и способствовать развитию тяжёлого кератита. Поэтому их применение возможно лишь в случаях, когда другие способы не дали результат.
Стоит сказать несколько слов и о хирургическом лечении офтальморозацеа. В частности, для устранения синдрома сухого глаза проводится так называемая окклюзия слёзных точек, т.е. их попросту закупоривают силиконовыми пробками, создавая тем самым препятствие оттоку слезы по естественным путям.
В тяжелых случаях розацеа глаз, когда развиваются незаживающие дефекты роговицы, хороший эффект дает использование амниотической мембраны, которой покрывают роговицу. Эта мембрана характеризуется антивоспалительным действием и способствует восстановлению роговицы.
При сквозном нарушении целостности роговицы в качестве хирургических методов лечения применяются такие как послойная или сквозная кератопластика, возможно также использование цианоакрилатного клея.
Статья прочитана 12 915 раз(a).
Источник
Поскольку причин появления розацеа на лице достаточно много, то и лечение может быть весьма разнообразным. Изначально специалисты направляют усилия на купирование симптомов и на лечение сопутствующих заболеваний ЦНС и ЖКТ. Начиная лечение розацеа, пациент должен понимать, что это не обычное кожное высыпание и не простой косметический дефект, а серьезное заболевание, на избавление от которого потребуется много времени.
При выборе эффективного лечения резацеа врач учитывает форму, стадию течения болезни, возраст пациента и индивидуальные особенности организма. В зависимости от вышеперечисленных факторов, больному могут быть назначены антибиотики или физиотерапевтические процедуры.
Антибиотики или гормоны
Как правило, для лечения розацеа на лице специалисты назначают препараты – крема и мази, в составе которых присутствуют антибактериальные компоненты, а также примочки с раствором борной кислоты и «болтушки», которые изготавливают в аптеке по рецепту врача. Этими средствами пациент должен регулярно обрабатывать пораженные участки кожи до тех пор, пока симптомы заболевания полностью не пройдут. По отзывам пациентов, лечение розацеа мазями и кремами дает неплохие результаты.
В борьбе с розацеа отлично себя показали антибиотики тетрациклиновой группы и метронидазол, помимо всего прочего уничтожающий клеща Demodex, которого некоторые специалисты связывают с развитием болезни. А вот гормональные препараты используют с осторожностью. Дело в том, что они дают быстрый положительный эффект, но этот результат очень кратковременный. После отмены гормональных препаратов, симптомы возвращаются в более тяжелой форме, а иногда болезнь перетекает в стероидную стадию. Следовательно, стероидную розацеа на лице лечить гормонами нельзя.
Для устранения сильного зуда специалист может назначить антигистаминные средства, а для укрепления стенок сосудов и избавления от звездочек – витаминные комплексы. Так как во время лечения пациент должен исключить из жизни все стрессовые факторы, то для нормализации его настроения могут быть назначены легкие седативные препараты например пустырник или валериана. В особо тяжелых случаях, когда причиной развития розацеа является психосоматика, возможно назначение антидепрессантов.
Физиотерапия
Лечение розацеа может быть дополнено различными физиотерапевтическими процедурами. Часто применяется электрокоагуляция – процедура, при которой пораженные участки кожи подвергаются воздействию электрического тока. Благодаря электрокоагуляции эффективно удаляются папулы, пустулы и телеангиоэктазии, но велик риск, что в местах обработки останутся небольшие шрамы от ожогов. Воздействие жидкого азота или криотерапия также могут использоваться для лечения симптомов розацеа.
После воздействия низких температур улучшается внешний вид кожи, пропадают папулы и пустулы. Лазерное лечение розацеа на лице — это предпочтительный метод лечения, при котором направленный луч оказывает тепловое воздействие на сосуд, разрушая его. Преимуществом лазерного лечения розацеа на лице является то, что положительный эффект проявляется быстро и во время проведения процедуры специалист не задевает здоровые участки кожи, как в случае с электрокоагуляцией. Результат до и после лечения розацеа лазером можно посмотреть на фото. Массаж – еще один способ избавиться от заболевания. Во время сеанса специалист легкими поглаживающими круговыми движениями массирует пораженные зоны, за счет чего улучшается отток лимфы и снижается отек тканей.
В особо сложных случаях, когда болезнь усугубилась абсцессом и фистулами пациенту может понадобиться хирургическое вмешательство для иссечения очагов и установки дренажа, улучшающего отток гнойных выделений.
Некоторые пробуют вылечить розацеа народными средствами. Однако, как показывает практика, такая терапия лишь на время снимает симптомы, и болезнь может вернуться в любой момент. Для лечения розацеа в домашних условиях используют настои, приготовленные из череды, ромашки, календулы, а также сок плодов клюквы. На основе настоек делаются примочки, которые могут снять отечность, убрать покраснения и шелушения, а также снизить проявление других симптомов заболевания. Главным условием при уходе за кожей и лечении розацеа является то, что используемые отвары должны быть охлажденными. Лекарственные травяные настои хорошо «работают» при лечении офтальморозацеа.
Какой бы метод терапии ни был выбран или назначен пациенту, кроме этого ему придется нормализовать свое питание. Соблюдение диеты при розацеа на лице – одно из основных условий для быстрого достижения положительного результата.
Диета при розацеа подразумевает исключение из рациона:
- Алкоголя;
- Чая, кофе и любых горячих напитков;
- Всех провоцирующих продуктов – острое, соленое, копченое, консервированное;
- Сладкого и сдобного;
- Фруктов, в частности груш, винограда, цитрусовых.
В некоторых случаях доктор может назначать лечебное голодание.
Пациентам рекомендуется включить в свой рацион:
- Зелень и овощи;
- Крупы;
- Кисломолочные продукты;
- Картофель;
- Яйца;
- Сухари;
- Нежирное мясо и рыбу, которые лучше всего готовить на пару.
По моим наблюдениям, период лечения и реабилитации тяжелее всего переносят женщины, ведь в это время не рекомендуется использовать привычные косметические средства:
- Очищать кожу можно только деликатным гипоаллергенным мягким молочком;
- Можно использовать органические масла, смягчающие кожу;
- Все косметические средства, используемые в этот период, должны быть самого лучшего качества;
- При подборе дневного и ночного крема лучше всего проконсультироваться с дерматологом.
Обратите внимание, что высыпания, гнойники, и алые пятна на коже ни в коем случае нельзя маскировать тональными кремами, так как они забивают поры и усиливают воспаление.
 Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Автор: врач-офтальмолог Курьянова Ирина Валентиновна
Дата публикации: 13.06.2019 15:29
Читайте также
- Розацеа на лице – причины возникновения
- Розацеа глаз симптомы
- Что такое офтальморозацеа-розацеа
Источник
Лечение розацеа глаз в большинстве случаев проходит достаточно легко. Длительный и неприятный курс может понадобиться лишь в запущенных случаях, когда пациент обратился к специалисту на поздней стадии болезни. Применение различных препаратов и назначение определенных лечебных процедур в большинстве случаев напрямую зависит от симптомов, которые наблюдаются у конкретного пациента.
В зависимости от характера поражений глаза могут применяться следующие средства лечения розацеа:
1. гели на основе метронидазола;
2. антибиотики для местного применения;
3. увлажняющие средства;
4. средства для улучшения обмена веществ;
5. противовоспалительные средства;
6. средства для обработки кожи.
Гели на основе метронидазола.
Гели на основе метронидазола применяются при офтальморозацеа в основном для борьбы с паразитирующим клещом Demodex folliculorum. Дело в том, что данный паразит в некоторых случаях является первопричиной розацеа. При этом почти в 90% случаев он обнаруживается и в ресничных ложах. Для обнаружения демодекоза глаз достаточно обычного микроскопического исследования. В качестве исследуемого материала берут по несколько ресниц с каждого века. Именно пациентам, у которых обнаруживается сопутствующий демодекоз, назначаются препараты на основе метронидазола.
В комплексном лечении офтальморозацеа применяются следующие препараты:
- демалан (мазь);
- Stop Demodex (гель для век);
- метрогил (гель для кожи 1%).
Выбор конкретного препарата, режим его применения и длительность курса лечения назначает лечащий врач индивидуально. Критериями успешности лечения является постепенное стихание симптомов и отрицательный анализ на Demodex folliculorum.
Антибиотики для местного применения.
Специфическая антибиотикотерапия при офтальморозацеа назначается при бактериальных конъюнктивитах. Дело в том, что расширение капилляров кожи, которое наблюдается при обыкновенных розовых угрях, практически никогда не становится причиной развития офтальморозацеа. Основной проблемой становятся вторичные инфекции, которые присоединяются к угревой сыпи. При несоблюдении профилактических мер и правил личной гигиены болезнетворные бактерии быстро попадают на слизистую оболочку глаза, приводя к бактериальным конъюнктивитам.
В лечении бактериальных конъюнктивитов применяются следующие препараты на основе антибиотиков:
- тобрамицин (капли);
- офлоксацин (капли);
- ципрофлоксацин (капли);
- тетрациклин (мазь 1%);
- эритромицин (мазь).
Данные лекарственные средства эффективны против наиболее распространенных возбудителей конъюнктивитов (стафилококки, стрептококки, синегнойная палочка). При отсутствии терапевтического эффекта необходимо провести антибиотикограмму (анализ, определяющий чувствительность микроорганизмов к конкретным антибиотикам), и повторить курс лечения с новым препаратом.
Увлажняющие средства.
Применение средств, увлажняющих глаз, обусловлено тем, что у пациентов с офтальморозацеа часто наблюдается синдром сухого глаза. Он является следствием поражения мейбомиевых желез, расположенных на ресничных концах век. Выводные протоки желез перекрываются вследствие отека кожи век, гипертрофии кожи или жизнедеятельности паразитов (при демодекозе). Из-за нарушения работы желез с поверхности глаза начинает быстрее испаряться жидкость, что и приводит к синдрому сухого глаза. Увлажняющие препараты представляют собой специальную жидкость, заменяющую секрет мейбомиевых и слезных желез. Они применяются до тех пор, пока не удастся устранить причину закрытия выводных протоков.
Препаратами, предназначенными для борьбы с синдромом сухого глаза, являются:
- систейн;
- оксиал;
- хило-комод.
Средства для улучшения обмена веществ.
Воспалительный процесс, который наблюдается при офтальморозацеа, приводит к нарушению местного обмена веществ. Из-за этого дефекты кожи век и слизистой оболочки глаз заживают медленнее, чем у здоровых людей. Для ускорения этого процесса, а также для питания тканей глаза существует ряд поддерживающих препаратов.
Средствами для локального улучшения обмена веществ и ускорения регенеративных процессов являются:
- тауфон 4%;
- эмоксипин 1%;
- солкосерил (глазной гель, применяемый при дефекте эпителия роговицы).
Противовоспалительные средства.
Одним из ключевых процессов при розацеа глаз является воспаление. Оно затрагивает как кожу в области глазниц, так и слизистые оболочки глаза. При интенсивном воспалительном процессе могут применяться кортикостероидные препараты. Однако их назначают лишь при исключительно острых формах воспаления и угрозе серьезных осложнений. Длительность применения таких средств не должна превышать нескольких дней.
Для длительного применения рекомендуют следующие противовоспалительные средства:
- индоколлир (индометацин);
- дикло-Ф (диклофенак);
- визидол.
Назначение этих препаратов помогает избежать распространения воспалительного процесса на роговицу, а также сбивает отек и восстанавливает функции мейбомиевых желез.
Средства для обработки кожи.
Для обработки пораженной кожи в области глаз применяются те же средства, что и для локальной борьбы с обычными формами розацеа. Чаще всего это мази на основе антибиотиков (эритромицин, тетрациклин). Они применяются, начиная с первых дней заболевания, и позволяют избежать развития бактериального конъюнктивита и последующих серьезных осложнений. Для улучшения обмена веществ на пораженных участках кожи можно с успехом применять и народные средства (компрессы из отваров и настоев лечебных растений).
В редких случаях по особым показаниям для лечения офтальморозацеа могут применяться и лазеры. Они помогают убрать некоторые косметические дефекты или снять гипертрофированный слой кожи в области глаз. Учитывая множество возможных комбинаций в лечении розацеа глаз, для конкретного выбора препаратов и процедур необходимо обратиться к врачу-офтальмологу.
Источник

