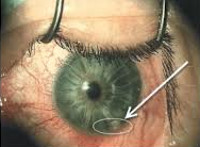
Роговица собирается в складки
Офтальмология
Амбулаторное лечение
Лимфотропная терапия
Диагностические исследования

Синдром сухого глаза (dry eyes syndrome) — представляет собой комплекс
признаков выраженного или скрыто протекающего роговичного или
роговично-конъюнктивального ксероза, возникающего на почве длительного нарушения
стабильности слезной пленки, тонким слоем покрывающей роговицу.
Особенностью синдрома сухого глаза является обилие субъективных симптомов,
выражающихся в разнообразных жалобах больных, на фоне относительно скудных
объективных проявлений. Это обстоятельство часто имеет следствием несвоевременную
диагностику рассматриваемого заболевания.
Наиболее частые жалобы больных синдромом сухого глаза — на ощущение «инородного тела» в глазу, чувство жжения в глазах, реже — сухости, светобоязнь. Характерно усиление выраженности этих симптомов при нахождении пациента в накуренном, задымленном помещении, при использовании тепловентиляторов, кондиционеров.
Специфическим субъективным признаком синдрома сухого глаза является неадекватная болевая реакция больного на закапывание ему вполне индифферентных глазных капель (левомицетина, дексаметазона и т. п.).
Объективные проявления синдрома сухого глаза заключаются в уменьшении или отсутствии слезных менисков (лучше заметны по краю нижнего века, в проекции роговицы), появлении скудного слизистого отделяемого в виде тянущихся нитей и различных включений в слезную пленку (глыбки слизи, эпителиальные клетки), заметных в свете щелевой лампы. У большинства пациентов с синдромом сухого глазаотсутствующий слезный мениск восполняется отечной бульбарной конъюнктивой, наползающей на свободный край нижнего века. В редких случаях при оттягивании нижнего века бульбарная конъюнктива медленно отлипает от тарзальной, а при движении глазного яблока на бульбарной конъюнктиве образуются складки, самостоятельно разглаживающиеся только через несколько секунд. Важным диагностическим критерием является стойкое прокрашивание флюоресцеином натрия и бенгальским розовым эпителия конъюнктивы и роговицы в пределах открытой глазной щели.
В тяжелых (и более редких) случаях синдром сухого глаза проявляется в виде «сухого» кератоконъюнктивита, нитчатого кератита, рецидивирующей эрозии роговицы, а также роговично-конъюнктивального ксероза на почве дефицита витамина А.
Функциональными признаками синдрома сухого глаза служат снижение слезопродукции (менее 15 мм по Ширмеру) и нарушение стабильности слезной пленки (время ее разрыва менее 10 с по Норну).
Причины синдрома сухого глаза разнообразны и чаще связаны с проявлениями женского и мужского климакса, аутоиммунными заболеваниями желез внешней секреции и коллагенозами (синдромы Сьёгрена, Стивенса — Джонсона и др.), наследственной комплексной дисфункцией вегетативной нервной системы (синдрома Райли — Дея), некоторыми диэнцефальными расстройствами и прочими подобными состояниями.
Встречаются и случаи симптоматического синдрома сухого глаза — на почве поражения поверхности глазного яблока при ожогах, пемфигусе конъюнктивы, трахоме и т. д., при блефарите (чаще мейбомиевом), лагофтальме и других заболеваниях переднего отдела глазного яблока.
В патогенезе синдрома сухого глаза имеют значение два фактора: снижение секреции компонентов слезной пленки (слезы, слизи и др.) и повышение ее испаряемости. Встречаются и случаи их сочетания. В результате стабильность слезной пленки и, следовательно, смачиваемость эпителия роговицы нарушается и развивается рассматриваемый клинический симптомокомплекс.
Синдром сухого глаза встречается в настоящее время у каждого третьего пациента, впервые обратившегося к офтальмологу.
В последние годы актуальность синдрома сухого глаза возросла в связи с его развитием у молодых людей, работающих за компьютером, а также с воздействием кондиционированного воздуха (т. н. глазной офисный синдром).
Первым наиболее полно клиническую картину «сухого» кератоконъюнктивита в 1933 г. описал шведский офтальмолог Henrick Conrad Sjogren (род. 1899). Однако это заболевание было известно и ранее, в связи с трахомой и недостаточностью витамина А.
Kopoвeнкoв P. И.
Источник
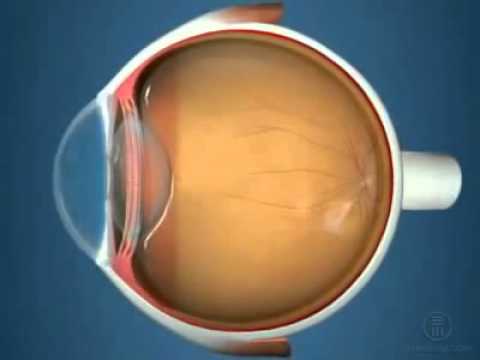
 Форма роговицы, наружной оболочки глазного яблока — шар, пять шестых которого составляет склера. Это плотная сухожильная ткань, со скелетными функциями.
Форма роговицы, наружной оболочки глазного яблока — шар, пять шестых которого составляет склера. Это плотная сухожильная ткань, со скелетными функциями.
Роговица глаза, занимает 1/6 часть передней фиброзной оболочки и является главной преломляющей средой оптической системы органа зрения, ее оптическая сила составляет примерно 44 диоптрии.
Такие свойства возможны за счет особенностей строения роговицы, которая представляет собой прозрачную бессосудистую ткань, имеющую упорядоченное строение и строго определенное содержание воды. В норме, роговичная ткань сферичная, прозрачная, блестящая и гладкая, с высочайшей чувствительностью.
Строение роговицы
Величина диаметра роговицы составляет в среднем 11,5 мм по вертикали и до 12 мм по горизонтали, его толщина неоднородна: в центре она имеет примерно 500 микрон, а на периферии, может достигать 1 мм.
Роговая оболочка включает 5 слоев: передний слой эпителия, боуменову оболочку, строму, десцеметову оболочку и слой внутреннего эндотелия.
- Передний эпителиальный слой представляет собой плоский многослойный неороговевающий эпителий, наделенный функцией защиты. Он устойчив к механическим воздействиям, быстро восстанавливается при повреждении. В связи со способностью эпителия к быстрой регенерации на нем не образуется рубцов.
- Боуменова оболочка, является бесклеточным слоем поверхности стромы. Ее поврежденная поверхность подвергается рубцеванию.
- Строма – роговичная ткань, занимающая около 90% ее толщины. Составляют ее правильно ориентированные коллагеновые волокна, в которых межклеточное пространство заполнено кератансульфатом и хондроитинсульфатом.
- Десцеметова оболочка – это базальная мембрана роговичного эндотелия, представляющая собой сеть тонких коллагеновых волокон. Служит надежным барьером для проникновения инфекции.
- Эндотелий роговицы – монослой клеток, имеющих гексагональную форму. Он выполняет одну из основных ролей в питании и поддержании функций роговицы, предотвращает набухание ее под влиянием ВГД. Не обладает способностью к регенерации. С возрастом, число его клеток постепенно уменьшается.

В иннервации роговицы принимают участие окончания первой ветви тройничного нерва. Процесс питания роговицы осуществляется за счет сети сосудов, а также нервов, слезной пленки и влаги передней камеры.
Защитная функция роговицы
Роговица – наружная защитная оболочка глаза, а потому, первая подвергается вредному воздействию окружающей среды: попаданию на ее поверхность механических частиц, влиянию взвешенных в воздухе химических веществ, движению воздуха, воздействию температур и пр.
Свойства защитной функции роговицы определяются ее высокой чувствительностью. Малейшее раздражение ее поверхности, к примеру частичкой пыли, вызывает у человека мгновенный безусловный рефлекс, выражающийся в смыкании век, усиленном слезотечение и светобоязни. Подобным образом, роговица защищает глаз от возможных повреждений. При закрывании век, глазные яблоки одновременно закатываются вверх и происходит обильное выделение слез, которые смывают мелкие механические частицы либо химические вещества с поверхности глаза.
Видео о строении роговицы глаза
Симптомы поражения роговицы при различных заболеваниях
Изменение формы роговицы и ее преломляющей силы
- Близорукость делает форму роговицы более крутой, по отношению к норме, это обуславливает большую ее преломляющую способность.
- Дальнозоркость, наоборот, уплощает роговицу и оптическая сила ее уменьшается.
- Астигматизм сопутствует неправильной форме роговицы, проявляясь в различных плоскостях.
- Существуют врожденные изменения роговичной формы — мегалокорнеа и микрокорнеа.
Повреждения поверхности роговичного эпителия:
- Точечные эрозии – небольшие по размеру дефекты эпителия, выявляемые при окрашивании флюоресцеином. Этот неспецифический признак заболеваний роговицы может наблюдаться при весеннем катаре, синдроме «сухого глаза», неадекватном подборе контактных линз, кератите, лагофтальме, иногда его вызывает токсическое действие местных офтальмологических препаратов.
- Отек эпителия роговицы — свидетельство повреждения эндотелиального слоя либо быстрого и значительного подъема ВГД.
- Точечный эпителиальный кератит — проявление вирусных инфекций глазного яблока. Для него характерны зернистые набухшие клетки эпителия.
- Нити – тонкие, в форме запятой, слизистые тяжи, связанные одной стороной с поверхностью роговицы. Выявляются при кератоконъюнктивите, синдроме сухости глаз, рецидивирующей эрозии роговой оболочки.
Повреждения роговичной стромы:
- Инфильтраты, представляют собой участки активного процесса воспаления в роговице. Могут иметь, неинфекционную (при ношении контактных линз) и инфекционную природу – бактериальные, грибковые, вирусные кератиты.
- Отек стромы, проявляющийся увеличением толщины роговой оболочки и снижением ее прозрачности. Наблюдается при кератитах, дистрофии Фукса, кератоконусе, повреждении эндотелия вследствие офтальмологических операций.
- Врастание сосудов (васкуляризация), становится проявлением исхода перенесенного воспалительного заболевания роговицы глаза.
- Повреждения десцеметовой оболочки.
- Складки – результат хирургической травмы.
- Разрывы могут появляться при травме роговицы, встречаются также при кератоконусе.
Диагностика патологий роговицы
- Биомикроскопия – осмотр роговой оболочки в свете щелевой лампы, позволяющий выявлять практически весь спектр заболеваний.
- Пахиметрия – измерение величины роговицы посредством ультразвукового прибора.
- Зеркальная микроскопия – фотографическое сканирование слоя роговичного эндотелия с подсчетом количества клеток и анализом его формы. В норме, плотность клеток составляет – 3000 на 1мм2.
- Кератометрия – исследование кривизны передней роговичной поверхности.
- Топография – компьютерное исследование, касающееся всей роговичной поверхности, с точным анализом ее формы и возможностями преломляющей силы.
- Микробиологические исследования — соскоб с поверхности (под капельной анестезией). При непоказательных результатах соскоба может быть выполнена биопсия роговицы.
Лечения заболеваний роговицы
При изменениях формы, а также преломляющей силы роговицы сопровождающих близорукость, дальнозоркость, астигматизм, должна проводиться коррекция зрения посредством очков, контактных линз либо рефракционных операций.
Стойкие помутнения, бельма роговицы устраняются проведением операции кератопластики, пересадки роговичного эндотелия.
В случае инфекции роговицы могут применяться антибактериальные, противовирусные или противогрибковые препараты, в зависимости от природы инфекционного агента. Кроме того, рекомендованы местные глюкокортикоиды, подавляющие воспалительную реакцию с ограничением процесса рубцевания. При поверхностных повреждениях роговой оболочки необходимы также препараты, ускоряющие регенерацию. При истощении слезной пленки используют увлажняющие и слезозаменяющие средства.
Источник
На всех сайтах клиник, где производится лазерная коррекция зрения, пишется, насколько это — «новый и поистине чудодейственный метод коррекции зрения», и как легко улучшить зрение этим «эффективным, безболезненным и гарантированным путем».
Но следует немного задуматься и вспомнить, что совершенства в природе нет, и что даже самый искусный снайпер не каждый раз попадает в «десятку». Вот тогда и возникает вопрос: чем мы рискуем? Какие осложнения, неизбежные для любой лечебной деятельности, могут нам грозить в случае неуспеха хирургического лечения близорукости, дальнозоркости и астигматизма? От чего зависит степень результативности проводимого, в данном случае, лечения? На эти вопросы, как правило, бравурные рекламные тексты сайтов не отвечают. Кстати, это первое противопоказание к сотрудничеству с офтальмоклиникой, поскольку честный человек, когда играет, то держит руки на столе, а порядочный врач всегда рассказывает о возможных осложнениях и путях их недопущения.
Итак, поговорим об осложнениях лазерной коррекции зрения.
Причин этому может быть множество. Врача и пациента может подвести лазерная медтехника; врач может подвести пациента; пациент может грубо нарушить рекомендации на предоперационный период и неправильно вести себя на операции, подводя сам себя.
Осложнения ФРК
Есть разные классификации осложнений. По времени появления, по причине возникновения, по локализации. Полагаю, здесь наиболее уместна классификация по степени влияния на результат лазерной коррекции.
Осложнения, ухудшающие (удлиняющие, делающие дискомфортным) период заживления, но не влияющие на окончательный результат коррекции:
— замедленная реэпителизация; (Плохо заживает)
— нитчатая эпителиокератопатия; (если очень упрощённо, то это — дефекты роговицы)
— отек роговицы; (отёк сопровождается на роговице снижением её прозрачости)
— временный птоз (временное опущение века);
— аллергия на применяемые лекарства; (про аллергию и её клинику знает каждый)
— легкая форма нарушения слезопродукции. (ощущение «песка» в глазу)
Осложнения, требующие интенсивного медикаментозного лечения для своего устранения, и иногда повторное вмешательство для устранения последствий:
— обострение герпетического кератита; (ярко выраженный воспалительный процесс со всеми его «прелестями»)
— выраженная степень нарушения слезопродукции. (очень сильное ощущение «песка» в глазу);
— помутнение роговицы (умными словами и терминами: хейз, субэпителиальная фиброплазия или флер) (легкая степень);
— бактериальный кератит. (воспаление роговицы, вызванное бактериями. Оч-ч-чень нехорошие ощущения, а иногда и прогноз)
Осложнения, требующие повторного вмешательства для своего устранения:
— неполное удаление эпителия;
— децентрация зоны абляции;
— недокоррекция;
— гиперкоррекция близорукости;
— регресс рефракционного эффекта;
— выраженное помутнение роговицы.
Суть проблемы простыми словами: сделали либо слишком сильную коррекцию, либо слишком слабую коррекцию, либо сделали частично, либо сделали не там, где это было нужно, либо близорукость через какое-то время по разным причинам вернулось; либо, казалось бы, сделали «там», «столько, сколько нужно», а роговица отчего-то мутная, отёчная, зрения «нет и неизвестно».
При ФРК, частота регресса рефракционного эффекта (то есть возвращение близорукости и иже с ней) колеблется от 2,5 до 30% в зависимости от степени исходного нарушения зрения пациента, а величина — в среднем от 0,5 до 3 Дптр.
Осложнения ЛАСИК
Осложнения, ухудшающие (удлиняющие, делающие дискомфортным) период заживления, но не влияющие на окончательный результат коррекции:
— повреждение эпителия роговицы векорасширителем или при маркировке; (порывистые движения пациента глазом или врача – векорасширителем)
— временный птоз (опущение века из-за избыточной травматизации при подготовке к операции. См предыдущий пункт);
— токсическое влияние на эпителий красителя или окраска подлоскутного пространства после маркировки; (аллергию никто не отменял. А лично Вы знаете, на что у Вас может быть аллергия? Вот именно!)
— дебрис (мусор, остатки испаренной лазером ткани роговицы под лоскутом, незаметные для пациента и рассасывающиеся со временем);
— врастание эпителия под лоскут (конечно, не вызывающее снижение зрения и дискомфорт, но факт есть факт);
— повреждение эпителиального пласта при формировании лоскута; (аппарат с дефектным микроножом, или пациент дёрнулся от испуга в процессе формирования лоскута, или врач излишне рьяно «взялся за штурвал»)
— краевая или частичная кератомаляция (рассасывание) лоскута роговицы; (будет кривой лоскут – будет кривое прохождение лучей через роговицу и не будет «гарантированного зрения»)
Осложнения, требующие интенсивного медикаментозного лечения для своего устранения и иногда повторного вмешательства для устранения последствий:
— кератиты. (сильное воспаление роговицы. О нём уже упоминал выше)
Осложнения, требующие повторного вмешательства для своего устранения:
— неправильная укладка лоскута роговицы;
— децентрация оптической зоны лазерной абляции;
— недокоррекция;
— гиперкоррекция;
— подворачивание края лоскута;
— смещение лоскута;
— врастание эпителия под лоскут (уже вызывающее снижение зрения и дискомфорт);
— дебрис (мусор под лоскутом роговицы, если находится в центре оптической зоны и влияет на остроту зрения).
«Недокоррекция и регресс (меньший рефракционный эффект операции или его снижение от запланированного более, чем на 0,5D) отмечались в 16% случаев операций лазерной коррекции. Из них повторные операции потребовались в 12,4%.» («Осложнения LASIK: анализ 12500 операций» К.Б. Першин, Н.Ф. Пашинова. «Современные медицинские технологии», Москва)
Осложнения, при которых применяются иные методы лечения:
— некачественный срез лоскута (децентрированный, неполный, тонкий, рваный, маленький, со стриями, полный срез лоскута); (Накладывается жёсткая контактная линза, а дальше — по состоянию)
— травматическое повреждение лоскута (отрыв или надрыв лоскута);
— синдром сухого глаза (хроническая форма).
Несколько подробнее о тех осложнениях, устранение которых возможно лишь с помощью повторного вмешательства.
Дебрис и врастание эпителия под лоскут
В процессе лазерного испарения вещества роговицы, образуются мельчайшие частицы, большинство из которых попадают в воздух. Вот откуда запах «гари» в операционной. Но небольшое количество этих частиц оседает обратно на роговицу. Конечно, роговицу промывают, но некоторые продукты лазерной абляции, вместе с отделяемым сальных желез (железы на краях век), тальком с перчаток хирурга и т. п., могут остаться под роговичным лоскутом. Такой «мусор» называют дебрисом (debris). Чаще всего он никоим образом не влияет на зрение и не беспокоит пациента и постепенно рассасывается. Если же дебрис достаточно большого размера, находится близко к центру оптической зоны роговицы и пациент замечает его как пятнышко в поле зрения, то тогда проводятся промывание подлоскутного пространства и повторная укладка лоскута. То же самое делают и при врастании эпителия (поверхностный клеточный слой роговицы) под лоскут.
Врастание происходит из-за недостаточного прилегания роговичного лоскута, неровных краев его или вследствие попадания клеток под лоскут во время операции. Клетки, попавшие во время операции, рассасываются сами. Эпителий же, который врастает под край роговицы, имеет связь с основным пластом и получает постоянную подпитку. Поэтому может прорасти довольно далеко. Это вызывает локальную приподнятость лоскута, чувство инородного тела у пациента, изменение рефракции в сторону роста астигматизма.
Неправильная укладка, подворачивание края или смещение лоскута
При недостаточном опыте хирурга лоскут может быть уложен неправильно (неровно, неравномерно). Или же пациент случайно может дотронуться до века и подвернуть край роговичного лоскута или сместить его. В таких случаях также проводится повторная укладка.
Лоскут со стриями — это лоскут, имеющий складки. Складки могут появиться как из-за нестандартной работы микрокератома или особенностей состояния роговицы, так и из-за механического воздействия на глаз в первые дни. Если лоскут был сдвинут с места, то, конечно, его надо заново уложить, но остатки складок (стрии) сохранятся. Стрии могут привести к снижению качества зрения по причине возникновения аберраций (об этом в следующей главе). Улучшить положение поможет второй этап лазерной коррекции.
Недокоррекция, гиперкоррекция, и иные проблемы «не так», «не там», «не настолько»
Каждый человек слишком индивидуален. Существует несколько гипотез, объясняющих иногда возникающие небольшие несоответствия между запланированным и полученным результатом лазерной коррекции.
Например, гидратация в тканях человека варьируется в довольно широком коридоре. Вы и сами знаете об этом. У некоторых людей лицо может отекать после сна. К вечеру могут отекать ноги, особенно у тех, кто стоит на одном месте весь рабочий день. Хуже того. У одного человека конституция рыхлая, ткани насыщены водой, а у другого — сухая, худая, и отеков у него почти никогда не бывает. И с роговицей у каждого по-разному. А вода поглощает ультрафиолет, в том числе и ультрафиолетовый эксимерный лазер. Поэтому при одинаково рассчитанной дозировке лазерного излучения у человека, имеющего рыхлую, водянистую роговицу, может получиться недокоррекция, так как много «съест» вода. А у человека с низкой плотностью воды в роговице может случиться гиперкоррекция, испариться больше, чем запланировано, микрометров толщины.
Или есть, например, научные работы, доказывающие на гистологическом уровне разницу в реакции роговицы на ЛАСИК. При формировании роговичного лоскута и испарении ткани роговицы удаляется часть соединительно-тканных микроволокон. Некоторые из оставшихся микроволокон, потерявших одно из мест своего прикрепления, съеживаются и утолщаются. Этот процесс имеет центробежный характер и может привести к незначительному, в 1-2 микрона, утолщению периферии роговицы, почти не влияющему на ее кривизну. Почти. Спрогнозировать степень этого влияния и выраженность этого процесса индивидуально в каждом случае невозможно.
Это лишь пара гипотез, пытающихся объяснить вероятность возникновения недокоррекции или гиперкоррекции. Но таких гипотез гораздо больше.
Что касается децентрации, то тут многое зависит от тонкостей проведенных диагностических манипуляций и индивидуальных особенностей расположения оптической оси глаза.
Кератит
Диффузный ламелярный кератит (ДЛК) коварен тем, что никто достоверно не знает причину его возникновения и не может его спрогнозировать и предупредить. На 2-4-й день после ЛАСИК появляется незначительный дискомфорт, сопровождающийся некоторым снижением зрения и туманом в одном глазу. Затем начинается постепенное прогрессирование этих симптомов.
Если ДЛК не начать лечить вовремя интенсивными курсами гормонотерапии, то можно потерять несколько строчек остроты зрения. Развившееся помутнение под роговичным лоскутом в оптическом центре роговицы удалить потом без последствий довольно сложно.
В общем, лазерная коррекция — дело хорошее. Но, — при показаниях к этому методу лечения; при тщательной личной подготовке к операции; при тщательном выборе клиники, которой вы собрались доверить свои глаза и при уверенности, что вам это надо.
Помните, что плохие очки можно выбросить в помойное ведро, старые контактные линзы найдут упокоение в том же помойном ведре, а вот при неудачке во время или после проведённой операции лазерной коррекции зрения, в сторону помойного ведра придётся нести ни что иное, как свои глаза.
Источник