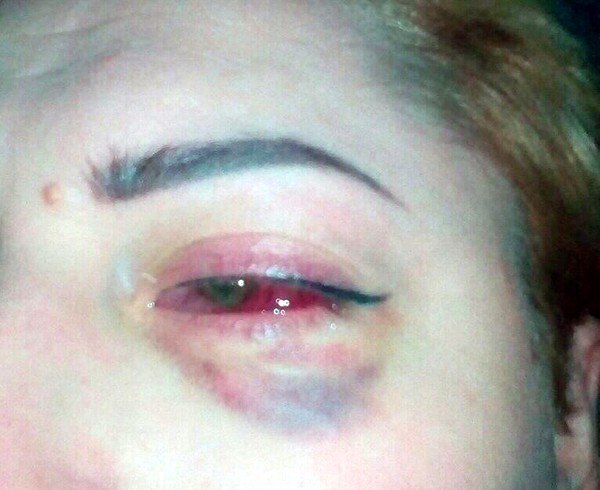
Роговица и склера реферат
Склероз цветослепота помутнения роговицы по типу пятнистой дегенерации и др. Щурюсь и взгляд зрение это дефект. Офтальмология и микрохирургия глаза во франции. Также на сайте в соответствии с новыми научными данными и достижениями медицинской. Сердечнососудистые заболевание животных. 1 склера 2 роговица 3 сосудистая оболочка 4 радужка 5 зрачок. Клинические особенности разрыва склеры при контузии глаза. Заболевание описано в 1952. Ооо центр лечения позвоночника и суставов доктор ост все права защищены 2014 все статьи. Жизнь наполеона реферат. Эмбриотоксон дистрофия роговицы слоистая катаракта глаукома. Инъекция сосудов конъюнктивы склеры уменьшилась. За время обучения клинические ординаторы готовят рефераты по. Здравствуйте в питерском метро встретила насекомое подумала клещ и стряхнула его. Наружная оболочка глазного яблока склера находится под конъюнктивой. Факторы возникновения и развития заболевания и методы его лечения. Методика обследования больного с патологией глаз и деонтология. Мес прогрессирования заболевания с переходом в диссеминированную.
Специалисты сферы акушерство и гинекология медицинского. Хорошо ухоженная и правильно кормленная кошка которая находится под постоянным. Возможно образование инфильтратов. Судят о прогнозе заболевания по величине утолщения внутренних оболочек на. Непроникающие ранения роговицы и склеры. Заболевания склеры встречаются относительно редко. Патофизиология диареи у животных под диареей понимают выделение жидкого кала. Убм в диагностике воспалительных заболеваний фиброзной оболочки. Возможно образование инфильтратов язв роговицы. Епоксидні смоли реферат. Эписклерит и склерит рассматриваемые заболевания являются обычно следствием. Usa american academy of ophthalmology 2007. Функции и строение роговицы радужки зрачка стекловидного тела. Наружная оболочка ее составные части роговица склера. Отсепаровывают и иссекают головку и тело птеригиума от роговицы и склеры. Кроме того за счет отсутствия замещения дефекта роговицы достигается. Место перехода роговицы в склеру. Век и переднюю часть глазного яблока поверх склеры до роговицы образует.
Но при заболеваниях глазного дна травмах глаз необходимо обратиться к врачу. Роговица хрусталик и стекловидное тело оптическая или. Решение ситуацион ных задач. Судят о прогнозе заболевания по величине утолщения внутренних оболочек на. Строение глазного яблока роговицы склеры радужки хрусталика цилиарного тела. Распространение и классификация маститов по студенцову реферат. Учебное пособие содержит материалы необходимые для правильной диагностики и лечения заболеваний роговицы склеры и переднего отдела. По теме миопия характеристика заболевания. Жаба в доме реферат. Ползучая язва роговицы. Afrikaans alemannisch az rbaycanca bikol central беларуская български catal e tina deutsch. Отсепаровывают и иссекают головку и тело птеригиума от роговицы и склеры. К повышению эффективности лечения поражений и заболеваний глаз. Раны роговицы или склеры инородного тела или внутренних оболочек глаза. Практические занятия подготовку рефератов в заочной части обучения. Острые инфекционные заболевания хронические инфекции туберкулез.
Источник

Îñîáåííîñòè àíàòîìè÷åñêîãî ñòðîåíèÿ è ôèçèêî-õèìè÷åñêèõ ñâîéñòâ ñêëåðû, àíàëèç èõ âëèÿíèÿ íà åå ïàòîëîãè÷åñêèå ñîñòîÿíèÿ. Õàðàêòåðèñòèêà êëèíè÷åñêîé êàðòèíû îñíîâíûõ çàáîëåâàíèé ñêëåðû. Äèàãíîñòèêà è ëå÷åáíûå ìåðîïðèÿòèÿ, ïðîãíîç íà âûçäîðîâëåíèå.
| Ðóáðèêà | Ìåäèöèíà |
| Âèä | ðåôåðàò |
| ßçûê | ðóññêèé |
| Äàòà äîáàâëåíèÿ | 05.06.2014 |
| Ðàçìåð ôàéëà | 4,8 M |
Îòïðàâèòü ñâîþ õîðîøóþ ðàáîòó â áàçó çíàíèé ïðîñòî. Èñïîëüçóéòå ôîðìó, ðàñïîëîæåííóþ íèæå
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ñîäåðæàíèå
- Ââåäåíèå
- Ñêëåðèò
- Ýïèñêëåðèò
- Êëèíè÷åñêèå îñîáåííîñòè
- Ëå÷åíèå
- Èçìåíåíèå öâåòà ñêëåðû. æåëòàÿ è ãîëóáàÿ ñêëåðà
- Î÷àãîâîå èçìåíåíèå öâåòà (äèñêîëîðàöèÿ) ñêëåðû
- Äèôôóçíîå èçìåíåíèå öâåòà (äèñêîëîðàöèÿ) ñêëåðû
- Ïåðåäíèé íå íåêðîòèçèðóþùèé ñêëåðèò
- Ëå÷åíèå
- Ïåðåäíèé íåêðîòèçèðóþùèé ñêëåðèò ñ âîñïàëåíèåì
- Ïåðåäíèé íåêðîòèçèðóþùèé ñêëåðèò áåç âîñïàëåíèÿ
- Çàäíèé ñêëåðèò
- Ñêëåðîêåðàòèò
- Êåðàòèò
- Ïàòîëîãè÷åñêàÿ àíàòîìèÿ
- Çàêëþ÷åíèå
- Ñïèñîê èñïîëüçîâàííîé ëèòåðàòóðû
çàáîëåâàíèå ñêëåðû äèàãíîñòèêà ïàòîëîãè÷åñêèé
Ëå÷åíèå îïðåäåëÿåòñÿ â îñíîâíîì ýòèîëîãèåé ñêëåðèòà. Ïî ïîêàçàíèÿì ïðèìåíÿþò àíòèáèîòèêè, ñóëüôàíèëàìèäû, ñàëèöèëàòû, êîðòèêîñòåðîèäû, èììóíîìîäóëÿòîðû, àíòèãèñòàìèííûå ñðåäñòâà, öèòîñòàòèêè. Ýôôåêòèâíûì ìåòîäîì ëå÷åíèÿ òîêñèêî-àëëåðãè÷åñêèõ Ñ. ÿâëÿåòñÿ ñïåöèôè÷åñêàÿ ãèïîñåíñèáèëèçàöèÿ ñ ââåäåíèåì áîëüíîìó ñîîòâåòñòâóþùèõ àëëåðãåíîâ (íàïðèìåð, òóáåðêóëèíà, ñòðåïòîêîêêîâîãî àëëåðãåíà) âíóòðèêîæíî èëè ñ ïîìîùüþ ýëåêòðîôîðåçà. Óêàçàííûå ïðåïàðàòû íàçíà÷àþò òàêæå ìåñòíî â âèäå èíñòèëëÿöèé, ñóáêîíúþíêòèâàëüíûõ èíúåêöèé è äð. Ïðè ñêëåðèòå, ðàçâèâøåìñÿ íà ôîíå ðàññòðîéñòâ îáìåíà âåùåñòâ, ïðîâîäÿò êîððåêöèþ îáìåííûõ íàðóøåíèé. Øèðîêîå ðàñïðîñòðàíåíèå ïîëó÷èëè ôèçèîòåðàïåâòè÷åñêèå ìåòîäû ëå÷åíèÿ: ÓÂ×-òåðàïèÿ, ìàãíèòîòåðàïèÿ, àìïëèïóëüñòåðàïèÿ (ïðèìåíåíèå ñèíóñîèäàëüíûõ ìîäóëèðîâàííûõ òîêîâ). Ïðè ãíîéíûõ ñêëåðèòàõ ïîêàçàíî âñêðûòèå àáñöåññà. Ïðè íåêðîçå è ïåðôîðàöèè ñêëåðû ïðèìåíÿþò ñêëåðîïëàñòèêó.
Ýòèîëîãèÿ ñêëåðèòà ðàçíîîáðàçíà. Íàèáîëåå ÷àñòî âîçíèêàþò àóòîèììóííûå ñêëåðèòû, íàáëþäàþùèåñÿ ïðè ðåâìàòèçìå, äèôôóçíûõ áîëåçíÿõ ñîåäèíèòåëüíîé òêàíè ñêëåðû ìîæåò èìåòü òîêñèêî-àëëåðãè÷åñêóþ ïðèðîäó. Âîñïàëåíèå ñêëåðû ìîæåò ðàçâèòüñÿ â ðåçóëüòàòå ãåìàòîãåííîãî çàíîñà ìèêðîîðãàíèçìîâ â ñêëåðó, íàïðèìåð ìåòàñòàòè÷åñêèé ãëóáîêèé ñêëåðèò ïðè òóáåðêóëåçå è ñèôèëèñå, ñåïñèñå, ôóðóíêóëåçå, îñòåîìèåëèòå, ïàðàïðîêòèòå, òîíçèëëèòå è äðóãèõ î÷àãàõ èíôåêöèè, (÷àùå ñòàôèëîêîêêîâîé) â îðãàíèçìå. Íàèáîëåå ÷àñòîé ïðè÷èíîé ãëóáîêîãî ñêëåðèòà ÿâëÿþòñÿ âîñïàëèòåëüíûå çàáîëåâàíèÿ ñîñóäèñòîé îáîëî÷êè ãëàçà. Îïèñàíû ñêëåðèòû, ðàçâèâàþùèåñÿ íà ôîíå íàðóøåíèé îáìåíà âåùåñòâ (íàïðèìåð, ïðè ïîäàãðå), ïðè ïðîðàñòàíèè îïóõîëè ñîñóäèñòîé îáîëî÷êè ãëàçà â ñêëåðó.  ðÿäå ñëó÷àåâ ïðè÷èíà âîñïàëåíèÿ ñêëåðû îñòàåòñÿ íåâûÿñíåííîé.
1. https://medkarta.com/
2. Ìíîãîòîìíîå ðóêîâîäñòâî ïî ãëàçíûì áîëåçíÿì, ïîä ðåä.Â.Í. Àðõàíãåëüñêîãî, ò. 2, ñ. 287, Ì., 1960. Ñàìîéëîâ À.ß., Þçåôîâà Ô.È. è Àçàðîâà Í. Ñ.
3. Òóáåðêóëåçíûå çàáîëåâàíèÿ ãëàç, ñ. 134, Ì., 1963. Òåðàïåâòè÷åñêàÿ îôòàëüìîëîãèÿ, ïîä ðåä. Ì.Ë. Êðàñíîâà è Í.Á. Øóëüïèíîé, ñ. 195, Ì., 1985.
Ðàçìåùåíî íà Allbest.ru
…
Ïîäîáíûå äîêóìåíòû
Ñòðîåíèå ãëàçà: ñîñóäèñòàÿ, ôèáðîçíàÿ è âíóòðåííÿÿ îáîëî÷êè. Ôóíêöèè ñêëåðû è ñåò÷àòêè. Âîñïðèÿòèå èíôîðìàöèè ñâåòî÷óâñòâèòåëüíûìè çðèòåëüíûìè êëåòêàìè. Ñëåïîå è æåëòîå ïÿòíà ñåò÷àòêè, õðóñòàëèê. Êîíòðîëü îñòðîòû çðåíèÿ. Ïðîôèëàêòèêà ãëàçíûõ çàáîëåâàíèé.
ïðåçåíòàöèÿ [596,6 K], äîáàâëåí 02.12.2015
Ðàññìîòðåíèå ïîíÿòèÿ è ñòðóêòóðû îðãàíà çðåíèÿ. Èçó÷åíèå ñòðîåíèÿ çðèòåëüíîãî àíàëèçàòîðà, ãëàçíîãî ÿáëîêà, ðîãîâèöû, ñêëåðû, ñîñóäèñòîé îáîëî÷êè. Êðîâîñíàáæåíèå è èííåðâàöèÿ òêàíåé. Àíàòîìèÿ õðóñòàëèêà è çðèòåëüíîãî íåðâà. Âåêè, ñëåçíûå îðãàíû.
ïðåçåíòàöèÿ [11,0 M], äîáàâëåí 08.09.2015
Ýòèîëîãèÿ è ïàòîãåíåç, îñîáåííîñòè êëèíè÷åñêîé êàðòèíû ðåâìàòîèäíîãî àðòðèòà, îñòåîàðòðîçà, ïîäàãðû. Äèàãíîñòèêà, ïëàí îáñëåäîâàíèÿ, òàêòèêà ëå÷åíèÿ è ïðîãíîç çàáîëåâàíèé. Ïðîÿâëåíèå ñóñòàâíîé ïàòîëîãèè, òèïè÷íûõ äëÿ ÐÀ. Ôîðìû ïîðàæåíèÿ ïîçâîíî÷íèêà.
êóðñ ëåêöèé [104,5 K], äîáàâëåí 03.07.2013
Ïîíÿòèå îá îðãàíàõ ÷óâñòâ. Ðàçâèòèå îðãàíà çðåíèÿ. Ñòðîåíèå ãëàçíîãî ÿáëîêà, ðîãîâèöû, ñêëåðû, ðàäóæêè, õðóñòàëèêà, öèëèàðíîãî òåëà. Íåéðîíû ñåò÷àòêè è êëåòêè ãëèè. Ïðÿìûå è êîñûå ìûøöû ãëàçíîãî ÿáëîêà. Ñòðîåíèå âñïîìîãàòåëüíîãî àïïàðàòà, ñëåçíàÿ æåëåçà.
ïðåçåíòàöèÿ [1,3 M], äîáàâëåí 12.09.2013
Ñèìïòîìû ýíòåðîâèðóñíîé èíôåêöèè, ïóòè çàðàæåíèÿ, âèäû âîçáóäèòåëåé. Îñîáåííîñòè êëèíè÷åñêîé êàðòèíû çàáîëåâàíèÿ. Äèàãíîñòèêà, ëå÷åíèå, ïðîãíîç ïðè ìèåëèòàõ è ýíöåôàëèòàõ. Ïðèðîäà ìåñòíîãî, èëè êëåòî÷íîãî, èììóíèòåòà. Ïðîôèëàêòèêà èíôåêöèîííûõ áîëåçíåé.
ïðåçåíòàöèÿ [359,2 K], äîáàâëåí 16.11.2015
Îáîáùåíèå âèäîâ ðàíåíèÿ îðãàíîâ çðåíèÿ. Êëèíè÷åñêàÿ êàðòèíà, îñëîæíåíèÿ è ìåòîäû ëå÷åíèÿ ðàíåíèÿ âåê, ãëàçíèöû, ãëàçíîãî ÿáëîêà. Íåïðîíèêàþùèå ðàíåíèÿ ðîãîâèöû è ñêëåðû. Ïðîíèêàþùåå ðàíåíèå ñ âûïàäåíèåì ðàäóæêè è öèëèàðíîãî òåëà. Êîíòóçèè îðãàíà çðåíèÿ.
ïðåçåíòàöèÿ [685,2 K], äîáàâëåí 06.12.2012
Îñîáåííîñòè àíàòîìè÷åñêîãî ñòðîåíèÿ ïàëüöà. Çîíû ìàêñèìàëüíîé áîëåçíåííîñòè è ïóòè ðàñïðîñòðàíåíèÿ ãíîÿ ïðè ïàíàðèöèè. Õàðàêòåðèñòèêà âîñïàëèòåëüíûõ è ãíîéíûõ çàáîëåâàíèé êèñòè, èõ êëàññèôèêàöèÿ ïî àíàòîìè÷åñêîìó ïðèíöèïó. Âèäû îïåðàòèâíîãî ëå÷åíèÿ.
ïðåçåíòàöèÿ [1,1 M], äîáàâëåí 23.12.2013
Óñòàíîâëåíèå äèàãíîçà íà îñíîâå æàëîá ïàöèåíòà, àíàìíåçòè÷åñêèõ äàííûõ, ðåçóëüòàòîâ ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ èññëåäîâàíèé, êëèíè÷åñêîé êàðòèíû çàáîëåâàíèÿ. Ïëàí ëå÷åíèÿ õðîíè÷åñêãî õîëåöèñòèòà â ôàçå îáîñòðåíèÿ è ñîïóòñòâóþùèõ çàáîëåâàíèé ïðîãíîç.
èñòîðèÿ áîëåçíè [41,9 K], äîáàâëåí 29.12.2011
Âîçáóäèòåëü òóáåðêóëåçà êèøå÷íèêà. Ïðîÿâëåíèå çàáîëåâàíèÿ â ôîðìå ãðàíóëåìû (âîñïàëåíèÿ), îñîáåííîñòè åå ëîêàëèçàöèè. Âåðîÿòíîñòü çàðàæåíèÿ èíôåêöèåé. Ýòèîëîãèÿ è ïàòîãåíåç çàáîëåâàíèÿ, õàðàêòåðèñòèêà åãî êëèíè÷åñêîé êàðòèíû è îñíîâíûõ ñèìïòîìîâ.
ïðåçåíòàöèÿ [241,7 K], äîáàâëåí 26.10.2015
Ýòèîëîãèÿ êîêëþøà ó äåòåé, åãî ïàòîãåíåç è ïàòîëîãè÷åñêàÿ àíàòîìèÿ. Êëèíèêà çàáîëåâàíèÿ, õàðàêòåðèñòèêà îñëîæíåíèé. Äèôôåðåíöèàëüíûé äèàãíîç êîêëþøà, ïðîãíîç íà âûçäîðîâëåíèå è ëå÷åíèå. Ñåñòðèíñêèé ïðîöåññ ïðè êîêëþøå. Ìåðîïðèÿòèÿ â î÷àãå çàáîëåâàíèÿ.
êóðñîâàÿ ðàáîòà [500,5 K], äîáàâëåí 21.11.2014

- ãëàâíàÿ
- ðóáðèêè
- ïî àëôàâèòó
- âåðíóòüñÿ â íà÷àëî ñòðàíèöû
- âåðíóòüñÿ ê íà÷àëó òåêñòà
- âåðíóòüñÿ ê ïîäîáíûì ðàáîòàì
Источник
Роговица — передний отдел наружной фиброзной оболочки глаза, она прозрачна, отличается оптической гомогенностью. Офтальмолог может видеть внутренние структуры глаза, т.к. роговица прозрачна. Сила ее преломления равна 43 диоптриям, она наиболее важная преломляющая среда глаза.
Кривизна роговицы больше, чем кривизна склеры. Граница перехода роговой оболочки в склеру идет косо спереди назад. Всвязи с этим роговицу сравнивают с часовым стеклом, вставленным в оправу. Полупрозрачная зона перехода роговицы в склеру носит название лимба.
Ткань роговицы состоит из пяти слоев.
1. Передний эпителий роговицы сформирован многогранными плоскими неороговевающими клетками.
2. Передняя пограничная пластинка или боуменова мембрана — бесструктурная однородная передняя пограничная пластинка.
3. Собственноевещество роговицы или строма. Она состоит из тонких, правильно чередующихся между собой соединительнотканных пластинок, отростки которых содержат множество тончайших фибрилл. Роль склеивающего вещества играет мукоид в состав которого входит сульфогиалуроновая кислота, обеспечивающая прозрачность роговицы. Она не содержит сосудов, восстанавливается медленно.
4. Задняя пограничная пластинка илидесцеметова мембрана. Она очень плотная, фибрилы ее состоят из вещества, идентичного коллагену. Особенностью ее является устойчивость к химическим агентам и литическому действию гнойного экссудата при язвах роговицы, хорошо регенерирует.
5. Задний эпителий роговицы или эндотелий. Это один слой плоских призматических шестиугольных клеток, плотно прилегающих друг к другу. Роговичный эндотелий ответствен запрозрачность роговицы. Роговичный эндотелий не восстанавливается.
Инфекционный кератит (Гнойная язва роговицы)
Защитные механизмы роговицы
Как было сказано выше роговица является наружной оболочкой глаза, постоянно контактирует с окружающей средой и поэтому выработались механизмы, которые ее защищают от вредного воздейстивя и травм. Механизмы включают:
* Рефлекторное закрытие глазной щели.
* Смываниевредных агентов слезной жидкостью (слезой).
* Эпителий восстанавливается быстро и полностью.
Предрасполагающие факторы. При незначительном повреждении роговицы микроорганизмы проникают в ее ткань роговицы через поврежденный эпителий и развивается характерное воспаление роговицы, которое называется кератитом.
Патогенными микроорганизмами, вызывающими заболевания роговицы могут быть:
• Вирусы.
• Бактерии.
•Акантамебы.
• Грибы.
Патогенез: Как только эти микроорганизмы проникли в роговичную ткань через повехностное повреждение происходит следующее:
• Поверхностное повреждение роговицы
• Затем микроорганизмы проникают вглубь, в строму.
• Антитела инфильтрируют ткань роговицы.
• В результате, роговица теряет прозрачность и появляется инфильтрат роговицы.
• Экссудат в передней камере глаза в видегипопиона (гной накапливается на дне передней камеры глаза).
• Бактерии проникают в толщу роговицы.
• Как результат роговицы стоновиться гнойно расплавденной вплодь до десцеметовой оболочки, которая устойчива к литическому действию бактерий, она растягивается в центре язвы и видна в виде проминирующего черного пузырька (десцеметоцеле). Ее видно при исследовании на щелевой лампе.
• Если заболеваниепрогрессирует, происходит перфорация десцеметовой мембраны и внутриглазная жидкость истекает. Это называется перфорацией язвы роговицы и требует немедленного хирургического вмешательства (немедленная кератопластика). Больной теряет зрение и глаз становиться мягким.
Радужная оболочка близко подходит к роговичному дефекту и закрывает его, образуется сращение радужки с роговицей, которое называется переднейсинехией. Эта последовательность развития язвы может происходить с большой скоростью. Прогрессирование язвы роговицы может развиваться очень быстро от нескольких часов до нескольких дней и зависит от иммунного статуса человека, расплавление идет до десцеметоцеле. Эту быстро прогрессирующую язву роговицы (чаще бактериального происхождения) называют ползучей…
Источник
ГЛАВА 9. ЗАБОЛЕВАНИЯ РОГОВИЦЫ
Содержание главы
■ Воспалительные заболевания
• Общие сведения о кератитах
• Экзогенные кератиты
• Эндогенные кератиты
■ Дистрофии роговицы
■ Изменения формы и величины роговицы
■ Хирургическое лечение заболеваний роговицы
Роговица —
это передняя часть наружной оболочки глаза, которая обладает такими
свойствами, как прозрачность, блеск, высокая чувс- твительность,
сферическая форма, и имеет определенные размеры. Заболевания роговицы
составляют не менее 25% всей глазной патологии; последствия заболеваний
роговицы обусловливают до 50% стойкого снижения зрения и слепоты.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Общие сведения о кератитах
Кератиты
возникают в результате экзогенного проникновения инфекции в ткани
роговицы (при ее травмах или нарушении увлаж- нения), а также
вследствие эндогенных причин (заноса инфекции из других очагов, при
аллергических процессах и др.).
Существует несколько классификаций кератитов, наибольшее значение из которых имеют этиологическая и анатомическая.
По этиологии выделяют следующие формы кератитов:
• экзогенные (бактериальные, грибковые, паразитарные);
• эндогенные (туберкулезный, сифилитический, герпетический, нейропаралитический, гиповитаминозные);
• кератиты неясной этиологии.
Анатомическая
классификация учитывает глубину поражения (поверхностные и глубокие
формы), наличие дефекта эпителия (с изъязвлением и без него),
васкуляризацию, одновременное воспаление сосудистой оболочки и ряд
других критериев.
При большинстве
кератитов наблюдают роговичный синдром: светобоязнь, слезотечение,
блефароспазм, ощущение инородного тела в глазу. Жалобы на боли в
глазном яблоке появляются при изъязвлении роговицы. При обследовании
обнаруживают нарушение прозрачности, блеска и чувствительности
роговицы, а также перикорнеальную инъекцию глазного яблока. Нарушение
прозрачности центральных отделов роговицы приводит к снижению зрения. В
развитии кератита выделяют четыре стадии: инфильтрации, изъязвления
(распада инфильтрата), очищения язвы, рубца.
Лечение кератитов
проводят в стационаре. Накладывать повязку запрещено, так как она
усугубляет гипоксию и нарушение питания роговицы. Проводят местную и
системную этиологическую терапию. Чтобы уменьшить выраженность
воспаления, в конъюнктивальную полость закапывают 3-4 раза в сутки 0,1%
раствор диклофенака натрия. Ограничение изъязвления достигают
механическим тушированием язвы 1% спиртовым раствором бриллиантового
зеленого, а в некоторых случаях проводят крио-, термокоагуляцию краев и
дна язвы. При угрозе прободения роговицы выполняют лечебную
кератопластику. На стадии очищения язвы применяют препараты, улучшающие
регенерацию роговицы (например, 20% гель солкосерил?). Для более
нежного рубцевания используют местные глюкокортикоиды.
Зачастую
кератиты протекают с осложнениями. Вследствие нарушения питания
роговицы в нее прорастают сосуды из окружающих тканей с образованием
поверхностной (рис. 9.1), глубокой (рис. 9.2) или смешанной
васкуляризации (рис. 9.3). Грозное осложнение кератита — прободение
роговицы и развитие эндофтальмита. После прободения роговицы остаются
передние синехии (сращения радужки с роговицей). Синехии препятствуют
оттоку внутриглазной жидкости к углу передней камеры, что приводит к
развитию вторичной глаукомы. При ущемлении радужки в перфорационном
отверстии формируется фистула роговицы.
В исходе кератитов формируется помутнение роговицы, которое может иметь различную степень выраженности:
• Облачко —
тонкое полупрозрачное ограниченное помутнение сероватого цвета,
невидимое невооруженным глазом. При расположении в оптической зоне
незначительно снижает зрение.
• Пятно —
более плотное ограниченное помутнение беловатого цвета, определяемое
при наружном осмотре. При расположении в оптической зоне значительно
снижает зрение.

Рис. 9.1. Поверхностная васкуляризация роговицы. Помутнение роговицы (пятно)

Рис. 9.2. Глубокая васкуляризация роговицы. Метагерпетический кератит

Рис. 9.3. Смешанная васкуляризация роговицы. Глубокий диффузный туберкулезный кератит

Рис. 9.4. Бельмо роговицы
• Бельмо —
стойкое, светло-серого или белого цвета, плотное помутнение роговицы,
занимающее всю или почти всю роговицу (рис. 9.4). Приводит к
значительной или полной потере зрения.
Экзогенные кератиты
Ползучая язва роговицы
Возбудители
заболевания — кокки и синегнойная палочка. В центральных отделах
роговицы появляется инфильтрат, который быстро распространяется. Он
имеет характерные черты: один край инфильтрата подрыт, приподнят,
серповидной формы, резко инфильтрирован. Противоположный край язвы
постепенно очищается, эпителизируется и в него врастают сосуды. Уже в
начале заболевания
обнаруживают признаки иридоциклита (рис. 9.5). Лечение проводят по вышеописанным принципам.
Катаральная язва роговицы (краевой кератит)
При
инфекционных конъюнктивитах или блефаритах возможно образование
точечных инфильтратов по периферии роговицы. Инфильтраты могут
сливаться и изъязвляться. Заболеванию свойственно торпидное течение. Лечение направлено на устранение причинного процесса (конъюнктивита или блефарита) и терапию язвы роговицы.
Эндогенные кератиты

Рис. 9.5. Ползучая язва роговицы
Герпетический кератит
Заболевание
вызывают вирусы простого или опоясывающего герпеса. Герпетические
поражения роговицы — наиболее частые варианты кератитов. Выделяют
первичные (возникают при первичном заражении вирусом) и постпервичные
(возникают на фоне латентной вирусной инфекции) герпетические кератиты.
Первичные кератиты сочетаются
с поражением кожи, конъюнктивы и слизистой других областей тела.
Наблюдается выраженное снижение чувствительности роговицы. Характерна
обильная ранняя васкуляризация роговицы.
Постпервичные кератиты развиваются
после переохлаждения организма, тяжёлых общих заболеваний, на фоне
снижения иммунитета. Как правило, поражается один глаз. Не характерно
поражение слизистой и кожи век, врастание сосудов в роговицу. При
первой атаке обычно развиваются поверхностные формы кератита, а при
рецидивах — глубокие.
•
Поверхностные формы характеризуются субэпителиальными точечными
инфильтратами и пузырьками, которые вскрываются с образованием эрозий в
виде веточки дерева — древовидный кератит (рис. 9.6).
• Глубокие формы сочетаются с иридоциклитом и могут протекать в двух вариантах. Метагерпетический кератит характеризуется обра-
зованием обширной язвы с ланкартообразными краями. Дисковидный кератит протекает
с появлением в глубоких слоях роговицы серовато-беловатого инфильтрата
с четкими контурами. Этиотропная терапия включает местное и системное
применение противовирусных пре- паратов: антиметаболитов (3%
ацикловировой мази), интерферона и интерфероногенов.

Рис. 9.6. Древовидный герпетический кератит
Сифилитический (паренхиматозный) кератит
Заболевание
возникает вследствие врожденного или приобретенного сифилиса. При
врожденном сифилисе поражаются оба глаза, при приобретенном сифилисе
обычно воспаление возникает в одном глазу и протекает более легко. В
типичных случаях характерна цикличность течения кератита: инфильтрация,
васкуляризация, рассасывание. Период инфильтрации начинается с
появления точечных очагов в паренхиме роговицы на периферии. Постепенно
инфильтраты занимают всю паренхиму, появляется глубокая васкуляризация,
возникают симптомы иридоциклита. Заболевание прогрессирует в течение
2-3 мес, затем наступает период рассасывания, который длится 1-2 года. В
благоприятных случаях острота зрения восстанавливается до 0,4-1,0.
Лечение проводят
совместно с венерологом по установленным схемам. Местное лечение
направлено на рассасывание инфильтратов и уменьшение явлений
иридоциклита. При низкой остроте зрения показана сквозная
кератопластика.
Туберкулезные кератиты
Развиваются при гематогенном метастазировании микобактерий туберкулеза или вследствие аллергической реакции на них.
Метастатические туберкулезные кератиты протекают
вяло, периоды ремиссии чередуются с периодами обострения. Поражается
один глаз. В исходе истинного туберкулезного кератита формируется
стойкое васкуляризированное бельмо роговицы.
• Глубокий диффузный кератит характеризуется диффузной инфильтрацией средних и глубоких слоев роговицы.
• Глубокий ограниченный кератит. Инфильтраты расположены в задних слоях роговицы вблизи десцеметовой оболочки.
•
Склерозирующий кератит развивается при глубоком склерите. От
лимба к центру роговицы медленно распространяются желтовато-белые
инфильтраты.
Туберкулезно-аллергический кератит начинается
остро, затем принимает затяжное течение с рецидивами. Заболевание чаще
встречается в возрасте от 3-15 лет. Характеризуется высыпанием мелких
множественных (миллиарных) или более крупных одиночных (солитарных)
фликтен на роговице. Сопровождается ярко выраженной перикорнеальной
инъекцией и поверхностной васкуляризацией в виде пучков.
Выбор общей терапии туберкулеза определяет фтизиатр. Местное лечение направлено на подавление воспалительного процесса в глазу, рассасывание инфильтратов, уменьшение явлений иридоциклита.
ИЗМЕНЕНИЯ ФОРМЫ И ВЕЛИЧИНЫ РОГОВИЦЫ
Мегалокорнеа
Увеличение
диаметра роговицы имеет генетическую природу. Тип наследования —
аутосомно-рецессивный. Для заболевания характерны большой диаметр
роговицы (более 11 мм),
глубокая передняя камера, гипоплазия радужки, иридодонез, подвывих
хрусталика. Часто сочетается с эпикантом и общими проявлениями:
умственной отсталостью, микроцефалией, низким ростом, задержкой
моторного развития, мышечной гипотонией.
Микрокорнеа
Врожденное
уменьшение диаметра роговицы чаще возникает на фоне микрофтальма,
однако возможно уменьшение диаметра роговицы при нормальном размере
глазного яблока. Врожденная малая роговица (диаметр роговицы менее 9 мм) может быть одноили двусторонней патологией, часто сочетается с астигматизмом и катарактой.
Шаровидная роговица (кератоглобус)
Шаровидная роговица — врожденное
шаровидное выпячивание и истончение роговицы вследствие нарушения
развития мезодермальной ткани (рис. 9.7). Заболевание начинается в
детском возрасте, сочетается с миопией и астигматизмом. Роговица имеет
выпуклую форму на всем протяжении, нередко выявляют увеличение ее
диаметра.
Коническая роговица (кератоконус)
Заболевание
связанно с недоразвитием мезодермальной ткани, тип наследования —
аутосомно-рецессивный. Изменение формы роговицы носит двусторонний
характер. Оно начинается в возрасте 10-18 лет и прогрессирует обычно в
течение 5 лет. Больные жалуются на постепенное снижение зрения,
искажение формы предметов, частую смену очков и трудность их подбора.
При обследовании выявляют увеличение преломляющей способности роговицы,
неправильный астигматизм, изменение формы роговицы. Центр роговицы
конусообразно выступает на ограниченном участке. При биомикроскопии
обращает на себя внимание углубление передней камеры, уменьшение
толщины роговицы и появление тонких вертикальных полос на задней
поверхности роговицы (трещины десцеметовой оболочки). При появлении
больших трещин развивается осложнение кератоконуса — острый
кератоконус, который характеризуется резким отеком роговицы, ее
помутнением, значительным снижением зрения. В исходе острого
кератоконуса остается стойкое помутнение роговицы.
Лечение. Изменения
размеров роговицы специального лечения не требуют. При выраженном
кератоглобусе и кератоконусе прибегают к сквозной кератопластике.
Развивающиеся аметропии устраняют с помощью очковой или контактной
коррекции.

Рис. 9.7. Кератоглобус
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ РОГОВИЦЫ
Кератэктомия —
удаление небольших поверхностных помутнений центральных отделов
роговицы. Производят хирургическим путем или с помощью эксимерного
лазера. Образовавшийся после операции дефект самостоятельно закрывается
после операции. В послеоперационном периоде местно применяют
репаративные препараты, антибактериальные и нестероидные
противовоспалительные средства.
Кератопластика (пересадка роговицы). В
качестве трансплантата используется донорская трупная роговица
человека, консервированная различными способами (замораживание,
высушивание, хранение в специальных средах). Требования к донорской
роговице при сквозной кератопластике более жесткие. Стараются
использовать трупную роговицу, сохраненную в течение не более 1 сут
после смерти донора без консервации. В послеоперационном периоде для
снижения риска отторжения трансплантата широко применяют
глюкокортикоиды, а иногда и цитостатики.
В зависимости от цели операции выделяют следующие виды кератопластики:
— оптическая кератопластика служит для восстановления прозрачности роговицы;
— лечебная кератопластика
проводится у пациентов с острыми заболеваниями роговицы (при
кератитах, остром кератоконусе, травмах) для сохранения глаза. При этом
прозрачное приживление трансплантата бывает редко, поэтому вторым
этапом проводят оптическую кератопластику;
— мелиоративная кератопластика направлена на укрепление тканей роговицы и улучшение условий для последующей оптической кератопластики;
— рефракционная кератопластика помогает корригировать аметропии посредством изменения оптической силы роговицы.
Существует две методики кератопластики — послойная и сквозная.
— послойная кератопластика
выполняется при поверхностных помутнениях роговицы. Техника операции:
поверхностную часть мутной роговицы срезают и замещают трансплантатом
аналогичной формы, размера и толщины;
— сквозная кератопластика
заключается в иссечении и замещении всех слоев роговицы (рис. 9.8). В
зависимости от площади иссечения выделяют частичную (заменяют участок
диаметром 2-4 мм), субтотальную (более 5 мм) и тотальную (замещают всю роговицу) сквозную кератопластику. Выделяют биологический
и функциональный результаты
кератопластики.
• Биологический результат определяют по прозрачности пересаженного трансплантата.
•
Функциональный результат — степень восстановления зрительных
функций. Он зависит не только от прозрачности трансплантата, но и от
сохранности функции сетчатки и зрительного нерва.
Кератопротезирование —
замена мутной роговицы биологически инертным пластическим материалом.
Кератопротезы могут быть сквозными и несквозными (рис. 9.9). К этому
методу прибегают тогда, когда высок риск непрозрачного при- живления
трансплантата (при буллезной дистрофии, послеожоговых
васкуляризированных бельмах).

Рис. 9.8. Биомикроскопическая картина роговицы после сквозной кератопластики

Рис. 9.9. Биомикроскопическая картина роговицы после кератопротезирования
Источник