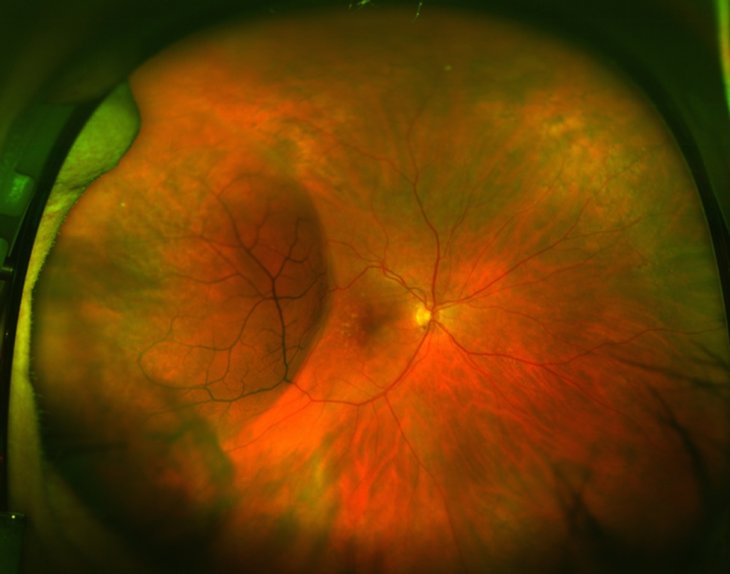
Ретиношизис сетчатки глаза осложнения после операции
Ретиношизис сетчатки – это расслоение слоев сетчатой оболочки глаза на наружный и внутренний. Встречается у мужчин и у женщин любых возрастов, но чаще после 40 лет. Частота встречаемости среди россиян от 4 до 12 процентов.

Что такое ретиношизис
Ретиношизис (расслоение сетчатки) – это патологическое дегенеративное заболевание сетчатки глаза, при котором оболочка расслаивается из-за скопления жидкости между слоями. Характерны:
- кистозная дегенерация;
- складчатость сетчатой оболочки;
- разрыв;
- отслойка;
- патологические нарушения в структуре стекловидного тела.
Механизм возникновения ретиношизиса сетчатки глаза связан с тем, что ввиду нарушения кровотока образуются кисты. Небольшие кисты сливаются между собой с образованием больших полостей, которые разделяют сетчатку на слои.

Причины и симптомы
Причины патологии объединяют в общие группы:
- наследственность;
- возрастные изменения;
- осложнение других болезней.
Симптомы немного отличаются при разных видах ретиношизиса. При незначительных периферических изменениях сетчатки клинических проявлений долгое время нет. При затрагивании центральных зон отмечается выраженное снижение качества зрения.
Наследственный (врожденный)
Ретиношизис наследственного типа возникает в результате мутаций на генетическом уровне, поражает оба глаза. Диагноз устанавливается чаще в 7–9 лет.
Изменения начинаются с желтого пятна (макулы), что вызывает нарушение центрального зрения. Ребенок испытывает сложности при зрительной нагрузке (чтении или написании текста, просмотре телевизора, игре в компьютер). При изменениях на периферии развивается периферический ретиношизис. Происходят разрыв или отслойка сетчатки.
Дегенеративный (старческий, сенильный)
Возможны типичный или ретикулярный варианты дегенеративного ретиношизиса. Заболевание диагностируется у людей старше 40 лет случайно при осмотре глазного дна. Вызвано возрастными изменениями в оболочках глаза, протекает бессимптомно.
Изменения начинаются с периферии, образуются мелкие кисты, которые долгое время не вызывают серьезных нарушений, а соответственно и симптомов. Когда процесс переходит на центральные зоны, появляются жалобы на нечеткое зрение, неправильное восприятие предметов, сужение полей зрения, мелькание вспышек.
Вторичный
Относится к приобретенной форме болезни. Возникает в качестве осложнения других офтальмологических болезней:
- воспалительные процессы (увеит, иридоциклит);
- травмы, ожоги глаза;
- онкология;
- токсическое воздействие;
- диабетическое поражение сетчатки (диабетическая ретинопатия);
- тромбоз сосудов сетчатки;
- миопия.
Преобладают симптомы патологии, которая привела к ретиношизису. При вторичной форме болезни развивается отслойка сетчатки, кровоизлияния.
Классификация
Расслоение сетчатки при ретиношизисе идет в несколько стадий:
- I стадия. Ограниченное расслоение сетчатки, образование жидкости вокруг измененных сосудов.
- II стадия. Расслоение прогрессирует, нет четкой границы между здоровой и измененной оболочкой; происходит мелкокистозное перерождение.
- III стадия. Формируются крупные кисты в слоях, полости, приводящие к разрыву и отслойке сетчатки. Поражение занимает обширную площадь.
Дополнительно смотрите в видео рассказ врача-офтальмолога о ретиношизисе:
Диагностика
После выяснения жалоб, предшествующих и сопутствующих болезней, наружного осмотра глаз врач проводит диагностические исследования. Для установления диагноза «ретиношизис» достаточно провести:
- определение остаточной остроты зрения (визометрию);
- оценку границ полей зрения (периметрию);
- измерение ВГД (тонометрию);
- осмотр глазного дна с помощью офтальмоскопа (офтальмоскопию).
К дополнительным методам обследования относят:
- УЗИ глазных яблок;
- электроретинографию;
- ФАГ (флуоресцентную ангиографию сосудов сетчатки);
- ОКТ (оптическую когерентную томографию);
- молекулярно-генетические тесты.
Вспомогательные методы позволяют составить более полную и подробную картину об имеющихся нарушениях.
При наличии фоновых заболеваний со стороны других органов человека направляют на лечение к соответствующим специалистам.
Смотрите в видео, как выглядит ретиношизис:
Лечение
При ретиношизисе лечение может быть как консервативным, так и хирургическим.
Медикаментозное лечение назначают для улучшения кровотока, нормализации обменных процессов, предотвращения прогрессирования расслоения. Назначают препараты:
- Витамины B: «Тиамина хлорид», «Рибофлавин», «Мильгамма».
- Витамины E: «Альфа-Токоферола ацетат», «Аевит».
- Антиагреганты: «Пентоксифиллин», «Трентал».
- Ангиопротекторы: «Ницерголин», «Тиотриазолин».

Лазерная коррекция требуется, чтобы остановить процесс расслоения сетчатки. Лазерную коагуляцию проводят для создания сращений (спаек) между двумя оболочками: сосудистой и сетчатой. С помощью лазерного луча сетчатка «припаивается» в виде окружности на границе между здоровыми и измененными зонами.
Хирургические методы применяют при отслойке и разрыве сетчатки. Виды операций:
- пломбирование склеры;
- удаление стекловидного тела.
После хирургической операции иногда дополнительно проводят коагуляцию лазером для улучшения эффективности.

Прогноз и профилактика
Прогноз для разных форм ретиношизиса отличается:
- наследственная форма – неблагоприятный прогноз;
- дегенеративная – сомнительный;
- вторичная – зависит от течения основной болезни.
После оперативного лечения ретиношизиса заниматься активным фитнесом и силовыми тренировками нельзя, нужно ограничить интенсивные тренировки, исключить подъем тяжестей. Врач прописывает диету, ее нужно соблюдать. Эти ограничения действуют во время периода реабилитации до полного восстановления зрительного органа.
Даже при отсутствии симптомов нужно ежегодно профилактически посещать офтальмолога, особенно в возрасте после 40 лет. Это позволит выявить заболевания глаз на ранних этапах развития.
Ведите здоровый образ жизни, своевременно лечите заболевания глаз и других органов. Если в роду диагностировался ретиношизис, то перед зачатием посетите генетика для оценки рисков возникновения наследственной формы заболевания у ребенка.
Делитесь статьей в соцсетях. Был ли в вашем роду ретиношизис? Если да, то какое лечение помогло? Расскажите об этом в комментариях. Желаем вам и вашим близким здоровья.
Источник
Ретиношизис глаза — офтальмологическое заболевание, характеризующееся денегеративным изменением ретины, при которых она расслаивается на наружный и внутренний слои, разрывается или отслаивается. Его самые распространённые формы протекают никак не проявляя себя, а редкие могут стать причиной серьёзных нарушений зрительной функции.Ретиношизис сетчатки глаза диагностируют у пациентов старше сорока лет, при врождённой форме — до десяти. Из-за отсутствия клинических проявлений его выявление на ранних стадиях практически невозможно. Как правило, оно происходит случайно или уже после того, как развились осложнения в виде нарушений зрительной функции и сужения зрительного поля.
Решите свою проблему
1
Консультация
у профессора и д.м.н.
2
Диагностика из
13+ исследований
3
Лучшее оборудование
и тех. оснащение
Задайте вопрос
Этиология ретиношизиса сетчатки
Причины развития заболевания определили его классификацию российскими специалистами. В соответствии с ней принято выделять три вида ретиношизиса:
| Вид | Причины развития |
|---|---|
| Врождённый | Обусловлен генетическими мутациями. Может быть самостоятельным заболеванием или являться одним из клинических проявлений такого системного заболевания соединительной ткани, как дерматомиозит, или витреоретинальной дистрофии, известной как синдром Гольдмана — Фавре. Ювенильный ретиношизис поражает исключительно мужчин, поскольку его развитие связано с нарушениями X-хромосомы. В то же время это заболевание может передаваться по наследству от матери к сыну. |
| Приобретённый | Дегенеративный ретиношизис развивается из-за дистрофических изменений, поражающих ретину глазного яблока у пациентов в возрасте от сорока лет. Вторичная форма развивается на фоне:
|
Стадии развития ретиношизиса
Заболевание развивается при нарушениях циркуляции крови в области макулы (жёлтого пятна) или на периферии. В зависимости от того, какая область поражена, выделяют центральный и периферический ретиношизис.Патологические процессы проявляются формированием кист, при объединении которых внутри ретины появляются полости больших размеров, из-за которых она начинает расслаиваться. Области, поражённые процессом, могут сохранять свою целостность, а могут разрываться; при этом дефекты могут быть частичными или сквозными.
Офтальмологи выделяют три стадии развития заболевания:
| Стадия | Чем проявлена? |
|---|---|
| Первая |
|
| Вторая |
|
| Третья |
|
Симптоматика ретиношизиса
Симптоматика заболевания может быть разной, поскольку обусловлена его видом.
| Вид ретиношизиса | Клинические проявления |
|---|---|
| Дегенеративный | Не имеет симптомов, может быть обнаружен случайно во время офтальмологического осмотра. Первичные изменения появляются на периферических участках в виде мелких кистозных формирований. На этапе их распространения на жёлтое пятно (или при отслоении сетчатой оболочки) пациент жалуется на:
|
| Вторичный | Будучи осложнением офтальмологических заболеваний, данная форма проявляется симптоматикой, характерной для основной патологии. Что касается осложнений, то они проявляются отслоением ретины, массивными кровоизлияниями под неё в кистозные образования и стекловидное тело. |
| Наследственный | Диагностируют в возрасте семи‒десяти лет. При повреждении макулы проявляется:
Повреждения, локализующиеся на краях сетчатки, сопровождаются формированием крупных кист овального размерами и отслоением сетчатки. Заболевание поражает оба глаза. |
Диагностика ретиношизиса
Диагностические исследования проводятся в комплексе и предусматривают использование инструментальных методик: визо- и тонометрию, офтальмоскопию и ультразвуковое сканирование. Важную роль в процессе играет ОКТ, которая позволяет определить патологические изменения жёлтого пятна, наличие кистозных формирований и отслоений по краям.Для того, чтобы определить функциональное состояние ретины, используют такую методику, как электроретинография. Если имеется подозрение на врождённую форму заболевания, поразившую жёлтое пятно, проводят флюоресцентную ангиографию. Немаловажную роль играет определение границ зрительного поля, которое выявляет его серьёзные дефекты и сужение.
Лечение ретиношизиса
Определение тактики лечения заболевания осуществляет офтальмолог, который учитывает локализацию патологических процессов, стадию их развития, риск осложнений и индивидуальные показатели пациента. В процессе применяют консервативные и хирургические методики.Первые направлены на стимуляцию обменных процессов и циркуляции крови в ретине и предусматривают приём витаминов, антиоксидантов и нейрометаболических стимуляторов. Курс лечения нужно проводить регулярно, каждые шесть месяцев. Фармакологические препараты вводят в вену или мышцу.
Что касается хирургических методик, то они представлены лазерной коагуляцией или такой операцией, как витрэктомия, направленными на то, чтобы остановить патологические процессы.
Лазерная коагуляция позволяет исключить риск отслоения ретины за счёт её прижигания в областях соединения с хориоидеей. После применения такого лечения многие пациенты отмечают существенное повышение остроты зрения.
Витрэктомия направлена на частичное или полное удаление стекловидного тела и его замещение газом или специально разработанной жидкостью. Такой подход позволяет восстановить внутренние глазные структуры и исключить риск развития осложнений.
Если Вы хотите быть уверены в том, что диагноз будет поставлен правильно, а лечение даст желаемые результаты, обращайтесь в офтальмологическую клинику «Сфера». У нас работают ведущие офтальмологи, в распоряжении которых имеется уникальное современное оборудование, позволяющее проводить лечение по международным стандартам. Спешите записаться на приём к нашим специалистам: +7 (495) 139-09-81.
Источник
Ретиношизис – это патологическое заболевание сетчатки глаза, которое представляет собой разделение ретинальных слоев на наружный и внутренний. Причина заболевания заключается в нарушении кровообращения в сетчатой оболочке. На начальной стадии заболевание практически никак не проявляется. Симптомы начинают беспокоить человека только при осложнениях. Больной жалуется на снижение остроты зрения и сужение поля зрения. Диагностировать болезнь помогает визометрия, тонометрия и офтальмоскопия, а также УЗИ глаза, электроретинография, флюоресцентная ангиография и оптическая когерентная томография. Как правило, врачи больше склоняются к консервативному лечению, но при осложнениях может быть лазерное или хирургическое вмешательство.
Ретиношизис – это, проще говоря, расслоение сетчатки глаза из-за жидкости, которая скапливается между слоями. Термин был введен в 1935 году. Заболевание появляется в связи с пороком развития ретинальной оболочки или с дистрофическим изменением. В России болезнь наблюдается чаще всего у жителей старше 40 лет. Также патология может передаться по наследству. В таком случае она чаще всего проявляется до 10 лет.
Заболевание делится на несколько категорий:
- Кистозная дегенерация.
- Складки сетчатой оболочки.
- Разрывы.
- Отслойка.
- Патология в структуре стекловидного тела.
Поскольку кровообращение в сетчатке нарушается, образуются кисты. Они в свою очередь сливаются в большую кисту, которая разделяет сетчатую область на слои. Из-за этого и происходит расслоение.
Классификация ретиношизиса сетчатки
В практической офтальмологии ретиношизис сетчатки классифицируется по Багдасаровой и разделяется на три стадии:
- Первая стадия – сетчатка начинает медленно расщепляться, происходит элевация сосудов и образуется интраретинальная жидкость.
- Вторая стадия – сетчатка активно расщепляется. Зона поражения не имеет четкой границы. Начинают образовываться небольшие кисты между слоев сетчатки.
- Третья стадия – поражение занимает значительную часть сетчатки. Кисты увеличиваются, из-за чего полость сетчатки разрывается. Патология может привести к отграничению отслойки ретины.
Причины возникновения ретиношизиса сетчатки
В основе появления болезни входит нарушение кровотока в сетчатке глаза. В связи с этим возникает кистозная дегенерация. Появившиеся кисты сливаются в единую большую кисту, из-за чего расслаивается сетчатка.
По классификации Мадьярова ретиношизис сетчатки имеет три причины возникновения:
- Первая причина – дегенеративный ретиношизис. Это приобретенное форма болезни. Как правило, проявляется у людей после 40 лет. Форма заболевания может быть как типичной, так и ретикулярной. Во втором случае кисты имеют большой размер в ретине.
- Вторая причина – наследственность. В этом случае может произойти сцепление с Х-хромосомой, передаваться рецессивным или аутосомно-доминантным способом. Достаточно редко симптомы могут свидетельствовать о заболевании Гольдмана-Фавре или Вагнера.
- Третья причина – вторичный ретиношизис. Развивается при сосудистом заболевании глаза, воспалительных процессах, после травмы глаза, при онкологии и при воздействии некоторых лекарств.
Симптомы ретиношизиса сетчатки
Симптомы ретиношизиса сетчатки глаза появляются в зависимости от причины появления болезни. К примеру, при дегенеративном ретиношизисе заболевание протекает без особых проявлений. Обычно заболевание выявляется случайно после осмотра у врача. Изменяется крайняя нижневисочная периферия и образуются мелкие кисты. Только при возникновении отслойки сетчатки начинает снижаться зрение, искажаются границы предметов и появляются вспышки в глазах.
Наследственный ретиношизис выявляется чаще всего с 7 до 9 лет. Прежде всего, поражается макулярная область, из-за чего больной жалуется на ухудшение зрения. Например, становится трудно читать и писать. Повреждение образовывается возле клеток Мюллера, что приводит к отслоению нервных волокон от сетчатки. Чаще всего нарушение локализуется в нижневисочной части. Появляются большие кисты овальной формы и отслойка сетчатки глаза.
Вторичный ретиношизис выступает в виде осложнения иных заболеваний глаза. Например, происходит обширное отслоение сетчатой области, кровоизлияние в разные отделы глаза, в том числе под ретины или в саму кисту.
Диагностика ретиношизиса сетчатки

После жалоб пациента начинается диагностика ретиношизиса сетчатки.
Для постановки диагноза обычно проводят:
- Визометрия: определяют остаточную остроту зрения.
- Периметрия: оценивают границы поля зрения.
- Тонометрия: измеряют ВГД.
- Офтальмоскопия: осматривают глазное дно с помощью офтальмоскопа.
Также существуют и дополнительные методы обследования, к ним относится:
- УЗИ глазного яблока, если имеется подозрение на ретиношизис.
- Электроретинография.
- ФАГ – флуоресцентная ангиография сосудов сетчатки.
- ОКТ – оптическая когерентная томография.
- Молекулярно-генетический тест.
Дополнительные способы выявления болезни помогают поставить точный диагноз и получить полную картину о нарушениях глаза. Благодаря обследованию врач может определить размер кисты и отслойку сетчатки. Если у человека выявляют еще какие-либо заболевания, то его отправляют к соответствующему специалисту.
Лечение ретиношизиса сетчатки
Как правило, врачи стараются проводить консервативное лечение. Однако не всегда оно может оказаться действенным. Иногда приходится прибегать к лазерному или хирургическому вмешательству. Однако, как правило, лечение ретиношизиса сетчатки проходит в комплексе, поскольку только медикаменты или хирургия не дадут положительных результатов.
Медикаментозный способ
Медикаментозный способ относится к консервативной терапии. Она способствует улучшению микроциркуляции, восстановлению обменных процессов в глазе. Лечение обеспечивает профилактику заболевания. Обычно врач рекомендует принимать витамины, выписывает антиоксидантные лекарства. Также сюда включают ноотропную терапию. Длительность приема препаратов устанавливает врач.
Пациенту выписывают следующие медикаменты:
- Ноотропные средства: ноотропил, холин-альфосцерат, церебролизин и другие препараты.
- Витамины В и Е.
- Таблетки метаболического ряда: милдронат, эссенциале и другие.
- Если больной жалуется на спазмы мышц, то прописывают баклофен или сирдалуд.
- Если отмечается поражение периферических нервов, то рекомендуют принимать фосфаден или ретаболил.
- При непроизвольных движениях выписывают тиаприд, циклодол или клоназепам.
- Дополнительным лечением является массаж, леченая физкультура электростимуляция мышц.
Лечение лазером
Лазерную терапию применяют для того чтобы заболевание не прогрессировало дальше. Такой метод помогает срастить ткань между сетчаткой и сосудами. Применяется обычно при хориоидальной или периферической дистрофии. Также лазер назначают при патологическом состоянии сетчатки (болезни сосудов глаза, опухоль). Еще одним показанием к лечению лазером является ангиоматоз.
Такая процедура имеет ряд преимуществ:
- Лазер не доставляет боли и является бескровным методом вмешательства.
- Выступает в качестве профилактики изменений сетчатки глаза и ретиношизиса.
- Минимизирует любые осложнения.
- Важные органы человека при проведении процедуры испытывают небольшую нагрузку.
- Быстрое восстановление.
При лазерной терапии не нужно длительное время лежать под рукой врача и находиться в больнице. Сама процедура занимает не больше 20 минут, после чего пациента отправляют домой. Во время лечения лазером врач применяет линзу, которая попадает в самую глубину глазного яблока. Саму процедуру проводят под микроскопом.Лазерное лечение дает хороший результат при минимальном вреде пациенту.
Экстрасклеральное пломбирование
Этот метод выступает как пломбирование склеры. Операцию проводят только в том случае, если наблюдается отслойка сетчатки. Вмешательство предполагает собой сдавливание сетчатой оболочки с помощью жгута. Хирург закрепляет пломбу на месте разрыва.
Стоит отметить, что экстрасклеральное пломбирование имеет осложнения в виде макулярного фиброза, атрофии сетчатки, отторжения пломбы и другие. Также у операции есть противопоказания, в которые входит гемофтальм или дистрофическое изменение стекловидного тела. Если у пациента наблюдается дистрофическое изменение, то здесь необходим индивидуальный подход. Это не является категорическим противопоказанием. Нужно лишь узнать, нужно ли ограничить пломбу по функциональности.
Операцию проводят с помощью мелкоячеистого инструмента из силикона. Первым делом хирург разрезает бульбарную конъюнктивину. Поскольку сетчатка разделяется на квадраты, то разрезают именно пораженный участок. Специальные приборы устанавливают для того чтобы зафиксировать глаз в открытом положении. Пломбу фиксируют на склере с помощью швов. В конце операции вводят антибактериальное средство.
В течение недели длится антибактериальная терапия. За это время проводят контроль внутриглазного давления. Если оно выше нормы, то врач прописывает гипотензивные капли, а также если необходимо, то и препараты с противовоспалительным эффектом. Во время восстановления может быть рекомендован гормональный препарат. Обычно швы снимают спустя три дня.
Осложнения ретиношизиса сетчатки
Из-за ретиношизиса сетчатки нередко возникают различные осложнения. Если происходит расслоение сетчатки, то нарушается ее структура, и она не может выполнять свои функции. Если же сетчатка сильно повреждена, то больной жалуется на трудности в ориентировании. Вследствие заболевания может ухудшаться зрение вплоть до полной слепоты.
Самыми частыми осложнениями от ретиношизиса сетчатки глаза выступает разрыв сетчатки или ее отслоение, кровоизлияние в глазное яблоко.
Профилактика ретиношизиса сетчатки
Профилактика ретиношизиса сетчатки разнится в зависимости от форм получения заболевания. При наследственной форме прогноз неблагоприятен. Как правило, в этом случае заболевание практически невозможно вылечить. Если дегенеративная форма, то шансы 50 на 50, а при вторичной зависит от того, как протекает болезнь.
После лечения обычно назначают лечебную физкультуру, однако заниматься фитнесом и силовыми тренировками категорически запрещается. Также врач назначает диету. Все это необходимо строго соблюдать до того момента, пока зрительный орган полностью не восстановится.
Даже если у человека не наблюдается никаких симптомов, все равно необходимо ежегодно проходить осмотр у офтальмолога. Особенно это касается людей старше 40 лет. Если постоянно наблюдаться у врача, то можно обнаружить заболевание на ранней стадии и начать своевременное лечение.
Источник


