Ретинопатия сетчатки глаза что это такое
Ретинопатия является тяжелым офтальмологическим заболеванием, при котором происходит поражение сосудов сетчатки (ретины). При отсутствии своевременного лечения нарушается кровоснабжение глазного дна, что приводит к атрофии зрительного нерва и потере зрения. Чаще всего данная патология диагностируется у недоношенных детей. Ретинопатия также может возникать на фоне некоторых системных заболеваний. Лечение патологии зависит от ее формы и тяжести течения.
Классификация
Ретинопатия – что это такое? Это опасное заболевание глаз, характеризующееся поражением ретинальных сосудов и дальнейшей потерей зрения. С учетом природы происхождения, выделяют 3 формы ретинопатии:
Первичная
Первичная форма является самостоятельным заболеванием, этиология которого на сегодняшний день неизвестна. Существует несколько видов первичной формы патологии:
- Центральная серозная. Имеет идиопатический характер развития, диагностируется преимущественно у взрослых мужчин. Патологический процесс поражает эпителий макулы и обычно носит односторонний характер. Лечение макулярной ретинопатии проводится оперативным путем, иногда назначается оксигенобаротерапия.
- Острая многофокусная пигментная. Сопровождается образованием сероватых субретинальных очагов и участков депигментации, наблюдается расширение вен и отечность ДЗН. При такой форме болезни прогноз благоприятный, лечение проводится консервативным методом.
- Наружная экссудативная. Встречается обычно у молодых мужчин, отличается односторонним поражением и медленным прогрессированием, нередко осложняется глаукомой. Болезнь Коутса нуждается в хирургическом лечении, нередко требуется срочная операция.
Фоновая
Возникает на фоне различных заболеваний. Выделяют такие формы фоновой ретинопатии:
- гипертоническая;
- диабетическая;
- травматическая;
- атеросклеротическая (посттромботическая);
- гематологическая.
Ретинопатия недоношенных
Это самая распространенная форма заболевания, диагностируемая у новорожденных, появившихся на свет раньше времени (на 26-32 неделе гестации).
На основании вышеперечисленной классификации врач ставит точный диагноз и подбирает наиболее эффективную тактику лечения.
Причины возникновения
Причины возникновения ретинопатии сетчатки могут быть самыми различными и зависят от формы заболевания:
- Гипертоническая. Развивается вследствие повышенного уровня артериального давления. При гипертонии сосуды сетчатки начинают спазмировать, вследствие чего внутренняя мембрана расщепляется, начинается гиалиноз. Степень поражений зависит от тяжести гипертонической болезни. Спровоцировать возникновение патологии также может сильный токсикоз во время беременности или почечная недостаточность. Что принимать при такой болезни? Медикаментозная терапия в первую очередь направлена на снижение давления и нормализации кровообращения сетчатки.
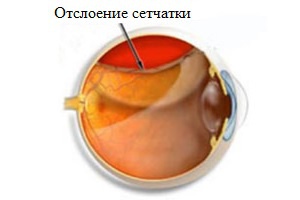
- Диабетическая. Возникает в качестве осложнения сахарного диабета 1 или 2 типа, провоцирует стремительное ухудшение зрения. К провоцирующим факторам можно отнести: длительное течение патологии, значительное повышение уровня глюкозы в крови, ожирение, анемия крови, при нефропатии, повышенное АД. Пролиферативная диабетическая ретинопатия провоцирует отслойку сетчатки и потерю зрения. Риск развития осложнения повышается с возрастом.
- Травматическая. Основной причиной развития данной разновидности заболевания является механическое повреждение органов зрения, в результате которого наблюдается выраженный сосудистый спазм и кислородное голодание сетчатки, приводящее к излиянию ВГЖ и внутриглазным кровоизлияниям. Ретинопатия Пурчера может быть следствием компрессии грудной клетки.
- Атеросклеротическая. Патология развивается на фоне системного атеросклероза сосудов. При данном заболевании появляются множественные точечные кровоизлияния и побледнение диска зрительного нерва, провоцирующие отслоение сетчатки.
- Геморрагическая. Возникает в результате различных патологий крови. Чаще всего является следствием лейкоза, анемии или миеломной болезни. Особенности проявления и лечения зависят от основного заболевания.
Иногда встречается тамоксифеновая форма патологии. В офтальмологии часто диагностируется ретинопатия недоношенных. Основной причиной развития данной формы заболевания является недоразвитость сосудов сетчатки.
Спровоцировать появление такого патологического состояния могут следующие факторы:
- несформированность организма вследствие раннего появления на свет;
- длительное применение кислородотерапии;
- слишком низкий вес при рождении;
- наличие сопутствующих патологий;
- родовые кровотечения;
- воспалительные хронические болезни у матери.
Ретинопатия недоношенных преимущественно диагностируется у детей, которые родились ранее 30 недели гестации и имеют вес менее 1400 грамм.
Симптомы и признаки
Клиническая картина заболевания зависит от вида патологического процесса. Первичная ретинопатия может проявляться следующими симптомами:
- Центральная серозная. Происходит искажение видимых предметов, в результате чего они кажутся меньше, чем есть на самом деле. Также наблюдается образование скотом (темное пятно в поле зрения), уменьшение угла обзора и снижение остроты зрения. Во время диагностики наблюдаются такие признаки: преципитаты серо-желтого цвета, отсутствие фовеального рефлекса, отслойка пигмента в макуле, ограниченное округлое темное выбухание.
- Острая многофокусная пигментная. Проявляется воспалительными процессами глаза, выпадением участков поля зрения и значительным ухудшением качества центрального зрения. При проведении офтальмоскопии можно заметить такие патологические изменения: расширение вен, отек ДЗН и сосудов периферии сетчатки, помутнение стекловидного тела, извитость капилляров.
- Наружная экссудативная. Патология прогрессирует медленно, симптомы слабо выражены, значительного ухудшения зрения не наблюдается. Во время обследования обнаруживаются множественные кровоизлияния, излияние ВГЖ под сетчатую оболочку.
Вторичные ретинопатии, в зависимости от основного заболевания, вызвавшего поражение ретинальных сосудов, могут иметь следующую клиническую картину:
- Гипертоническая. Ретинопатия 1 степени проявляется снижением качества зрения и повышением АД. В структуре сосудов сетчатки происходят функциональные изменения, в результате которых сосудистые стенки деформируются, наблюдается отечность ДЗН и субретинальная экссудация. Больной жалуется на плавающие темные пятна перед глазами, головные боли и головокружения.
- Диабетическая. Клиническая картина похожа на проявления гипертонической ретинопатии, однако помимо высокого АД наблюдается гипергликемия. Непролиферативная стадия характеризуется стремительным снижением остроты зрения, из-за чего больной не может читать, писать и работать с мелкими деталями. Препролиферативная стадия сопровождается появлением перед глазами пелены, образованием скотомы. На запущенной стадии происходит полная потеря зрения.
- Травматическая. В сетчатой оболочке происходят органические изменения, провоцирующие снижение остроты зрения и формирование темных плавающих пятен, серой пелены.
- Атеросклеротическая. Клиническая картина такая же, как и при гипертонической форме. Сюда также можно отнести посттромботическую ретинопатию.
- Гематологическая. Симптоматика патологии зависит от основного заболевания и может выглядеть следующим образом:
- анемия – расширенные сосуды, побледневшее глазное дно, кровоизлияния и экссудативная отслойка сетчатой оболочки;
- лейкоз – извитость сосудов, множественные кровоизлияния, отечность сетчатки и ДЗН, очаги экссудата;
- миеломная болезнь – расширение вен, микроаневризмы, кровоизлияния и тромботические окклюзии вен;
- полицитемия – потемнение вен сетчатки, цианоз глазного дна, отечность ДЗН и тромбоз ретинальных сосудов.
Ретинопатия недоношенных проявляется не сразу после рождения на свет, а спустя некоторое время. Первые признаки патологии обычно становятся заметными в 6-12 месяцев. О поражении сосудов ретины у новорожденных могут свидетельствовать такие проявления:
- косоглазие;
- использование одного глаза;
- моргание только одним органом зрения;
- отсутствие внимания на предметы на дальнем расстоянии;
- приближение игрушек близко к глазам.
После 2-х лет у ребенка также можно заметить плохое зрение вдали или стремительное ухудшение качества зрительных функций. На начальных стадиях развития заболевания патологические изменения ретинальных сосудов могут исчезнуть самостоятельно, после укола зрение возвращается медленно.
Какую опасность представляет ретинопатия?
Ретинопатия глаз является опасным заболеванием, которое при несвоевременно начатом лечении приводит к необратимым изменениям в структуре сетчатки, провоцируя потерю зрения. Поражение ретинальных сосудов у взрослых без адекватной терапии может привести к появлению таких серьезных осложнений:
- воспалительные процессы;
- выпадение полей зрения;
- нарушение оттока ВГЖ;
- повышение внутриглазного давления;
- тромбоз вен;
- помутнение хрусталика;
- деформация стекловидного тела;
- блокада сосудов ретины;
- эписклерит;
- иридоциклит;
- гемофтальм.
Любая форма ретинопатии на запущенной стадии может привести к атрофии зрительного нерва и отслоению сетчатки, что в свою очередь провоцирует развитие слепоты. Вторичные формы патологии также провоцируют усугубление основной патологии, негативно сказываясь на общем состоянии здоровья.
Ретинопатия у детей
Ретинопатия у детей может привести к появлению таких негативных последствий:
- астигматизм;
- близорукость;
- косоглазие;
- катаракта;
- уменьшение размеров глазного яблока;
- недоразвитость зрительного нерва.
Предупредить развитие таких осложнений можно, если своевременно обратиться к врачу и пройти курс адекватной терапии.
Как лечить данный патологический процесс? Лечение ретинопатии зависит от причины ее происхождения и может быть консервативным или хирургическим.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 30 июня 2017;
проверки требуют 3 правки.
Ретинопати́я — поражение сетчатой оболочки глазного яблока любого происхождения. Основной причиной являются сосудистые нарушения, которые приводят к расстройству кровоснабжения сетчатки. Ретинопатия часто проявляется как осложнение гипертонической болезни, сахарного диабета и других системных заболеваний. Не совсем корректно говорить о невоспалительном происхождении, поскольку как минимум диабетической ретинопатии сопутствует воспалительный ответ на конечные продукты глубокого гликирования. [1]
Прогрессирование ретинопатии приводит к ухудшению или потере зрения.
Лечение[править | править код]
Лечение ретинопатии зависит от стадии процесса. Выделяют 2 основных направления:
- Консервативное — закапывание капель, назначаемых врачом-офтальмологом. Чаще всего это витаминные и гормональные препараты.
- Хирургическое.
Выбор метода хирургического вмешательства зависит от стадии процесса. Как правило, проводят лазерную или криохирургическую (жидким азотом) коагуляцию сетчатки или витрэктомию (удаление стекловидного тела) опытными хирургами-офтальмологами в специализированных лечебных учреждениях.
У половины больных имеется трагическое несоответствие между удачным хирургическим решением проблемы (то есть технически успешно проведённой операцией) и отсутствием зрения прооперированного пациента.
Множество причин и факторов ведёт к таким неудовлетворительным результатам. К ним относятся недоразвитие фоторецепторов сетчатки и их повреждение как в процессе самой ретинопатии, так и при проведении хирургического лечения, наличие тяжёлой сопутствующей патологии ЦНС, врождённое повреждение проводящих зрительных путей и подкорковых центров.
В детском возрасте[править | править код]
Этиология[править | править код]
Ретинопатия недоношенных — тяжёлое заболевание глаз, развивающееся преимущественно у глубоконедоношенных детей, сопровождающееся изменениями в сетчатке и стекловидном теле.
Основными факторами риска развития ретинопатии недоношенных являются следующие:
- малый срок гестации (то есть степень зрелости плода);
- низкая масса тела при рождении;
- интенсивность и длительность ИВЛ и кислородотерапии (пребывание в кувезе);
- сопутствующая патология плода;
- наличие у матери хронических воспалительных гинекологических заболеваний во время беременности, кровотечения в родах.
Ретинопатия недоношенных возникает вследствие преждевременных родов с последующим выхаживанием новорождённых в кислородных кувезах. Кислород оказывает неблагоприятное воздействие на ткани глаза, вызывая активный рост сосудов сетчатки, что в последующем приводит к значительному снижению зрения.
Течение болезни[править | править код]
В развитии ретинопатии недоношенных выделяют 3 периода.
- Активный (до 6-месячного возраста), включающий изменения сосудов сетчатки (изменение артерий, расширение вен, извитость сосудов, помутнение стекловидного тела, кровоизлияния в стекловидном теле, формирование отрывов и разрывов сетчатки с отслойкой сетчатки.
- Период обратного развития (от 6-месячного возраста до 1 года). Возможен на ранних стадиях активного периода до изменений в стекловидном теле.
- Рубцовый период (после 1 года жизни). Сопровождается формированием миопии средней и высокой степени, разрывами и отслойкой сетчатки, развитием помутнений хрусталика, повышением внутриглазного давления, уменьшением глазных яблок (субатрофией).
Диагностика у детей[править | править код]
Сроки осмотра офтальмолога недоношенных детей:
Первый осмотр должен проводиться на первой неделе жизни, затем каждые 2 недели до достижения 36-недельного возраста. В дальнейшем обследование проводят ежемесячно до достижения 6-месячного возраста. При выявлении ретинопатии недоношенных осмотры проводятся 1 раз в неделю до полного регресса заболевания. При «плюс»-болезни осмотр проводится 1 раз в 3 дня. После 1 года жизни дети с рубцовой ретинопатией недоношенных наблюдаются у окулиста пожизненно.
См. также[править | править код]
- Гипертоническая ретинопатия
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
Источник
Ретинопатия – поражение ретинальных сосудов, приводящее к нарушению кровоснабжения сетчатки, ее дистрофии, атрофии зрительного нерва и слепоте. Ретинопатия протекает безболезненно: при этом отмечается появление перед глазами плавающих пятен (скотом) и пелены, прогрессирующее снижение зрения. Диагностика ретинопатии требует проведения консультаций специалистов (офтальмолога, невролога, кардиолога, эндокринолога), исследования остроты и полей зрения, выполнения офтальмоскопии, биомикроскопии, флуоресцентной ангиографии глазного дна, электрофизиологических исследований, УЗИ глаза. При ретинопатии необходимо достижение компенсации сопутствующих заболеваний, назначение вазодилататоров, витаминов, антикоагулянтов, проведение гипербарической оксигенации, лазеркоагуляции сетчатки.
Общие сведения
Понятием «ретинопатии» в офтальмологии обозначаются различные по происхождению патологические изменения сетчатки, не связанные с воспалением (ретинопатии первичные), а также поражения сетчатки, развивающиеся вследствие других заболеваний (ретинопатии вторичные). Среди первичных ретинопатий выделяют центральную серозную, острую заднюю многофокусную и наружную экссудативную ретинопатию. К вторичным ретинопатиям относят диабетическую, гипертоническую, травматическую, а также ретинопатию при заболеваниях крови. В отдельную форму, которая изучается не только офтальмологией, но и педиатрией, выделяется ретинопатия недоношенных.
Ретинопатия
Первичные ретинопатии
Центральная серозная ретинопатия
Этиология первичных ретинопатий остается неизвестной, поэтому их относят к идиопатическим. Центральная серозная ретинопатия (центральный серозный ретинит, идиопатическая отслойка желтого пятна) чаще выявляется у мужчин 20-40 лет, не имеющих соматических заболеваний. В анамнезе пациенты указывают на перенесенные эмоциональные стрессы, частые головные боли по типу мигрени. При центральной серозной ретинопатии поражение сетчатки обычно одностороннее.
Симптомы центральной серозной ретинопатии включают микропсию (уменьшение размеров видимых предметов), появление скотом, снижение остроты и сужение полей зрения. Важным дифференциально-диагностическим признаком является улучшение зрения при использовании слабо положительных линз.
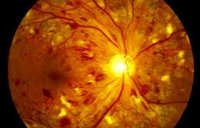
Патоморфологическая картина при центральной серозной ретинопатии характеризуется серозной отслойкой пигментного эпителия в макулярной области, что определяется в процессе офтальмоскопии как ограниченное овальное или круглое выбухание более темного цвета, чем окружающие ткани сетчатки. Типично отсутствие фовеального рефлекса (световой полоски вокруг центральной ямки сетчатки), наличие желтоватых или сероватых преципитатов.
В лечении центральной серозной ретинопатии используется лазерная коагуляция сетчатки. Проводится терапия, направленная на укрепление сосудистой стенки, улучшение микроциркуляции, уменьшение отека сетчатки; назначается оксигенобаротерапия. В 80% случаев, при своевременной активной терапии серозной ретинопатии удается остановить отслойку сетчатки и восстановить зрение до исходного уровня.
Острая задняя многофокусная пигментная эпителиопатия
Данная форма ретинопатии может быть одно- или двусторонней. При острой задней многофокусной пигментной эпителиопатии образуются множественные плоские субретинальные очаги серовато-белого цвета, при обратном развитии которых формируются участки депигментации. При осмотре глазного дна определяются периваскулярный отек периферических сосудов сетчатки, извитость и расширение вен, отек ДЗН.
У значительной части больных происходит помутнение стекловидного тела, развивается эписклерит и иридоциклит. Рано нарушается центральное зрение, в поле зрения появляются центральные или парацентральные скотомы.
Лечение задней многофокусной пигментной эпителиопатии проводится консервативно; включает назначение витаминотерапии, сосудорасширяющих препаратов (винпоцетина, пентоксифиллина и др.), ангиопротекторов (солкосерила), ретробульбарных инъекций кортикостероидов, гипербарической оксигенации. Прогноз при данной форме первичной ретинопатии, как правило, благоприятный.
Наружная экссудативная ретинопатия
Развитие наружной экссудативной ретинопатии (болезни Коутса, наружного экссудативного ретинита) преимущественно отмечается у молодых мужчин. Поражение сетчатки чаще одностороннее. При данной форме ретинопатии под сосудами сетчатки скапливается экссудат, геморрагии, кристаллы холестерина. Изменения, как правило, локализуются на периферии глазного дна; поражение макулярной зоны происходит редко. Нередко при ангиографии сетчатки выявляются множественные микроаневризмы, артериовенозные шунты.
Течение наружной экссудативной ретинопатии медленное, прогрессирующее. Лечение проводится путем лазеркоагуляции сетчатки и гипербарической оксигенации. Прогноз отягощается отслойкой сетчатки, требующей неотложного вмешательства, развитием иридоциклита и глаукомы.
Вторичные ретинопатии
Гипертоническая ретинопатия
Патогенетически гипертоническая ретинопатия связана с артериальной гипертензией, почечной недостаточностью, токсикозом беременных. При этой форме ретинопатии отмечается спазм артериол глазного дна с последующим эластофиброзом или гиалинозом их стенок. Тяжесть поражения определяется степенью гипертензии и длительностью течения гипертонической болезни.
В развитии гипертонической ретинопатии выделяют 4 стадии. Стадия гипертонической ангиопатии сетчатки характеризуется обратимыми функциональными изменениями, затрагивающими артериолы и венулы сетчатки.
В стадии гипертонического ангиосклероза поражение ретинальных сосудов носит органический характер и связано со склеротическим уплотнением сосудистых стенок, снижением их прозрачности.
Стадия гипертонической ретинопатии характеризуется наличием очаговых изменений в ткани сетчатки (геморрагий, плазморрагий, отложений липидов, белкового экссудата, зон ишемического инфаркта), частичного гемофтальма. У пациентов с гипертонической ретинопатией отмечается снижение остроты зрения, появляются скотомы (плавающие пятна) перед глазами. Обычно на фоне антигипертензивной терапии данные изменения регрессируют, а симптомы исчезают.
В стадии гипертонической нейроретинопатии к ангиопатии, ангиосклерозу и собственно ретинопатии, присоединяются явления отека ДЗН, экссудации, очаги отслойки сетчатки. Данные изменения более характерны для злокачественной гипертонии и гипертензии почечного генеза. Стадия гипертонической нейроретинопатии может закончиться атрофией зрительного нерва и необратимой потерей зрения.
Диагностика гипертонической ретинопатии включает консультацию офтальмолога и кардиолога, проведение офтальмоскопии и флюоресцентной ангиографии. Офтальмоскопическая картина характеризуется изменением калибра сосудов сетчатки, их частичной или тотальной облитерацией, симптомом Салюса — Гунна (смещением вены в глубокие ретинальные слои вследствие давления на нее напряженной и уплотненной артерии в зоне их перекреста), субретинальной экссудацией и др.
При гипертонической ретинопатии проводится коррекция артериальной гипертония, назначаются антикоагулянты, витамины, проводится оксигенобаротерапия и лазерная коагуляция сетчатки. Осложнениями гипертонической ретинопатии являются рецидивирующий гемофтальм и тромбозы вен сетчатки. Прогноз гипертонической ретинопатии серьезный: не исключается значительное снижение зрения и даже развитие слепоты. Ретинопатия отягощает течение основной патологии и беременности, поэтому может стать медицинским основанием для искусственного прерывания беременности.
Атеросклеротическая ретинопатия
Причиной развития атеросклеротической ретинопатии служит системный атеросклероз. Изменения, происходящие в сетчатке в стадиях ангиопатии и ангиосклероза, аналогичны таковым при гипертонической ретинопатии; в стадии нейроретинопатии появляются мелкие капиллярные геморрагии, отложения кристаллического экссудата по ходу вен, побледнение ДЗН.
Основными методами офтальмологической диагностики атеросклеротической ретинопатии служит прямая и непрямая офтальмоскопия, ангиография сосудов сетчатки. Специальное лечение атеросклеротической ретинопатии не проводится. Наибольшее значение имеет терапия основного заболевания – назначение дезагрегантов, антисклеротических, сосудорасширяющих препаратов, ангиопротекторов, мочегонных средств. При развитии нейроретинопатии показаны курсы электрофореза с протеолитическими ферментами. Осложнениями атеросклеротической ретинопатии часто становятся окклюзия артерий сетчатки, атрофия зрительного нерва.
Диабетическая ретинопатия
Патогенез диабетической ретинопатии обусловлен наличием сахарного диабета 1 или 2 типа. Основными факторами риска развития ретинопатии являются длительность течения диабета, выраженная гипергликемия, нефропатия, артериальная гипертензия, ожирение, гиперлипидемия, анемия. Диабетическая ретинопатия является наиболее частыми и серьезным осложнением диабета и служит главной причиной слабовидения и слепоты.
В развитии данной формы заболевания выделяют стадии диабетической ангиопатии, диабетической ретинопатии и пролиферирующей диабетической ретинопатии. Первые две стадии (ангиопатии и простой ретинопатии) протекают с теми же изменениями, что и аналогичные стадии гипертонической и атеросклеротической ретинопатии. В ранней стадии пролиферирующей диабетической ретинопатии развивается неоваскуляризация сетчатки, в поздней стадии происходит врастание вновь образованных сосудов и рецидивирующие кровоизлияния в стекловидное тело, разрастание глиальной ткани. Натяжение волокон и деформация стекловидного тела обусловливают развитие тракционной отслойки сетчатки, которая и является причиной неизлечимой слепоты при диабетической ретинопатии.
В начальных стадиях диабетическая ретинопатия проявляется устойчивым снижением остроты зрения, появлением перед глазами пелены и плавающих пятен, которые периодически исчезают. Затруднено чтение и выполнение мелкой работы. В поздней пролиферирующей стадии наступает полная потеря зрения.
Проведение офтальмоскопии под мидриазом позволяет детально осмотреть глазное дно и выявить характерные для диабетической ретинопатии изменения. Функциональное состояние сетчатки периферических зон исследуется с помощью периметрии. С помощью УЗИ глаза определяются участки уплотнений, кровоизлияний, рубцов в толще глазного яблока. Электроретинография проводится с целью определения электрического потенциала и оценки жизнеспособности сетчатки. Для уточнения состояния сетчатки применяется лазерная сканирующая томография и ретинальная ангиография.
Дополнительные сведения в комплексе офтальмологического обследования пациентов с диабетической ретинопатией получают с помощью определения остроты зрения, биомикроскопии, диафаноскопии глаза, определения критической частоты слияния мельканий (КЧСМ) и т. д.
Лечение диабетической ретинопатии должно проходить под контролем офтальмолога и эндокринолога (диабетолога). Необходим тщательный контроль уровня глюкозы в крови, своевременный прием противодиабетических препаратов, витаминов, антиагрегантов, ангиопротекторов, антиоксидантов, средств, улучшающих микроциркуляцию. При отслоении сетчатки применяют лазеркоагуляцию. В случае выраженных изменений в стекловидном теле и образовании рубцов показано проведение витрэктомии, витреоретинальной операции.
Осложнениями диабетической ретинопатии служат катаракта, гемофтальм, помутнение и рубцовые изменения стекловидного тела, отслойка сетчатки, слепота.
Ретинопатия при заболеваниях крови
Ретинопатии могут развиваться при различной патологии системы крови – анемиях, полицитемии, лейкозах, миеломной болезни, макроглобулинемии Вальденстрема и др.
Каждая из форм характеризуется специфической офтальмоскопической картиной. Так, при ретинопатии, обусловленной полицитемией, вены сетчатки приобретают темно-красный цвет, а глазное дно – цианотичный оттенок. Нередко развиваются тромбоз вен сетчатки и отек ДЗН.
При анемиях глазное дно, напротив, бледное, сосуды сетчатки расширены, окраска и калибр артерий и вен одинаковы. Ретинопатия при анемиях может сопровождаться субретинальными и экстраретинальными кровоизлияниями (гемофтальмом), экссудативной отслойкой сетчатки.
При лейкозах со стороны глазного дна наблюдается извитость вен, диффузный отек сетчатки и ДЗН, кровоизлияния, скопление зон экссудата.
При миеломной болезни и макроглобулинемии Вальденстрема в результате диспротеинемии, парапротеинемии, сгущения крови расширяются ретинальные вены и артерии, развиваются микроаневризмы, тромботические окклюзии вен, геморрагии в сетчатку.
Лечение ретинопатий, связанных с патологией системы крови, требует терапии основного заболевания, проведения лазеркоагуляции сетчатки. В отношении зрительной функции прогноз серьезный.
Травматическая ретинопатия
Развитие травматической ретинопатии связано с внезапным и резким сдавлением грудной клетки, при котором происходит спазм артериол, наступает гипоксия сетчатки с выходом в нее транссудата. В ближайшем периоде после травмы развиваются кровоизлияния и органические изменения сетчатки. Травматическая ретинопатия может привести к атрофии зрительного нерва.
Последствиями контузии глазного яблока служат изменения, получившие название Берлиновское помутнение сетчатки. Данная форма травматической ретинопатии связана с субхориоидальным кровоизлиянием и отеком глубоких ретинальных слоев, выходом транссудата в пространство между сетчаткой и сосудистой оболочкой.
Для лечения травматической ретинопатии назначается витаминотерапии, проводится борьба с тканевой гипоксией, гипербарическая оксигенация.
Ретинопатия недоношенных
Перечисленные выше формы ретинопатии, преимущественно встречаются у взрослых. Особую форму заболевания представляет ретинопатия недоношенных, связанная с недоразвитием сетчатки у детей, родившихся от преждевременных родов. Для завершения формирования и созревания всех структур глаза недоношенные дети нуждаются в зрительном покое и бескислородном местном тканевом дыхании (гликолизе). С другой стороны, для выхаживания недоношенных и стимуляции метаболических процессов в жизненно важных органах требуется дополнительная оксигенация, что приводит к угнетению гликолиза в сетчатой и сосудистой оболочках глаза.
Наибольшему риску развития ретинопатии недоношенных подвержены дети, рожденные на сроке гестации менее 31 недели, с массой при рождении менее 1500 гр, нестабильным общим состоянием, получающие длительную кислородотерапию, перенесшие переливание крови.
Новорожденные группы риска по развитию ретинопатии обследуются офтальмологом спустя 3-4 недели после рождения. Офтальмологическое обследование повторяют каждые 2 недели до завершения формирования сетчатки. К поздним осложнениям ретинопатии недоношенных относят близорукость, косоглазие, амблиопию, глаукому, отслойку сетчатки, слабовидение.
В начальных стадиях ретинопатии недоношенных может произойти самопроизвольное излечение, поэтому применяется наблюдательная тактика. В остальных случаях показано проведение лазерной коагуляции или криоретинопексии, а при неэффективности — склеропломбировки, витрэктомии.
Профилактика
С целью предупреждения развития ретинопатии необходимо диспансерное наблюдение офтальмологом пациентов с гипертонической болезнь, сахарным диабетом, атеросклерозом, заболеванием почек, заболеваниями крови, травмами, беременных с нефропатией и др.
Профилактика ретинопатии недоношенных требует внимательного ведения беременности у женщин группы риска по преждевременным родам, совершенствования условий выхаживания недоношенных. Дети, перенесшие ретинопатию в период новорожденности, должны обследоваться детским офтальмологом ежегодно до 18 лет.
Важную роль в профилактике ретинопатий играет согласованность действий специалистов различных профилей: офтальмологов, эндокринологов, кардиологов, неврологов, акушеров-гинекологов, педиатров, травматологов и др.
Источник