Ретинобластома глаза клиника лечение
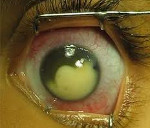
Ретинобластома – злокачественное внутриглазное новообразование, развивающееся из нейроэктодермы сетчатки и встречающееся преимущественно у детей раннего возраста. Для клиники ретинобластомы характерна потеря центрального и бинокулярного зрения, боль, лейкокория, развитие косоглазия, экзофтальма, вторичного воспаления и глаукомы. Обследование при подозрении на ретинобластому включает исследование зрения, измерение внутриглазного давления, осмотр глазного дна, проведение УЗИ глаза, рентгенографии орбиты и придаточных пазух носа, КТ головного мозга, люмбальной пункции. Пациентам с ретинобластомой выполняется фотокоагуляция, криотерапия опухоли; при невозможности сохранения органа зрения — энуклеация пораженного глаза с последующим глазопротезированием.
Общие сведения
Ретинобластома – злокачественное новообразование детского возраста, поражающее сетчатку, сосудистую оболочку глаза, орбиту и часто дающее отдаленные метастазы. На долю ретинобластомы приходится 2,5-4,5% случаев всех злокачественных новообразований у детей до 15 лет. В большинстве случаев ретинобластома развивается в возрасте до 5 лет, пик заболеваемости приходится на 2-3 года. В офтальмологии опухоль с одинаковой частотой встречается у девочек и мальчиков.

Ретинобластома
Причины ретинобластомы
В 50-60% случаев ретинобластомы имеют генетическое (врожденное) происхождение. Более половины детей с ретинобластомой рождается от родителей, имевших в детстве аналогичное заболевание. Врожденная ретинобластома обычно выявляется у детей в возрасте до 30 месяцев. В этом случае ретинобластома, как правило, сочетается с другими врожденными аномалиями – пороками сердца, расщелинами неба («волчьей пастью»), кортикальным детским гиперостозом и др. У больных с генетической формой ретинобластомы имеется повышенный риск развития злокачественных новообразований другой локализации.
Спорадические случаи ретинобластомы встречаются реже и возникают по неизвестным причинам. К числу факторов риска негенетической формы ретинобластомы принято относить высокий возраст родителей, их занятость на металлургических производствах, неблагоприятные экологические и алиментарные факторы, вызывающие аберрации в хромосомах ретинальных и половых клеток. Данная форма опухоли проявляется у детей более старшего возраста и крайне редко — у взрослых.
Современные воззрения на гистогенез ретинобластомы позволяют ее отнести к опухолям нейроэктодермального происхождения. Ретинобластома может исходить из клеток любого ядерного (зернистого) слоя сетчатки. При микроскопическом исследовании определяются отсутствие стромы, очаги некроза и кальцификаты, разная степень дифференцировки опухолевых клеток.
Для ретинобластомы характерен быстрый рост, метастазирование по зрительному нерву в головной мозг, а также гематогенное распространение в костный мозг и трубчатые кости.
Классификация ретинобластомы
По происхождению ретинобластомы делятся на наследственные и спорадические. Наследственные ретинобластомы обычно поражают одновременно оба глаза. Спорадические ретинобластомы, как правило, поражают один глаз и развиваются локально, с образованием единичного (унилатерального) опухолевого узла.
По степени дифференцировки опухолевых клеток различают дифференцированную форму опухоли – ретиноцитому и недифференцированную форму – ретинобластому, которая встречается чаще и является более злокачественной.
Ретинобластома может иметь эндофитный тип роста в направлении центра глазного яблока: при этом происходит разрушение слоев сетчатки и стекловидного тела. При другом варианте роста – экзофитном, ретинобластома инфильтрирует сетчатку, распространяясь в субретинальное пространство. Экзофитные опухоли могут вызывать отслойку сетчатки и скопление транссудата в субретинальном пространстве. В редких случаях (1-2%) встречается инфильтративная форма ретинобластомы, которая ведет к диффузному истончению сетчатки, накоплению экссудата в передних отделах глаза, развитию передних спаек и псевдогипопиона.
Согласно клинической классификации ретинобластомы по системе TNM, выделяют степени развития первичной опухоли:
- Т1 – ретинобластома занимает до 25% глазного дна
- Т2 – ретинобластома распространяется на площадь более 25%, но менее 50% поверхности сетчатки
- ТЗ – ретинобластома распространяется более чем на половину сетчатки или выходит за ее пределы, но сохраняет интраокулярное расположение
- Т4 – ретинобластома выходит за пределы орбиты.
- N1 – имеются метастазы в регионарных (околоушных, подчелюстных, шейных) лимфоузлах.
- Ml — определяются отдаленные метастазы ретинобластомы в головном мозге, костном мозге, костях, печени и др. органах.
Симптомы ретинобластомы
В клиническом течении ретинобластомы различают четыре последовательные стадии.
I – стадия покоя. В этом периоде субъективные симптомы отсутствуют. При осмотре пораженного глаза выявляется лейкокория (симптом «кошачьего глаза») – белый зрачковый рефлекс, обусловленный просвечиванием опухолевой массы через зрачок. К ранним признакам ретинобластомы относят потерю центрального и бинокулярного зрения, вследствие чего может развиваться косоглазие.
II – стадия глаукомы. Сопровождается воспалительными явлениями в глазу – гиперемией, светобоязнью, слезотечением, развитием иридоциклита и увеита. На фоне опухолевой инвазии отмечается локальный болевой синдром. Разрушение ретинобластомой трабекулярного аппарата приводит к затруднению оттока ВГЖ, увеличению внутриглазного давления и возникновению вторичной глаукомы.
III — стадия прорастания. Характеризуется развитием экзофтальма различной степени выраженности, инвазией мягких тканей орбиты и разрушением ее стенок, прорастанием ретинобластомы в придаточные пазухи и субарахноидальное пространство.
IV – стадия метастазирования. Протекает с выявлением отдаленных диссеминированных очагов в костном мозге, печени, трубчатых костях, головном мозге, костях черепа. Распространение ретинобластомы происходит по мягкой мозговой оболочке, зрительному нерву, лимфогенным и гематогенным путем. На этой стадии страдает общее состояние пациента: развивается интоксикация, слабость, мозговые симптомы (тошнота, рвота, головная боль).
Диагностика ретинобластомы
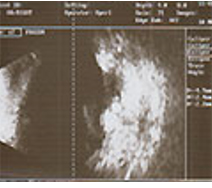
Дети с семейным анамнезом ретинобластомы должны находиться под постоянным наблюдением офтальмолога. На развитие ретинобластомы обычно указывает триада симптомов: лейкокория, косоглазие, расширение зрачка с ослаблением его реакции на свет. При появлении данных признаков проводится тщательное офтальмологическое обследование ребенка, включающее биомикроскопию, прямую и обратную офтальмоскопию, визометрию, тонометрию, гониоскопию, исследование бинокулярного зрения, экзофтальмометрию, измерение угла косоглазия. При помутнении оптических сред важная роль в выявлении ретинобластомы принадлежит УЗИ глаза.
Интраокулярная биопсия может привести к диссеминации злокачественных клеток внутри глаза, поэтому к ее проведению прибегают только при наличии абсолютных показаний. Для оценки распространенности ретинобластомы используются рентгенография орбиты, рентгенография околоносовых пазух, КТ и МРТ головного мозга, сцинтиграфия печени, остеосцинтиграфия. Для оценки возможного отдаленного метастазирования прибегают к выполнению люмбальной пункции с исследованием цереброспинальной жидкости; пункции костного мозга и исследованию миелограммы.
В процессе диагностики ретинобластому следует дифференцировать от рубцовой ретинопатии, дисплазии сетчатки, гамартом, мягкотканных сарком, метастазов нейробластомы, поражений орбиты при лимфоме и лейкемии.
Дети с ретинобластомой должны быть проконсультированы неврологом и отоларингологом.
Лечение ретинобластомы
Лечение ретинобластомы проводится с учетом стадии опухолевого поражения. При этом может использоваться хирургическое вмешательство, лучевая и лекарственная химиотерапия, лазеркоагуляция, криотерапия, термотерапия. Правильное сочетание этих методов во многих случаях позволяет сохранить глаз и зрение. В случает двусторонней ретинобластомы, в отношении каждого глаза определяется дифференцированная тактика в зависимости от степени его поражения опухолью.
В настоящее время офтальмохирурги и офтальмоонкологи стремятся придерживаться максимально консервативного ведения ретинобластомы. При поражениях переднего участка сетчатки и диаметре опухоли до 7 мм прибегают к криодеструкции ретинобластомы; при поражении задних отделов и размерах опухоли до 4 мм показана фотокоагуляция. Возможно проведение термотерапии – комплексного воздействия на опухоль с помощью микроволновой терапии, ультразвукового и инфракрасного излучения.
При массивном внутриглазном поражении, развитии глаукомы, утрате и невозможности восстановления зрения прибегают к энуклеации глаза с последующим глазопротезированием. При экстраокулярном распространении ретинобластомы показана экзентерация глазницы.
Ретинобластома чрезвычайно чувствительна к лучевому лечению. Лучевая терапия при ретинобластоме позволяет добиться хороших результатов в сочетании с органосохраняющими и хирургическими методами лечения. При этом возможно как наружное дистанционное, так и контактное облучение с помощью аппликаций радиоактивных веществ. Осложнением лучевой терапии может являться развитие постлучевой катаракты, лучевого кератита, ксероза.
Химиотерапия в лечении ретинобластомы используется при массивном внутриглазном поражении, опухолевой инвазии зрительного нерва, региональных метастазах. Наиболее эффективным признано сочетание нескольких цитостатиков (винкристина, этопозида, карбоплатина).
Прогноз и профилактика ретинобластомы
При своевременной диагностике и выявлении ретинобластомы на ранней стадии возможно стойкое излечение пациента с помощью органосохраняющих методов – фотокоагуляции, криотерапии, лучевой терапии. При энуклеации глаза также наблюдается высокая выживаемость, однако данная операция сопровождается потерей глаза как органа зрения и образованием косметического дефекта. Факторами неблагоприятного прогноза ретинобластомы служат прорастание опухоли в зрительный нерв, инвазия хориоидальной оболочки, экстрасклеральное распространение опухоли, двустороннее поражение.
Для профилактики ретинобластомы необходимо медико-генетическое консультирование семей с наследственными случаями рака сетчатки, обследование детей раннего возраста из групп риска.
Источник
 Ретинобластома в России в социальной сети ВКонтакте.
Ретинобластома в России в социальной сети ВКонтакте.
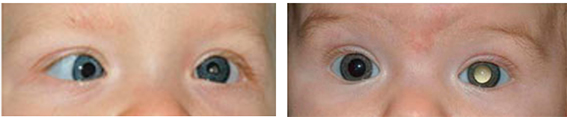
Ретинобластома – это опухоль сетчатки, одно из наиболее тяжелых заболеваний глаз у детей младшего возраста (чаще от первых недель до 6 лет жизни), более чем в половине случаев сопровождающееся мутацией в гене RB1.
Возможные признаки ретинобластомы:
- белое свечение или блеск зрачка одного или двух глаз в приглушенном свете
- белый или асимметричный зрачок на фото
- увеличение размера глаза
- косоглазие
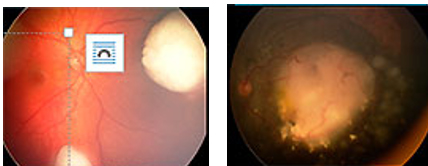
Диагностика заболевания:
• исследование глазного дна под наркозом с широким зрачком
• УЗИ глаз
• флуоресцентная ангиография под наркозом
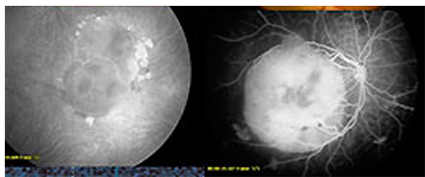
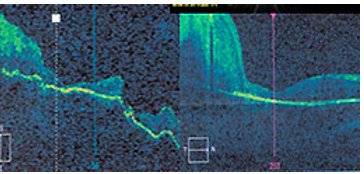
• оптическая когерентная томография
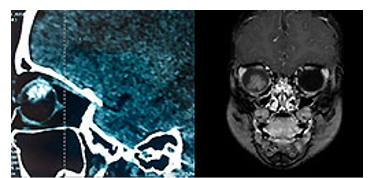
• состояние головного мозга и орбит оценивается по КТ или МРТ
Как мы лечим ретинобластому
В течение многих лет МНТК «Микрохирургия глаза» для междисциплинарного лечения детей тесно сотрудничает с научно-исследовательским институтом детской онкологии и гематологии ФГБНУ «РОНЦ им. Н.Н. Блохина» (г. Москва).
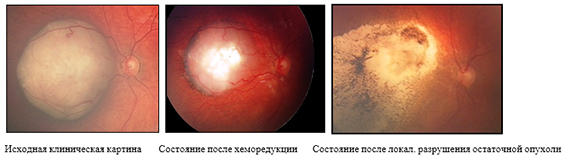
Выбор наиболее оптимального в настоящий момент вида лечения осуществляется офтальмологом после осмотра ребенка на аппарате RetCam. В зависимости от клинической ситуации примененных методов может быть несколько одновременно.
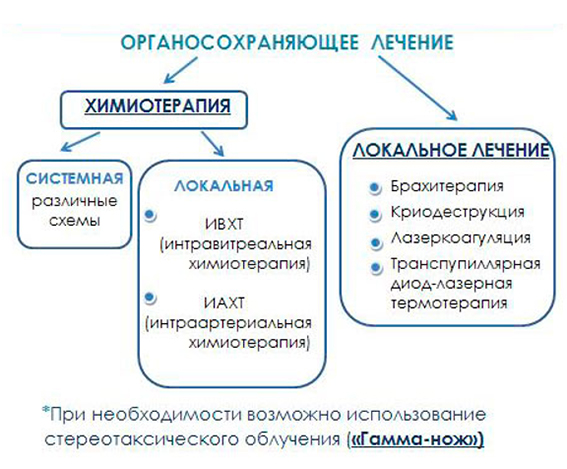
1. Методы локального лечения
Брахитерапия – локальное облучение опухоли путем подшивания к глазу радиоактивной пластинки – офтальмоаппликатора. Преимущество брахитерапии: возможность подведения максимальных доз излучения непосредственно на опухолевый очаг при отсутствии воздействия на окружающие ткани и организм в целом.

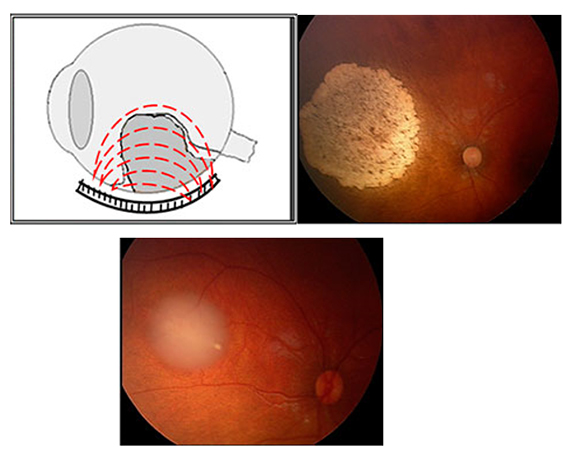
Транспупиллярная диод-лазерная термотерапия (ТТТ) – метод бесконтактного лечения внутриглазных опухолей, при котором используется инфракрасное излучение, вызывающее длительное прогревание опухоли до 45-55º, благодаря чему достигается гибель опухолевых клеток.
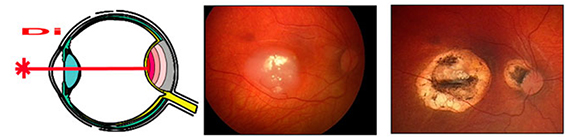
Криодеструкция – это воздействие низкими температурами (холодом) на место расположения очага ретинобластомы. Опухоль при замораживании разрушается, рост клеток с нарушенной структурой останавливается. Метод проводится с помощью специального аппарата, наконечник которого имеет диаметр в несколько мм, применяется для разрушения очагов высотой не более 3 мм.
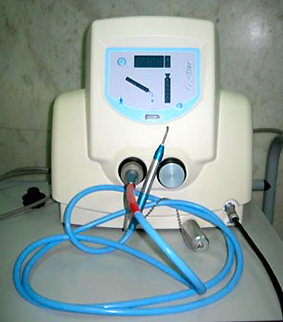
Интраартериальная химиотерапия (ИАХТ) — введение противоопухолевого препарата непосредственно в основную артерию, снабжающую кровью область расположения опухоли, в данном случае глаз. При внутриартериальном введении лекарственное средство подводится непосредственно к очагу ретинобластомы. Процедура проводится в условиях операционной, под наркозом.
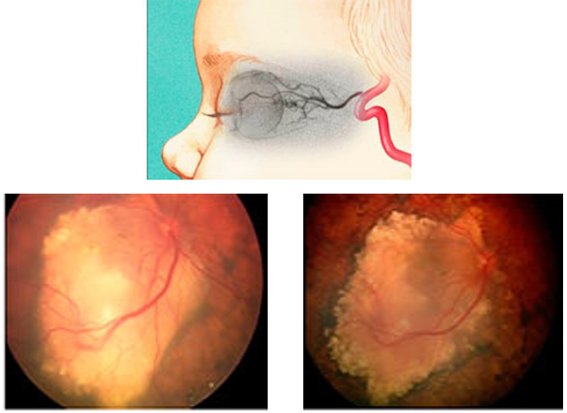
Интравитреальная химиотерапия (ИВХТ) — введение противоопухолевого препарата непосредственно в глаз, а именно в стекловидное тело, пораженное опухолью или соприкасающееся с очагами ретинобластомы на сетчатке. Процедура проводится в условиях операционной. В большинстве случаев используется при опухолевом распространении на стекловидное тело.
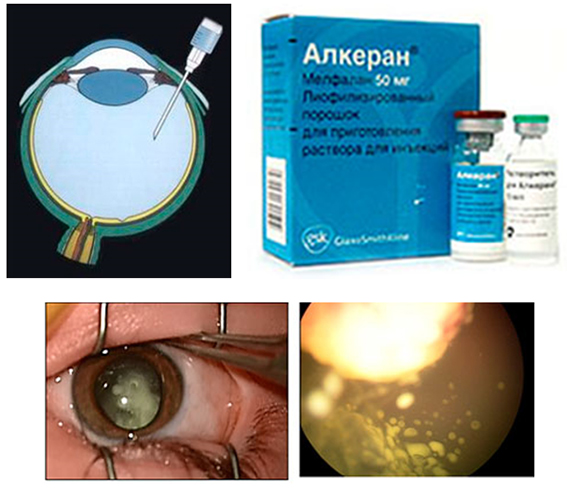
При далекозашедших стадиях заболевания, когда сохранение глаза невозможно, проводят удаление глаза – энуклеация. С целью улучшения косметического результата лечения и при отсутствии противопоказаний мы проводим внутреннее протезирование орбиты.
2. Системное лечение
Лечение включат в себя проведение различных схем химиотерапии и осуществляется на базе НИИ ДОГ им Блохина Н.Н.
Системное и локальное лечение требуются в большинстве случаев и проводятся параллельно.
Памятка родителям:
1. Динамика наблюдения – определяется офтальмологом индивидуально
2. Прививочный календарь
3. Общее обследование ребенка – обязательно, особенно в осложненных случаях
4. Генетическое исследование родителей и детей – обязательно
5. Посещение детского сада
6. Ограничения в образе жизни ребенка
 Приглашаем посетить официальную страницу группы Ретинобластома в России в социальной сети ВКонтакте.
Приглашаем посетить официальную страницу группы Ретинобластома в России в социальной сети ВКонтакте.
Источник
Ретина, это термин, которым в медицине обозначают сетчатку глаза. Опухоль, которая вырастает на сетчатке, называется ретинобластома. Особенностью этого заболевания является юный возраст пациентов. Наиболее часто образование возникает у маленьких детей.
Ретинобластома может иметь ненаследственную и наследственную форму. Второй вариант болезни значит, что другие родственники больного имеют предрасположенность и высокие риски заболеть. Ненаследственная ретинобластома возникает внезапно и в клетках сетчатки могут возникнуть изменения сами по себе.

Если болезнь затронула только один глаз, то это явление называется унилатеральной опухолью, или односторонней ретинобластомой. Этот вариант заболевания не является наследственным и может поражать только один участок глаза (унифокальная опухоль) или несколько (мультифокальная опухоль).
Примерно у трети пациентов это заболевание поражает оба глаза. В медицине этот случай обозначают термином билатеральная опухоль или двусторонняя ретинобластома. Практически каждый случай подобного заболевания говорит о том, что опухоль является наследственной.
Опухоль в сетчатке глаза развивается очень быстро. Образование может развиваться внутри глазного яблока. Также часто опухоль прорастает в глазницу, и по зрительному нерву попадает в центральную нервную систему. При поздней стадии раковые клетки попадают в кровь или лимфу, и таким образом поражают другие органы.
Возможны случаи спонтанной регрессии, но это бывает всего один или два случая из ста. Во всех остальных случаях, если заболевание не лечить, то летальный исход неизбежный.
Ретинобластома у детей встречается сравнительно часто. Это заболевание поражает одного ребенка из восемнадцати тысяч. Из всех онкологических заболеваний детей и подростков ретинобластома занимает всего 2%.
Этот вид онкологии поражает детей в возрасте от новорожденности до 5 лет. Практически 8 из десяти детей, имеющих это заболевание, достигли четырехлетнего возраста. После шести лет случаи заболевания ретинобластомой очень редки.
В международной классификации болезней МКБ–10 Ретинобластома имеет код C69.2.
Виды и стадии ретинобластомы
Ретинобластома бывает спорадической и наследственной. Спорадическая ретинобластома характеризуется поражением одного глаза. В таких случаях опухолевый узел, как правило единичный, или унилатеральный. Наследственное заболевание поражает оба глаза, и может иметь несколько очагов одновременно.
Различают две формы опухоли – ретиноцитома и ретинобластома. Вторая форма считается более злокачественной и обнаруживается намного чаще, чем ретиноцитома.
Если рост опухоли направлен в центр глазного яблока, то разрушается стекловидное тело и слои сетчатки. Это явление называется эндофитным типом роста. Экзофитный тип роста опухоли приводит к отслойке сетчатки и образованию транссудата в субретинальном пространстве.
Также очень редко встречается инфильтративная форма заболевания. Последствиями такой опухоли является развитие передних спаек, псевдогиполиона, а также в передних отделах глаза накапливается экссудат.
Стадии развития ретинобластомы:
- Т1 – опухоль занимает четверть глазного дна;
- Т2 – размеры образования превышают 25%, но не достигают 50%;
- Т3 – опухоль занимает больше, чем половину сетчатки, и может выйти за ее пределы, при этом сохраняется интраокулярное расположение;
- Т4 – образование выходит за пределы орбиты;
- N1 – в шейных, подчелюстных и околоушных лимфоузлах обнаруживаются метастазы;
- MI – отдаленные метастазы обнаруживаются в отдаленных органах – костном и головном мозге, печени, костях и т. д.
Ретинобластома считается опухолью нейроэктодермального происхождения. Она очень быстро развивается, дает метастазы по всему организму. Особенно часто поражается костный мозг, головной мозг, а также трубчатые кости.
Опухоль может поражать любые клетки сетчатки, и если провести тщательное исследование, то можно обнаружить клетки разной степени дифференциации, а также кальцификаты и очаги некроза.
Причины ретинобластомы
Примерно 60% детей с ретинобластомой имеют родителей, которые в детстве перенесли это заболевание. Наследственное или врожденное заболевание диагностируется до 30 месяцев. Наследственная форма заболевания может сопровождаться другими врожденными патологиями – расщелиной неба, пороками сердца, и другими подобными заболеваниями. Если у ребенка есть наследственная форма ретинобластомы, значит, существует высокая вероятность развития злокачественных опухолей не только на сетчатке, но и в других органах.
Иногда причиной возникновения ретинобластомы является не генетическая предрасположенность, а солидный возраст родителей, неблагоприятная экологическая ситуация или работа на металлургическом производстве. Такие факторы вызывают абберацию в хромосомах половых клеток. Обычно ненаследственная форма проявляется у старших детей, и даже иногда у взрослых.
Если в продуктах, которые употребляет ребенок, содержится большое количество канцерогенов, то это в значительной степени повышает риск возникновения заболевания.
Некоторые исследователи утверждают: если ребенок рождается у родителей, которым за сорок, то риск возникновения ретинобластомы, никак не связанной с наследственностью, значительно выше.
Симптомы ретинобластомы
На первой стадии ретинобластомы симптомы практически не заметны и они не мешают вести полноценный образ жизни. Если осматривать пораженный глаз, то можно выявить лейкорию – опухоль просматривается через зрачок, и возникает белый зрачковый рефлекс. Самые ранние признаки заболевания, это потеря бинокулярного и центрального зрения, что часто приводит к развитию косоглазия.
Первый признак, это потеря зрения, но поскольку обычно болезнь развивается у очень маленьких детей, это довольно сложно обнаружить. До того момента, как внутри глаза повышается давление, заболевший ребенок не испытывает болей или других неприятных осложнений.
На второй стадии часто возникает светобоязнь, слезотечение, гиперемия, увеит (воспалительный процесс в отдельных частях глаза) иридоциклит (воспалительное поражение всего глаза). Также часто возникают сильные боли в области глаза. Ретинобластома разрушает трабекулярный аппарат, в результате чего осложняется отток ВГЖ. Внутриглазное давление увеличивается, и возникает вторичная глаукома.
На третьей стадии ретинобластома прорастает в субарахноидальное пространство и придаточные пазухи. Наблюдается инвазия мягких тканей орбиты, разрушаются ее стенки. Также развивается экзофтальм (глазное яблоко смещается вперед). Возникают рези в глазу, сухость, частые конъюнктивиты.
Четвертая стадия сопровождается распространением ретинобластомы по зрительному нерву в мягкую мозговую оболочку. На этом этапе диагностируются очаги заболевания в различных органах. Возникает очень сильная интоксикация, общая слабость, рота или тошнота.
Диагностика ретинобластомы

Если у ребенка есть склонность к этому заболеванию, то он должен постоянно наблюдаться у офтальмолога.
Очень часто на болезнь указывают следующие признаки:
- косоглазие;
- расширенный зрачок и слабая реакция на свет;
- лейкокория.
Если эти признаки обнаружены, то необходимо провести тщательное обследование ребенка. Для этого используют биомикроскопию, тонометрию, офтальмоскопию (прямую и обратную), гониоскопию, визометрию, экзофтальмометрию, измеряют угол косоглазия, исследуют бинокулярное зрение. Если возникло помутнение оптических сред, то проводят ультразвуковое исследование глаза.
Интраокулярная биопсия проводится, только если есть абсолютные показания, поскольку эта процедура может спровоцировать диссеминацию злокачественных клеток. Для того, чтобы узнать, насколько ретинобластома распространилась внутри глаза, используют рентгенографию орбиты и околоносовых пазух, МРТ и КТ головного мозга. Если есть подозрения на то, что в организме распространились метастазы, выполняют люмбальную пункцию, исследуют цереброспинальную жидкость, а также делают пункцию костного мозга, исследуют миелограмму. Также для диагностики проводится такая процедура как статическая сцинтиграфия скелета и печени.
Иногда похожие симптомы может давать дисплазия сетчатки, мягкотканная саркома, рубцовая ретинопатия, метастазы нейробластомы и некоторые другие заболевания.
Если у ребенка диагностирована ретинобластома, то необходимо обратится к неврологу и отоларингологу за консультацией.
Лечение ретинобластомы
Борьба с заболеванием зависит от стадии поражения организма.
Для лечения ретинобластомы используются следующие методы:
- лекарственная химиотерапия;
- хирургическая операция;
- криотерапия;
- лучевая терапия;
- термотерапия;
- лазеркоагуляция.
Если правильно сочетать и использовать эти методы, то в большинстве случаев удается сохранить пациенту зрение и глаза. Если опухоль поразила оба глаза, то для каждого очага заболевания разрабатывается отдельная тактика, которая зависит от степени развития болезни.
В тех случаях, когда размеры опухоли на передних участках сетчатки не превышают 7 мм, то чаще всего применяется криодеструкция образования. Если опухоль поразила задние отделы и не достигла 4 мм, то применяется фотокоагуляция. Также может применяться термотерапия – на образование воздействуют с помощью ультразвукового и инфракрасного излучения, а также микроволновой терапии.
Если ретинобластома полностью поразила глаз и стала причиной глаукомы, то глазное яблоко удаляют полностью и вставляют протез. Иногда удаляют содержимое глазницы и надкостницы. Эта операция называется экзентерация глазницы. При необходимости удаляют веки. Это происходит в том случае, когда опухоль получила широкое распространение, и нет шансов восстановить зрительную функцию.
Часто для лечения подобных опухолей используют лучевую терапию. Если ее сочетать с другими методами лечения, то можно добиться хороших результатов. Можно использовать дистанционное или контактное облучение (аппликация радиоактивных веществ). После такого лечения иногда может возникнуть постлучевая катаракта или другие подобные заболевания.
Если опухоль поразила большие участки глаза, применяется химиотерапия. Чаще всего используют несколько цитостатиков одновременно.
После того, как достигнута стойкая ремиссия, необходимо регулярно совершать профилактические исследования. Это даст возможность вовремя обнаружить признак рецидива и начать повторное лечение.
Осложнения ретинобластомы
Если ретинобластома развивается только внутри глаза, то существует высокая вероятность потери зрения. Если проводить офтальмоскопическое исследование, то опухоль можно обнаружить тогда, когда она достигает 0,25 мм. На этой стадии она размещается внутри сетчатки глаза, и имеет форму полусферы. Своевременное лечение позволяет сохранить жизнь, глаза и зрение.
Если диагностировать заболевание на поздней стадии, то раковые клетки могут распространится на орбиту. Ретинобластома прорастает в зрительный нерв, поражает оба глаза, головной мозг и распространяется по всему организму.
Самые неблагоприятные осложнения ретинобластомы являются полная слепота и нарушения работы организма, которые связаны с поражениями метастазов.
Профилактика ретинобластомы
Профилактика для предотвращения ретинобластомы включает тщательное обследование детей из группы риска с самого раннего возраста. Также проводится медико-генетическое консультирование семьи, в которой есть наследственные случаи заболевания.
Если ретинобластому выявить вовремя, то эту болезнь можно преодолеть с помощью методов, способных сберечь не только глаза, но и зрение. На ранних стадиях применяется криотерапия, лучевая терапия и фотокоагуляция. Вероятность смертельного исхода низкая, и прогнозы благоприятные.
Если опухоль уже поразила глаз, то даже при полной энуклеации можно сохранить ребенку жизнь, несмотря на потерю зрения и косметический дефект. Эту проблему решают с помощью протезирования.
При наличии своевременного лечения, у 95% случаев получается достичь стойкой ремиссии. После ремиссии у 5% возникает рецидив. У детей, которые имеют генетическую предрасположенность риск рецидива несколько выше.
Источник

