Реферат хирургическое лечение глаукомы

Описание
Различные
типы антиглаукоматозных операций имеют свои показания в зависимости от формы
глаукомы. Так, при закрытоугольной форме глаукомы применяется периферическая
иридэктомия и иридоциклоретракция, при врожденной — гониотомия или варианты
синустрабекулэктомии, при открытоугольной форме глаукомы многочисленные
модификации проникающих и непроникающих оперативных вмешательств. При повторных
оперативных вмешательствах с использованием дренажей и антиметаболитов. При
терминальных стадиях различные виды циклодеструктивных операций.
Выбор вмешательства связан с рядом
факторов:
- Неэффективность других методов лечения.
- Невозможность осуществления других методов
лечения (в том числе, несоблюдение врачебных рекомендаций, выраженные побочные
эффекты) или недоступность соответствующей медикаментозной терапии. - Невозможность достижения требуемого
индивидуального «целевого» ВГДместными гипотензивными средствами или лазерной терапией. - Наличие высокого уровня ВГД, который вряд ли будет нормализован
каким- либо другим методом лечения, кроме хирургического. - Уровень риска при проведении той или иной
операции. - Индивидуальные предпочтения хирурга.
Показания и сроки проведения
хирургического лечения
Хирургическое
лечение глаукомы проводится в случае невозможности достичь уровня индивидуального
«целевого» давления, вследствие неэффективности консервативного лечения или
невозможности проведения лазерного лечения.
Определять
сроки проведения операций следует, основываясь на данных клинических
исследований (динамика ВГД,
периметрия, оценка диска зрительного нерва). При решении вопроса об операции
необходимо принимать во внимание множество факторов, включающих и то, будет ли
пациент следовать назначениям врача, стадию глаукомного процесса и т.д.
Оперативное
лечение является методом выбора и в случаях, когда невозможен контроль давления
другими методами или при изначально высоком уровне ВГД на ранних стадиях заболевания.
Предоперационная подготовка.
В
ходе предоперационного обследования определяется место и характер ретенции.
Ведущее место в определении места ретенции занимает гониоскопия. В зависимости
от состояния угла передней камеры делается заключение о форме глаукомы, что
является основанием для выбора метода оперативного вмешательства.
Принципы
подготовки больных к антиглаукоматозным операциям, в общем, не отличаются от
обычных, используемых при операциях со вскрытием глазного яблока.
Обследование
включает проведение традиционных анализов, терапевтический контроль, чтобы
исключить общие противопоказания, санацию полости рта и других возможных очагов
фокальной инфекции.
Цель
общей медикаментозной терапии в рамках подготовки к вмешательству — прежде
всего, уменьшить нервно-психический стресс, связанный с операцией. Важно
обеспечить хороший сон перед операцией, если необходимо, с помощью снотворных.
В
случаях наличия хронических воспалительных заболеваний век и конъюнктивы
накануне операции следует назначить инстилляции антибиотиков широкого спектра
действия. При отсутствии каких-либо специальных показаний антибиотики не
назначают ни накануне операции, ни в день ее выполнения.
Гипотензивная
терапия: применение предшествующей местной и общей гипотензивной терапии до дня
операции.
Важно
накануне операции, в целях предупреждения интраоперационных осложнений
(экспульсивная геморрагия, цилиохориоидальная отслойка и т.п.) особенно при
выполнении оперативных вмешательств со вскрытием глаза добиться максимального
снижения внутриглазного давления. Целесообразно принять внутрь глицерин (из
расчета 1,5 г на 1 кг массы), разбавленный равным
количеством фруктового сока или диакарб 250мг вечером, накануне операции.
Хирургическое лечение
Наиболее
распространены фильтрующие (проникающие и непроникающие) операции, такие как
трабекулэктомия, синусотомия, которые создают новые или стимулируют
существующие пути оттока.
Поскольку
различные офтальмохирурги применяют многочисленные модификации антиглаукомных
вмешательств, будут приведены только классические методы хирургии, подробное
описание техники операций не является задачей данного пособия.
Конечно,
отсутствие необходимости медикаментозной терапии после выполненной операции,
является важным показателем ее эффективности.
На
практике, если хирургическим путем не удалось достичь индивидуального
«целевого» давления, необходимо назначение местной гипотензивной терапии, как
правило, количество препаратов в этом случае значительно меньше, чем до
операции. Но основным критерием, в последующем лечении, должно быть достижение
целевого давления.
Антиглаукоматозные операции
фистулизирующего типа
Трабекулэктомия
На
сегодняшний день операцией выбора при ПОУГявляется трабекулэктомия с формированием фистулы под склеральным лоскутом.
Появление
современных операционных микроскопов, микрохиургического инстументария и шовных
материалов способствовало развитию многочисленных усовершенствований техники
операции. Они включают модификации размера, формы и толщины склерального
лоскута, особенности конъюнктивального лоскута (основанием к лимбу и основанием
к своду конъюнктивы), сочетание с циклодиализом, вида склеральных швов,
введение в переднюю камеру и под склеральный лоскут вискоэластичных препаратов,
а также применение антиметаболитов и других препаратов, уменьшающих рубцевание.
Согласно
экспертным оценкам, эффективность впервые выполненной фистулизирующей операции
на ранее не оперированном глазу (без дополнительной гипотензивной терапии или с
ней) составляет до 85% в сроки до 2-х лет; однако критерии успеха
вмешательств при этих оценках весьма разнообразны.
В
случае, если эффективность оперативного вмешательства в сочетании с
медикаментозной терапией недостаточна следует прибегать к повторному
хирургическому вмешательству.
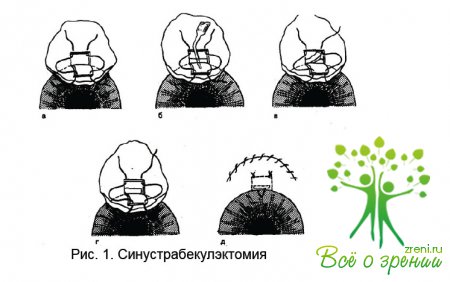
Техника операции
трабекулэктомии
Обычно
формируют широкий (7-8 мм)
конъюнктивальный лоскут с основанием у лимба. Тенонову капсулу отсепаровывают
от склеры до лимба.
Производят
гемостаз. Несквозными надрезами (1/3 — 1/2толщины склеры) очерчивают треугольную (квадратную или трапециевидную) зону с
основанием (5 мм шириной, 4 мм высотой) у лимба; соответственно
этому производят ламеллярное расслоение склеры.
На
дне расслоенной зоны обычно хорошо заметно положение склеральной шпоры (по
переходу от прозрачных слоев лимба к непрозрачным); чуть кзади от нее располагается
венозный синус склеры. Соответственно позиции синуса высекают полоску глубоких
слоев склеры (1,5 мм шириной, 4 мм длиной) концентрично лимбу.
Обычно
производится иссечение глубоких слоев склеры алмазным ножом или одноразовым
лезвием. При этом в начале намечаются границы иссекаемой полоски, а затем
кончиком ножа удаляется полоска глубоких слоев склеры вместе с трабекулой. При
этом в рану выпадает радужка. Производится базальная иридэктомия.
Поверхностный
склеральный лоскут укладывают на место и подшивают обратно к ложу 1-3 швами. Шов на конъюнктиву (обычно,
виржинский шелк) должен быть наложен очень тщательно; полноценная адаптация
краев разреза способствует лучшему формированию фильтрационной подушки и
предотвращает наружную фильтрацию.
Послеоперационное ведение.
В
послеоперационном периоде производится закапывание антибактериальных капель,
обычно 4 раза в день, мидриатиков
(атропин 1%, цикломед 1%) 1-2 раза в день, с помощью которых поддерживается умеренно расширенный
зрачок. Кортикостероиды назначаются до купирования явлений послеоперационного
ирита. В случаях, когда фильтрационная подушка не очень выражена и имеется
тенденция к повышению внутриглазного давления полезен массаж глазного яблока
для лучшего формирования фильтрующих путей.
Осложнения СТЭ
Осложнения раннего
послеоперационного периода (до 1 месяца).
- Гифема.
- Цилиохориоидальная отслойка (ЦХО).
- Наружная фильтрация ВГЖ (гипотония).
- Гипертензия.
- Воспаление.
- Зрачковый блок.
Осложнения позднего
послеоперационного периода (до 6 месяцев)
- Ускоренное прогрессирование катаракты.
- Инфицирование фильтрационной подушки.
- Гипотензия.
- Гипертензия.
- Избыточное рубцевание.
- Цилиохориоидальная отслойка.
- Рецидивирующая гифема.
Отдаленные
осложнения (более 6 месяцев)
Кистозные
изменения фильтрационной подушки.
Прогрессирование
катаракты
Лечение послеоперационных
осложнений
Гифема
обычно рассасывается самостоятельно и специального лечения не требует. При
длительном существовании гифемы или ее рецидивировании рекомендуется: местно —
инстилляции 2% или 3% раствора хлорида кальция,
парабульбарные инъекции дицинона, внутривенно — 20 мл 40% раствора
глюкозы и 10 мл 10% раствора хлорида кальция, внутрь — 0,25 диакарба, 100-200мл 30% раствора глицерина.
Цилиохориоидальная
отслойка. Признаками ЦХО является
синдром мелкой передней камеры, гипотония и уменьшение или отсутствие
фильтрационной подушки.
При
сохранении передней камеры проводится консервативное лечение ЦХО. С этой целью назначаются кофеин 0,5 мл 5% раствора, мидриатики (атропин 1%). В большинстве случаев это приводит к восстановлению передней
камеры и фильтрации под конъюнктиву. При отсутствии передней камеры или
сохранении признаков ЦХО в течение 3-х суток выполняется операция задней
трепанации склеры.
При
гипотонии связанной с наличием наружной фильтрации (диагностика осуществляется
с помощью пробы с флюоресцеином 0,5%)
необходимо герметизировать края раны. В некоторых случаях дает эффект наложение
давящей повязки на область фильтрации.
В
случаях послеоперационной гипертензии и отсутствии фильтрационной подушки
эффективным может быть массаж глазного яблока. При отсутствии эффекта
производится ревизия области оперативного вмешательства для определения причин
ретенции влаги.
Для
купирования послеоперационного воспаления назначаются инстилляции мидриатиков и
кортикостероидов, под конъюнктиву вводится дексазон 0,5 мл до купирования
признаков воспаления.
В
отдаленные сроки после трабекулэктомии (как и после многих других антиглаукоматозных
операций) отмечается ускоренное прогрессирование катарактальных изменений
хрусталика; о возможности этого больной должен быть в некоторых случаях
заблаговременно поставлен в известность.
В
случае повышения ВГД в позднем
послеоперационном периоде могут выполняться следующие мероприятия:
При
наличии кистозной подушки — субэпителиальное вскрытие (нидлинг). При блокаде
интрасклеральных путей — закрытая ревизия с помощью шпателя- ножа.
При
нарушении оттока в области внутреннего отверстия фистулы — ревизия внутренней
фистулы «abinterno».
При
полной облитерации — повторная антиглаукоматозная операция в другом секторе
глазного яблока.
Непроникающие
вмешательства при глаукоме
- Непроникающая глубокая склерэктомия.
- Вискоканалостомия.
Объединенные
одним термином «непроникающие вмешательства» эти техники различаются
размером и глубиной разреза и резекцией второго лоскута в склере. Однако,
поскольку принцип операций сходен, то и осложнения и тактика ведения пациентов
не имеют значительных различий.
Показания:
Первичная
открытоугольная глаукома у пациентов с давлением цели ?20 мм рт.ст., которого не удается достичь медикаментозными
средствами.
Преимущества:
- более низкий, относительно
трабекулоэктомии, уровень интра- и постоперационных осложнений; - возможность восстановления оттока
внутриглазной жидкости по естественным путям при вискоканалостомии.
Недостатки:
- гипотензивный эффект уступает таковому
при трабекулоэктомии (в среднем на 2-4мм рт.ст.); - техническая сложность, требующая более
высокой квалификации хирурга; - возможность развития эписклерального
фиброза, приводящего к неудовлетворительному эффекту.
Предоперационная
подготовка:
- противовоспалительная терапия:
инстилляции антибактериальных и нестероидных или стероидных противовоспалительных
препаратов в течение 3 дней перед
операцией; - гемостатическая терапия: пероральный
прием препаратов (аскорутин, дицинон) в течение 7 дней до операции; - гипотензивная терапия: применение
предшествующей местной и общей гипотензивной терапии до дня операции; - коррекция сопутствующей патологии;
- в ходе операции используются стандартные
методики местной анестезии с потенцированием или без такового.
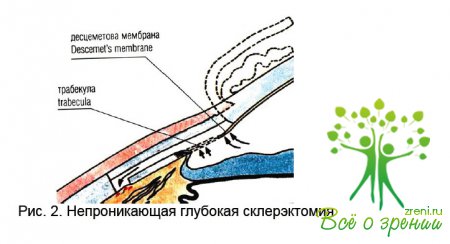
Глубокая склерэктомия
В
процессе выполнения операции удаляют глубокий слой корнеосклеральных тканей и
наружную стенку шлеммова канала под поверхностным склеральным лоскутом.
Также
удаляется эпителиальный слой внутренней стенки шлеммова канала и передние
отделы десцеметовой мембраны.
Фильтрация
осуществляется сквозь поры оставшейся трабекулярной сети и десцеметову
мембрану.
После
репозиции поверхностного лоскута под эписклеральным лоскутом формируется
«склеральное озеро».
Осложнения:
- интраоперационные: гифема (?1% случаев), микроперфорация трабекулы
со вставлением радужки или без него; - послеоперационные: отслойка сосудистой
оболочки (?2% случаев),
эписклеральный/конъюнктивальный фиброз (для профилактики развития данного
осложнения могут применяться варианты операций с использоваением различных
дренажей либо препаратов цитостатического ряда); - повторное повышение ВГД или недостаточный гипотензивный эффект.
Послеоперационное
ведение:
В
неосложненных случаях:
- противовоспалительная терапия:
инстилляции антибактериальных и стероидных противовоспалительных препаратов в
течение 7 дней после операции с
последующим переходом на нестероидные противовоспалительные сроком на 2 недели; - послеоперационные осмотры на 1, 3 и 7 сутки, контрольные инструментальные исследования через 1 и 6 месяцев после операции.
В осложненных случаях:
Вариантами
операции может быть использование дренажей с размещением их под склеральным
лоскутом.
- гифема: местно — инстилляции 2% или 3% раствора хлорида кальция, парабульбарные инъекции дицинона,
внутривенно — 20 мл 40% раствораглюкозы
и 10мл 10% раствора хлорида кальция, внутрь — 0,25г диакарба, 100-200мл 30% раствора глицерина. - отслойка сосудистой оболочки: комплекс
традиционных лечебно- профилактических мероприятий, включающий
субконъюнктивальное введение дексаметазона, кофеина, мезатона, эмоксипина, а
также метилурацил, аскорутин, индометацин в таблетках per os. При отсутствии
эффекта — задняя трепанация склеры (задняя склерэктомия); - при недостаточном гипотензивном эффекте
операции могут быть использованы:
- Nd: YAG-лазерная гониопунктура;
- медикаментозная гипотензивная терапия.
Источник
Несмотря на успехи в медикаментозном лечении глаукомы, связанные с появлением новых типов лекарственных препаратов, воздействующих на различные механизмы регуляции ВГД. Так же появились препараты действующие в том числе и на комбинированных, а также наличие эффективных лазерных вмешательств – “ножевая” хирургия зачастую остается методом выбора на глазах с рефрактерными глаукомами,хирургическое лечение рефрактерных глауком представляет собой трудную и, безусловно, актуальную проблему практической офтальмологии.
Несмотря на высокий уровень современных технологий и современных методик лечения компенсация ВГД при рефрактерных формах данной патологии бывает наименее успешной, особенно в отдаленные сроки после хирургического вмешательства. К этой категории глауком относят афакическую глаукому, глаукому псевдофакичных глаз, юношескую, неоваскулярную, и первичную глаукому, требующую повторных хирургических вмешательств. Выделяют в отдельную форму комбинированную глаукому, обусловленную выраженными изменениями дренажного аппарата в результате предшествующих хирургических вмешательств в зоне угла передней камеры (УПК).
Для этих категорий глауком характерной особенностью упорное течение вследствие быстрого фиброзного перерождения вновь созданных путей оттока жидкости из глаза, а эффективность каждой последующей операции уменьшается по сравнению с предыдущей.
В 1993 году предложена и разработана новая антиглаукоматозная операция для лечения рефрактерных типов глауком – лимбосклерэктомия с клапанным дренированием супрацилиарного пространства.
Для разработки данного метода был проведен эксперимент, в котором наблюдались 80 больных с симптомами глаукомы. Возраст варьировался от 25 до 79 лет
Для удобства проведения эксперимента пациенты были разделены на 3 группы:
- 1–я группа – больные с глаукомой на афакичных глазах (26 глаз),
- 2–я группа – с глаукомой на псевдофакичных глазах (18 глаз),
- 3–ю группу составили больные с ранее оперированной глаукомой (38 глаз).
Техника операции:конъюнктивальный лоскут выкраивается в верхних или верхнебоковых отделах глаза в 8 мм от лимба основанием к нему. В случаях выполнения операции в нижнебоковых отделах глаза конъюнктивальный лоскут выкраивается основанием к своду. Длина лоскута 7–9 мм. Гемостаз. Перпендикулярно лимбу на глубину 2/3 склеры выкраивается П–образный лоскут длиной 6–7 мм и шириной 2,5 мм основанием к лимбу (рис. 1А). Производится иссечение глубоких слоев склеры на дне склерального кармана размерами 2,5 х 2,0 мм в дистальном отделе с формированием склерэктомического отверстия (рис. 1В). В проксимальном отделе под основанием склерального лоскута выполняется лимбэктомия размерами 2,5 х 1,5 мм и иссекается кусочек радужки с пигментным листком (рис. 1В). Через склерэктомическое отверстие в дистальном отделе склерального ложа проводится окончатый шпатель в лимбэктомическое отверстие (рис. 1С), формируя циклодиализную щель, в которую заводится отсепарованный склеральный лоскут. Его основание прикрывает собой лимбэктомическое отверстие, предотвращая гиперфильтрацию влаги. Глубокие слои склерального ложа, примыкающие к лимбэктомическому отверстию, рассекаются на 1,5–2,0 мм перпендикулярно лимбу или иссекаются в виде остроугольного треугольного лоскута 1,0х1,0х0,5 мм. Данный послабляющий разрез позволяет основанию склерального лоскута, заправленного в супрацилиарное пространство, выполнять роль клапана, регулирующего уровень фильтрации при повышении внутриглазного давления (ВГД) (рис. 1D). По обе стороны склерального ложа дополнительно проводится трапециевидная резекция эписклеры размерами 6,0х4,0х3,0 мм. Она показана лицам молодого возраста и в случаях повторных антиглаукоматозных операций для профилактики эписклерального рубцевания. Иридэктомия не является обязательным элементом при проведении данной операции на глазах с афакией, псевдофакией и при повторных вмешательствах с уже имеющимися иридэктомиями. Накладывается непрерывный шов на тенонову капсулу и коньюктиву.
Результаты и обсуждение: средний уровень ВГД до операции:
- в 1–й группе составил 25,85±0,74 мм рт. ст.,
- во 2–й группе – 26,37±1,18 мм рт. ст.,
- в 3–й группе – 27,45±0,69 мм рт. ст.
Превышение офтальмотонуса в течение первой недели после операции составило:
- в 1–й группе 4,19±0,22 мм рт. ст.,
- во 2–й группе – 5,72±0,56 мм рт. ст.,
- в 3–й группе – 5,21±0,24 мм рт. ст.
так же следует отметить, что фильтрационные подушечки были умеренно выраженными, без признаков гиперфильтрации.
Клинически значимая отслойка сосудистой оболочки, потребовавшая проведения задней склерэктомии в течение первых трех дней после операции отмечалась лишь на 3 глазах из 82.
Через 30 дней после операции ВГД имело некоторую тенденцию к повышению и составляло:
- в 1–й группе – 9,19±0,43 мм рт. ст.,
- во 2–й группе – 8,94±0,63 мм рт. ст.,
- в 3 группе – 9,83±0,49 мм рт. ст.
Спустя 6 месяцев среднее ВГД:
- в 1–й группе равнялось 11,69±0,48 мм рт. ст.,
- во 2–й – 11,78±0,56 мм рт. ст.,
- в 3–й – 10,84±0,47 мм рт. ст.
В результате проведенного лечения через 2 года никому из больных, находившихся под наблюдением, не потребовалось повторного оперативного вмешательства. Офтальмотонус:
- в 1–й группе составил 14,3±0,4 мм рт. ст.,
- во второй группе– 14,75±0,54 мм рт. ст.,
- в 3–й группе– 14,53±0,38 мм рт. ст. (р< 0,01).
Шести пациентам (4,9%) для полной компенсации офтальмотонуса потребовались ежедневные двух кратные инстилляции 0,5% раствора тимолола малеата. Фильтрационная подушечка с незначительными элементами кистозного перерождения сформировалась на 4 глазах (3,3%), в остальных 78 глазах (96,7%) подушечка носила плоский разлитой характер, была ишемичной и не доставляла субъективного дискомфорта больным.
У всех пациентов до операции был измерен коэффициент легкости оттока:
- в 1–й группе составил 0,08±0,01 мм3/мин х мм рт. ст.,
- во 2–й группе этот показатель до операции равнялся 0,09±0,04 мм3/мин х мм рт. ст.,
- в 3–й группе коэффициент легкости оттока составил до оперативного лечения 0,1±0,008 мм3/мин х мм рт. ст.
Этот же коэффициент через 6 месяцев и через год составил:
- в 1–й группе через 6 месяцев – 0,28±0,02 мм3/мин х мм рт. ст., через 1 год – 0,27±0,08 мм3/мин х мм рт. ст.,
- во 2–й группе этот через 6 месяцев и 1 год, соответственно, – 0,28±0,01 и 0,26±0,05 мм3/мин х мм рт. ст.,
- в 3–й группе спустя 6 месяцев – 0,26±0,008 и 1 год – 0,24±0,04 мм3/мин х мм рт. ст. (р< 0,01).
Следует заметить, что границы поля зрения после операции существенно не менялись:
- в 1–й группе больных границы поля зрения до операции составили 246,8±26,0° ;
- во 2–й группе – 237,9±41,0°,
- в 3–й группе – 243,2±23,6°.
Через 1 месяц в 1–й, 2–й, 3–й группах границы составили, соответственно, 266,9±26,5°; 247,5±39,2°; 245,5±22,5°.
Спустя 6 месяцев после операции границы поля зрения:
- в 1– й группе соответствовали 264,9±126,9°,
- во 2–й группе – 250,9±39,2° ,
- в 3–й группе – 248,0±28,9°.
Через 1 год этот показатель составил:
- в 1–й группе – 265,0±28,1°,
- во 2–й группе не изменился,
- в 3–й группе – 256,0±27,1° (р> 0,05).
В раннем послеоперационном периоде отмечались следующие осложнения: микрогифема – 3 глаза (2,5%); цилиохориоидальная отслойка – 4 глаза (3,3%), причем в 3 случаях пришлось прибегать к задней склерэктомии; гипотония (ВГД не превышало 3–4 мм по Гольдману) – 4 глаза (3,3%). Все указанные осложнения были характерны для 3 группы и купировались к 3–5 дню после операции.
В заключение можно сказать, что лимбосклерэктомия с клапанным дренированием супрацилиарного пространства применяется нами с 1993 года, и уже накоплен достаточный опыт ее использования не только в лечении рефракторных глауком, но и первичной открытоугольной, закрытоугольной и смешанной формах, при некупируемом остром приступе глаукомы.
Вопросы эффективности ее применения при вторичных глаукомах в настоящее время изучаются, определяются показания и противопоказания. Однако уже сейчас можно отметить, что наибольшую склонность к рецидивам имеют увеальная и посттромботическая глаукомы, где целесообразно использование цитостатиков, активно применяемых в нашей клинике в последние годы.
Итогом вышеописанного эксперимента стала разработка новой антиглаукоматозной операции – лимбосклерэктомия с клапанным дренированием супрацилиарного пространства, выполняемая исключительно в однолоскутном варианте. Эта операция имеет комбинированный механизм гипотензивного действия (лимбэктомия, задняя склерэктомия, циклодиализ, клапанное дренирование аутосклеральной полоской, иридэктомия), характеризуемая отсутствием швов на фиброзной капсуле глаза и незначительной площадью вмешательства.
Данный метод лечения обладает высокой гипотензивной эффективностью в отдаленные сроки наблюдения (>2 лет) на глазах с рефрактерной глаукомой при различных профилях УПК, имеющих грубые органические изменения вследствие афакии, псевдофакии и предыдущих антиглаукоматозных операций является операцией выбора при повторных антиглаукоматозных вмешательствах.
Литература:
1. Алексеев В. Н., Мартынова Е. Б., Усачев В. В. //Всероссийский съезд офтальмологов, 7–й: Тезисы докладов. – М., 2000. – Т. 1– С. 96– 97.
2. Бессмертный А. МД Червяков А. Ю.. Лобыкина Л. Б.//
Всероссийский съезд офтальмологов, 7–й: Тезисы докладов. – М., 2000.–Т.1–С. 105.
3. Егоров Е. А. Гипотензивное лечение глаукомы. // Клин. офтальмол. – 2000. – №1. – С. 6–10.
4. Егоров Е.А., Бабушкин А.Э. Клапанная трабекулотомия с аутосклеральным имплантантом в хирургии глаукомы. //Вестник офтальмологии 1988г. №1. стр.7–9.
5. Краснов М.М. Микрохирургия глаукомы. //М., “Медицина” 1980г. стр.116–126.
6. Косых Н.В. Хирургическая активация внедренажного оттока внутриглазной жидкости при глаукоме: Автореферат дис…. д–ра мед. наук. – М., 1992.
7. Нестеров А.П Д Колесникова Л.Н. Фистулизирующая иридоциклоретракция. //Вестник офтальмологии 1984 г. №1.стр. 10– 12.
8. Нестеров А. П. Первичная глаукома. – М.,1995.
9. Рябцева А.А. Комбинированная глаукома. Автореферат дис…. д–ра мед. наук. – М.. 1996.
10. Федоров С. Н., Иоффе Д. ИД Ронкина Т.И. Антиглаукоматозная операция – глубокая склерэктомия. //Вестник офтальмологии 1982г. №4. стр. 6–10.
11. Cairns J. Trabeculoectomy. //Amer. J. Ophth. 1968 V.66. p. 673–679.
Источник


