Реферат глаукома и острые приступы глаукомы
Îáùåå ñîñòîÿíèå ïàöèåíòà ïðè ïîñòóïëåíèè íà ñòàöèîíàð ñ äèàãíîçîì îñòðîãî ïðèñòóïà ãëàóêîìû. Äàííûå ëàáîðàòîðíûõ è èíñòðóìåíòàëüíûõ èññëåäîâàíèé: àíàëèç êðîâè, ìî÷è, ôëþîðîãðàôèÿ. Ñõåìà ëå÷åíèÿ çàáîëåâàíèÿ. Êîìïëåêñ óïðàæíåíèé äëÿ áîëüíûõ ãëàóêîìîé.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ôåäåðàëüíîå ãîñóäàðñòâîåííîå áþäæåòíîå îáðàçîâàòåëüíîå ó÷ðåæäåíèå âûñøåãî îáðàçîâàíèÿ
«Áàøêèðñêèé ãîñóäàðñòâåííûé ìåäèöèíñêèé óíèâåðñèòåò»
Ìèíèñòåðñòâà çäðàâîîõðàíåíèÿ Ðîññèéñêîé Ôåäåðàöèè
ÊàôåäðàîôòàëüìîëîãèèñêóðñîìÈÄÏÎ
Çàâåäóþùèé êàôåäðîé:ä.ì.í, ïðîôåññîð, Àçíàáàåâ Á.Ì
Ïðåïîäàâàòåëü: ê.ì.í., àññèñòåíò Àçàìàòîâà Ã.À.
ÈÑÒÎÐÈßÁÎËÅÇÍÈ
Áîëüíîé :Êèñåëåâ Àíäðåé Àëåêñååâè÷, 58 ëåò
Êëèíè÷åñêèé äèàãíîç:Îñòðûé ïðèñòóï ãëàóêîìû
Êóðàòîð- ñòóäåíòêà
Âðåìÿ êóðàöèè: 02.05.17ã.- 13.05.17ã.
Óôà — 2017
Ïàñïîðòíàÿ÷àñòü:
Ô.È.Î. áîëüíîãî: Êèñåëåâ Äìèòðèé Àëåêñååâè÷
Âîçðàñò áîëüíîãî: 58 ëåò
Ìåñòî æèòåëüñòâà: ÐÁ, ã.Óôà, óë. Êèðîâà 26, êâ 98
Îáðàçîâàíèå: ñðåäíåå ñïåöèàëüíîå
Ïðîôåññèÿ: ñòðîèòåëü
Äàòà ïîñòóïëåíèÿ â êëèíèêó: 2.05.2017 ã.
Æàëîáû
Æàëîáû íà áîëè â ëåâîì ãëàçó è íàäáðîâíîé äóãå, çàòóìàíèâàíèå çðåíèÿ è ïîÿâëåíèå ðàäóæíûõ êðóãîâ ïðè âçãëÿäå íà ñâåò, íà ãîëîâíûå áîëè.
Anamnesismorbi
Ñ÷èòàåò ñåáÿ áîëüíûì â òå÷åíèå 1 ãîäà, êîãäà âïåðâûå çàìåòèë óõóäøåíèå çðåíèÿ. Áîëüíîé îáðàòèëñÿ ê ó÷àñòêîâîìó îôòàëüìîëîãó, êîòîðûé ïîñëå îñìîòðà íàçíà÷èë ãëàçíûå êàïëè, íàçâàíèÿ êîòîðûõ íàçâàòü çàòðóäíÿåòñÿ. Ïîëîæèòåëüíîé äèíàìèêè íå íàáëþäàëîñü. 12.03.2017 ãîäà â 5 óòðà ðåçêî ñíèçèëàñü îñòðîòà çðåíèÿ, ïîÿâèëàñü ñèëüíàÿ áîëü â ëåâîì ãëàçó. Âûçâàë ñêîðóþ ïîìîùü, ôåëüäøåð çàêàïàë ïèëîêàðïèí. Áûë äîñòàâëåí ë â îôòàëüìîëîãè÷åñêèé öåíòð ÍÈÈ ãëàçíûõ áîëåçíåé ã.Óôà â ýêñòðåííîì ïîðÿäêå. ïðèñòóï ãëàóêîìà ëå÷åíèå óïðàæíåíèå
Anamnesisvitae
Ðîäèëñÿ 04.07.1959 ãîäà â ãîðîäå Óôà. Îáðàçîâàíèå ñðåäíåå ñïåöèàëüíîå. Ïî ïðîôåññèè ñòðîèòåëü.
Íàñëåäñòâåííûé àíàìíåç: íå îòÿãîùåí.
Âåíåðè÷åñêèå çàáîëåâàíèÿ, òóáåðêóëåç, çàáîëåâàíèÿ îáìåíà âåùåñòâ, ïñèõè÷åñêèå çàáîëåâàíèÿ â ñåìüå îòðèöàåò.
Ïåðåíåñåííûå çàáîëåâàíèÿ: ïðîñòóäíûå. Ïåðåíåñåííûå òðàâìû, îïåðàöèè — îòðèöàåò. Âðåäíûå ïðèâû÷êè: êóðåíèå (ïî 1 ïà÷êå â äåíü). Ýïèäåìèîëîãè÷åñêèé àíàìíåç: êîíòàêò ñ èíôåêöèîííûìè áîëüíûìè îòðèöàåò.
Ãåìîòðàíñôóçèîííûé àíàìíåç: îòðèöàåò.
Àëëåðãîëîãè÷åñêèé àíàìíåç: íåïåðåíîñèìûõ âåùåñòâ íàçâàòü íå ìîæåò.
Statuspraesens
Îáùåå ñîñòîÿíèå:
Îáùåé ñëàáîñòè íåò, ïîõóäàíèé íåò, ïîòîâ íåò, ïîâûøåíèÿ òåìïåðàòóðû íåò, ãîëîâîêðóæåíèé è îáìîðî÷íûõ ñîñòîÿíèé íåò.
Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, ñîçíàíèå ÿñíîå, ïîëîæåíèå àêòèâíîå. Êîæíûå ïîêðîâû ôèçèîëîãè÷åñêîé îêðàñêè, ÷èñòûå.
Êîñòíî-ìûøå÷íàÿ ñèñòåìà. Áîëè â êîñòÿõ êîíå÷íîñòåé, ïîçâîíî÷íèêà, ïëîñêèõ êîñòÿõ íåò, áîëè â ñóñòàâàõ íåò. Áîëè â ìûøöàõ íåò. Ñóñòàâû íå èçìåíåííû, áåçáîëåçíåííû ïðè ïàëüïàöèè.
Ñèñòåìà äûõàíèÿ. Äûõàíèå ñâîáîäíîå ÷åðåç íîñ, âûäåëåíèé íåò, íîñîâûõ êðîâîòå÷åíèé íåò. Îùóùåíèÿ ñóõîñòè è öàðàïàíèÿ â ãîðëå íåò, êàøëÿ íåò. Áîëè â ãðóäíîé êëåòêå íåò. Îäûøêè íåò. Ãðóäíàÿ êëåòêà íîðìîñòåíè÷åñêàÿ. Ãîëîñîâîå äðîæàíèå íîðìàëüíîå. ×àñòîòà äûõàòåëüíûõ äâèæåíèé 18 ðàç â ìèíóòó. Ïåðêóòîðíûé çâóê ëåãî÷íûé. Äûõàíèå âåçèêóëÿðíîå.
Ñåðäå÷íî — ñîñóäèñòàÿ ñèñòåìà. Áîëè â îáëàñòè ñåðäöà íåò. Îùóùåíèé ñåðäöåáèåíèÿ è ïåðåáîåâ â ðàáîòå ñåðäöà íåò. Îùóùåíèé ïóëüñàöèè íåò. Îäûøêè íåò. Îòåêîâ íåò. Âûïÿ÷èâàíèé â îáëàñòè ñåðäöà íåò. Âåðõóøå÷íûé òîë÷îê ïàëüïèðóåòñÿ â V ìåæðåáåðüå ñëåâà. Ýïèãàñòðàëüíîé ïóëüñàöèè è ïóëüñàöèè êðóïíûõ ñîñóäîâ íåò. Òîíû ñåðäöà ÿñíûå, ðèòìè÷íûå. Ïóëüñ 78 óäàðîâ â ìèíóòó, ðèòìè÷íûé, óäîâëåòâîðèòåëüíîãî íàïîëíåíèÿ è íàïðÿæåíèÿ. ÀÄ 130/80 ìì.ðò.ñò.
Ñèñòåìà ïèùåâàðåíèÿ. Àïïåòèò õîðîøèé, èçâðàùåíèÿ âêóñà íåò, íàñûùàåìîñòü íîðìàëüíàÿ, æåâàíèå õîðîøåå. Ãëîòàíèå â íîðìå. Èçæîãè, îòðûæêè, òîøíîòû è ðâîòû íåò. Ðàñïèðàíèå è òÿæåñòè â îáëàñòè æèâîòà íåò, áîëè â æèâîòå íåò.
Ñòóë ðåãóëÿðíûé. ßçûê âëàæíûé, ÷èñòûé. Æèâîò îáû÷íîé ôîðìû. Ïðè ïàëüïàöèè ìÿãêèé, áåçáîëåçíåííûé.
Ïå÷åíü íå âûñòóïàåò èç-ïîä êðàÿ ðåáåðíîé äóãè, ìÿãêîé ýëàñòè÷åñêîé êîíñèñòåíöèè, áåç áîëåçíåííà.
Æåë÷íûé ïóçûðü íå ïàëüïèðóåòñÿ. Îáëàñòü ïîäæåëóäî÷íîé æåëåçû áåçáîëåçíåííà.
Ñåëåçåíêà íå ïàëüïèðóåòñÿ.
Ñèñòåìà ìî÷åèñïóñêàíèÿ. Ó÷àùåííîãî ìî÷åèñïóñêàíèÿ íåò. Äèçóðè÷åñêèéõ ÿâëåíèé: áîëåé, ðåçåé íåò. Öâåò ìî÷è îáû÷íûé. Ïî÷êè íå ïàëüïèðóåòñÿ. Ñèìïòîì ñîòðÿñåíèÿ îòðèöàòåëüíûé.
Statusoculorum
Ñîñòîÿíèå îðãàíà çðåíèÿ è çðèòåëüíûõ ôóíêöèé | OD | OS |
Îñòðîòà çðåíèÿ | VIS OD = 1,0 | VIS OS = 0,3 |
Äàííûå îñìîòðà ãëàçà | ||
Îðáèòà è îêðóæàþùèå ãëàç ÷àñòè ëèöà. | Ïîëîæåíèå ãëàçíîãî ÿáëîêà â îðáèòå ïðàâèëüíîå, ãëàçíûå ñèìïòîìû íå âûÿâëåíû. Êðàÿ îðáèòû ãëàäêèå, ïàëüïàöèÿ áåçáîëåçíåííàÿ; | Ïîëîæåíèå ãëàçíîãî ÿáëîêà â îðáèòå ïðàâèëüíîå, ãëàçíûå ñèìïòîìû íå âûÿâëåíû. Êðàÿ îðáèòû ãëàäêèå, ïàëüïàöèÿ áîëåçíåííàÿ; |
Ãëàçíîå ÿáëîêî â öåëîì | Ãëàçíîå ÿáëîêî îáû÷íîãî ðàçìåðà, øàðîâèäíîé ôîðìû, äâèæåíèÿ åãî â ïîëíîì îáúåìå è áåçáîëåçíåííû. Êîíúþíêòèâà ãëàçíîãî ÿáëîêà ïðîçðà÷íàÿ, áëåñòÿùàÿ. | Ãëàçíîå ÿáëîêî îáû÷íîãî ðàçìåðà, øàðîâèäíîé ôîðìû, äâèæåíèÿ åãî â ïîëíîì îáúåìå. Êîíúþíêòèâà ãëàçíîãî ÿáëîêà: ãèïåðåìèðîâàííà |
Âåêè | îáû÷íîé ïðàâèëüíîé ôîðìû, ðîñò ðåñíèö ïðàâèëüíûé. | ñëåãêà îòå÷íû, ñæàòû, ðîñò ðåñíèö ïðàâèëüíûé. |
Ñë¸çíûå îðãàíû | ñëåçíàÿ æåëåçà íå ïàëüïèðóåòñÿ. Ñëåçîñòîÿíèÿ íåò, ñëåçíûå òî÷êè ïîãðóæåíû â ñëåçíîå îçåðî, ïðè íàäàâëèâàíèè íà îáëàñòü ñëåçíîãî ìåøêà ãíîéíîãî îòäåëÿåìîãî èç ñëåçíûõ òî÷åê íåò. | ñëåçíàÿ æåëåçà íå ïàëüïèðóåòñÿ. Ñëåçîñòîÿíèÿ íåò, ñëåçíûå òî÷êè ïîãðóæåíû â ñëåçíîå îçåðî, ïðè íàäàâëèâàíèè íà îáëàñòü ñëåçíîãî ìåøêà ãíîéíîãî îòäåëÿåìîãî èç ñëåçíûõ òî÷åê íåò. |
Êîíúþíêòèâà âåê | Êîíúþíêòèâà âåê è ïåðåõîäíûõ ñêëàäîê áëåäíî-ðîçîâîãî öâåòà, ãëàäêàÿ, áëåñòÿùàÿ, îòäåëÿåìîãî íåò. | Êîíüþêòèâà âåê ãèïåðåìèðîâàíà , îòå÷íà |
Ðîãîâàÿ îáîëî÷êà | Ðîãîâèöà ïðîçðà÷íàÿ, ïîâåðõíîñòü ãëàäêàÿ, áëåñòÿùàÿ, çåðêàëüíàÿ, ÷óâñòâèòåëüíîñòü ñîõðàíåíà. | Ðîãîâèöà ìóòíîâàòàÿ, ñ íåðîâíîé ïîâåðõíîñòüþ, ÷óâñòâèòåëüíîñòü ñíèæåíà. |
Ïåðåäíÿÿ êàìåðà | Ïåðåäíÿÿ êàìåðà ñðåäíåé ãëóáèíû, âëàãà ïðîçðà÷íàÿ. | Ïåðåäíÿÿ êàìåðà ùåëåâèäíàÿ. |
Ðàäóæíàÿ îáîëî÷êà | Ðàäóæêà ãîëóáîãî öâåòà, ðèñóíîê ÷åòêèé, ïèãìåíòíàÿ êàéìà çðà÷êà ñîõðàíåíà. | Ðàäóæêà ãîëóáîãî öâåòà, ðèñóíîê ÷åòêèé, ïèãìåíòíàÿ êàéìà çðà÷êà ñîõðàíåíà. |
Çðà÷îê | Çðà÷îê â öåíòðå ðàäóæêè, êðóãëûé, 4 ìì â äèàìåòðå; ïðÿìàÿ è ñîäðóæåñòâåííàÿ ðåàêöèè çðà÷êà íà ñâåò æèâûå, ðåàêöèÿ çðà÷êà íà êîíâåðãåíöèþ æèâàÿ. | Çðà÷îê â öåíòðå ðàäóæêè çåëåíîâàòîãî öâåòà, ìèäðèàç, ïðÿìàÿ è ñîäðóæåñòâåííàÿ ðåàêöèè çðà÷êà íà ñâåò îòñóòñòâóåò. |
Öèëèàðíîå òåëî | Ïàëüïàöèÿ áåçáîëåçíåííà. | Ïàëüïàöèÿ áîëåçíåííà. |
Õðóñòàëèê | Õðóñòàëèê ïðîçðà÷íûé, ïîëîæåíèå ïðàâèëüíîå. | Õðóñòàëèê ïðîçðà÷íûé, ïîëîæåíèå ïðàâèëüíîå. |
Ñòåêëîâèäíîå òåëî (îñìîòð â ïðîõîäÿùåì ñâåòå) | Ðåôëåêñ ñ ãëàçíîãî äíà ðîçîâûé; ñòåêëîâèäíîå òåëî ïðîçðà÷íîå | Ðåôëåêñ ñ ãëàçíîãî äíà áëåäíî-ðîçîâûé; ñòåêëîâèäíîå òåëî ïðîçðà÷íîå. |
Âíóòðèãëàçíîå äàâëåíèå (ÂÃÄ) ïàëüïàòîðíî | ÂÃÄ â ïðåäåëàõ íîðìû . | ÂÃÄ ðåçêî ïîâûøåíî — ãëàç òâ¸ðäûé |
Ïðåäâàðèòåëüíûéäèàãíîç
— Ïðàâûé ãëàç: «ÇÄÎÐλ.
— Ëåâûé ãëàç: Îñòðûé ïðèñòóï ãëàóêîìû.
Ïëàíîáñëåäîâàíèÿ
1.Îáùèé àíàëèç êðîâè
2.Îáùèé àíàëèç ìî÷è
3.Áèîõèìè÷åñêèé àíàëèç êðîâè
4.ÝÊÃ
5.Ôëþîðîãðàôèÿ îðãàíîâ ãðóäíîé êëåòêè
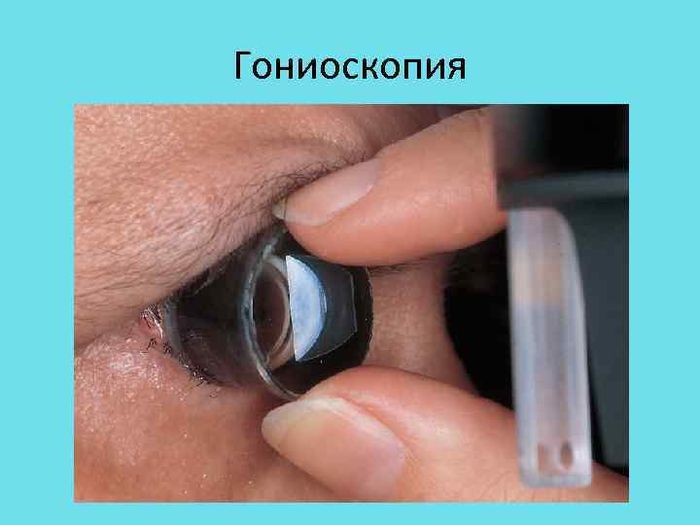
6.Ãîíèîñêîïèÿ
7.Òîíîìåòðèÿ
8.Èññëåäîâàíèå ïîëåé çðåíèÿ
Äàííûåëàáîðàòîðíûõèèíñòðóìåíòàëüíûõèññëåäîâàíèé:
Àíàëèçêðîâè:
Ýðèòðîöèòû-4,5
Ëåéêîöèòû-7,0
Ãåìîãëîáèí-135
ÑÎÝ-6ìì/÷àñ
Òðîìáîöèòû-230
Áèîõèìè÷ñêèéàíàëèçêðîâè:
Îáùèé áåëîê-75ã/ë
Ãëþêîçà-5,6ììîëü/ë
Áèëèðóáèí-7,9ìêìîëü/ë
Êðåàòèíèí 65 ìêìîëü/ë
ÙÔ-10åä/ë
Ìî÷åâèíà-3,1 ììîëü/ë
Îáùèéàíàëèçìî÷è:
Öâåò-ñîëîìåííî-æåëòûé
Ïðîçðà÷íàÿ
Ýðèòðîöèòîâ 1-2 â ïîëå çðåíèÿ
Ëåéêîöèòîâ 2-3 â ïîëå çðåíèÿ
ÝÊÃ: ñèíóñîâàÿ, ×ÑÑ 72 â ìèíóòó
Ôëþîðîãðàôèÿ:ïàòîëîãè÷åñêèå èçìåíåíèÿ îòñóòñòâóþò.
Ïåðèìåòðèÿ (ãðàäóñû) | |
OD | OS |
Ñâåðõó-50 ãð Ñíàðóæè-90 ãð Ñíèçó-60 ãð Ñíóòðè-60 ãð | Ñâåðõó-35 ãð Ñíàðóæè-60 ãð Ñíèçó-35 ãð Ñíóòðè-30 ãð |
Òîíîìåòðèÿ (ïî Ìàêëàêîâó) | |
23 ìì ðò ñò | 70 ìì ðò ñò |
Ãîíèîñêîïèÿ | |
Óãîë ïåðåäíåé êàìåðû îòêðûò. | Óãîë ïåðåäíåé êàìåðû çàêðûò. |
Îôòàëüìîñêîïèÿ | |
Äèñê çðèòåëüíîãî íåðâà áëåäíî-ðîçîâîãî öâåòà, ãðàíèöû ÷åòêèå; êàëèáð è õîä ñîñóäîâ íå èçìåíåíû; â îáëàñòè æåëòîãî ïÿòíà è íà ïåðèôåðèè ñåò÷àòêè ïàòîëîãè÷åñêèå èçìåíåíèÿ íå îïðåäåëÿþòñÿ. | Äèñê çðèòåëüíîãî íåðâà ãèïåðåìèðîâàí, íå÷åòêèå ãðàíèöû, âåíû ðàñøèðåíû. Ñåò÷àòêà áëåäíàÿ |
Îêîí÷àòåëüíûé äèàãíîç: îñòðûé ïðèñòóï ãëàóêîìû ëåâîãî ãëàçà
Äèôôåðåíöèàëüíûéäèàãíîç
Îïèñàííàÿ êàðòèíà î÷åíü õàðàêòåðíà äëÿ îñòðîãî ïðèñòóïà ãëàóêîìû, íî ïðè íåäîñòàòî÷íîì âíèìàíèè ìîãóò áûòü äîïóùåíû äèàãíîñòè÷åñêèå îøèáêè ñ ïàãóáíûìè ïîñëåäñòâèÿìè äëÿ çðåíèÿ áîëüíîãî. Îñîáåííî îïàñíî, åñëè âìåñòî äèàãíîçà ãëàóêîìû îøèáî÷íî ïîñòàâëåí äèàãíîç îñòðîãî èðèòà è ïîýòîìó ïðèìåíåíû êàïëè àòðîïèíà, êîòîðûé ïîâûøàåò âíóòðèãëàçíîå äàâëåíèå, è áåç òîãî ðåçêî ïîâûøåííîå ïðè ãëàóêîìå. Åùå ðàç ñëåäóåò ïîä÷åðêíóòü, ÷òî ïðè ìàëåéøåì ïîäîçðåíèè íà ãëàóêîìó íè â êîåì ñëó÷àå íåëüçÿ âïóñêàòü àòðîïèí â ãëàç.+
Âî èçáåæàíèå òàêîé îøèáêè àêàä. Ì. È. Àâåðáàõ ðåêîìåíäóåò ñëåäóþùóþ ñõåìó äèôôåðåíöèàëüíîé äèàãíîñòèêè ãëàóêîìû è èðèòà.
Èñõîä îñòðîãî ïðèñòóïà ãëàóêîìû çàâèñèò îò ñâîåâðåìåííîãî è ðàöèîíàëüíîãî ëå÷åíèÿ áîëüíîãî è îò ñòàäèè ïðîöåññà.  íà÷àëüíîé ñòàäèè ãëàóêîìû âîçìîæíî èñ÷åçíîâåíèå âñåõ ÿâëåíèé ñ âîññòàíîâëåíèåì çðåíèÿ, íî èçâåñòíû ñëó÷àè, êîãäà ïåðâûé ïðèñòóï ïðèâîäèò ê ïîëíîé è áåçâîçâðàòíîé ñëåïîòå. Îáû÷íî ïîñëå îñòðîãî ïðèñòóïà âíóòðèãëàçíîå äàâëåíèå îñòàåòñÿ ïîâûøåííûì è ãëàóêîìà ïðèîáðåòàåò õðîíè÷åñêîå òå÷åíèå, èíîãäà ïðåðûâàåìîå îñòðûìè ïðèñòóïàìè.
Åùå ÷àùå áûâàþò îøèáêè â äèàãíîñòèêå ïðîñòîé ãëàóêîìû, èáî âíåøíå òàêîé ãëàç êàæåòñÿ çäîðîâûì. Ïîæèëîé âîçðàñò áîëüíîãî, îòñóòñòâèå äðóãèõ æàëîá, êðîìå ïîíèæåíèÿ çðåíèÿ, ñåðîâàòûé öâåò çðà÷êà ïðèâîäÿò èíîãäà ê òîìó, ÷òî âðà÷ ñòàâèò äèàãíîç êàòàðàêòû è ñîâåòóåò áîëüíîìó òåðïåëèâî äîæèäàòüñÿ ñëåïîòû äëÿ íàçíà÷åíèÿ íà îïåðàöèþ.
Ýòîò ñîâåò ÿâëÿåòñÿ ãèáåëüíûì, òàê êàê ïðè ñëåïîòå îò ãëàóêîìû ëå÷åíèå áåçóñïåøíî.
Îäíàêî ïðè âíèìàòåëüíîì îñìîòðå è â ñëó÷àå ïðîñòîé ãëàóêîìû îáíàðóæèâàþòñÿ ñèìïòîìû çàáîëåâàíèÿ â âèäå íåáîëüøîãî óìåíüøåíèÿ ãëóáèíû ïåðåäíåé êàìåðû, íåñêîëüêî áîëåå øèðîêîãî çðà÷êà, ÷òî íå ñâîéñòâåííî âîçðàñòó áîëüíîãî (ó ïîæèëûõ ëþäåé çðà÷îê îáû÷íî óæå, ÷åì ó ìîëîäûõ), ñåðîâàòîãî öâåòà çðà÷êà, ýêñêàâàöèè ñîñêà çðèòåëüíîãî íåðâà.
Îñîáåííî óáåäèòåëüíî íàëè÷èå ïîâûøåíèÿ âíóòðèãëàçíîãî äàâëåíèÿ è èçìåíåíèÿ ïîëÿ çðåíèÿ, íå ñâîéñòâåííûå êàòàðàêòå. Êðîìå òîãî, îòëè÷èòü êàòàðàêòó îò ãëàóêîìû ìîæíî, åñëè èññëåäîâàòü áîëüíîãî â ïðîõîäÿùåì ñâåòå , òàê êàê ïðè êàòàðàêòå íå áóäåò âèäíî êðàñíîãî ñâå÷åíèÿ çðà÷êà.
Êàê óæå óêàçûâàëîñü âûøå, ñëåïîòà îò ãëàóêîìû (àáñîëþòíàÿ ãëàóêîìà) íàñòóïàåò âñëåäñòâèå ïðîãðåññèðóþùåé àòðîôèè çðèòåëüíîãî íåðâà íà ïî÷âå ïîâûøåííîãî äàâëåíèÿ è íåèçáåæíî íàñòóïàþùèõ ïðè ýòîì òðîôè÷åñêèõ ðàññòðîéñòâ. Îñëåïøèé ãëàç ìîæåò äëèòåëüíî íå äàâàòü áîëåçíåííûõ îùóùåíèé, íî ÷àùå âñëåäñòâèå íàðóøåíèÿ ïèòàíèÿ ðîãîâèöû îòñëàèâàåòñÿ åå ýïèòåëèé â âèäå ïóçûðüêîâ (áóëëåçíûé êåðàòèò). Ïóçûðüêè ëîïàþòñÿ, îñòàþòñÿ ýðîçèè è âîçíèêàþò ÿçâû, ïðè êîòîðûõ ìîæåò íàñòóïèòü ïðîáîäåíèå ðîãîâèöû ñ âûïàäåíèåì âíóòðåííèõ îáîëî÷åê ãëàçà.
Îñòðûéïðèñòóïãëàóêîìû | Îñòðûéèðèò |
Âíóòðèãëàçíîå äàâëåíèå ïîâûøåíî | Âíóòðèãëàçíîå äàâëåíèå íîðìàëüíî èëè ÷óòü ïîíèæåíî è òîëüêî èíîãäà ìîæåò áûòü ïîâûøåíî |
Ðîãîâèöà äèôôóçíî ìóòíà, äî ïîëíîé ìàòîâîñòè. Ïîâåðõíîñòü åå èñòûêàíà | Ðîãîâèöà íå èçìåíåíà. Îíà çåðêàëüíà è ïðîçðà÷íà |
Ãëóáîêàÿ èíúåêöèÿ ñëàáî âûðàæåíà, ïðåîáëàäàåò íàëè÷èå èíúåêöèè ïåðåäíèõ öèëèàðíûõ âåí | Çíà÷èòåëüíàÿ èíúåêöèÿ ñîñóäîâ ëèìáà ðîãîâèöû |
Çðà÷îê øèðå, ÷åì íà äðóãîì ãëàçó | Çðà÷îê óæå, ÷åì íà äðóãîì ãëàçó (åñëè îí åùå íå ðàñøèðåí àòðîïèíîì) |
×óâñòâèòåëüíîñòü ðîãîâèöû ïîíèæåíà | ×óâñòâèòåëüíîñòü ðîãîâèöû íîðìàëüíàÿ |
Ïåðåäíÿÿ êàìåðà ãëàçà ìåëêàÿ | Ïåðåäíÿÿ êàìåðà ãëàçå íîðìàëüíîé ãëóáèíû |
Ïðåîáëàäàþò èððàäèèðóþùèå áîëè â îáëàñòè ëáà, ÷åëþñòè, çàòûëêà | Ïðåîáëàäàþò áîëè â îáëàñòè ãëàçà |
Æàëîáû íà ðàäóæíûå êðóãè è òóìàí â ãëàçó | Ðàäóæíûõ êðóãîâ íåò. Ïîíèæåíèå çðåíèÿ âîçìîæíî |
Îêîí÷àòåëüíûéäèàãíîç
Íàîñíîâàíèèæàëîááîëüíîãî: ðåçêîå ñíèæåíèå îñòðîòû çðåíèÿ íà ëåâûé ãëàç; ðàäóæíûå êðóãè ïðè âçãëÿäå íà èñòî÷íèê ñâåòà, ñèëüíûå ïóëüñèðóþùèå áîëè â ãëàçíîì ÿáëîêå, ãîëîâíàÿ áîëü, òîøíîòà.
Íàîñíîâàíèèàíàìíåçàçàáîëåâàíèÿ: Ñ÷èòàåò ñåáÿ áîëüíûì â òå÷åíèå 1 ãîäà, êîãäà âïåðâûå çàìåòèë óõóäøåíèå çðåíèÿ. Áîëüíîé îáðàòèëñÿ ê ó÷àñòêîâîìó îôòàëüìîëîãó, êîòîðûé ïîñëå îñìîòðà íàçíà÷èë ãëàçíûå êàïëè, íàçâàíèÿ êîòîðûõ íàçâàòü çàòðóäíÿåòñÿ. Ïîëîæèòåëüíîé äèíàìèêè íå íàáëþäàëîñü. 13.03.2017 ãîäà â 5 óòðà ðåçêî ñíèçèëàñü îñòðîòà çðåíèÿ ,ïîÿâèëàñü ñèëüíàÿ ïóëüñèðóþùàÿ áîëü â ëåâîì ãëàçó.
Íàîñíîâàíèèëîêàëüíîãîñòàòóñà(Statusoculorum): VIS OS — áåç êîððåêöèè 0,3; Âåêè îòå÷íû, ñæàòû. Êîíúþíêòèâà ãèïåðåìèðîâàíà. Öèëèàðíàÿ áîëåçíåííîñòü è êîíúþíêòèâàëüíîé èíúåêöèåé. Ðîãîâèöà ìóòíîâàòàÿ, ñ íåðîâíîé ïîâåðõíîñòüþ, ÷óâñòâèòåëüíîñòü ñíèæåíà. Ïåðåäíÿÿ êàìåðà ùåëåâèäíàÿ. Çðà÷îê â öåíòðå ðàäóæêè çåëåíîâàòîãî öâåòà, ìèäðèàç, ïðÿìàÿ è ñîäðóæåñòâåííàÿ ðåàêöèè çðà÷êà íà ñâåò îòñóòñòâóåò. Ïàëüïàöèÿ öèëèàðíîãî òåëà áîëåçíåííà. Äèñê çðèòåëüíîãî íåðâà ãèïåðåìèðîâàí, íå÷åòêèå ãðàíèöû, âåíû ðàñøèðåíû Âíóòðèãëàçíîå äàâëåíèå ïàëüïàòîðíî íà ëåâîì ãëàçó ðåçêî ïîâûøåíî- ãëàç òâåðäûé.
Íàîñíîâàíèèäàííûõèíñòðóìåíòàëüíûõèññëåäîâàíèé
Ïåðèìåòðèÿ (ãðàäóñû) | |
OD | OS |
Ñâåðõó-50 ãð Ñíàðóæè-90 ãð Ñíèçó-60 ãð Ñíóòðè-60 ãð | Ñâåðõó-35 ãð Ñíàðóæè-60 ãð Ñíèçó-35 ãð Ñíóòðè-30 ãð |
Òîíîìåòðèÿ (ïî Ìàêëàêîâó) | |
23 ìì ðò ñò | 70 ìì ðò ñò |
Ãîíèîñêîïèÿ | |
Óãîë ïåðåäíåé êàìåðû îòêðûò. | Óãîë ïåðåäíåé êàìåðû çàêðûò. |
Îôòàëüìîñêîïèÿ | |
Äèñê çðèòåëüíîãî íåðâà áëåäíî-ðîçîâîãî öâåòà, ãðàíèöû ÷åòêèå; êàëèáð è õîä ñîñóäîâ íå èçìåíåíû; â îáëàñòè æåëòîãî ïÿòíà è íà ïåðèôåðèè ñåò÷àòêè ïàòîëîãè÷åñêèå èçìåíåíèÿ íå îïðåäåëÿþòñÿ. | Äèñê çðèòåëüíîãî íåðâà ãèïåðåìèðîâàí, íå÷åòêèå ãðàíèöû, âåíû ðàñøèðåíû. Ñåò÷àòêà áëåäíàÿ |
Âûñòàâëåí îêîí÷àòåëüíûé êëèíè÷åñêèé äèàãíîç:
OD: «ÇÄÎÐλ
OS: îñòðûé ïðèñòóï ãëàóêîì
Ïëàíëå÷åíèÿ
Ìåñòíî:
1. Rp.: Sol. Pilocarpini hydrochloridi 1% — 10,0ml
D. S. Ãëàçíûå êàïëè. Ïî ñõåìå:
ïåðâûå 2 ÷ ïî 1 êàïëå ñ èíòåðâàëîì 15 ìèí
ñëåäóþùèå 2÷ ïî 1 êàïëå ñ èíòåðâàëîì 30 ìèí
ñëåäóþùèå 2÷ ïî 1 êàïëå ñ èíòåðâàëîì 60 ìèí
äàëåå 3-6 ðàç â äåíü â çàâèñèìîñòè îò ñòåïåíè ñíèæåíèÿ
2. Rp.: Sol. Timololi 0,5% — 5,0ml
D. S. Ãëàçíûå êàïëè. Ïî 1 êàïëå 2 ðàçà â äåíü
Âíóòðü:
3. Rp.: Tab. Diacarbi 0,25
D.t.d. ¹24
S. ïî 1 òàáëåòêå 3 ðàçà â äåíü
4. Rp.: Sol. Glyceroli 50% — 200,0ml
D. S. âíóòðü 1-2 ã/êã ìàññû òåëà 1 ðàç â ñóòêè
Â/Â
5. Rp.: Sol. Furosemidi (Lasicis) 1 % — 2 ml
D. t. d. N. 5 in ampull.
S. Ïî 1-4 ìë âíóòðèâåííî
Ãîðÿ÷èå íîæíûå âàííû, ïèÿâêè íà âèñî÷íóþ îáëàñòü
 ñëó÷àå çàòÿíóâøåãîñÿ îñòðîãî ïðèñòóïà — «ëèòè÷åñêóþ ñìåñü»
àìèíàçèí 2,5% 1 ìë, äèìåäðîë 2% 1 ìë, ïðîìåäîë 2% 1 ìë.
Ïîñëå ââåäåíèÿ ñìåñè íåîáõîäèìî ñîáëþäàòü ïîñòåëüíûé ðåæèì â òå÷åíèå 3-4 ÷àñîâ.
Äíåâíèêíàáëþäåíèé
02.05.2017 Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå. Ãëàç ñïîêîåí; îòìå÷àåòñÿ ñìåøàííàÿ èíúåêöèÿ ñêëåðû. ÂÃÄ 50 ìì.ðò.ñò. Îòìå÷àåò óìåíüøåíèå áîëè â îáëàñòè ãëàçà, ãîëîâíûõ áîëåé íåò. Ïåðåäíÿÿ êàìåðà ãëàçà ùåëåâèäíàÿ. Ðåàêöèÿ çðà÷êà íà ñâåò âÿëàÿ.
07.05.2017 Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, äèíàìèêà ïîëîæèòåëüíàÿ. Îòìå÷àåòñÿ ñìåøàííàÿ èíúåêöèÿ ñêëåðû. ÂÃÄ 40 ìì.ðò.ñò. Ïåðåäíÿÿ êàìåðà ùåëåâèäíàÿ, áîëè íåò. Ðåàêöèÿ íà ñâåò æèâàÿ.
11.05.2017 Ñîñòîÿíèå óäîâëåòâîðèòåëüíîå, äèíàìèêà ïîëîæèòåëüíàÿ. Îòìå÷àåòñÿ èíúåêöèÿ ñêëåðû. ÂÃÄ 35 ìì.ðò.ñò. Ïåðåäíÿÿ êàìåðà ìàëîé ãëóáèíû, áîëè íåò, ðåàêöèÿ çðà÷êà íà ñâåò æèâàÿ.
Ðåêîìåíäàöèè:
Ãèïîòåíçèâíàÿ òåðàïèÿ: Ïèëîêàðïèí, Òèìîëîë
Ðåãóëÿðíî ïîñåùàéòå ëå÷àùåãî âðà÷à. Äàæå ïðè ñòàáèëèçàöèè âíóòðèãëàçíîãî äàâëåíèÿ êîíòðîëüíîå îáñëåäîâàíèå ðåêîìåíäóåòñÿ êàæäûå 3 ìåñÿöà.
ÊÎÌÏËÅÊÑ ÓÏÐÀÆÍÅÍÈÉ ÄËß ÁÎËÜÍÛÕ ÃËÀÓÊÎÌÎÉ :
1. Âðàùàòü ãëàçà ââåðõ, âíèç, âïðàâî, âëåâî.
2. Âðàùàòü ãëàçàìè âëåâóþ è âïðàâóþ ñòîðîíó.
3. Íàêëîíû ãîëîâû âïåðåä, âïðàâî, âëåâî.
4. Ïîâîðîò ãîëîâû âïåðåä, ïðàâî, âëåâî.
5. Íåáîëüøîå âðàùåíèå ãîëîâîé âëåâî, âïðàâî (ìåäëåííî).
6. Ïîãëàæèâàíèå ùåêè ñíèçó ââåðõ âñåé ëàäîíüþ.
7. Ìàññèðîâàíèå ãëàç îäíèì ïàëüöåì, äâèæåíèÿ âîâíóòðü ê íîñó (ãëàçà çàêðûòû).
8. Ïîãëàæèâàíèå ëèöà ñâåðõó âíèç âñåé ëàäîíüþ.
9. Äâèæåíèå äâóìÿ ïàëüöàìè èç-çà óøåé â ñòîðîíó ëèöà.
10. Ñàìîìàññàæ øåè ïðàâîé è ëåâîé ðóêîé, ÷åì áîëüøå ïëîùàäü øåè îõâàòèòå ìàññàæåì, òåì ëó÷øå äëÿ ãëàç
Ðàçìåùåíî íà Allbest.ru
Источник
Глаукома (греч. glaukoma от glaukos голубовато-зеленый) — заболевание
глаз, основным проявлением которого является повышение внутриглазного давления.
Глаукому подразделяют на первичную и вторичную. Первичная Г. обычно
развивается у лиц старше 40-50 лет; она поражает около 2% населения этой
возрастной группы, занимая одно из первых мест среди причин неизлечимой слепоты.
Вторичная Г. возникает как осложнение другого заболевания (например,
иридоциклита, подвывиха хрусталика, тромбоза пещеристого синуса).
Повышение внутриглазного давления в подавляющем большинстве случаев как при
первичной, так и при вторичной Г. связано с нарушением оттока внутриглазной
жидкости. При первичной Г. местом нарушения оттока является радужно-роговичный
угол (угол передней камеры глаза), где находится так называемая фильтрующая зона
глаза. Нарушение оттока внутриглазной жидкости может возникать в результате
блокады путей оттока и, в частности, фонтановых пространств, например корнем
радужки и развивающимися здесь спайками (гониосинехиями). Причиной нарушения
оттока может быть врожденная патология (неправильное формирование угла передней
камеры глаза), а также изменения в самих путях оттока, чаще всего в стенках
венозного синуса склеры (шлеммова канала). По мнению ряда авторов, повышение
внутриглазного давления может быть связано с гиперпродукцией внутриглазной
жидкости. Заболевание может быть обусловлено сразу несколькими факторами,
наслаивающимися один на другой. Доказано наследственное предрасположение к Г.
При вторичной Г. причиной нарушения оттока внутриглазной жидкости может,
например, стать скопление экссудата, воспалительные или рубцовые процессы в
глазу.
Затруднение оттока внутриглазной жидкости может длительное время оставаться
компенсированным главным образом за счет сокращения продукции внутриглазной
жидкости. Однако в стрессовых ситуациях равновесие может легко нарушаться.
Повышение внутриглазного давления приводит к нарушению кровообращения в сосудах
зрительного нерва, сетчатки и сосудистой оболочки. Как правило, при Г.
поражаются оба глаза, однако процесс в них часто протекает не одновременно.
Клиническая картина. С учетом особенностей течения заболевания различают
закрытоугольную и открытоугольную формы Г. Закрытоугольной форме нередко
соответствует распространенное в клинической практике название «застойная» Г.,
открытоугольной — «простая» Г. Существует также смешанная форма. Основными
симптомами Г. являются повышение внутриглазного давления, а также снижение
зрительной функции (в первую очередь, сужение поля зрения) и экскавация
(патологическое углубление) диска зрительного нерва, которая, как правило,
сочетается с его атрофией и появлением стойких дефектов в поле зрения.
Закрытоугольная глаукома помимо перечисленных симптомов характеризуется
изменениями в переднем отрезке глаза (мелкая передняя камера, отек роговицы,
переполнение передних ресничных сосудов кровью), вследствие чего у больных
появляются преходящее затуманивание зрения, нерезкие боли в окружности глаз и в
области виска, возникают радужные круги вокруг источников света.
Для открытоугольной Г. характерно постепенное развитие зрительных нарушений,
которые больной долгое время не замечает. Нарушение зрительной функции при этой
форме Г. начинается, как правило, с изменений периферического поля зрения (со
стороны носа), а также с увеличения слепого пятна; позже страдает центральное
зрение.
В каждой клинической форме выделяют 4 стадии: начальную (I), развитую (II),
далеко зашедшую (III) и терминальную (IV) В начальной стадии Г. поле зрения не
изменено. При умеренном сужении поля зрения (до 30-40° от точки фиксации)
говорят о развитой стадии Г., при выраженном (до 15° от точки фиксации и более
хотя бы в одном меридиане) — о далеко зашедшей. Прогрессирование заболевания
приводит к снижению зрения вплоть до светоощущения, а затем к полной утрате
зрительной функции (терминальная стадия, или абсолютная Г.). В ряде случаев при
полной утрате зрительной функции на передний план может выступать болевой
синдром — так называемая абсолютная болящая глаукома.
Закрытоугольная Г. может протекать в виде острых приступов, которые могут
быть спровоцированы переутомлением, стрессовыми ситуациями или расширением
зрачка (например, при пребывании в темноте, закапывании мидриатических средств).
Внутриглазное давление в отдельных случаях достигает 80 мм рт. ст. и выше. У
больных отмечаются резкие боли в глазу, головная боль. Приступ может
сопровождаться тошнотой, рвотой, головокружением, замедлением пульса,
рефлекторными болями в сердце, которые могут послужить поводом для постановки
ошибочного диагноза стенокардии, нарушения мозгового кровообращения и др. Зрение
резко падает и может необратимо исчезнуть в течение нескольких дней или даже
часов. Глаз резко гиперемирован. Передняя камера мелкая или отсутствует. Зрачок
расширен, для него характерна форма вертикально вытянутого овала. После острого
приступа Г. в радужке, как правило, остаются очаги атрофии, иногда наблюдается
стойкий мидриаз, помутнение хрусталика.
Вторичная Г. имеет множество различных форм. Одним из ее проявлений могут
быть так называемые глаукомоциклитические кризы, когда остронаступающее
повышение внутриглазного давления сочетается с другими симптомами иридоциклита.
Диагноз ставят на основании офтальмологического исследования, которое
проводят в связи с появлением жалоб или при диспансеризации. Ведущая роль при
этом принадлежит данным тонометрии. Границей между нормальным и повышенным
внутриглазным принято ориентировочно считать 26 мм рт. ст. (при измерении
тонометром Маклакова, имеющим массу 10 г). Величина суточных колебаний
внутриглазного давления не должна превышать 5 мм рт. ст. Трудность для
диагностики могут представлять начальные формы Г. и межприступные состояния при
Г., протекающей в форме периодических острых приступов. Для ранней диагностики
Г. существует большое количество (более 100) провокационных диагностических
проб, из которых наибольшее распространение получили тонометрические нагрузочные
пробы с использованием питьевой или темновой нагрузки, мидриатических средств и
др. (см. Тонометрия). При подозрении на Г. большое значение имеют повторные
измерения внутриглазного давления в различное время суток, в т.ч. рано утром (до
вставания с постели), а также исследования гидродинамики методом топографии. Для установления формы Г. у каждого больного необходимо
исследовать область радужно-роговичного угла с помощью гониоскопа.
Лечение. Консервативную терапию можно проводить амбулаторно. Среди
лекарственных средств ведущее место занимают миотические (холиномиметические и
антихолинэстеразные), адреномиметические средства и бета-адреноблокаторы.
Препараты первой группы суживают зрачок и повышают тонус ресничной мышцы, при
этом происходит расширение шлеммова канала и фонтановых пространств, что
способствует лучшему оттоку внутриглазной жидкости. К наиболее распространенным
препаратам этой группы относятся пилокарпин (0,5-6% раствор), карбахолин (0,5-1%
раствор), ацеклидин (2-5% раствор), применяемые в виде глазных капель до 6 раз в
сутки, а также физостигмина салицилат (0,25-1% раствор), прозерин (0,5%
раствор), которые назначают в качестве глазных капель до 4 раз в сутки, армии
(0,005-0,01% раствор).
К адреномиметическим средствам относятся адреналин (1-2% раствор), эфедрин
(2-5% раствор), применяемые как глазные капли 2 раза в сутки. Однако в связи с
мидриатическим действием этих препаратов при узком радужно-роговичном угле
(закрытоугольная Г.) расширение зрачка может усилить блокаду оттока и привести к
повышению внутриглазного давления. К бета-адреноблокаторам, действие которых,
по-видимому, связано с уменьшением секреции внутриглазной жидкости, относится
тимолол (оптимол), который назначают в виде 0,25-0,5% раствора. Сходным эффектом
обладает клофелин. Препараты перечисленных групп могут применяться в различных
комбинациях.
Определенное место в лечении Г. занимают ингибиторы карбоангидразы,
уменьшающие продукцию внутриглазной жидкости, и в частности диакарб (диамокс,
ацетазоламид, фонурит), назначаемый внутрь по 0,125-0,25 г 1-3 раза в день.
При остром приступе Г. адреномиметические средства противопоказаны. Проводят
максимально интенсивную терапию мистическими средствами и
бета-адреноблокаторами. С целью более быстрого купирования приступа во избежание
необратимых нарушений зрения наряду с ингибиторами карбоангидразы назначают
глицерол (смесь глицерина с таким же количеством фруктового сока или сиропа
внутрь из расчета 1,5 г глицерина на 1 кг массы больного), мочевину (30-50%
раствор в сахарном сиропе внутрь в дозе 0,75-1,5 г на 1 кг массы или 300 раствор
в 10% растворе глюкозы внутривенно капельно в той же дозе со скоростью 40-80
капель в 1 мин). С этой же целью внутривенно вводят гипертонический раствор
поваренной соли, внутрь — солевые слабительные. На висок на стороне больного
глаза ставят пиявки. При сильных болях назначают анальгетики.
Важное место принадлежит методам лечения с использованием лазеров — лазерной
иридэктомии, гониопунктуре, трабекулопластике, циклокоагуляции.
При отсутствии эффекта от консервативной терапии показано оперативное
лечение, которое проводят в стационаре. Наибольшее распространение получили так
называемые фистулизирующие операции, при которых в стенке глазного яблока
формируют канал для восстановления оттока внутриглазной жидкости. При блокаде
радужно-роговичного угла корнем радужки (закрытоугольная Г.) показано иссечение
участка радужки — иридэктомия; она, как правило, используется при остром
приступе Г. При образовании гониосинехий с целью устранения блокады производят
иридоциклоретракцию, при которой формируют канал, ведущий из угла передней
камеры в супрахориоидальное пространство (циклодиализ) и вводят в него ткань
склеры того же глаза. При врожденной Г. показаны гониотомия и гониопунктура —
рассечение или прокалывание ткани, закрывающей доступ внутриглазной жидкости к
фильтрующей зоне глаза. При нарушениях в путях оттока до или после шлеммова
канала (при открытоугольной Г.) производят разрез или рассекают внутреннюю или
наружную его стенку (синусотомия, трабекулотомия, трабекулэктомия) иногда в
сочетании с трабекулоциклостомией (введение полосок склеры в супрахориоидальное
пространство).
При абсолютной болящей Г. прибегают к ретробульбарному введению 96° спирта;
применяют рентгенотерапию, операции оптико-цилиарной нейроэктомии, пересечение
зрительного и ресничных нервов, иногда удаляют глаз. При вторичной Г. лечение
направлено в первую очередь на основное заболевание.
Прогноз в отношении зрения серьезный, при нелеченой Г. может наступить
слепота. При своевременном лечении зрительные функции сохраняются длительное
время.
Профилактика не разработана. Для предупреждения слепоты большое значение
имеет ранняя диагностика Г. В связи с этим всем лицам старше 40 лет,
обращающимся к офтальмологу, независимо от причины обращения измеряют
внутриглазное давление. Оправдывает себя практика так называемых ночных
стационаров, где измерение суточной кривой внутриглазного давления производится
в условиях привычной для обследуемого деятельности в течение суток. Больным Г.
рекомендуется избегать положений, вызывающих прилив крови к голове, ограничивать
количество принимаемой жидкости до 1 л в сутки. При закрытоугольной Г.
противопоказано пребывание в темноте, употребление кофеина и кофеинсодержащих
напитков, лекарственных средств, вызывающих расширение зрачка (атропина,
скополамина, препаратов белладонны и др.).
«Варнинг»
Копирование материалов без размещения ссылки на наш сайт ЗАПРЕЩЕНО!!!
Авторские права на все материалы принадлежат их авторам.
Представленная на сайте информация не должна использоваться для самостоятельной диагностики и лечения и не может служить заменой очной консультации лечащего врача.
Источник