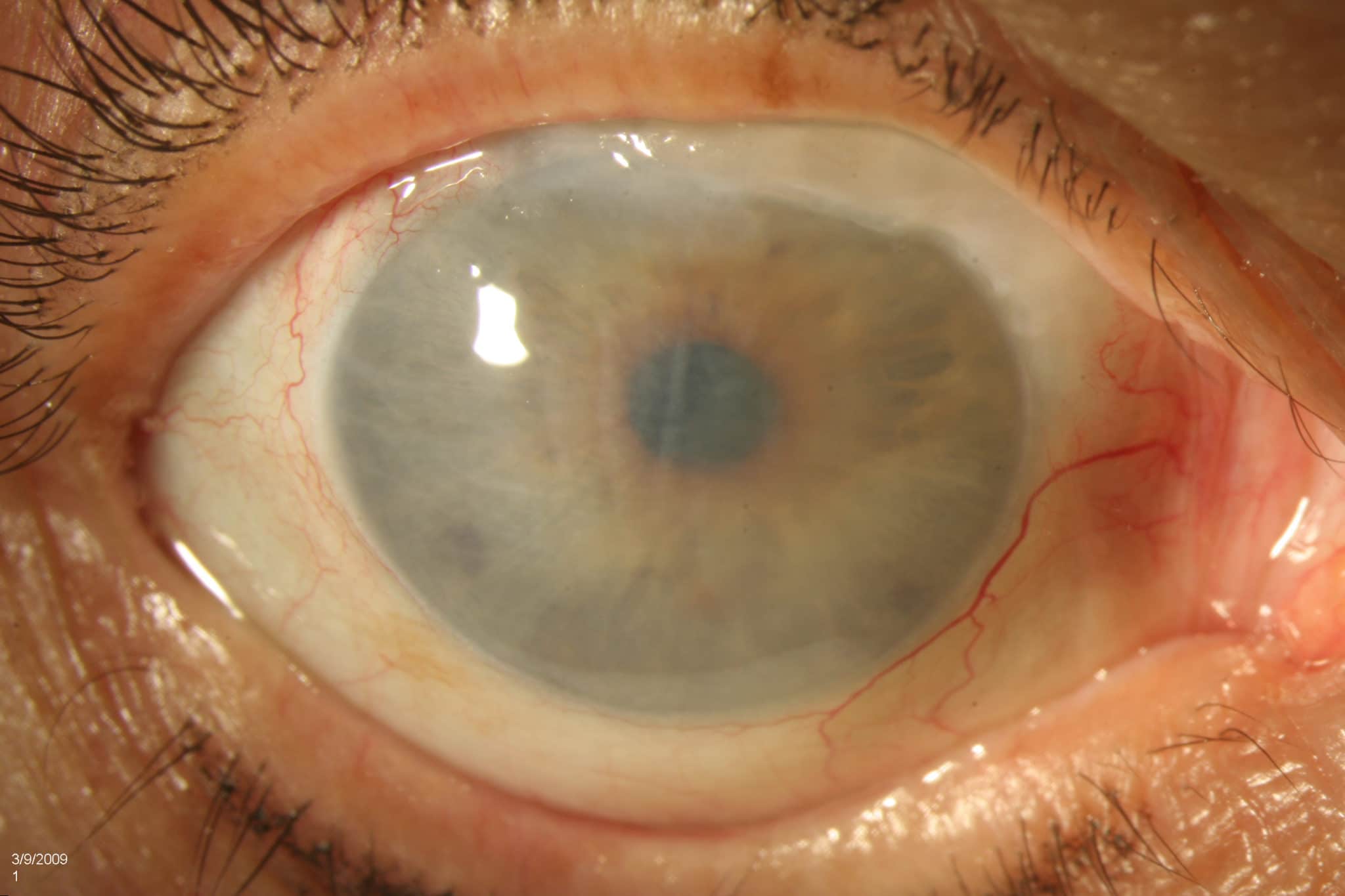
Размер роговицы у новорожденного
Особенности зрительной системы у детей

Нормальное функционирование зрительной системы ребенка — необходимое условие не только для обеспечения самого зрительного процесса, но и для развития всех органов и систем организма, т. к. глаз — это не только орган зрения, но и «потребитель» световой энергии. Благодаря стимулирующему действию света в организме железами внутренней секреции вырабатываются гормоны гипофиза, надпочечников, щитовидной железы, половых желез и др. Более быстрая адаптация организма новорожденного к внешним условиям, его правильное развитие и рост в большой степени зависят от правильного функционирования зрительной системы. Именно поэтому зрительный анализатор у детей формируется достаточно быстро. Рост и развитие глаза у ребенка в основном завершаются к 2–3 годам, а в последующие 15–20 лет происходит меньше изменений, чем за первые годы.
Особенно важным для дальнейшего нормального функционирования зрительной системы ребенка является правильная закладка и развитие органа зрения еще до рождения. Существуют особые критические периоды развития, когда закладка того или иного органа становится особенно чувствительной к различным повреждающим факторам. Результаты клинических наблюдений свидетельствуют о том, что нарушения в развитии глаза могут вызываться:
- авитаминозом А (слепота);
- влиянием хлорида лития (циклопия, анофтальм) и роданида натрия (гидрофтальм);
- гипоксией (катаракта, недоразвитие);
- диагностической рентгенографией беременных (микрофтальм, катаракта, слепота);
- инфекционными болезнями, избыточным или длительным введением препаратов при сахарном диабете (аплазия зрительного нерва, слепота, катаракта) и т. д.
Однако изменения могут быть обусловлены и влиянием врожденно-наследственных факторов. К моменту рождения глаз ребенка, в случае нормального дородового развития, имеет все оболочки, однако существенно отличается по размерам, массе, гистологической структуре, физиологии и функциям от глаза взрослого.
Глаз новорожденного
Глаз новорожденного имеет значительно более короткую, чем у взрослого, переднезаднюю ось (ок. 16-18 мм) и, соответственно, более высокую (80,0-90,9D) преломляющую силу. К году переднезадний размер глазного яблока ребенка увеличивается до 19,2 мм, к 3-м годам — до 20,5 мм, к 7-ми — до 21,1 мм, к 10-ти — до 22 мм, к 15-ти годам составляет около 23 мм и к 20–25 — примерно 24 мм. Однако, величина и форма глазного яблока зависят от вида и величины того или иного вида рефракции (нарушения рефракции — миопия, гиперметропия, нормальная рефракция — эмметропия). Размеры глазного яблока ребенка имеют большое значение при оценке вида и стадии глазной патологии (врожденная глаукома, близорукость и др.).
.jpg)
Как правило, у детей при рождении и в младшем возрасте глаз имеет гиперметропическую рефракцию — дальнозоркость (по данным исследований она выявлена в 92,8% всех исследованных глаз в возрасте до 3 лет, нормальная рефракция и близорукость в этом возрасте — соответственно 3,7 и 2%). Степень дальнозоркости составляет в среднем 2,0–4,0D. По мере роста глаза его рефракция смещается в сторону нормальной. В первые 3 года жизни ребенка происходит интенсивный рост глаза, а также уплощение роговицы и особенно хрусталика.
Роговица
Роговица — это основная преломляющая структура глаза. Ширина (или горизонтальный диаметр) роговицы у новорожденных в среднем 8–9 мм, к году — 10 мм, к 11 годам — 11,5 мм, что почти соответствует диаметру роговицы у взрослых. Рост роговицы, увеличение ее размеров происходит за счет растягивания и истончения ткани. Толщина центральной части роговицы уменьшается в среднем с 1,5 до 0,6 мм, а по периферии — с 2,0 до 1,0 мм. Радиус кривизны передней поверхности роговицы новорожденного равен в среднем 7,0 мм, с возрастом происходит некоторое ее уплощение и к 7 годам кривизна составляет в среднем 7,5 мм, как и у взрослых (кривизна роговицы может варьироваться от 6,2 до 8,2 мм, в зависимости от вида и величины рефракции глаза). Преломляющая сила роговицы изменяется в зависимости от возраста обратно пропорционально радиусу кривизны: у детей первого года жизни она составляет в среднем 46–48 D, а к 7 годам, как и у взрослых, — около 42–44 D. Сила преломления роговицы в вертикальном меридиане почти всегда примерно на 0,5 D больше, чем в горизонтальном, что и обуславливает, так называемый, «физиологический» астигматизм.
В первые месяцы жизни ребенка роговица малочувствительна вследствие еще не закончившегося функционального развития черепных нервов. В этот период особенно опасно попадание в конъюнктивальный мешок инородных тел, которые не вызывают раздражения глаз, боли и беспокойства ребенка и, следовательно, могут привести к тяжелым повреждениям роговицы (кератиту) вплоть до ее разрушения. В дальнейшем чувствительность роговицы повышается и у годовалого ребенка она почти такая же, как и у взрослого. См. строение роговицы глаза.
Радужная оболочка

Радужная оболочка — это передняя часть сосудистой оболочки глаза, образует вертикально стоящую диафрагму с отверстием в центре — зрачком, регулирующим поступление света внутрь глаза в зависимости от внешних условий. Радужная оболочка может иметь различную окраску — от голубой до черной. Цвет ее зависит от количества содержащегося в ней пигмента меланина: чем больше пигмента, тем темнее радужная оболочка; при отсутствии или малом количестве пигмента эта оболочка имеет голубой или светло-серый цвет. У детей в радужной оболочке мало пигмента, поэтому у новорожденных и детей первого года жизни она голубовато-сероватая. Окончательно цвет радужки формируется к 10–12 годам. У детей грудного возраста плохо развиты мышечные волокна, расширяющие зрачок и поэтому зрачок узкий (2–2,5 мм). К 1–3-ем годам зрачок приобретает размеры, характерные для взрослых (3–3,5 мм).
Хрусталик
Хрусталик — вторая важнейшая оптическая система, на долю которой приходится около одной трети преломляющей силы глаза (до 20,0 D). Хрусталик обладает свойством изменять кривизну своей передней поверхности и приспосабливать глаз к ясному видению предметов, расположенных на различных расстояниях (функция аккомодации). Форма и величина хрусталика существенно меняется с возрастом. У новорожденных форма хрусталика приближается к шаровидной, его толщина составляет примерно 4 мм, диаметр — 6 мм, кривизна передней поверхности — 5,5 мм. В зрелом и пожилом возрастах толщина хрусталика достигает 4,6 мм, а диаметр — 10 мм, при этом радиус кривизны передней поверхности увеличивается до 10 мм, а задней — до 9 мм. Соответственно меняется и преломляющая сила хрусталика: если у детей она составляет порядка 43,0 D, то у взрослых — 20,0 D.
Сетчатка
Сетчатка — важнейшая составляющая зрительного анализатора, являющаяся его периферическим звеном. Сложнейшая структура позволяет сетчатке первой воспринимать свет, обрабатывать и трансформировать световую энергию в нервный импульс, который далее по цепочке нейронов передается в зрительные центры коры головного мозга, где и происходит восприятие и переработка зрительной информации. Сетчатка является внутренней оболочкой глазного яблока, выстилающей глазное дно. Самым важным местом сетчатки является так называемое желтое пятно (macula) с центральной (0,075 мм) областью (fovea centralis). Эта область наилучшего восприятия зрительных ощущений.
У новорожденного сетчатка состоит из 10 слоев:
- пигментного эпителия;
- слоя палочек и колбочек;
- наружной пограничной мембраны;
- наружного ядерного слоя;
- наружного плексиформного (сетчатого) слоя;
- внутреннего ядерного слоя;
- внутреннего плексиформного слоя;
- слоя ганглиозных и мультиполярных клеток;
- слоя нервных волокон;
- внутренней пограничной мембраны.
Первые четыре слоя относятся к светочувствительному аппарату сетчатки, а остальные составляют мозговой отдел. После первого полугодия и по мере роста глаза растягиваются и истончаются не только наружные, но и внутренние слои сетчатки. В связи с этим значительные изменения претерпевает сетчатка в макулярной и особенно фовеолярной (центральной) области: здесь остаются лишь 1-й, 2-й, 3-й и 10-й слои, что и обеспечивает в будущем высокую разрешающую зрительную способность этой зоны. См. строение сетчатки.
Передняя камера глаза
Передняя камера глаза ограничена спереди задней поверхностью роговицы, по периферии (в углу) — корнем радужки, ресничным телом, сзади — передней поверхностью радужки, а в зрачковой области — передней капсулой хрусталика. К моменту рождения ребенка передняя камера глаза уже сформирована, однако по форме и размерам она значительно отличается от камеры у взрослых. Это объясняется наличием короткой передне-задней оси глаза, своеобразием формы радужной оболочки и шаровидной формой передней поверхности хрусталика. Важно знать, что задняя поверхность радужной оболочки тесно контактирует с межзрачковой областью передней капсулы хрусталика.
У новорожденного глубина передней камеры в центре (от роговицы до передней поверхности хрусталика) достигает 2 мм, а угол камеры острый и узкий, к году камера увеличивается до 2,5 мм, а к 3 годам она почти такая же, как у взрослых, т. е. около 3,5 мм; угол камеры становится более открытым. Во внутриутробном периоде развития угол передней камеры закрыт мезодермальной тканью, однако к моменту рождения эта ткань в значительной мере рассасывается. Задержка в обратном развитии мезодермы может привести к повышению внутриглазного давления еще до рождения ребенка и развитию гидрофтальма (водянка глаза).
Около 5% детей рождаются с закрытым отверстием слезно-носового канала, но под влиянием слезной жидкости ткань («пробка») в первые дни почти всегда рассасывается, и начинается нормальное отведение слезы. В противном случае, прекращается отток слезы, образуется ее застой и возникает дакриоцистит новорожденных.
Глазница
Глазница является защитным костным остовом, вместилищем глаза и основных его придатков. Характерные особенности глазницы новорожденного состоят в том, что ее горизонтальный размер больше вертикального, глубина глазницы невелика и по форме она напоминает трехгранную пирамиду, ось которой сходится вперед, что иногда может создавать видимость сходящегося косоглазия. Хорошо развита только верхняя стенка глазницы. В процессе роста, в основном за счет увеличения больших крыльев основной кости, развития лобной и верхнечелюстной пазух, глазница становится глубже и приобретает вид четырехгранной пирамиды, направление оси выравнивается, в связи с чем, увеличивается межзрачковое расстояние. К 8-10 годам форма и размеры глазницы почти такие же, как у взрослых.
После рождения ребенка зрительный анализатор проходит определенные этапы развития, среди которых основные пять:
- формирование области желтого пятна и центральной области сетчатки в течение первого полугодия жизни; из 10 слоев сетчатки остаются в основном четыре — это зрительные клетки, их ядра и бесструктурные пограничные мембраны;
- увеличение функциональной мобильности зрительных путей и формирование их в течение первого полугодия жизни;
- совершенствование зрительных клеточных элементов коры и корковых зрительных центров в течение первых 2 лет жизни;
- формирование и укрепление связей зрительного анализатора с другими анализаторами в течение первых лет жизни;
- морфологическое и функциональное развитие черепных нервов в первые (2-4) месяцы жизни.
Смотрите также:
- Проверка зрения у ребенка online
- Развитие зрительных функций у детей
- Близорукость у детей
- Лечение косоглазия
- Амблиопия
- Детская дальнозоркость
- Врожденная катаракта
- Актуальные вопросы о детском зрении
Источник
Стадии развития. К моменту рождения глаз имеет все оболочки в том случае, если эмбриогенез (табл. 3) протекал нормально. Глаз новорожденного существенно отличается по размерам, массе, гистологической структуре, физиологии и функциям от глаза взрослого.
Этапы развития. После рождения ребенка зрительный анализатор проходит определенные этапы развития, среди которых можно выделить пять:
- формирование области желтого пятна и центральной ямки сетчатки в течение первого полугодия жизни; из 10 слоев сетчатки «остаются в основном четыре — это зрительные клетки, их ядра и бесструктурные пограничные мембраны;
- увеличение функциональной мобильности зрительных путей-и формирование их в течение первого полугодия жизни;
- совершенствование зрительных клеточных элементов коры и корковых зрительных центров в течение первых 2 лет жизни;
- формирование и укрепление связей зрительного анализатора с другими анализаторами в течение первых лет жизни;
- морфологическое и функциональное развитие черепных нервов в первые (2—4) месяцы жизни.
Становление зрительных функций ребенка происходит соответственно этим пяти этапам развития.
Глазное яблоко. Глазное яблоко (oculus bulbi) новорожденных имеет форму, приближающуюся к шаровидной (рис. 3). По средненным эхобиометрическим данным, переднезадний (сагиттальный) размер его равен 16,2 мм, к году он увеличивается до 19,2 мм,. к 3 годам — до 20,5 мм, к 7 — до 21,1 мм, к 1 — до 22 мм, к 15 годам составляет около 23 мм и к 20 -25 — примерно 24 мм. Величина и форма глазного яблока в известной мере зависят от вида и величины того или иного вида аметропии (миопия, гиперметро-пия, эмметропия). Эти варианты могут быть наследственно детермированы. Знание размеров глаза имеет большое значение при оценке вида и стадии патологии (врожденная глаукома, близорукость и др.).
Наружная оболочка, или капсула, глаза представлена плотной и ригидной тканью, 9/10 ее составляет непрозрачная фиброзная часть склера и 1/10 прозрачная часть — роговица. Капсула-глаза по структуре аналогична твердой мозговой оболочке; она выполняет защитную функцию, обусловливает постоянство формы,, объема и в известной мере тонуса глаза, является остовом для прикрепления глазодвигательных мышц; капсулу прободают сосуды и нервы, а также зрительный нерв.

Роговица. Роговица (cornea) — это основная преломляющая структура глаза (рис. 4). Она прозрачная, гладкая, блестящая, имеет зеркальную поверхность, сферичную форму, не содержит сосудов, проницаема, высокочувствительна. Температура роговицы в условиях открытой глазной щели около 20 °С. Ширина, или горизонтальный диаметр, роговицы у новорожденных равна в среднем 8—9 мм, к году -10 мм, к 11 годам—11,5 мм, что почти соответствует диаметру роговицы у (взрослых. Рост роговицы, увеличение ее размеров происходит за счет растягивания и истончения ткани. Толщина центральной части роговицы уменьшается в среднем с 1,5 до 0,6 мм, а по периферии — с 2,0 до 1,0 мм. Радиус-кривизны передней поверхности роговицы новорожденного равен в среднем 7,0 мм, с возрастом происходит некоторое ее уплощение-и к И годам кривизна составляет в среднем 7,5 мм, как и у взрослых. Кривизна роговицы здорового глаза варьирует в пределах от» 6,2 до 8,2 мм, что в основном согласуется с видом и величиной клинической рефракции.
Преломляющая сила роговицы изменяется в зависимости от» возраста обратно пропорционально радиусу кривизны: у детей первого года жизни она составляет в среднем 46 дптр, а к 7 годам, как и у взрослых, — около 44 дптр. Сила преломления в вертикальном меридиане почти всегда примерно на 0,5 дптр больше, чем в горизонтальном, что и обусловливает так называемый физиологический астигматизм.
Поверхностный слой роговицы — передний эпителий (плоский, многослойный) — является по существу продолжением конъюнктивы. Два его поверхностных слоя хорошо и быстро регенерируют при повреждениях, не оставляя помутнений. Эпителий выполняет .защитную функцию и является регулятором содержания воды в роговице. Его в свою очередь предохраняет от воздействия внешней среды так называемой жидкостный, или прекорнеальный, слой.
Под эпителием роговицы расположена и рыхло с ним связана передняя пограничная мембрана (боуменова оболочка); она бесструктурная, неэластичная, при повреждениях не способна регенерировать, поэтому на месте повреждения остаются помутнения.
Строма (собственное, основное вещество) роговицы располагается под передней пограничной мембраной и сливается с ней без выраженной границы. Это самый главный и массивный слой толщиной до 0,5 мм.
За стромой лежит задняя пограничная мембрана (десцеметова оболочка); она очень прочная, эластичная, при повреждениях регенерирует. К периферии толщина этой мембраны увеличивается, в области лимба она разволокняется и принимает участие в образовании остова трабекул угла передней камеры.
Изнутри роговица покрыта эндотелием. Он состоит из одного слоя призматических шестиугольных клеток, при повреждениях быстро регенерирует. Подобно наружной и внутренней пограничным мембранам эндотелий выполняет барьерную функцию, участвует в формировании трабекулярного аппарата угла передней камеры.
В состав роговицы входит примерно 18% дифинитивного коллагена мезенхимного происхождения, около 2% мукодолисахаридов, белков (альбумин, глобулин), липидов, витаминов С, В2 и др. и до 80 % воды.
Питание роговицы осуществляется главным образом за счет густого перилимбального кровеносного сплетения. В известной мере жизнеспособность роговицы обусловлена проникновением в нее питательных веществ из влаги передней камеры.
Чувствительная иннервация роговицы осуществляется тройничным нервом. Количество нервных окончаний особенно велико в поверхностных слоях, что и обусловливает ее очень высокую чувствительность.
В первые месяцы жизни ребенка роговица малочувствительна вследствие еще не закончившегося функционального развития черепных нервов. В этот период особенно опасно попадание в конъюнктивальный мешок инородных тел, которые не вызывают раздражение глаз, боль и беспокойство ребенка и, следовательно, могут обусловить тяжелые повреждения роговицы (кератиты) вплоть до ее разрушения. В связи с этим в течение первого года жизни ребенка врач в процессе педиатрического патронажа должен часто проводить тщательный осмотр конъюнктивального мешка и роговицы. У годовалого ребенка чувствительность роговицы почти такая же, как у взрослого.
Трофическая иннервация роговицы обеспечивается трофическими нервами, имеющимися в составе тройничного и лицевого нервов. В регуляции процессов обмена роговицы принимает участие и симпатическая нервная система.
Источник
Роговица относится к важнейшим оптическим структурам глаза. Она очень ранима из-за почти непрерывного контакта с окружающей средой во время бодрствования. Поскольку роговица расположена в области открытой глазной щели, она больше всего подвергается воздействию света, тепла, микроорганизмов, инородных тел, поэтому в ней могут возникать разнообразные морфофизиологические и функциональные нарушения.
Особенно неблагоприятна посттравматическая и воспалительная патология роговицы, так как она часто не бывает строго изолирована вследствие общности кровоснабжения и иннервации роговицы и других отделов глаза (конъюнктива, склера, сосудистая оболочка и др.).
Патология роговицы встречается в виде врожденных аномалий, опухолей, дистрофий, воспалений и повреждений.
Аномалии роговицы
Аномалии роговицы чаще характеризуются изменениями ее размеров, радиуса кривизны, а также прозрачности.
Микрокорнеа
Микрокорнеа (microcornea), или малая роговица, такое состояние роговицы, при котором ее диаметр уменьшен. При измерении роговицы выявляют, что она уменьшена по сравнению с возрастной нормой более чем на 1—2 мм, т. е. диаметр роговицы новорожденного может быть не 9, а 6—7 мм, а ребенка 7 лет — не 10,5, а 8—9 мм и т. д.
Макрокорнеа
Макрокорнеа (macrocornea), или мегалокорнеа, — большая роговица, т. е. размеры ее увеличены по сравнению с возрастной нормой более чем на 1 мм.
В зависимости от величины отклонений от возрастной нормы они могут в разной степени отражаться на клинической рефракции и зрительных функциях, так как при этом изменяется радиус кривизны роговицы, а иногда и ее прозрачность. Кроме того, следует иметь в виду, что такие состояния, как микро- или макрокорнеа, могут сопровождаться повышением внутриглазного давления. Следовательно, у каждого ребенка и с малой, и с большой роговицей необходимо исследовать внутриглазное давление.
Лечение таких состояний, как правило, не проводят. Может лишь возникать необходимость в очковой или контактной коррекции аметропий различного вида и величины.
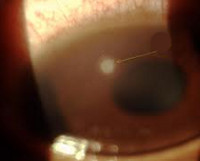
Кератоконус
Кератоконус — состояние роговицы, при котором значительно изменены ее форма и кривизна (рис. 89). При этом конусообразно выступает преимущественно ее центральная часть. Наличие такой аномалии следует предположить в тех случаях, когда обнаружено снижение остроты зрения у детей с прозрачными преломляющими оптическими средами и нормальным глазным дном.

Рис. 89. Кератоконус
В таких случаях необходимо определить форму, кривизну и рефракцию роговицы (кератометрия, офтальмометрия, рефрактометрия). При этом всегда выявляют выраженный астигматизм, чаще неправильный. Кератоконус нередко имеет злокачественное течение, т. е. его степень увеличивается, а главное возникает и прогрессирует помутнение роговицы и одновременно резко падает зрение.
При биомикроскопическом исследовании выявляют разрывы базальной мембраны эпителия, утолщение, фибриллярную дегенерацию и трещины передней пограничой пластинки (боуменова оболочка), складки и изгибы задней пограничной пластинки (десцеметова оболочка).
Процесс возникает чаще в возрасте 8—9 лет и старше, развивается медленно, обычно без воспалительных явлений. Поражаются, как правило, оба глаза, но не всегда одновременно и в разной степени. В начальной стадии болезни появляется выпячивание (конус), степень которого и направление осей периодически меняются. Постепенно вершина конуса мутнеет.
Иногда появляется гиперестезия роговицы, сопровождающаяся болями и светобоязнью. Верхушка конуса может повторно изъязвляться и даже перфорироваться. Иногда возникает состояние, называемое острым кератоконусом: задняя пограничная пластинка разрывается, камерная влага проникает в роговицу и вызывает отечное помутнение стромы.
Крайне редко наблюдается задний кератоконус. Роговица при этом имеет нормальную структуру, но истончена ее задняя поверхность, которая искривлена сильнее, чем обычно.
Кератоглобус
Кератоглобус (keratoglobus) характеризуется тем, что поверхность роговицы имеет выпуклую форму не только в центре, как при кератоконусе, а на всем протяжении. При офтальмометрии выявляют измененный радиус кривизны роговицы в разных меридианах, что сопровождается явлениями астигматизма. Зрение при кератоглобусе чаще снижено соответственно степени изменения кривизны роговицы, т. е. величине и виду аметропии.
Лечение перечисленных аномалий развития роговицы состоит прежде всего в оптической коррекции аметропии (очки, контактные линзы), а также в осуществлении оперативных вмешательств. При остром кератоконусе в первую очередь назначают анестетики, кортикостероиды (дексазон), нейротрофические средства (дибазол, витамины группы В, амидопирин и др.). Благоприятные результаты при острых кератоконусах и кератоглобусах могут давать так называемые гемопломбирующие процедуры. Применяют аутокровь (аутоплазма), которую вводят через прокол лимба из-под небольшого конъюнктивального лоскута.
Врожденные помутнения
Врожденные помутнения роговицы, как правило, являются следствием нарушения эмбриогенеза в связи с болезнью матери (сифилис, гонорея, туберкулез, токсоплазмоз и др.). Помутнения обычно имеют диффузный характер, располагаются глубоко и преимущественно в центре, эпителий над этими помутнениями блестящий и гладкий.
Изменение прозрачности роговицы может возникнуть и по периферии у лимба, в этом случае оно носит название врожденного эмбриотоксона, который напоминает старческую дугу (arcus senilis).
Как казуистика встречается и такой вид помутнения роговицы, как ее врожденная пигментация в виде коричневатой полиморфной крапчатости в средних слоях.
Следует учитывать, что, поскольку по мере роста ребенка растет и его роговица вследствие ее истончения, помутнение может вначительно уменьшиться или почти полностью исчезнуть.
Лечение врожденных помутнений роговицы следует начинать с назначения медикаментов, способствующих усилению трофики (витамины, глюкоза, дефибринированная кровь, дибазол и др.) и рассасыванию помутнений (дионин, лидаза, трипсин, микродозы дексазона, биостимуляторы), которые применяют в виде форсированных инстилляций. Проводят также электро- и фонофорез, оксигенотерапию.
При стабильных и выраженных помутнениях, сопровождающихся снижением остроты зрения у детей, чаще возникающих с 3-летнего возраста, когда рост роговицы в основном закончен, показано оперативное лечение с помощью различных видов кератопластики.
Дегенерация роговицы
Дистрофии роговицы (дегенерации) чаще возникают под влиянием алиментарных и нейрогенных факторов. В зависимости от сроков появления и причин этой патологии условно различают первичные, или врожденные, и вторичные, или приобретенные, дистрофии.
Первичная дистрофия роговицы проявляется в раннем детском или юношеском возрасте, носит семейный и наследственный характер, характеризуется ареактивным прогредиентным течением. Как правило, белесоватое помутнение роговицы располагается в центре, имеет полиморфный вид, четкие края. Помутнение захватывает поверхностные и средние слои. Чувствительность роговицы резко снижена. Процесс, как правило, симметричный, двусторонний. Глаза почти всегда спокойны, отсутствует васкуляризация.
У детей, преимущественно дошкольников, а иногда и у школьников встречаются и другие разновидности первичных дистрофий роговицы узелковая дегенерация роговицы Гренува, пятнистая дистрофия (дистрофия роговицы Фера), решетчатая дистрофия (болезнь Диммера), эпителиальная дистрофия Месманна, дегенерация роговицы Шнидера, семейная крапчатая дистрофия Франсуа.
Клиническая картина этих дистрофий соответствует их названиям: процесс преимущественно симметричный, двусторонний. Поражаются почти все слои роговицы. Глаза всегда спокойны, безболезненны. Зрение снижено.
Лечение первичных дистрофий роговицы оперативное — послойная или сквозная, частичная или полная кератопластика в различных модификациях. В дооперационном периоде показаны витаминизированные мази (А, группы В, Е и др.), рассасывающая терапия (дионин, алоэ, лидаза и др.).
Вторичные дистрофии роговицы, как правило, возникают вследствие таких патологических процессов, как коллагенозы, врожденная глаукома, прогрессирующий кератоконус, различные авитаминозы, выраженные ожоги конъюнктивы и склеры, недостаточная продукция слезной жидкости (болезнь Микулича и др.), выворот, заворот и колобома век.
Клиническая (биомикроскопическая) картина вторичных дистрофий роговицы разнообразная, полиморфная, чаще всего характерна для одного из перечисленных патологических процессов. Наблюдаются разные локализации и размеры помутнения, его форма и цвет, глубина залегания, способность к обратному развитию под влиянием лечения, наконец, разная степень снижения зрительных функций.
Наиболее часто дистрофия встречается в детском возрасте при ревматоидном артрите и врожденной глаукоме. В роговице появляется двусторонняя лентовидная прогрессирующая необратимая эпителиально-стромальная дистрофия. Помутнение имеет серый цвет с «кристаллическими» включениями и бухтами просветления, располагается соответственно области открытой глазной щели (от 3 до 9 часов).
Начинается процесс с появления нежных помутнений полулунной формы у лимба. Через месяцы, а иногда годы помутнение захватывает все более длинную полосу шириной около 5—4 мм, проходящую через весь горизонтальный диаметр роговицы. Гистологической основой этого помутнения является отложение известковых пластинок и гиалиновых зернышек. Одновременно развивается вялый пластический иридоциклит и образуется катаракта.
В принципе лечение вторичных дистрофий этиологическое и патогенетическое.
Оно включает длительную медикаментозную терапию нейротрофическими и рассасывающими медикаментами (витамины, амидопирин, дибазол, новокаин, димексид, мед, ферменты, тканевые препараты), аутогемотерапию и др. При неэффективности медикаментозного инсталляционного и физиотерапевтического лечения осуществляются различные кератопластические операции (кератэктомия, кератопластика), дающие обнадеживающие результаты.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.
Опубликовал Константин Моканов
Источник