Ранняя диагностика первичной глаукомы
 Несмотря на значительные успехи, достигнутые в лечении глаукомы, заболевание и до настоящего времени остается одной из причин, приводящих к инвалидности и неизлечимой слепоте. Удельный вес слепоты от глаукомы составляет 14,2%. Даже успешное проведение хирургического лечения не гарантирует сохранение зрительных функций, особенно если оно выполняется в развитой или далекозашедшей стадии заболевания.
Несмотря на значительные успехи, достигнутые в лечении глаукомы, заболевание и до настоящего времени остается одной из причин, приводящих к инвалидности и неизлечимой слепоте. Удельный вес слепоты от глаукомы составляет 14,2%. Даже успешное проведение хирургического лечения не гарантирует сохранение зрительных функций, особенно если оно выполняется в развитой или далекозашедшей стадии заболевания.
Основой профилактики слепоты от глаукомы является диагностика заболевания на ранних этапах его развития. Если учесть, что глаукома чаще начинается незаметно, характеризуется длительным латентным периодом, малой и скрытой симптоматикой, то постановка диагноза на ранних стадиях является сложной задачей не только для начинающих, но и достаточно опытных офтальмологов. Наличие глаукоматозной экскавации в сочетании с повышением ВГД и изменение поля зрения позволяет поставить диагноз глаукомы, но эти симптомы характерны для развитой стадии заболевания, а в самом начале патологического процесса, когда он только проявляется, необходимо выявлять микросимптомы.
Для постановки диагноза на ранних стадиях глаукомы, необходимо использовать комплекс исследований, включающий оценку жалоб и анамнеза, клинической микросимптоматики в переднем отделе глаза и диске зрительного нерва, тонометрические и тонографические показатели, нагрузочные и разгрузочные пробы, тестирование поля зрения.
Жалобы и анамнез
Больные глаукомой на ранних стадиях заболевания могут не предъявлять никаких жалоб. Иногда можно услышать жалобы на
- чувство тяжести, распирания,
- «мушки» перед глазами,
- быструю утомляемость при зрительной нагрузке,
- приступы слезотечения или увлажнение глаза при отсутствии патологии слезоотводящих путей,
- периодическое затуманивание и,
- в отдельных случаях, радужные круги при взгляде на источник света, аналогичные тем, которые мы видим при взгляде на уличный фонарь через замерзшее или запотевшее стекло
- может быть и боль, которая локализуется не в самом глазу, а в области брови, лба, в височной зоне или в соответствующей половине головы.
Настороженность и мысли о наличии у пациента глаукомы должны появиться при обращении больного за пресбиопическими очками в раннем возрасте или при частой их смене.
В анамнезе важное значение имеет наличие родственников, больных глаукомой, и наличие сопутствующих заболеваний, особенно сердечно-сосудистой системы, эндокринных расстройств, вегетативных дисфункций.
Глаукома часто сочетается с гипертонической болезнью, атеросклерозом, сахарным диабетом, диэнцефальной патологией, климаксом. Необходимость учитывать возможность развития глаукомы на фоне лечения кортикостероидами, после интоксикаций, черепно-мозговых травм.
Объективные микросимптомы
При биомикроскопии обращаем внимание на состояние сосудов конъюнктивы. Расширение конъюнктивальных сосудов свидетельствует о наличии затруднения в циркуляции внутриглазной жидкости. На это же указывают «симптом кобры», «симптом эмиссария» — скопление пигмента по ходу передних цилиарных сосудов, в местах их выхода из склеры; «симптом подушечки» — приподнятость конъюнктивы с образованием прозрачных пузырьков в области выхода передних цилиарных сосудов. Уменьшение количества водяных вен, их пульсация, ретроградный ток крови, отрицательный «феномен отлива» и дилятация эписклеральных вен также относятся к признакам, характерным для глаукомы, т.к. свидетельствуют о затруднении оттока жидкости из глаза.
Феномен «отлива» или проба Ашера заключается в наблюдении за состоянием водяной вены при сдавлении ее стеклянной палочкой. При этом она может оставаться прозрачной-положительный (+) феномен отлива, или заполниться кровью отрицательный (-) феномен отлива, что свидетельствует о слабой активности оттока внутриглазной жидкости. Этот феномен можно наблюдать при давлении на глазное яблоко со стороны, противоположной наблюдаемой вене.
В роговице какие-либо характерные признаки при нормальных цифрах офтальмотонуса отсутствуют, при его повышении может наблюдаться отек. В ранних стадиях глаукомы можно выявить снижение чувствительности, мельчайшие частички пигмента в виде россыпи на заднем эпителии или светло-серые, в виде таких же мельчайших «чешуек» преципитаты.
Передняя камера может оставаться нормальной или становиться несколько мельче. Угол передней камеры в здоровых глазах чаще средней ширины, реже (в 1/3)-широкий и еще реже – узкий. Закрытый угол в норме не встречается. При глаукоме угол передней камеры может оставаться широким, средней ширины, но при этом выявляется снижение прозрачности трабекулярной ткани, склероз, отложения псевдоэксфолиаций или пигмента, или он приобретает тенденцию к сужению, вплоть до закрытия. Ориентировочное определение угла по феномену внутреннего преломления, предложенное Вургафтом, не может быть использовано в ранней диагностике глаукомы, т.к. не позволяет выявить имеющиеся в углу изменения. Следует учитывать и степень развития гребенчатой связки, которая может усиливать сопротивление оттоку с возрастом у здоровых лиц.
В радужке обращаем внимание на такие признаки, как атрофия стромы, сглаживание малого сосудистого круга, перераспределение пигмента, деструкция пигментной бахромки, секторообразная атрофия стромы по зрачковому краю, легкое расширение зрачка и нарушение его реакций.
Глаукоме часто сопутствует катаракта, но патогномоничным для глаукомы можно считать только помутнение белого цвета в виде вакуолей, локализующиеся под задней капсулой (так называемая «катаракта Фогта»), возникающая после острого приступа. Других изменений в хрусталике, позволяющих заподозрить наличие глаукомы, на сегодняшний день пока не выявлено.
Несомненно, большую информацию дает нам исследование диска зрительного нерва. Оценка проводится как субъективно, при прямой и обратной офтальмоскопии, так и с помощью приборов, позволяющих не только качественно, но и количественно оценить имеющиеся изменения, и получить цветные фотографии, для последующего наблюдения состояния в динамике.
К ранним признакам глаукомы относят изменение цвета диска. Колен (1956 г.) и Sugar (1957 г.) описали гиперемию диска, обусловленную расширением капилляров, в качестве одного из ранних признаков глаукомы, но многолетний опыт работы по ранней диагностике глаукомы свидетельствует о том, что этот признак если и является характерным, то встречается крайне редко.
Более типичным для лиц с подозрением на глаукому и ранних стадий заболевания является симптом западения диска зрительного нерва с височной стороны:
- снижение количества и уменьшение калибра сосудов, пересекающих край диска;
- выход опоясывающих сосудов за пределы физиологической экскавации, или их запустение. Это артерия и вена, которые берут начало выше и ниже бифуркации. Центральная артерия и вены сетчатки огибают по контуру физиологическую экскавацию и выходят через темпоральную часть диска к макулярной зоне сетчатки;
- расширение физиологической экскавации, особенно по вертикали. Этот признак будет свидетельствовать о глаукоме, если имеется разница в экскавации на двух глазах и если экскавация увеличивается при наблюдении в динамике. В норме физиологическая экскавация может быть широкой, но этот признак бывает одинаково выражен на обоих глазах. Принято оценивать отношение диаметра экскавации к диаметру диска и чем больше экскавация, тем больше будет отношение, тем больше будет данных за то, что она развивается в результате глаукоматозного, а не другого процесса и не является физиологической. За максимальные границы норы принято соотношение 3/10 или 0,3.
Cледует отметить, что при глаукоме возможны варианты, но чаще встречается именно экскавация с подрытым краем, т.н. краевая, когда при офтальмоскопии сосуды как бы прерываются на диске и появляются на поверхности сетчатки у края диска зрительного нерва.
Исследование зрительных функций
Снижение центрального зрения не характерно для ранних стадий глаукомы. В начале заболевания изменение в состоянии диска отражаются на состоянии поля зрения. Используются различные варианты статической периметрии, но чаще кинетическая, квантитативная периметрия. При этом выявляется увеличение слепого пятна, центральные и парацентральные скотомы. При подозрении на глаукому целесообразно тестирование центрального поля зрения с использованием синего тест-объекта. Этот метод широко использовался раньше, а затем был незаслуженно забыт, т.к. на наш взгляд, он является специфичным для глаукомы и позволяет определить диффузное снижение световой чувствительности сетчатки в самом начале патологического процесса.
При кампиметрии в ранней стадии заболевания увеличение слепого пятна, скотомы Бьерума, Зайделя.
В литературе приводятся самые различные данные по нормальным размерам слепого пятна, в зависимости от используемых величин оценки: 4-700 угловых, 30-350 дуговых, 1,5-5,7 см2.
Тонометрия
При подозрении на глаукому для ранней диагностики, измерение офтальмотонуса проводится в течение нескольких (3-5) суток, утром и вечером, а в отдельных случаях и каждые 2-3 часа в течение суток. Очень важно, какое давление принимать за норму. Большинство офтальмологов нашей страны пользуются тонометром Маклакова. При измерении офтальмотонуса этим тонометром, грузом 10 гр., у 3,5 тысяч здоровых лиц, различного возраста, мы пришли к выводу, что максимальная граница, которая может считаться нормальной – это 23 мм.рт.ст. Давление 24 мм.рт.ст. уже вызывает подозрение и требует дополнительного обследования.
Следует учитывать различные колебания офтальмотонуса, Sugar (1957) выделяет 4 типа суточных кривых: поднимающийся, падающий, плоский и двугорбый (двухвершинный).
- Поднимающийся, когда офтальмотонус утром ниже, а вечером повышается.
- Падающий, когда внутриглазное давление утром выше, а к вечеру понижается.
- Плоский, когда внутриглазное давление остается практически на одном уровне при измерении утром и вечером.
- Двухвершинный, когда утром и вечером офтальмотонус выше, а в течение дня – ниже.
Следует учитывать, что в норме разница в величине офтальмотонуса между утренним и вечерним измерением не должна превышать 3 мм.рт.ст. Разница между одним и другим глазом также не должна превышать 3 мм.рт.ст. При анализе суточной кривой мы оцениваем также разницу между самым минимальным и максимальным показателями офтальмотонуса. Так, если в течение 3 суток внутриглазное давление колебалось с 15 до 23 мм.рт.ст., т.е. абсолютные величины не превышают норму, то разница, которая в данном случае равна 8 мм указывает на наличие патологии, т.к. в норме она не должна превышать 5 мм.рт.ст.
Измерение давления различными грузами (эластотонометрия) не требует больших затрат времени и может быть выполнено в любой поликлинике, дает нам дополнительную информацию о нарушении в системе регуляции гидродинамики. Если в норме при измерении давления различными грузами мы видим повышение внутриглазного давления по мере увеличения груза и самые высокие цифры будут соответствовать грузу 15.0 гр, то уже в ранних стадиях глаукомы, мы можем на груз 5.0 гр. получить ВГД выше, чем на 7,5 или 10,0 гр.
Все патологические типы эластокривых свидетельствуют об имеющихся расстройствах в регуляции офтальмотонуса. Основную информацию о состоянии гидродинамики дает нам тонография. Чаще других, поликлинические врачи пользуются упрощенной тонографией по А.П.Нестерову, а в стационарах с этой целью используют электронные тонографы.
Оцениваются основные показатели:
- истинное внутриглазное давление (Р0), которое в норме не должно превышать 20 мм.рт.ст.,
- скорость оттока (С) — в норме = 0,14 — 0,56 мм3/мс,
- скорость секреции (F) — в норме от 2 — 4 мм3,
- соотношение Р0/C, или коэффициент Беккера, который в норме не превышает 100%.
При латентно протекающей глаукоме, даже проведя все вышеуказанные методики, мы не всегда можем с уверенностью подтвердить или опровергнуть диагноз глаукомы. В таких случаях приходится использовать нагрузочные и разгрузочные пробы, когда один или несколько показателей проверяются в изменившихся условиях. Существует несколько десятков проб, но не все они выполнимы в условиях поликлиники, отдельные требуют сложного оборудования, другие могут повлечь тяжелые осложнения, поэтому мы предлагаем пробы, которые на наш взгляд, могут быть выполнены с использованием оборудования, имеющегося в каждом офтальмологическом кабинете, и являются наиболее информативными.
До настоящего времени, нет единого мнения об информативности и чувствительности проб, поэтому для повышения чувствительности проб, предлагается при проведении каждой пробы оценивать несколько показателей – тонометрию, кампиметрию и тонографию.
Из нагрузочных проб в условиях офтальмологического кабинета можно выполнить водно-питьевую, темновую.
Водно-питьевая проба
Впервые предложена Шмидтом (1928 г.), с тех пор претерпела ряд изменений. Рекомендуется при проведении пробы измерить у пациента ВГД, провести тонографию и кампиметрию, затем даем ему стакан (200 гр.) воды, после чего повторно через 45 мин. определяем все показатели. Проба считается положительной, если разница в показателях ВГД 5 мм.рт.ст. и выше., площадь слепого пятна увеличивается на 1/3 или ангиоскотомы «выйдут» за пределы 300, а при тонографии — изменение С и коэффициента Беккера (Р0/C) на 30%.
Водно-темновая проба
Предложена как кампиметрическая Зейделем (1927). Мы предлагаем при этой пробе также определять офтальмотонус, оценивать тонографические и кампиметрические показатели. После проведения исследований, пациент помещается на 1 час в затемненную комнату, после чего все показатели определяются повторно. Оценивается так же, как и предыдущая проба. Для того чтобы повысить чувствительность, можно сочетать две пробы вместе. Дать пациенту стакан воды и поместить его на 1 час в темную комнату. В остальном все выполняется как описано выше.
Не рекомендуется в условиях поликлиники проводить пробу с медикаментозным мидриазом, т.к. наблюдали развитие острого приступа, иногда не сразу, а спустя несколько часов после проведения пробы, в результате чего больные поступали в стационар в порядке скорой помощи.
Разгрузочные пробы
могут дать нам достоверную информацию в тех случаях, когда исходные показатели превышают средне-статистический уровень. Поэтому, эти пробы используются преимущественно у больных глаукомой в ранних стадиях или при глаукоме, когда имеет место нормальный уровень офтальмотонуса и отмечается прогрессирование экскавации и сужение поля зрения. В этих случаях целесообразно использовать разгрузочную пробу с диакарбом с целью определения толерантности диска к имеющемуся офтальмотонусу.
Это проба А.М.Водовозова, Ю.Ф.Мартемьянова (1976). У больного измеряется ВГД и слепое пятно. Проба занимает 3 часа. Толерантным считается то давление, которое соответствует наименьшему слепому пятну. Проба в связи с тем, что является трудоемкой, естественно, проводится в отдельных случаях. Особенно она помогает именно в тех случаях, когда у наблюдаемого с глаукомой пациента при нормальном офтальмотонусе мы видим развитие и прогрессирование экскавации и падение зрительных функций.
Постановка диагноза
Признаки, по мнению А.П.Нестерова (1982), относятся:
- ВГД при измерении тонометром Маклакова 26 мм рт. ст.;
- наличие в анамнезе родственников с глаукомой;
- жалобы, характерные для глаукомы;
- мелкая передняя камера, бомбаж радужки у корня;
- подозрение на глаукоматозную экскавацию;
- ассиметрия в состоянии переднего отрезка и зрительного нерва обоих глаз.
Многолетний опыт работы по диагностике глаукомы и осмотр с тонометрией большого количества здоровых свидетельствует о том, что за средне-статистическую норму при измерении тонометром Маклакова необходимо считать офтальмотонус = 23 мм.рт.ст., поэтому рекомендуется пациентов, у которых офтальмотонус превышает 23 мм.рт.ст., обследовать на глаукому. Группа лиц, с подозрением на глаукому, выявленная с учетом предлагаемых признаков при наблюдении в динамике оказывается неоднородной и разделяется на 3 подгруппы.
- Пациенты, у которых при наблюдении появляются признаки глаукомы. Они берутся на учет и получают лечение как больные глаукомой.
- Пациенты, у которых ВГД превышает средне — статистический уровень, но признаков глаукомы нет, и они не появляются при наблюдении в динамике. Это лица с эссенциальной гипертензией.
- Пациенты, которые реагируют на саму процедуру тонометрии при первом ее проведении. При повторных измерениях, уже через 15 — 20 мин., у них мы получаем нормальные показатели ВГД, и они переходят в разряд здоровых лиц после нескольких повторных измерений.
Диагноз «гипертензии» ставится в тех случаях, когда на уровень повышено ВГД, в анамнезе нет близких родственников, больных глаукомой, имеется патология щитовидной железы, диэнцефальные расстройства, климакс; нет жалоб, типичных для глаукомы, хорошо выражены водяные вены, нет признаков атрофии и дистрофии стромы радужки, псевдоэксфолиаций, характерных для глаукомы, отсутствуют изменения в углу передней камеры и со стороны диска зрительного нерва. Отмечено, что при гипертензии, местные гипотензивные препараты неэффективны. Офтальмотонус при наблюдении в динамике имеет тенденцию к снижению, а при глаукоме — к повышению. При тонографии может быть несколько повышена секреция.
Для ранней диагностики глаукомы необходимо тщательное и неоднократное обследование пациента с правильной оценкой выявляемых микросимптомов. Только комплексное использование биомикроскопии, кампиметрии, периметрии, тонометрии, тонографии, нагрузочных проб и наблюдение в динамике позволит поставить диагноз в ранней стадии заболевания, провести дифференциальную диагностику с гипертензией, правильно выбрать тактику лечения, и, следовательно, поможет сохранить больному зрительные функции.
Источник
Ранняя диагностика первичной глаукомы|2018-11/1541483855_3ddcc9ec-c899-455d-94b0-9e1510fa6282.jpg
Описание
При проведении профилактических осмотров возникает необходимость в наиболее короткий срок обследовать лиц с подозрением на глаукому. В тех случаях, когда при первичной тонометрии офтальмотонус достигает 25 — 26,0 мм. рт. ст., производится эластотонометрия (при необходимости 2—3 раза). Повторная эластотонометрия проводится непосредственно в учреждении, где производился профилактический осмотр. Это целесообразно рекомендовать для того, чтобы не отрывать лиц с подозрением на глаукому от работы и не загружать глазные кабинеты.
Если многократная эластотонометрия не позволяет установить диагноз, то дальнейшее обследование ведется в условиях глазного кабинета, а именно: проводятся проверки остроты зрения, поля зрения, офтальмоско-пня, биомикроскопия, гониоскопия, компрессионно -тонометрическая проба Вургафта или тонография под контролем эластотонометрии по Кальфа-Вургафту.
Следует отметить, что, несмотря на применение указанного комплекса исследований, вопрос диагностики может остаться неразрешенным. В таких случаях исследование должно продолжаться в условиях стационара, где применяется более сложный комплекс диагностических методов.
Многолетний опыт работы по ранней диагностике глаукомы указывает на преимущество исследования больных в условиях ночного стационара, где лица с подозрением на глаукому проверяются на фоне своего обычного ритма жизни и работы. Ночные стационары должны быть организованы на базе городских глазных отделений, Лица с подозрением на глаукому, проживающие в сельской местности, нуждаются в обследовании только в условиях круглосуточного стационара.
Суточная тонометрия. Суточную тонометрию желательно проводить в течение 10—14 дней, т. к. в 25% случаев нарушение регуляции офтальмотонуса можно выявить только на 7—10 день.
Данные суточной тонометрии оцениваются по следующим показателям:
- уровень суточной кривой каждого глаза (в норме он не превышает 27 мм. рт. ст.);
- максимальные суточные колебания (разность между двумя измерениями в течение одних суток) в норме не должны превышать 4,0 мм. рт. ст.;
- размах суточной кривой (разность между максимальным и минимальным офтальмотонусом), в норме не более 5.5 мм. рт. ст.
В качестве дополнительных показателей при суточной тонометрии учитывается величина ассиметрии между двумя глазами (не более 5 мм) наличие параллелизма между двумя кривыми суточных колебаний офтальмото-нуса, тип кривой. Как правило, в норме суточные кривые обоих глаз идентичны. Кривые суточных колебаний внутриглазного давления могут быть прямого, обратного и смешанного типов. При прямом типе максимальное внутриглазное давление отмечается в утренние часы, при обратном — в вечерние, при смешанном — подъем внутриглазного давления происходит то утром, то вечером.
Определяя тип кривой, можно выбрать наиболее оптимальное время для проведения тонографии и нагрузочных проб, а также решить вопрос о возможном почасовом распределении миотиков.
Как правило, суточная тонометрия проводится утром и вечером (между 6 и 7, 17 и 18 часами). В отдельных случаях возникает необходимость в тонометрии каждые 2 часа, которая производится в условиях круглосуточного стационара.
Ее производят в тех случаях, когда при суточной тонометрии не выявлены нарушения регуляции офтальмотонуcа, а также для определения наиболее рационального режима мистиков.
Различают следующие типы кривой внутриглазного давления при тонометрии каждые 2 часа: прямой, обратный, одногорбый и двугорбый. При этих последних типах офтальмотонус повышается во «внетометрическое» время: между 9 и 12 часами или между 12 и 17 часами. Следует иметь ввиду, что при обратном типе кривой, офтальмотонус может повышаться тоже во «внетонометрическое» время, т. е. после 20 часов.
Суточная эластотонометрия. Эластотоно-метрия производится дважды в сутки; при необходимости, суточную эластотонометрию повторяют через несколько дней.
При оценке суточной эластотонометрии учитываются следующие показатели:
- начало эластокривой Рт,;
- подъем ЭК (разность между максимальным и минимальным показателями тонометров);
- верхний уровень ЭК-Pis;
- наличие ассиметрии между показателями ЭК обоих глаз,
В норме начало ЭК не превышает 20,0 мм. рт. ст.; верхний уровень ЭК не выше 30,0 мм. рт. ст.; подъем ЭК колеблется между 7,0—12,0 мм. рт. ст. Между обоими глазами физиологическая ассиметрия в показателях эластокривой не должна превышать 3—4 мм.
В качестве компрессора используется сор весом 50 граммов. При отсутствии склерокомпрессора можно воспользоваться офтальмодинамометром Байяра.
Методика исследования. Измеряется офтальотонус тонометром Маклакова весом 10 граммов сначала на одном глазу, затем производится в течение 3 МИНУТ компрессия глазного яблока склерокомпрессором.
Склерокомпрессор на глазном яблоке должен стоять строго вертикально. В связи с этим целесообразно ставить его в верхне-наружном квадранте ближе к месту прикрепления наружной прямой мышцы. Голова исследуемого при этом поворачивается в противоположную сторону от исследуемого глаза. После окончания компрессии производится повторно тонометрия.
Исследование левого глаза начинается через 15 минут (тонометрия, компрессия и снова тонометрия). 15-ти минутный перерыв между исследованиями одного и другого глаза делается для того, чтобы избежать окуло-окулярной реакции.
Для оценки пробы используется нижеприведенная таблица:
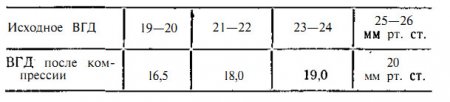
При положительной пробе, которая указывает на затруднение оттока, офтальмотонус после компрессии будет выше, чем указано во второй графе (ВГД после компрессии) .
При отрицательной пробе, свидетельствующей о хорошем оттоке внутриглазной жидкости из глаза, внутриглазное давление после окончания пробы меньше, чем указано в таблице.
При сомнительной пробе офтальмотонус в конце исследования равен цифрам, приведенным в таблице.
Проба противопоказана при близорукости свыше 3-х диоптрий и при выраженных явлениях склероза сосудов сетчатой и сосудистой оболочек.
Тонография по Кальфа — Вургафту. Тонография по Кальфа-Вургафту производится под контролем эластотонометрии.
После тщательной эпибульбарной анестезии производится эластотонометрия — затем на роговицу устанавливается 15-граммовый тонометр Маклакова на 4 минуты. Сейчас же после компрессии проводится повторная эластотонометрия 15-граммовым тонометром, а затем — последовательно тонометрами 5,0, 7,5, 10,0 г. Диаметры отпечатков измеряются линейкой при обязательном использовании бинокулярной лупы. Полученные данные наносятся на номограмму для аппланационной топографии.
Объём выделившейся в момент томографии камерной влаги ( А V) определяется по номограмме от Pis второй ЭК до пересеченения с первой ЭК. Коэффициент легкости оттока (С—КЛО) вычисляется по формуле Гранта-Линнера:
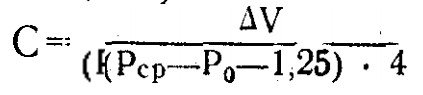
Минутный объем камерной влаги (F =МОЖ) вычисляется по формуле =С (Ро — Pv). При определении минутного объема камерной влаги значение венозного давления в эписклеральных венах принимается равным 8 мм рт. ст.
Коэффициент Беккера вычисляется по формуле — Ро:С.
Так же, как и при проведении компрессионно-тоно-метрической пробы Вургафта, интервал между исследованиями обоих глаз следует сделать не менее 15 минут.
Тонографический метод исследования трудоемкий. Но все это компенсируется результатами полученной инфор-мации о динамике внутриглазной жидкости. Тонография, как и другие методы исследования должна проводится не механически, а с творческим подходом. В момент исследования врач должен следить за величиной кружков, которые не должны отличаться по величине друг от друга при измерении одним и тем же тонометром. Тщательно с бинокулярной лупой при хорошем освещении измеряются диаметры кружков сплющивания. При соблюдении этих правил диагностическая ценность метода исследования повышается.
В норме величина истинного внутриглазного давления Ро колеблется от 8—18 мм рт. ст., КЛО (С) от 0,14 до 0,6 мм3/мин на мм. рт. ст. (средняя величина 0,28), средняя величина МОЖ ( F ) колеблется от 1,4 до 4 мм3/мин, коэффициент Беккера не превышает 100.
Из большого числа проб наиболее доступными и безопасными являются водно-питьевая, темновая и позиционная Hyams’a в модификации В. М. Петухова.
Обычно рекомендуют водно-питьевую пробу проводить при подозрении на открытоугольную глаукому, темновую пробу при подозрении на закрытоугольную глаукому. Целесообразно включать указанные выше пробы в комплексе исследования каждого больного независимо от ширины угла передней камеры.
Наиболее целесообразно проводить водно-питьевую пробу под контролем тонометрии.
Пробу рекомендовано проводить в зависимости от времени наибольшего подъема офтальмотонуса (при прямом типе кривой—утром, при обратном—в вечернее время).
Важно помнить, что при заболеваниях сердечно-сосудистой системы, почек пробу надо проводить с осторожностью (ограничить прием воды до 300—500 мл).
Порядок проведения пробы. Проводится измерение офтальмотонуса обоих глаз тонометром Мак-лакова весом 10 граммов.
Затем в течение 5 минут больной выпивает 300—1000 мл. воды.
Последующая тонометрия проводится после приема жидкости через 5—10—15—30—45 и 60 минут. Оба глаза измеряются одновременно.
При повышении офтальмотонуса более чем на 5 мм рт. ст. или подъема офтальмотонуса выше 29,0 мм рт. ст. проба считается положительной.
Наиболее часто офтальмотонус после приема воды повышается в первые 15 минут, однако, не исключена возможность изменения его в течение 60 минут.
Ориентиром для выбора времени служит тип кривых суточных или двухчасовых колебаний офтальмотонуса.
Порядок пробы
Измеряется офтальмотонус тонометром Маклакова весом 10 граммов- Испытуемый помещается в темную комнату на 1 час, после чего снова производится тонометрия.
Проба считается положительной при повышении офтальмотонуса более чем на 5 мм рт. ст. или при подъеме уровня его до 29 мм рт. ст. и выше.
Модификация этой пробы в виде накладывания повязки на оба глаза не однозначна с описанной выше темно-вой пробой и ни в коей степени не может быть заменена ею.
Проба проводится под контролем эластотонометрии.
Порядок проведения пробы.
Производится эластотонометрия обоих глаз (грузами 0, 10 и 15 граммов). Испытуемый переворачивается на живот, упираясь лбом в специально приготовленный валик или подкладывая под лоб руку. Через 30—40 минут испытуемый ложится на спину, и снова делается эластотонометрия.
Проба считается положительной при повышении офтальмотонуса более чем на 5 мм на двух тонометрах.
Повышение уровня эластокривой (Р5>23,0; Р10>28,4; Pt5>32,7 мм ртутного столба) также дает основание считать пробу положительной.
Проба оценивается как сомнительная в случае повышения внутриглазного давления, которое улавливается тонометром только одного веса.
***
Описан комплекс диагностических проб, которые могут быть применимы в любом лечебном учреждении, так как они не требуют специальных навыков и аппаратуры.
Рекомендуется применять диагностические методики в условиях стационара в следующем порядке: в течение всего пребывания в стационаре проводится суточная тонометрия, суточная эластотонометрия делается на 2—3 день обследования, затем производится тонография или компрессионно-тонометрическая проба Вургафта, в последующие дни (на 6—8 день) делаются нагрузочные пробы.
Тонографию и компрессионно-тонометрическую пробу желательно проводить в часы максимального подъема офтальмотонуса.
Нецелесообразно комбинировать нагрузочные пробы, так как они взаимно не «усиливают» друг друга, а в случае повышения офтальмотонуса, нельзя составить ясного представления, под воздействием какой нагрузки изменяется внутриглазное давление.
Не увеличивается диагностическая ценность проб, если их применять поочередно одна за другой в течение дня. Более того, применение двух или несколько проб непосредственно друг за другом, вызывает раздражение конъюнктивы глазных яблок в результате чего на несколько дней больному приходится давать отдых от тонометрии.
Наблюдения указывают на то, что нарушения регуляции офтальмотонуса чаще выявляются в первые дни после начала исследований (в течение 5—6 дней), после чего наступает как бы «успокоение» кривой суточных колебаний офтальмотонуса.
В связи с этими данными, нецелесообразно применение в качестве диагностической пробы разгрузку пилокарпином, так как «успокоение» суточной кривой может быть ошибочно принято как положительное действие пилокарпина.
В комплексе применяемых диагностических методик основным методом в диагностике заболевания является длительная суточная тонометрия.
Если в результате проведенных исследований не обнаружено отклонений со стороны кривой суточных колебаний, а одна из нагрузочных проб резко положительна, т. е. офтальмотонус после пробы достигает высоких цифр, это дает основание для диагностики глаукомы и назначения соответствующего лечения.
Если же пробы сомнительные, а суточная кривая внутриглазного давления находится в пределах нормы, то такие лица берутся под диспансерное наблюдение с рекомендацией выполнения общего режима поведения глау-комного больного без назначения миотиков.
Помимо вышеуказанных методов, применяемых для ранней диагностики заболевания, следует также собирать тщательный анамнез с учетом наследственного фактора.
Источник

