Ранние изменения полей зрения при глаукоме
Центральное зрение может сохраняться долго, но боковое пропадает.

Для глаукомы характерно затуманивание окружающего, восприятие «через дымку». При взгляде на источник света видны цветные радужные разводы, круги вокруг него; периодически могут возникать сильные, даже нестерпимые боли в глазах, в области надбровья и висков.
При глаукоме долгое время остается хорошим центральное зрение (это то, что мы видим при направлении взора на выбранный объект), но при отсутствии должного лечения постепенно сужаются поля зрения – периферическое зрение, то есть постепенно пропадает боковое зрение (в норме это зрение позволяет понимать, что располагается вокруг выбранного взором объекта).
Именно для глаукомы характерно так называемое трубчатое (туннельное) зрение, когда глаз может видеть только фиксированный взглядом объект как будто через подзорную трубу (рисунок 1, кадр 2).

Рисунок 1 Этапы формирования трубчатого зрения у больного глаукомой
Как самому проверить свое поле зрения?
Ориентировочная оценка состояния полей зрения
Наружную границу поля зрения правого глаза ориентировочно можно определить так.
Человек сидит и смотрит на какую-либо точку, расположенную прямо на уровне глаз. Левой рукой закрывает левый глаз, правую руку вытягивает вперед, большой палец ее совмещает с точкой, которую фиксирует правый глаз. Затем вытянутую правую руку, не сгибая, отводит в сторону виска. Правый глаз продолжает фиксацию точки, расположенной прямо. Боковым зрением правого глаза следит за положением большого пальца правой руки.
Далее человек замечает момент исчезновения пальца из бокового поля зрения. Если правая рука в этот момент расположена под прямым углом (90°) к направлению взгляда, то наружная граница поля зрения в норме. Если этот угол меньше, то наружная граница поля зрения сужена.
Внутренняя (носовая) граница поля зрения чаще всего может нарушаться при глаукоме.
Для проверки этой границы поля зрения правого глаза исходное положение то же. Вытянутую правую руку, не сгибая, отводят в сторону носа. Боковым зрением следят за положением большого пальца правой руки и отмечают момент его исчезновения из поля зрения.
Затем движение руки останавливают и правый глаз переводят в сторону носа. Если при этом большой палец правой руки «исчезает» за переносицей и если виден его кончик, то внутренняя граница поля зрения нормальная. Если палец, вышедший из-за переносицы, видно хорошо и на большом отдалении от нее, это значит, что внутренняя граница поля зрения сужена.
Более простой способ проверки внутренней границы поля зрения правого глаза
Левый глаз закрывают указательным пальцем правой руки через веко. Четыре пальца ладони левой руки, сложенные вместе, подносят к переносице. При прямом положении правого глаза боковым зрением пытаются рассмотреть пальцы на переносице.
Если не видно ни одного пальца, это значит, что внутреннее поле зрение правого глаза выпадает не менее чем на 40°. Если пальцы на переносице видны, то, загибая их поочередно, выясняют, какое минимальное количество пальцев выпадает. Ориентировочно величину выпадения поля зрения определяют из расчета: один палец равен 10°.
Компьютерная периметрия
 Современным методом оценки сужения полей зрения (и не только) стала компьютерная периметрия как достаточно простой метод, используемый в большинстве лечебных учреждений в офтальмологических кабинетах. При глаукоме его использование обязательно.
Современным методом оценки сужения полей зрения (и не только) стала компьютерная периметрия как достаточно простой метод, используемый в большинстве лечебных учреждений в офтальмологических кабинетах. При глаукоме его использование обязательно.
Под полем зрения понимается тот пробел, который может видеть один или два глаза одновременно.
Для проведения диагностики используют специальное оборудование – в вогнутую сферу с подставкой. Испытуемому нужно зафиксировать подбородок на этой подставке и сосредоточить взгляд на точке в центре сферы. К центру сферы движется точка, которую в определенный момент должен зафиксировать взгляд пациента.
Суть исследования заключается в регистрации показателя, когда глаз пациента зафиксировал (заметил) движущейся на периферии предмет. Момент, когда этот предмет видит глаз и называется границей поля зрения. Данное обследование проводится монокулярно (для одного глаза).
 Фиксируются внутренние поля, расположенные со стороны носа, и наружные (со стороны виска) для каждого глаза. В результате диагностики рисуют карту полей зрения, а затем проводится ее расшифровка. В норме показатели будут близки к следующим.
Фиксируются внутренние поля, расположенные со стороны носа, и наружные (со стороны виска) для каждого глаза. В результате диагностики рисуют карту полей зрения, а затем проводится ее расшифровка. В норме показатели будут близки к следующим.
Стандартное инструментальное исследование с помощью в вогнутой сферы сегодня можно заменит более точным и быстрым обследованием с помощью компьютера.
Данную диагностику рекомендуют при подозрении на симуляцию нарушений зрения или же при аггравации (склонности к преувеличению симптомов).
Существует несколько оценочных тестов в рамках этого исследования. Они дают возможность оценить состояние сетчатки глаза с разных сторон.
- Кинетическая периметрия. Судя по названию, понятно, что отслеживается передвижение некоего предмета (обычно черной точки) по полю затемненного экрана по определенной траектории. Пациент следит за ее перемещением и в тот момент, когда точка перестает быть видимой, дает сигнал через пульт, который держит в руке. Очерченные таким образом границы поля зрения дают достоверную информацию не только о состоянии глаз, но и о функционировании головного мозга.
- Статическая периметрия. Пациент наблюдает за неподвижным объектом. Объект появляется в самых разных точках на границах полей зрения. При этом яркость объекта постоянно меняется. Этот подход позволяет оценить порог чувствительности глаза, что имеет профилактическое значение. В том числе статическая периметрия позволяет выявить ранние стадии глаукомы.
Так как это компьютерная диагностика, то именно машина определяет, когда именно глаз человека сфокусировался на неподвижном объекте. Так он может засвидетельствовать порог чувствительности глаза. - Тест Амспера. Это очень простая диагностика для выявления патологии макулы, то есть нарушений, которые могут быть в пределах пятна, называемого желтым. Пациенту предлагается сосредоточиться на объекте, который расположен в центре решетки. В отсутствие патологий рисунок будет просматриваться без искажения. Если же отдельные участки изображения видны нечетко, выпадают целиком либо видны в виде пятен, то это говорит о том, что в сетчатке по центру есть патология. Благодаря тесту Амспера можно выявить, какое состояние у центральной части сетчатки, а также каково поле зрения. Главное суметь зафиксировать зрение на одном объекте по центру рисунка, на котором изображена решетка.
- Кампиметрия определяет, в каком состоянии зрительная функция. Пациент должен смотреть на белый объект, двигающийся внутри черного квадрата по заданной траектории.
Аппарат должен фиксировать все места, где точка пропадает, а также те, на которых она потом появляется. Размеры у квадрата метр на метр. Располагается он в одном метре от глаз пациента.
Для отслеживания показаний используется специальная таблица. Так можно определиться с тем, на какой стадии заболевания находится сетчатка. Результаты отображаются на специальной карте зон, на которой видно, как работает сетчатка (ее фоторецепторы).
О состоянии зрения судят по конфигурации контуров зрения. Рассматривая и анализируя карту, судят о наличии выпадений и слепых зон, превышающих физиологическую норму зрения человека. Так, например, в норме у человека имеется слепое пятно (скотома) в зоне зрительного нерва.
Скотом может быть несколько (они называются «положительными», «отрицательными», «абсолютными», «относительными»). Диагноз ставят на основании того, насколько количество и форма скотом превышают норму.
Примеры полей зрения
Периметрия в норме (верхний рисунок)

Периметрия при глаукоме (нижний рисунок)

Источник
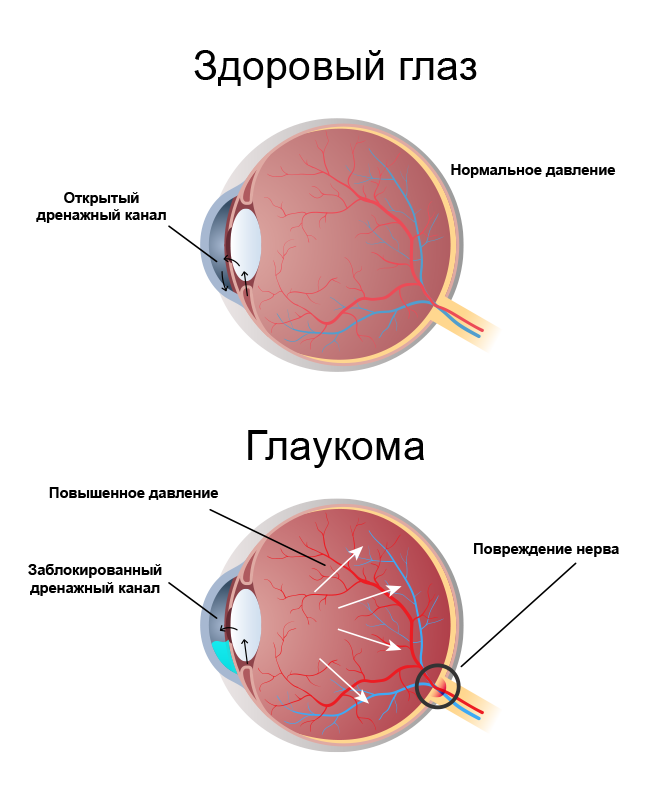
Глаукома — тяжелое заболевание глаз, ухудшающее зрения вплоть до слепоты. Греческое glaukos («зеленоватый», «цвет морской воды») связано изменением цвета зрачком глаза при глаукоме.
Глаукома сопровождается поражением зрительного нерва, повышением внутриглазного давления, сужением периферических границ поля зрения и ухудшением остроты зрения. Лечится оперативно устранением причины. Положительный прогноз возможен при раннем лечении.
Глаукома — второе после катаракты заболевание, вызывающее слепоту.
Глаукома выявляется у пациентов различных возрастов:
- новорожденные — 0,0002 %
- зрелый возраст — 0.1 %
- после 50 лет — 1,5%
- после 75 лет — 3%
Причины повышения внутриглазного давления при глаукоме
- выработка избытка внутриглазной жидкости;
- нарушение вывода внутриглазной жидкости через дренажную систему глаза.
Высокий уровень глазного давления нарушает кровоснабжение зрительного нерва. Недостаточное питание зрительного нерва вызывает атрофию и ухудшение зрения.
Для изучания глаукомы важна наследственность, индивидуальные особенности глаза и общесоматические заболевания.
Классификация глаукомы
Различают 3 степени глаукомы по ВГД
- А — нормальное внутриглазное давление (до 25 мм рт. ст.);
- В – умеренно повышенное внутриглазное давление (26-32 мм рт.ст.);
- С — высокое внутриглазное давление (более 33 мм рт.ст.).
Закрытоутольная глаукома

Вызывается нарушением оттока внутриглазной жидкости из-за закупорки путей оттока жидкости корнем радужки.
Протекает в форме приступов. Острый приступ глаукомы может быть спровоцирован
- потреблением излишнего количества жидкости;
- медикаментозным расширением глазного зрачка;
- длительным пребыванием в темноте;
- сильным переутомлением;
- нервный срывом;
- работой в неудобном положении с наклоном головы.
Приступ глаукомы начинается без причин. Сопровождается болью в глазу, в голове, появлением «тумана», «радужных кругов перед глазами». Это вызывается сдавливанием нервных окончаний в цилиарном теле и в корне радужки и отеком роговицы.
Зрачок расширяется, перестает реагировать на свет. Сильно снижается острота зрения, уровень ВГД может превысить 60- 80 мм рт. ст., внутриглазная жидкость перестанет циркулировать.
Острый приступ глаукомы требует экстренной медицинской помощи и госпитализации в стационар.
Из-за повышения ВГД и прогрессирующей блокады угла передней камеры возникает атрофия зрительных нервов, зрительные функции утрачиваются.
Врожденная (возраст до 3 лет) и инфантильная (возраст 3 года — 10 лет) глаукома
Вызывается дефектами строения дренажной системы глаза. У новорожденных возможно повышенное внутриглазное давление.
Инфантильная глаукома (возраст 11-35 лет). Провоцируется хромосомными нарушениями, изменение ДЗН и зрительных функций протекают по глаукомному типу.
Вторичная глаукома возникает при нарушении функции оттока внутриглазной жидкости.
Глаукома с нормальным (низким) внутриглазным давлением вызывается нарушениями кровоснабжения. Сужение поля зрения, снижение остроты зрения и прогрессирование атрофии зрительного нерва протекает на фоне нормального ВГД.
Патогенез
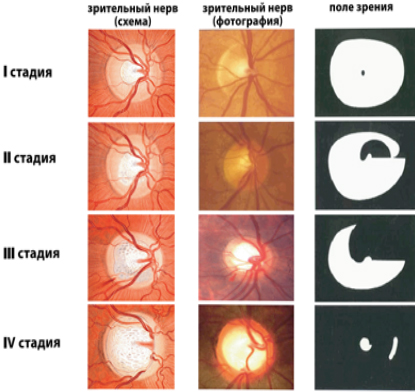
Выделяют несколько стадий открытоугольной глаукомы по степени развития заболевания:
I стадия, начальная. Периферическое зрение в норме, появляются парацентральные скотомы, расширяется экскавация диска зрительного нерва (ДЗН), цвет ДЗН бледно-розовый. Острота зрения сохраняется.
II стадия, развитая. Сужается периферическое поле зрения, более 10 градусов с носовой стороны. ДЗН бледный, экскавация резко расширена, в некоторых отделах доходит до его края. Острота зрения сохраняется.
III стадия, далеко зашедшая. Периферические границы поля зрения сужаются с носовой стороны
IV стадия (терминальная). Поражается центральное зрение, сохраняется световосприятие с неверной проекцией или возникает полная слепота. Возможно периферическое остаточное зрение с височной стороны. ДЗН серого цвета, тотальная краевая экскавация.
Диагностика глаукомы в клинических условиях
Признаки заболевания определяются по состоянию глазного дна и диска зрительного нерва (Nervus opticus).
Лечение глаукомы
В нашей офтальмологической клинике используются современные методы исследования, обеспечивающие раннюю диагностику множества острых и хронических заболеваний глаз.
Обследование позволяет офтальмологу
- исследовать поле зрения при помощи компьютерного периметра;
- выполнять ультразвуковые исследования;
- измерять ВГД и показатели рефракции;
- определять глубину передней камеры глаза и замерять толщину хрусталика;
- проводить гониоскопию для оценки строения угла передней камеры.
При подозрении на глаукому делается комплексная диагностика.
Глаукоме подвержены лица с атеросклерозом, гипертонической болезнью и сахарным диабетом. Лицам с подобными заболеваниями ежегодно следует показываться офтальмологу.
Ограничения
Лицам с глаукомой нельзя
- спать на боку;
- поднимать тяжелые предметы;
- работать «внаклонку»;
- испытывать стрессы;
- изменять режим дня;
- заниматься любой деятельностью в условиях плохого освещения;
- носить тесную одежду;
- быть на солнце без специальных очков с зелеными фильтрами;
- излишне напрягаться;
- и т. д.
В основе всех запретов лежит необходимость сохранения постоянного уровня ВГД.
Факторы риска
Возраст 40 +, принадлежность к этническим негроидам и уроженцам Азии и, наконец, плохую наследственность. Так папина глаукома может повредить зрению сына.
Вы желаете проконсультироваться по поводу глаукомы? Позвоните в нашу глазную клинику по тел. +7 (911) 122-82-75.
Вверх
Источник
Глаукома – распространенная группа заболеваний глаз, которые приводят к снижению зрения и полной слепоте.
При ранней диагностике глаукому можно контролировать, но иногда её называют «тихим вором, крадущим зрение»: в 90% случаев патология развивается бессимптомно. Поставить такой диагноз способен только офтальмолог после проведения комплексного обследования.
Термин «глаукома» включает большую группу заболеваний с общими особенностями:
- Повышенное внутриглазное давление.
- Поражение волокон зрительного нерва вплоть до полной атрофии.
- Постепенное нарушение зрительных функций.
Основные факторы риска
- Наследственность – наличие глаукомы у близких родственников
- Возраст пациента – в зоне риска пациенты от 50 лет
- Врожденные аномалии строения глаза
- Близорукость высокой степени
- Травмы и операции на органах зрения
- Патологии сердечно-сосудистой, нервной, эндокринной систем
- Длительное применение стероидных противовоспалительных препаратов
- Особенности профессии – работа на вредном производстве, ночные смены
Для мониторинга здоровья глаз и своевременной диагностики глаукомы необходимо проходить обследование у офтальмолога не реже одного раза в год
Виды глаукомы
Врожденная
Ювенильная
Первичная
Вторичная
Врожденная глаукома может быть генетической или вызванной заболеваниями и травмами плода в период эмбрионального развития или в процессе родов. Этот тип глаукомы проявляется в первые месяцы жизни, а иногда через несколько лет после рождения.
Ювенильная (юношеская) глаукома возникает у детей старше трех лет. Предельный возраст для этого вида глаукомы – 35 лет.
Первичная глаукома взрослых – наиболее распространённый вид глаукомы, связанный с возрастными изменениями в органах зрения.
Вторичная глаукома – следствие различных заболеваний, вызывающих нарушение циркуляции внутриглазной жидкости.
Клинические формы первичной глаукомы взрослых
- Открытоугольная глаукома отличается длительным бессимптомным течением. Работа дренажной системы глаза ухудшается под действием негативных факторов и возникает риск серьезных осложнений. Это наиболее опасная форма заболевания, которую диагностируют у 90% пациентов.
- Закрытоугольная глаукома возникает при появлении блока в дренажной системе глаза, что приводит к нарушению оттока внутриглазной жидкости. Если отток прекращается, внутриглазное давление быстро повышается, вызывая резкую боль, туман перед глазами и радужные круги при взгляде на свет. В этом случае пациенту требуется срочная медицинская помощь.
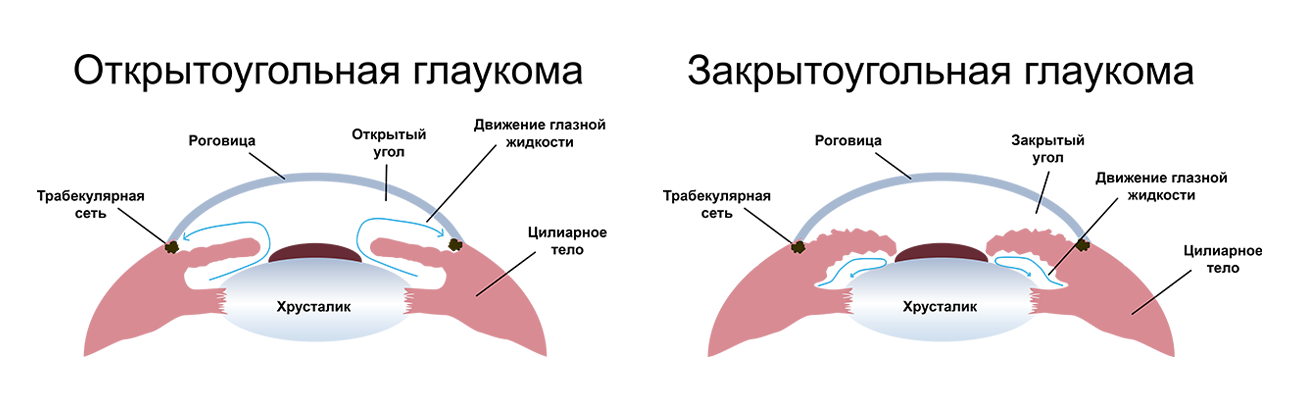
Стадии развития глаукомы по степени тяжести
Стадии глаукомы определяются состоянием поля зрения и диска зрительного нерва.
I – Начальная стадия.
II – Стадия развития.
III – Далеко зашедшая стадия.
IV – Терминальная стадия.
Терминальная стадия сопровождается полной утратой центрального зрения, с незначительным сохранением светоощущения. Восстановить зрение на этом этапе уже нельзя.
Симптомы глаукомы
Открытоугольная форма
Закрытоугольная форма
Диагностика глаукомы
Выявление заболевания на ранней стадии чаще всего происходит во время профилактического осмотра у офтальмолога. Ранняя диагностика болезни и своевременное лечение помогают сохранить зрение пациентов в 90-95% случаев, поэтому так важно регулярно проверять зрение.
Астахов Юрий Сергеевич – доктор медицинских наук, профессор кафедры офтальмологии ПСПбГМУ о глаукоме и способах лечения
Офтальмологический осмотр
Этапы процедуры:
- Определение внутриглазного давления и гидродинамики глаза: тонометрия, эластотонометрия или электронная тонография
- Оценка состояния глазного дна: офтальмоскопия
- Определение границ поля зрения: компьютерная периметрия
- Оценка строения и состояния дренажной системы глаза: гониоскопия
- Измерение толщины роговицы: пахиметрия
- УЗИ органов зрения.
Лечение глаукомы
Терапия глаукомы зависит от стадии и вида болезни, а также индивидуальных особенностей пациента – возраста, состоянии здоровья, наличия сопутствующих заболеваний.
Терапия на начальном этапе глаукомы:

Прием препаратов для снижения внутриглазного давления и улучшения оттока жидкости

Корректировка питания и образа жизни

Наблюдение у офтальмолога каждые полгода для оценки динамики заболевания
Хирургическое лечение глаукомы
Операции по лечению глаукомы проводятся уже более полувека. Техника и способы их проведения постоянно совершенствуются, что позволяет сохранять зрение даже в самых сложных ситуациях.
Наиболее частые способы оперативного вмешательства:
- Иридэктомия, синустрабекулэктомия, глубокая склерэктомия и имплантация дренажных устройств позволяют образовать новые пути оттока внутриглазной жидкости
- Лазерная трабекулотомия, вискоканалостомия, каналопластика, гониотомия улучшают естественный отток влаги
- Циклокриотерапия, лазерная циклодеструкция и циклофотокоагуляция снижают секрецию внутриглазной жидкости.
Важно помнить, что нет способа полностью вылечить глаукому, однако можно контролировать ее течение и не допустить опасных осложнений. Если диагноз уже поставлен, точное следование рекомендациям офтальмолога позволит надолго сохранить зрение.
Тест для определения риска возникновения глаукомы
Были ли случаи глаукомы у близких кровных родственников?
Данный тест не является утвержденным диагностическим мероприятием и носит лишь справочный характер. Обязательно покажите результаты теста врачу.
Источник


