Пучок на сетчатке в центре
Ход перекрещенных волокон зрительного нерва. Анатомия хиазмы
По данным Броувера и Земана, волокна, идущие от верхних квадрантов сетчатки, расположены в зрительном нерве сверху, а волокна, идущие с нижних квадрантов, — снизу. Установлено также, что перекрещенные волокна, идущие в зрительном нерве в верхних и нижних его отделах, проходят в хиазме по различному пути. Отсюда следует, что волокна, идущие от нижненосовых квадрантов сетчатки, переходят на другую сторону в нижней половине хиазмы, ближе к переднему краю. Волокна верхненосовых квадрантов сетчатки переходят на другую сторону в верхней ее половине, ближе к заднему ее краю.
Основная масса перекрещенных волокон сгруппирована в медиальной части хиазмы.
Как уже указывалось выше, неперекрещенные волокна во внутричерепной части зрительного нерва расположены вентро-латерально. В хиазме неперекрещенные волокна расположены также латерально по обе ее стороны.
Ход волокон папилло-макулярного пучка в хиазме был изучен у больных с атрофией зрительных нервов и центральными скотомами на почве алкогольной интоксикации. Во внутричерепной части зрительного нерва папилло-макулярный пучок расположен в центре поперечного сечения нерва в виде горизонтального овала. В хиазме этот пучок постепенно разделяется на две части, содержащие перекрещенные и неперекрещенные волокна. Неперекрещенные волокна на всем протяжении расположены в центре латеральных отделов хиазмы.
Таким образом, эта часть папилло-макулярного пучка в хиазме занимает то же положение, которое весь пучок целиком занимает во внутричерепной части зрительных нервов. Перекрещенная часть папилло-макулярных пучков постепенно отодвигается к верхней поверхности хиазмы. При этом оба перекрещенных пучка постепенно приближаются к средней линии и сближаются друг с другом.
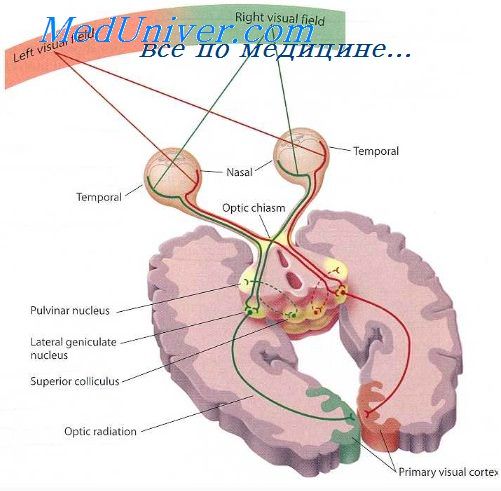
Перекрест папилло-макулярных пучков происходит поблизости от верхней поверхности хиазмы, в заднем ее отделе. По Вильбранду, этот перекрест осуществляется под дном третьего желудочка.
Броувер и Земан в экспериментальных исследованиях на обезьянах установили, что волокна верхних отделов сетчатки перекрещиваются в хиазме дорзально, волокна нижних отделов — вентрально. Папилло-макулярный пучок перекрещивается в средней части хиазмы.
Ход папилло-макулярного пучка в зрительных трактах хорошо изучен на основании исследования больных с атрофией зрительных нервов с центральными скотомами на почве алкогольной интоксикации. Большинство авторов считает, что почти на всем протяжении зрительных трактов папилло-макулярный пучок занимает центральное положение. По мере приближения тракта к наружному коленчатому телу папилломакулярный пучок располагается все ближе к дорзальной поверхности зрительного тракта.
Положение перекрещенных и неперекрещенных волокон изучалось на случаях с односторонней атрофией зрительного нерва. Геншен на основании своих исследований пришел к выводу, что в зрительных трактах перекрещенные и неперекрещенные волокна идут отдельными пучками вплоть до’ наружного коленчатого тела. При этом перекрещенные волокна расположены вентро-медиально, неперекрещенные — дорзо-лате-рально. Папилло-макулярный пучок занимает центральное положение. Кроме того, Геншен указывает, что в зрительном тракте сохраняется вертикальная проекция сетчатки. Это означает, что волокна, идущие от верхних квадрантов сетчатки, в зрительном тракте расположены сверху, а волокна, идущие с нижних квадрантов, — снизу.
Броувер и Земан в экспериментальных исследованиях на обезьянах нашли, что в зрительных трактах имеют место следующие соотношения. Волокна, идущие от верхних отделов сетчатки, расположены дорзально, волокна от нижних квадрантов — вентрально. Это соответствует тем данным, которые были получены Геншеном у человека.
Представление о раздельном ходе перекрещенных и неперекрещенных волокон в зрительном тракте получило довольно широкое распространение, и его на основании собственных исследований придерживались многие авторы. Однако ряд исследователей, в том числе и Вильбранд, придерживается противоположного взгляда и считает, что в зрительном тракте перекрещенные и неперекрещенные волокна более или менее равномерно смешаны друг с другом. Таким образом, вопрос с ходе волокон в зрительных трактах в настоящее время еще нельзя считать окончательно разрешенным.
Учебное видео анатомии проводящего пути зрительного анализатора (зрительного нерва)

— Также рекомендуем «Наружное коленчатое тело. Строение наружного коленчатого тела»
Оглавление темы «Зрительный нерв. Зрительный путь»:
1. Зрительный нерв. Папилло-макулярный пучок
2. Волокна зрительного нерва. Хиазма
3. Ход перекрещенных волокон зрительного нерва. Анатомия хиазмы
4. Наружное коленчатое тело. Строение наружного коленчатого тела
5. Физиология наружного коленчатого тела. Проекция волокон зрительного нерва на коленчатое тело
6. Зрительные центры головного мозга. Локализация высших зрительных центров
7. Проекция сетчатки в коре головного мозга. Гононимные скотомы
8. Кортикальная проекция сетчатки. Поражения зрительных центров головного мозга
9. Проекция зрительных волокон на кору головного мозга. Иннервация желтого пятна
10. Поля зрения. Исследование полей зрения — периметрия
Источник
Внутренняя оболочка глаза – сетчатка (retina) – тонкая прозрачная структура, выстилающая всю поверхность сосудистой оболочки и контактирующая со стекловидным телом. Выделяют оптическую (pars optica retinae) и редуцированную реснично-радужковую (pars ciliaris et iridica retinae) части сетчатки. Оптическая часть воспринимает свет и является высокодифференцированной нервной тканью, почти на всем протяжении состоящей из 10 слоев (рис. 1.1). Она располагается от диска зрительного нерва до плоской части цилиарного тела и заканчивается зубчатой линией (ora serrata). Затем сетчатка редуцирует до двух слоев, теряет свои оптические свойства и выстилает внутреннюю поверхность цилиарного тела и радужки.
Центральная область сетчатки – макула – ограничена головкой зрительного нерва и основными височными сосудистыми аркадами (рис. 1.2), имеет диаметр около 5,5 мм [6]. От периферической сетчатки макула отличается тем, что фоторецепторы в ней представлены преимущественно колбочками, а ганглионарный слой состоит из нескольких слоёв клеток. В макуле выделяют несколько зон: фовеа, парафовеа и перифовеа.
В центре макулы располагается ямка, содержащая пигмент ксантофилл. Она носит название «фовеа» (жёлтое пятно) и состоит из тонкого дна, склона, который поднимается под углом 22° и утолщенного края (рис. 1.3). Наличие склона связано с латеральным смещением второго и третьего нейрона, а также с увеличением толщины базальной мембраны, которая достигает максимума на краю фовеа. Биомикроскопически край фовеа выглядит как овальный рефлекс от внутренней пограничной мембраны размером около 1500 мкм, что соответствует диаметру диска зрительного нерва. Наиболее чётко его видно у молодых людей. Тёмная окраска фовеа объясняется не только наличием ксантофилла в ганглионарных и биполярных клетках, но и тем, что сетчатка здесь наиболее истончена, и хориокапилляры через неё видны лучше.
Фовеола, или дно центральной ямки, составляет 350 мкм в диаметре и всего 150 мкм в толщину(рис. 1.3). Она окружена капиллярными аркадами. Эти сосуды располагаются на уровне внутреннего ядерного слоя вокруг бессосудистой зоны окружностью 250-600 мкм. В глазу взрослого человека центральная ямка располагается примерно в 4 мм височнее и в 0,8 мм выше центра диска зрительного нерва [6], однако возможны индивидуальные различия.
Фовеола состоит из плотно упакованных колбочек. Её высокие метаболические потребности обеспечиваются непосредственно пигментным эпителием и через отростки глии, чьи ядра лежат более периферично, ближе к перифовеальным сосудистым аркадам. Толщина внутренней пограничной мембраны, а также сила витреального прикрепления наиболее сильны в области фовеолы. В норме при офтальмоскопии виден крошечный яркий рефлекс от дна центральной ямки.
Преобладающими фоторецепторами фовеолы являются колбочки. Концентрация колбочек в этой области является результатом центростремительного смещения первого нейрона (непосредственно колбочек) и центробежного смещения второго и третьего нейронов (биполяров и ганглионарных клеток) во время формирования фовеа. Колбочки окружены отростками глиальных клеток Мюллера, которые концентрируются непосредственно под внутренней пограничной мембраной. Их ядра в основном формируют внутренний ядерный слой сетчатки.
Парафовеа – это пояс шириной 0,5 мм, окружающий фовеальный край (рис. 1.3). На этом расстоянии от центра сетчатка характеризуется правильным расположением слоёв, которые включают 4-6 слоёв ганглионарных клеток и 7-10 слоёв биполярных клеток [9].
Перифовеа окружает парафовеа как кольцо шириной приблизительно 1,5 мм (рис. 1.3)и представлена несколькими слоями ганглионарных клеток и 6 слоями биполяров [9].
Важнейшей структурой заднего сегмента глаза является диск зрительного нерва, который представляет собой начальный отдел зрительного нерва. Формирование зрительного нерва (II черепно-мозговой нерв, п. opticus) происходит за счет удлиненных аксонов ганглиозных клеток сетчатки. Зрительный нерв вместе с оболочками имеет толщину в среднем 3,5-4,0 мм и длину 35-55 мм. Различают несколько анатомических частей зрительного нерва(рис. 1.4):
• внутриглазная и диск зрительного нерва;
• внутриглазничная;
• внутриканальцевая;
• внутричерепная.
Во внутриглазной части зрительного нерва различают следующие зоны:
• поверхностный слой нервных волокон, соответствующий уровню расположения мембраны Бруха;
• преламинарная часть, лежащая в плоскости сосудистой оболочки;
• часть зрительного нерва, соответствующая расположению решетчатой пластинки;
• ретроламинарная часть, лежащая позади решетчатой пластинки.
Внутриглазничная часть зрительного нерва имеет наибольшую длину 25-35 мм, и здесь нерв делает S-образный изгиб, что обеспечивает возможность движений глазного яблока без натяжения нерва.
На большом протяжении зрительный нерв имеет три оболочки: твердую (tunica dura), паутинную (tunica arachnoidea) и мягкую (tunica pia) (рис. 1.5).
В зрительном нерве волокна от разных частей сетчатки располагаются в определенном порядке. Аксоны ганглиозных клеток, отходящие от центральной области сетчатки, составляют папилло-макулярный пучок, который входит в височную часть дика зрительного нерва. Аксоны, идущие от ганглиозных клеток, расположенных назально и по периферии сетчатки, проникают в диск с носовой стороны. От периферии височной части сетчатки аксоны направляются в верхнюю и нижнюю части диска.
Зрительные нервы обоих глаз в полости черепа соединяются над областью турецкого седла, образуя хиазму. В области хиазмы осуществляется частичный перекрест волокон зрительного нерва. Перекрещиваются волокна, идущие от внутренних (носовых) половин сетчатки, и не перекрещиваются волокна, идущие от наружных (височных) половин.
После перекреста зрительные волокна образуют зрительные тракты (tractus opticus). В состав каждого тракта входят волокна от наружной половины сетчатки той же стороны и внутренней половины противоположной.
Для понимания гемодинамических нарушений сетчатки и зрительного нерва необходимо иметь четкое представление об особенностях их кровоснабжения.
В процессе филогенеза сформировались два механизма доставки питательных веществ к сетчатке. Внутренние отделы сетчатки кровоснабжаются из системы центральной артерии сетчатки (ЦАС), а наружные – за счет хориокапилляров сосудистой оболочки. Капиллярная сеть ЦАС распространяется до уровня наружного ядерного слоя. Свободной от капилляров остаётся только центральная зона диметром 0,5 мм. Ретинальное кровообращение характеризуется низким кровотоком и высокой экстракцией кислорода. Сосуды сетчатки не имеют автономной иннервации и испытывают влияние в основном местных факторов, тем самым показывая эффективную саморегуляцию. В отличие от хориоидального кровообращения, ретинальные сосуды являются конечными артериями.
Приблизительно 98% всего глазного кровотока приходится на сосудистую оболочку, причём 85% – на хориоидею, что делает ее самой богатой сосудами тканью в человеческом организме. Основной функцией хориоидеи является обеспечение питания ПЭС и наружных слоев сетчатки за счёт хориокапиллярного слоя. Хориоидея в свою очередь формируется вследствие разветвления задних коротких цилиарных артерий. Хориоидальная циркуляция характеризуется высокой скоростью кровотока (приблизительно 1400 мл / 100 г в мин.), низким извлечением кислорода из крови и низкой сосудистой сопротивляемостью. Хориоидальный кровоток в основном контролируется симпатической нервной системой и не имеет саморегуляции. Поэтому хориоидальные сосуды более восприимчивы к системным сосудистым изменениям, чем сосуды сетчатки.
Особенностью строения хориокапилляров является их широкий просвет, позволяющий одномоментно вместить сразу несколько эритроцитов. Диаметр хориокапилляра превышает диаметр обычного капилляра в 3 раза, что обеспечивает очень интенсивный кровоток. Второй особенностью хориокапилляров является то, что эндотелиоциты хориокапилляров имеют фенестры величиной около 55-60 нм. Фенестры – это своеобразные «окошки» диаметром до 0,1 мкм. В результате толщина эндотелия хориокапилляров уменьшается. В зоне фенестры сохраняется лишь наружная и внутренняя цитоплазматические мембраны эндотелиоцита, это позволяет пропускать большие молекулы белка, что особенно важно для активного метаболизма.
Кровоснабжение зрительного нерва в каждой анатомической области осуществляется определенными сосудами (рис. 1.6).
Поверхность слоя нервных волокон диска зрительного нерва получает питательные вещества за счет ветвей центральной артерии сетчатки, таких как перипапиллярные артериолы, располагающиеся вокруг диска, и эпипапиллярные артериолы, лежащие на диске. Также в кровообращении диска зрительного нерва принимает участие препапиллярная ветвь от цилиоретинальной артерии. Кроме того, существуют многочисленные анастомозы с преламинарной областью и хориокапиллярами. Помимо этого, кровоснабжение диска осуществляется возвратными склеральными артериями, берущими свое начало из задних коротких цилиарных артерий.
Капилляры диска зрительного нерва и сетчатки выстланы нефенестрированным слоем эндотелиальных клеток, но между эндотелиоцитами обнаруживаются межклеточные контакты. Такое строение обеспечивает барьер между тканью и кровью, не пропуская молекулы большого размера. Однако в области диска зрительного нерва гематоофтальмический барьер нарушается на границе между сосудистой оболочкой и диском зрительного нерва в преламинарной области.
Преламинарная часть зрительного нерва получает питание от задних коротких цилиарных артерий, а также за счет сосудов хориоидеи.
В области решетчатой пластинки кровоснабжение зрительного нерва осуществляется при помощи ветвей круга Цинна-Галлера, образованного задними короткими цилиарными артериями.
Ретроламинарная часть получает кровь также от сосудов круга Цинна-Галлера и от хориоидальных артерий.
Внутриглазничная и внутриканальцевая части зрительного нерва кровоснабжаются центральной артерией сетчатки, которая является ветвью глазной артерии. Еще одна ветвь глазной артерии – перихиазмальная артерия, питающая кровью внутричерепную часть зрительного нерва.
Отток крови осуществляется через центральную вену сетчатки, которая образуется на диске зрительного нерва и получает венозные ветви от сетчатки и зрительного нерва. Центральная вена сетчатки впадает в глазничное венозное сплетение, отводящее кровь в верхнюю и нижнюю глазные вены и в пещеристую пазуху.
Литература
1. Алпатов С.А., Щуко А.Г., Урнева Е.М. и др.Возрастная макулярная дегенерация: руководство. – М.: ГЭОТАР-Медиа, 2010 – 214 с.
2. Вит В.В.Строение зрительной системы человека. – Одесса: Астропринт, 2003. – 664 с.
3. Воложин А.И., Порядин Г.В.Патологическая физиология. – М.: Медицина, 2006. – 304 с.
4. Кацнельсон Л.А., Форофонова Т.Н., Бунин А.Я. Сосудистые заболевания глаз. – М.: Медицина, 1990. – 270 с.
5. Краснов М.Л.Элементы анатомии в клинической практике офтальмолога. – М.: Медгиз, 1952. – 62 с.
6. Hogan M.J., Alvarado J.A., Wendell J.E. Histology of the human eye. – Philadelphia: Saunders, 1971. – 498 p.
7. L´Esperance F.A. Ophthalmic Lasers. Photocoagulation, Photoradiation and Surgery. – St. Louis: Mosby, 1989. – 1553 p.
8. Schubert H.Structure and function neural retina // Ophthalmology / Eds M. Yanoff, J. Duker. – St. Louis: Mosby, 1999. – P. 414-467.
9. Spitznas M.Anatomical features of the human macula // Current diagnosis and management of retinal disorders / Ed. F.A. L´Esperance. – St. Louis: CV Mosby, 1977. – P. 14-46.
Источник
Схема строения зрительного анализатора
1 — сетчатка,
2 — неперекрещенные волокна зрительного нерва,
3 — зрительный тракт,
4 — наружнее коленчатое тело (НКТ),
5 — radiatio optici — зрительная лучистость — пучок нервных волокон в конечном мозге.
6 — зрительные центры в коре затылочной доли.
— вторая пара черепно-мозговых нервов, по которым зрительные раздражения, воспринятые чувствительными клетками сетчатки, передаются в головной мозг.
Зрительный нерв (n.opticus) представляет собой нерв специальной чувствительности, по своему развитию и строению представляет собой не типичный черепномозговой нерв, а как бы мозговое белое вещество, вынесенное на периферию и связанное с ядрами промежуточного мозга, а через них и с корой больших полушарий, он образован аксонами ганглиозных клеток сетчатки и заканчивается в хиазме. У взрослых людей его общая длина варьирует от 35 до 55 мм. Значительную часть нерва составляет глазничный отрезок (25-30 мм), который в горизонтальной плоскости имеет S-образный изгиб, благодаря чему не испытывает натяжений при движениях глазного яблока.
На значительном протяжении (от выхода из глазного яблока до входа в зрительный канал — canalis opticus) нерв, подобно мозгу, имеет три оболочки: твердую, паутинную и мягкую. Вместе с ними толщина его составляет 4-4,5 мм, без них — 3-3,5 мм. У глазного яблока твердая мозговая оболочка срастается со склерой и теноновой капсулой, а у зрительного канала — с надкостницей. Внутричерепной отрезок нерва и хиазма, находящиеся в субарахноидальной хиазматической цистерне, одеты только в мягкую оболочку.
Подоболочечные пространства глазничной части нерва (субдуральное и субарахноидальное) соединяются с аналогичными пространствами головного мозга, но изолированы друг от друга. Они заполнены жидкостью сложного состава (внутриглазная, тканевая, цереброспинальная). Поскольку внутриглазное давление в норме в 2 раза выше внутричерепного (10-12 мм рт. ст.), направление ее тока совпадает с градиентом давления. Исключение составляют случаи, когда существенно повышается внутричерепное давление (например, при развитии опухоли мозга, кровоизлияниях в полость черепа) или, наоборот, значительно снижается тонус глаза.
Зрительный нерв берёт начало из ганглиозных клеток (третьих нервных клеток) сетчатки. Отростки этих клеток собираются в диске (или соске) зрительного нерва, находящемся на 3 мм ближе к середине от заднего полюса глаза. Далее пучки нервных волокон пронизывают склеру в области решётчатой пластинки, окружаются менингеальными структурами, образуя компактный нервный ствол. Нервные волокна изолированы друг от друга слоем миелина. Все нервные волокна, входящие в состав зрительного нерва, группируются в три основных пучка. Аксоны ганглиозных клеток, отходящие от центральной (макулярной) области сетчатки, составляют папилломакулярный пучок, который входит в височную половину диска зрительного нерва. Волокна от ганглиозных клеток носовой половины сетчатки идут по радиальным линиям в носовую половину диска. Аналогичные волокна, но от височной половины сетчатки, на пути к диску зрительного нерва сверху и снизу «обтекают» папилломакулярный пучок.
В глазничном отрезке зрительного нерва вблизи глазного яблока соотношения между нервными волокнами остаются такими же, как и в его диске. Далее папилломакулярный пучок перемещается в осевое положение, а волокна от височных квадрантов сетчатки — на всю соответствующую половину зрительного нерва. Таким образом, зрительный нерв четко разделен на правую и левую половины. Менее выражено его деление па верхнюю и нижнюю половины. Важной в клиническом смысле особенностью является то, что нерв лишен чувствительных нервных окончаний.
В полости черепа зрительные нервы соединяются над областью турецкого седла, образуя хиазму (chiasma opticum), которая покрыта мягкой мозговой оболочкой и имеет следующие размеры: длина 4-10 мм, ширина 9-11 мм, толщина 5 мм. Хиазма снизу граничит с диафрагмой турецкого седла (сохранившийся участок твердой мозговой оболочки), сверху (в заднем отделе) — с дном III желудочка мозга, по бокам — с внутренними сонными артериями, сзади — с воронкой гипофиза.

Среди пучков волокон зрительного нерва располагаются центральная артерия сетчатки (центральная ретинальная артерия) и одноимённая вена. Артерия возникает в центральной части глаза, а её капилляры покрывают всю поверхность сетчатки. Вместе с глазной артерией зрительный нерв проходит в полость черепа через зрительный канал, образованный малым крылом клиновидной кости.
Пройдя через толщу жирового тела глазницы зрительный нерв подходит к общему сухожильному кольцу. Этот его участок носит название глазничная часть (лат. pars orbitalis). Затем он входит в зрительный канал (лат. canalis opticus) — эта часть носит название внутриканальцевая часть (лат. pars intracanalicularis), а из глазницы в полость черепа выходит внутричерепная часть (лат. pars intracranialis). Здесь в области предперекрёстной борозды клиновидной кости (лат. os sphenoidale) происходит частичный перекрёст волокон зрительного нерва — лат. chiasma opticum.
Латеральная часть волокон каждого из зрительных нервов направляется дальше по своей стороне.
Медиальная часть переходит на противоположную сторону, где соединяется с волокнами латеральной части зрительного нерва гомолатеральной (своей) стороны и образует вместе с ними зрительный тракт лат. tractus opticus.
По своему ходу ствол зрительного нерва окружён внутренним влагалищем зрительного нерва (лат. vagina interna n. optici), представляющим собой вырост мягкой оболочки головного мозга. Внутреннее влагалище щелевидным межвлагалищным пространством лат. spatia intervaginalis отделяется от наружного (лат. vagina externa n.optici), являющегося выростом паутинной и твёрдой оболочек головного мозга.
В лат. spatia intervaginalis проходят артерии и вены.
Каждый зрительный тракт огибает с боковой стороны ножку мозга (лат. pedunculus cerebri) и заканчивается в первичных подкорковых зрительных центрах, которые представлены с каждой стороны латеральным коленчатым телом, подушкой таламуса и ядрами верхнего холмика, где производится первичная переработка зрительной информации и формирование зрачковых реакций.
От подкорковых центров зрения нервы веером расходятся по обе стороны височной части головного мозга — начинается центральный зрительный путь (зрительная лучистость Грациоле), Далее волокна, несущие информацию от первичных подкорковых зрительных центров собираются вместе, чтобы пройти через внутреннюю капсулу. Заканчивается зрительный путь в коре затылочных долей (зрительной зоне) головного мозга.
 Отделы зрительного нерва
Отделы зрительного нерва
- Интраокуляриый отдел (диск, головка) — диск зрительного нерва, самый короткий: длина 0,5-1,5 мм, вертикальный диаметр 1,5 мм. Неврологическая патология в этом отделе зрительного нерва включает воспаление (папиллит), отек и аномальные отложения (друзы).
- Интроорбитальный отдел зрительного нерва длиной 25-30 мм распространяется от глазного яблока до зрительного канала в вершине орбиты. Из-за появления миелиновой оболочки нервных волокон диаметр зрительного нерва составляет 3-4 мм. В орбите зрительный нерв S-образно изогнут, что обеспечивает возможность движений глаза без натяжения нерва.
- Интраканаликулярный отдел зрительного нерва имеет длину около 6 мм и проходит зрительный канал. Здесь нерв фиксирован к стенке канала, т. к. твердая мозговая оболочка сливается с надкостницей.
- Интракраниальный отдел зрительного нерва переходит в хиазму, длинна его может составлять от 5 до 16 мм (в среднем 10 мм). Длинный интракраниальный отдел особенно уязвим при патологии прилежащих структур, таких как аденомы гипофиза и аневризмы.
Диск зрительного нерва (ДЗН)
Место соединения оптических волокон сетчатки в канале, образованном оболочками глазного яблока. Поскольку слой нервных волокон и вся сетчатка по мере приближения к нему утолщаются, то это место выступает внутрь глаза в виде сосочка, отсюда и прежнее название – papilla n. optici. Общее количество нервных волокон, составляющих ДЗН, достигает 1.200.000, но с возрастом постепенно уменьшается.
Анатомические параметры ДЗН:
- длина – около 1 мм;
- диаметр 1,75 – 2 мм;
- площадь – 2-3 мм2
При УЗ–сканировании:
- ширина продольного УЗ–сечения внутриглазной части ДЗН составляет 1,85±0,05 мм;
- ширина ретробульбарной части зрительного нерва в 5 мм от ДЗН – 3,45±0,15 мм; на расстоянии в 20 мм – 5,0±0,25 мм.
По данным трехмерной оптической томографии
- горизонтальный диаметр ДЗН – 1,826±0,03 мм;
- вертикальный диаметр – 1,772±0,04 мм;
- площадь ДЗН – 2,522±0,06 мм2;
- площадь экскавации – 0,727±0,05 мм2;
- глубина экскавации – 0,531±0,05 мм;
- объем экскавации – 0,622±0,06 мм3.
Локализация: в носовой части глазного дна на расстоянии 2,5-3 мм от заднего полюса глаза и на 0,5- 1 мм книзу от него.
По тканевой структуре ДЗН относится к безмякотным нервным образованиям. Сам он лишен всех мозговых оболочек, а составляющие его нервные волокна – миелиновой оболочки. ДЗН богато снабжен сосудами и опорными элементами. Его нейроглия состоит исключительно из астроцитов.
Граница между безмякотным и мякотным отделами зрительного нерва совпадает с наружной поверхностью lamina cribrosa.
В ДЗН, т. е. в безмякотном отделе зрительного нерва, можно выделить три части.
- Ретинальная
- Хориоидальная (преламинарная)
- Склеральная (ламинарная)
Постламинарная часть зрительного нерва (ретроламинарная) — представляет собой часть зрительного нерва примыкающую к решетчатой пластинке. Она в 2 раза толще ДЗН и диаметр ее составляет 3–4 мм.
Оболочки зрительного нерва
Зрительный нерв окружен тремя мозговыми оболочками, образующими наружное и внутреннее влагалища зрительного нерва (vaginae externa et interna n. optici).
- Наружное влагалище образовано твердой мозговой оболочкой.
- Внутреннее влагалище зрительного нерва состоит из паутинной и мягкой мозговых оболочек и непосредственно окружает ствол зрительного нерва, отделяясь от него только слоем нейроглии. От мягкой мозговой оболочки отходят многочисленные соединительнотканные перегородки, разделяющие в зрительном нерве пучки нервных волокон.
- Между наружным и внутренним влагалищем располагается межвлагалищное пространство. Делится паутинной оболочкой на субдуральное и субарахноидальное пространство. Заполнены цереброспинальной жидкостью.
- Внутричерепной отрезок зрительного нерва и хиазма лежат в субарахноидальной хиазматической цистерне и покрыты только мягкой мозговой оболочкой.
Толщина зрительного нерва с оболочками 4-4,5 мм, без них – 3-3,5 мм.
Кровоснабжение зрительного нерва
Основным источником кровоснабжения переднего отдела зрительного нерва является система задних коротких циллиарных артерий.
Ретинальная часть ДЗН кровоснабжается за счет a. retinae centralis. Темпоральный сектор этого слоя снабжается веточками из хориоидальных сосудов.
Преламинарная часть снабжается кровью из капилляров перипапиллярных хориоидальных сосудов.
Ламинарная часть ДЗН получает питание из терминальных артериол перипапиллярной хориоидеи или от круга Галлера-Цинна.
Ретроламинарная часть зрительного нерва получает кровь в основном из ветвей сосудистого сплетения мягкой мозговой оболочки. Это сплетение образовано возвратными артериальными ветвями перипапиллярной хориоидеи, артериолами круга Галлера-Цинна и ветвями ЗКЦА.
Глазничная часть зрительного нерва кровоснабжается a. centralis n. optici.
Внутриканальная и околоканальная части зрительного нерва имеют особую систему кровоснабжения.
Сосудистая сеть внутричерепной части зрительного нерва образована разветвлениями передней мозговой и непосредственно внутренней сонной артерии. В кровоснабжении принимают участие глазничная артерия и передняя соединительная артерия.
Отток крови из переднего отдела зрительного нерва происходит в основном через центральную вену сетчатки. Из области диска в его преламинарной части венозная кровь частично оттекает в перипапиллярные хориоидальные вены, несущие кровь в вортикозные вены глаза. Во внутриканальной части зрительного нерва проходит задняя центральная вена (v. centralis posterior), которая после выхода из ствола нерва вливается в кавернозный синус. Эта вена может быть источником кровотечения в ткань нерва при его повреждениях в костном канале.
Офтальмоскопическая картина ДЗН в норме
-
 Форма ДЗН в большинстве случаев округлая или овальная с большим вертикальным меридианом.
Форма ДЗН в большинстве случаев округлая или овальная с большим вертикальным меридианом. - Видимая величина ДЗН при офтальмоскопии колеблется в зависимости от вида исследования и рефракции исследуемого глаза.
- Цвет в норме розовый или слегка красноватый. В пожилом возрасте к розовому цвету иногда примешивается желтоватый тон.
- Ближе к носовому краю сосок толще и поэтому носовая половина его выглядит более красной, чем височная, которая в норме всегда кажется бледнее. ДЗН также бледнее у лиц с миопической рефракцией.
- Границы ДЗН всегда отчетливы. Височный край выделяется несколько резче.
- Наличие пограничных колец: склерального и хориоидального (пигментного).
- ДЗН, как правило, расположен на уровне сетчатки.
- Физиологическая экскавация. Всякая краевая и у края диска отвесная экскавация – патологическое явление.
- На ДЗН видны центральные сосуды сетчатки. Также встречаются цилиоретинальные и оптикоцилиарные сосуды.
Источник


