Протезирование роговицы что это

В случаях, когда операция пересадки роговицы (кератопластика) не способна обеспечить прозрачного приживления, назначается процедура кератопротезирования — замены мутной роговицы пациента биологически инертным специальным пластическим материалом.
На сегодняшний день существует 2 типа офтальмологических кератопротезов — несквозные, которые применяются в случае буллезной отечной роговицы, и сквозные, используемые в случае ожоговых бельм. Оба вида кератопротезов имеют существенные конструктивные различия.
Сквозное кератопротезирование
Предназначение сквозных кератопротезов — лечение васкуляризированных грубых ожоговых бельм с поражением обоих глаз, когда функции сетчатки сохранены, но прогноз на прозрачное приживление донорского роговичного трансплантата неблагоприятный. Выполнение операции, в этом случае, происходит в два этапа:
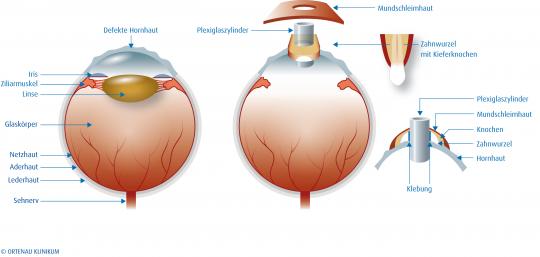
- На первом этапе, бельмо расслаивают надвое и в образовавшийся карман вживляют металлическую опорную часть протеза, которая имеет изогнутую форму, соответствующую кривизне роговицы. В опорной пластинке по краям, предусмотрены 2 больших отверстия. Сквозь эти отверстия, расслоенная роговица срастается, фиксируя кератопротез. По центру опорной пластики размещается круглое отверстие для оптической части кератопротеза. На начальном этапе операции его закрывает временный вкладыш (заглушка).
- Второй этап операции проводят спустя 2-3 месяца, когда опорная пластинка вживленного протеза уже прочно закреплена слоями бельма. При выполнении операции, над центральным отверстием оптической части кератопротеза выполняют трепанацию мутных слоев роговой оболочки диаметром 2,5 мм. Временная заглушка вывинчивается с помощью специального ключа. Внутренние слои роговицы иссекаются, а на место временного вкладыша помещают оптический цилиндр. Расчет оптической силы кератопротеза производят для каждого глаза в отдельности. В среднем она составляет 40,0 дптр. При отсутствии в оперируемом глазу хрусталика, кератопротез возмещает оптическую силу глаза полностью, т. е. оптическая сила вживляемого цилиндра составляет 60,0 дптр. Во избежание возможного заращивания оптического цилиндра тканями, внутренняя и наружная его части имеют выступы над поверхностями роговицы.
После операции пациенты продолжают находиться под контролем врача, вследствие существующего риска возникновения осложнений. При заращении оптического цилиндра по одной из его поверхностей, устранение подобного дефекта выполняют хирургическим путем. В случае недостаточного выстояния цилиндра над передней либо задней поверхностью роговицы, а также при несоответствии его оптики, цилиндр подлежит замене.
Использование двухэтапной техники операции, снижает риск фильтрация влаги в передней камере глаза. Наиболее частым, серьезным осложнением подобной операции является обнажение опорных элементов кератопротеза, что вызывается асептическим некрозом поверхностных слоев роговицы. С целью укрепления протеза, как правило, применяют донорский трансплантат — роговицу и склеру, а также аутохрящ ушной раковины, слизистые оболочки и другие ткани. Во избежание возникновения подобных осложнений, и техника выполнения операции кератопротезирования, и модели самих кератопротезов продолжают совершенствоваться.
Видео нашего специалиста о протезировании роговицы

Несквозное кератопротезирование
Операцию несквозного кератопротезирования назначают при выявлении у пациента буллезной дистрофии роговицы. Процедура заключается во введении в слои роговицы прозрачной пласты с имеющимися по периферии отверстиями. Она препятствует избыточному пропитыванию влагой передней камеры глаза передних слоев роговицы. После выполнения операции, отечность роговицы и буллезность эпителия уменьшаются, что избавляет пациента от имеющего место болевого синдрома. Правда, следует отметить, что подобная операция способна лишь незначительно улучшить остроту зрения на короткий срок, не превышающий двух лет, так как задние слои роговицы продолжают оставаться отечными, а передние со временем мутнеют и уплотняются. В этой связи, при возникновении отечной формы дистрофии роговицы, предпочтительнее ее пересадка. Тем более, что в последние годы, техника проведения сквозной субтотальной кератопластики постоянно совершенствуется и улучшается.
Специалисты нашей клиники в совершенстве владеют техникой проведения операций сквозной кератопластики (пересадки роговицы), в подавляющем большинстве случаев добиваясь максимально возможного ее прозрачного приживления.
В этой связи, при лечении вышеперечисленных заболеваний глаз, благодаря профессиональному уровню наших офтальмохирургов, пациентам может быть предложена более эффективная в сравнении с кератопротезированием операция сквозной кератопластики с гарантией достижения высоких результатов и минимальным риском потенциально возможных осложнений.
Стоимость операции
Наша клиника придерживается тактики сквозной кератопластики в лечении патологии роговицы у пациентов, которым требуется кератопротезирование. Наши специалисты добиваются высоких результатов лечения. Цены на кератопластику в «Московской Глазной Клинике» начинаются от 90 000 руб.

Обратившись в Московскую Глазную Клинику, каждый пациент может быть уверен, что за результаты лечения будут ответственны одни из лучших российских специалистов. Уверенности в правильном выборе, безусловно, прибавит высокая репутация клиники и тысячи благодарных пациентов. Самое современное оборудование для диагностики и лечения заболеваний глаз и индивидуальный подход к проблемам каждого пациента – гарантия высоких результатов лечения в Московской Глазной Клинике. Мы проводим диагностику и лечение у детей старше 4 лет и взрослых.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефону 8 (800) 777-38-81 (ежедневно с 9:00 до 21:00, бесплатно для мобильных и регионов РФ) или воспользовавшись формой онлайн-записи.
Источник
- Международный офтальмологический центр
- >>Передовые технологии
- >>Кератопротезирование
Кератопротезирование
Как известно, одной из причин слепоты являются тяжелые заболевания роговицы.
В настоящее время для лечение помутнений роговицы широко используется сквозная и(или) послойная кератопластика (пересадка роговицы или ее части от донора к пациенту).
К сожалению, не все заболевания роговицы могут быть успешно вылечены с помощью кератопластики. В случае тяжелых стойких помутнений, неоднократных повторных пересадок роговицы, после ожогов глаза и в некоторых других случаях альтернативой кератопластике может стать имплантация Бостонского кератопротеза или по-другому «искусственной» роговицы.
Еще с 60-х годов прошлого тысячелетия ведутся разработки в области кератопротезирования. В Советском Союзе академиком С.Н.Федоровым был разработан и внедрен в практику кератопротез Федорова-Зуева; но широкого распространения не произошло ввиду частых осложнений в послеоперационном периоде.
В Массачусетском институте уха и глаза в г. Бостон США д-ром К.Долманом был создан так называемый Бостонский кератопротез. В 1992 г Бостоноский кератопротез получил разрешение FDA.
Кератопротез состоит из 3-х частей из прозрачного пластика с превосходными оптическими и биосовместимыми свойствами. После полной сборки кератопротез имеет форму запонки.
Видео операции кератопротезирования с помощью Бостонского кератопротеза
Показаниями к имплантации Бостоноского кератопротеза являются:
- Неудачные попытки ранее проведенных пересадок роговицы или плохой прогноз относительно будущих
- Острота зрения худше видящего глаза 0.01 и угроза значительного снижения зрения на другом глазу
- Отсутствие терминальной стадии глаукомы и(или) отслойки сетчатки
Техника операции состоит в имплантации кератопротеза в донорский трансплантат, который затем подшивается к роговице пациента как и в случае стандартной кератопластики. В конце операции на глаз устанавливается мягкая контактная линза.
Послеоперационное ведение предполагает закапывание противовоспалительных капель и регулярное посещение офтальмолога.
По данным разработчиков при длительном наблюдении в послеоперационном периоде Бостноский кератопротез остается стабильным и надежным.
Искусственная роговица — Бостонский кератопротез
При серьезном повреждении роговой оболочки и нарушении зрения чаще всего требуется пересадка роговицы. Пациентам с заболеваниями роговицы глаза может помочь пересадка донорского трансплантанта. Сегодня это является основным способом лечения сильного помутнения роговицы. Но стоит отметить, что во многих случаях такое лечение не приносит успеха. Альтернативным и более эффективным способом лечения является Бостонский кератопротез, представляющий собой «искусственную роговицу». Протез разработал один из ведущих ученых доктор Клас Долман (Claes H. Dohlman).
Бостонский кератопротез можно использовать после неудачной попытки пересадки роговицы или же при отсутствии возможности провести подобную операцию. Таким образом, кератопротез разработан специально для пациентов с самыми сложными заболеваниями глаз, когда другие способы лечения являются неэффективными. Кератопротез находится в разработке с 1960-х годов и за это время был усовершенствован, получив в 1992 году одобрение FDA (Управления по контролю за качеством пищевых продуктов и лекарственных средств). С 2000 года было имплантировано более 7 тысяч Бостонских кератопротезов. Это наиболее широко используемая искуственная роговица в США и во всем мире.
Кератопротез изготовлен из прозрачного пластика с отличной тканевой переносимостью и оптическими свойствами. Он состоит из трех частей и в собранном виде имеет форму запонки.
Хирургия
Основными показаниями для кератопротезирования являются:
- Неудачная пересадка роговицы и малая вероятность успеха повторной пересадки
- Острота зрения поврежденного глаза менее 20/200 и нарушение зрения другого глаза
- Отсутствие конечной стадии глаукомы и отслоения сетчатки
Перед тем как начать хирургическое вмешательство тщательно изучается история болезни с целью оценить состояние роговицы и определить, необходимо ли пациенту подобная операция.
Протез помещается в роговичный трансплантат, который затем вшивается в роговицу пациента как при обычной пересадке. Если сохранен естественный хрусталик, он будет также удален. По завершению операции, вставляется мягкая контактная линза. Ее нужно носить беспрерывно, ежедневно, 24 часа в сутки, это не вызывает никакого чувства дискомфорта у пациента.
Такая единоразовая хирургическая операция проще и быстрее остальных процедур, используемых с другими моделями кератопротезов, и занимает в целом 1,5 часа. Обычно рекомендуется общая анестезия, но на деле часто применяется местная анестезия с внутривенным наркозом.
Улучшение зрения заметно, как правило, в течение нескольких дней или недель. Хотя протез является прозрачным, использование цветных контактных линз позволяет достигнуть природного цвета радужной оболочки другого глаза. Из-за возможных осложнений, возникающих после множества хирургических операций, пациенты с кератопротезом должны проходить регулярный офтальмологический осмотр в начале послеоперационного периода. Пациент осматривается на следующий день после операции, а также в течение первой и второй недели. Далее в течение первого года рекомендуется проходить осмотр каждые 2 месяца, после чего осмотры у хирурга проходят раз в 3-4 месяца.
Для долгосрочной послеоперационной безопасности пациентам рекомендуется постоянно носить мягкие контактные линзы (не доставляющие пациенту дискомфорт), и пользоваться профилактическими каплями 1-2 раза в день. Таким образом, режим ежедневного применения капель на основе антибиотика предписывается с целью не допустить попадания инфекции. Кроме того, в случае необходимости используются медикаменты для лечения воспалительных процессов и / или глаукомы.
Бостонский кератопротез известен своей превосходной многолетней прочностью и безопасностью. Его оптическая система обеспечивает нормальное зрение, если остальные части глаза не повреждены. Операция носит обратимый характер.
Читать также:
- Ознакомиться с оборудованием клиники
- Кератопластика
- Диагностика зрения
Источник
íå ïîíèìàþ, ÷òî òóò òàêîãî ñòðàøíîãî? æåëåçêà ñòîèò â ãëàçó 🙂 ïðèêîëüíî ñìîòðèòñÿ 🙂
à åù¸ ýòà æåëåçêà ïðèøèòà âîëîñêàìè ñ êðûñèíîãî õâîñòà.
ýòî íåïðàâäà, íèòè èç áèîëîãè÷åñêîãî ìàòåðèàëà â ñîâðåìåííîé îôòàëüìîëîãèè íå èñïîëüçóåòñÿ, íà äàííîé êàðòèíêå øîâíûé ìàòåðèàë èç ïîëèàìèäà, ìîíîâîëîêíî 9/0 ëèáî 10/0.
Äà îíè ìèëëèìåòðà ÷åòûðå äëèíîé!Êàê èìè ÷òî-òî ïðèøèòü òî ìîæíî?
åñëè áû íå òû, ÿ áû è íå çàìåòèë:|
Ìåíÿ, íàâåðíî, îäíîãî ýòî íå íàïðÿãàåò… =/


ïîøëà ïåðåñìîòðþ Repo! The Genetic Opera

Äà ýòî æå áàáóøêèíà ìÿñîðóáêà!!!
âîò ÷òî íàäî äåëàòü ñ òàêèìè

Âîïðîñ ïðî «êëóáíè÷êó» ó àâòîðà ïîñòà âîçíèê îò âûðàæåíèÿ «Òû ÷òî, â øàðû äîëáèøüñÿ?»
êðóòî áûëî áû åñëè îí â òåìíîòå ñâåòèëñÿ
è åùå áûë áû âñòðîåí ÏÍÂ , zoom, ôóíêöèÿ ñíÿòèÿ âèäåî è ôîòî)
à òàêæå âàéôàé ñ áðàóçåðîì, ÷òîá ñåðôèòü ïî èíåòó êîãäà õî÷åøü è ãäå õî÷åøü…
*èäåÿ íàãëî ñòûáðåíà ñ áàøà *
äà íó íàõ, ñòðàøíî)), íî äà, êðóòî)
À ÷òî ýòî íà ôîòî?
(Ìåíÿ èíòåðåñóåò ññûëêà íà ïîäðîáíîñòè =)


Íèêòî íå ãîâîðèë çäåñü ïðî Mass effect, ýòî ïðîñòî êàðòèíêà….

òåïåðü ìîæåò ãîâîðèòü, ÷òî íèêîãäà íå ïðîñèë(à) îá ýòîì

÷åñòíî, áîÿëñÿ âûêëàäûâàòü


Òðèïîôîáû, ïðîñûïàéòåñü:D
ìèíóñóþò, ñíà÷àëà ïîñò òîíóë â ìèíóñàõ)
Ýé, ðåáÿòêè, ÍÈÊÎÃÄÀ, åù¸ ðàç ïîâòîðÿþ, ÍÈÊÎÃÄÀ ÍÅ ÃÓÃËÈÒÅ ñëîâî «òðèïîôîáèÿ».

Åñëè áû òû êëóáíè÷êó ïîñòàâèë, òî ëþáèòåëåé ïîäðî÷èòü îæèäàë áû ìàëîïðèÿòíûé ñþðïðèç)
Âûãëÿäèò æóòêî, ó ýòîé õåðíè æå çàîñòðåííûå êðàÿ. Ê òîìó æå, ïîõîæå íà ïóãîâèöó .___.
Âñïîìíèë Ñóäüÿ Äðåä 2012

Íàñêîëüêî æå ñèëüíî âèäíî, ÷òî äîðèñîâàíî íà ïåêàðíå. Ñïåöýôôåêò òî åñòü.
æàëü, ÷òî â ôèëüìå òàê è íå ïîêàçàëè, ÷òî ìîãóò ýòè ãëàçà
À ó ìåíÿ âîïðîñ: â ñâÿçè ñ ÷åì ïîÿâëÿåòñÿ íåîáîõîäèìîñòü ïðîòåçèðîâàíèÿ è äëÿ ÷åãî? Íåìíîãî èíôîðìàöèè.
Íîðìàëüíîé èíôè íå ìíîãî, èëè ÿ ïëîõî èñêàë
Ïåðåñàäêà ðîãîâèöû ýòî ìèêðîõèðóðãè÷åñêàÿ îïåðàöèÿ, âî âðåìÿ êîòîðîé ïîâðåæäåííûé ó÷àñòîê ðîãîâèöû çàìåíÿþò íà äîíîðñêèé òðàíñïëàíòàò. Äàííàÿ îïåðàöèÿ íîñèò åùå îäíî íàçâàíèå — êåðàòîïëàñòèêà. Ïåðåñàäêà ðîãîâèöû ñïîñîáíà óëó÷øèòü çðåíèå, ñíèçèâøååñÿ ïî ïðè÷èíå ðàçâèòèÿ çàáîëåâàíèé, ïîðàæàþùèõ ðîãîâèöó ëèáî âñëåäñòâèå ïîëó÷åííûõ òðàâì. Ðîãîâèöà ïðîñòàÿ òêàíü, íå ñîäåðæàùàÿ êðîâåíîñíûõ ñîñóäîâ, ïîýòîìó äîíîðñêèé ó÷àñòîê ïðàêòè÷åñêè âñåãäà áëàãîïîëó÷íî ïðèæèâàåòñÿ. Îïåðàöèÿ ïðîâîäèòñÿ ïîä îáùåé àíåñòåçèåé. Ïîñëå îïåðàöèè íàçíà÷àþò àíòèìèêðîáíóþ òåðàïèþ è çàêàïûâàþò ãëþêîêîðòèêîñòåðîèäû, ïðåäîòâðàùàþùèå âîçìîæíóþ ðåàêöèþ îòòîðæåíèÿ. Øâû ñ ãëàçà ñíèìàþòñÿ ñïóñòÿ äâà ìåñÿöà ïîñëå îïåðàòèâíîãî âìåøàòåëüñòâà. Îäíàêî íà ïðîòÿæåíèè äâóõ ëåò ïîñëå ýòîãî ïàöèåíò äîëæåí èçáåãàòü èçíóðÿþùèõ ôèçè÷åñêèõ íàãðóçîê.
Åæåãîäíî äåñÿòêàì òûñÿ÷ ïàöèåíòîâ ïåðåñàæèâàþò ðîãîâèöó, òàê êàê äàííàÿ ïðîöåäóðà èìååò ÷ðåçâû÷àéíî âûñîêóþ ýôôåêòèâíîñòü.
ïåðåñàäêà è ïðîòåçèðîâàíèå êàê áå ðàçíûå âåùè. Ïåðåñàäêà — äîâîëüíî ïðîäóêòèâíàÿ îïåðàöèÿ, ò.ê ðîãîâèöà èìååò î÷åíü õîðîøóþ ñïîñîáíîñòü «ñðàùèâàòüñÿ», à ïðîòåçèðîâàíèå, õç äëÿ ÷åãî. òåì áîëåå èç ìåòàëëà — íåïðîçðà÷íîãî ìàòåðèàëà
 Ãåðìàíèè áûë ðàçðàáîòàí èñêóññòâåííûé ìàòåðèàë äëÿ ïðîòåçèðîâàíèÿ ðîãîâèöû. Ýòî ìîæåò ïîìî÷ü òåì ïàöèåíòàì, êîòîðûå èç-çà ñïåöèôè÷åñêîãî çàáîëåâàíèÿ íå âîñïðèíèìàþò äîíîðñêóþ ðîãîâèöó.
Êðîøå÷íàÿ èñêóññòâåííàÿ ðîãîâèöà äîëæíà óäîâëåòâîðÿòü ïî÷òè âçàèìîèñêëþ÷àþùèì òðåáîâàíèÿì: ìàòåðèàë äîëæåí, ñ îäíîé ñòîðîíû, ïðî÷íî ñðàñòàòüñÿ ñ êëåòêàìè ïðèëåãàþùèõ òêàíåé, ñ äðóãîé ñòîðîíû, â îïòè÷åñêîé îáëàñòè èñêóññòâåííîé ðîãîâèöû, òî åñòü â öåíòðå, êëåòêè îñåäàòü íå äîëæíû, òàê êàê ýòî ìîæåò ñíîâà íàðóøèòü çðèòåëüíóþ ñïîñîáíîñòü. Êðîìå òîãî, âíåøíÿÿ ñòîðîíà èìïëàíòàòà äîëæíà óâëàæíÿòüñÿ ñëåçíîé æèäêîñòüþ äëÿ òîãî, ÷òîáû âåêî ìîãëî ñêîëüçèòü ïî íåìó áåç òðåíèÿ. Ýòè ðåøåíèÿ áûëè íàéäåíû áëàãîäàðÿ ñîâìåñòíûì óñèëèÿì ó÷åíûõ-èññëåäîâàòåëåé ñ ïîìîùüþ ïîëèìåðíîãî ìàòåðèàëà, êîòîðûé óæå äàâíî èñïîëüçóåòñÿ â îôòàëüìîëîãèè, â ÷àñòíîñòè äëÿ èíòðàîêóëÿðíûõ ëèíç. ×òîáû ýòîò ìàòåðèàë ñîîòâåòñòâîâàë íåîáõîäèìûì òðåáîâàíèÿì, îí áûë ìîäèôèöèðîâàí è èñïûòàí.
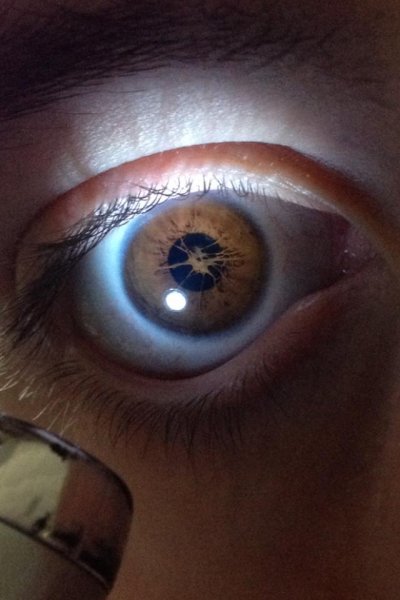
íî ýòî íå òî, ÷òî èçîáðàæåíî íà êàðòèíêå. Âàíãóþ ôîòîæîï.
«Â õîäå äàííîé îïåðàöèè ïðîèçâîäèòñÿ êîìáèíèðîâàííàÿ èìïëàíòàöèÿ äîíîðñêîé ðîãîâèöû (êîòîðàÿ ñëóæèò îñíîâîé äëÿ ïðèêðåïëåíèÿ ïðîòåçà ê ãëàçó) è èñêóññòâåííîé. Èñêóññòâåííàÿ ðîãîâèöà ïðîèçâîäèòñÿ èç àêðèëîâîãî ìàòåðèàëà, íå âûçûâàþùåãî ðåàêöèè îòòîðæåíèÿ ñî ñòîðîíû îðãàíèçìà. Îïåðàöèÿ äëèòñÿ îêîëî ïîëóòîðà ÷àñîâ, ïðîâîäèòñÿ ïîä îáùèì íàðêîçîì. Öåëü îïåðàöèè — âîçâðàùåíèå çðåíèÿ ïàöèåíòó, ÷òî ïîçâîëÿåò åìó âåðíóòüñÿ ê ïîëíîöåííîìó ôóíêöèîíèðîâàíèþ è ê íîðìàëüíîìó îáðàçó æèçíè.  êà÷åñòâå ïðîôèëàêòèêè ìû ïðèáåãàåì ê äëèòåëüíîìó êóðñó àíòèáèîòèêîâ….»
https://www.imcs-4u.com/media/upload/images/1.jpg
https://www.imcs-4u.com/media/upload/images/2.jpg
Íà êàðòèíêàõ î÷åíü ïîõîæèé ïðîòåç, íî àêðèëîâûé.
Ìá êîãäà-òî áûëè ìåòàëëè÷åñêèå)
Åñëè íåò äðóãèõ ñïîñîáîâ ëå÷åíèÿ ðîãîâèöû, íàïðèìåð ïðè êåðàòîêîíóñå.
êåðàòîêîíóñ — çàáîëåâàíèå ãëàç ïðè êîòîðîì óòîí÷àåòñÿ ðîãîâèöà.
åñòü äðóãîé ñïîñîá ëè÷åíèÿ êðîññëèíêèíã, «îïåðàöèÿ» ñ ïðèìåíåíèåì êàïåëü è ñâåòà, áåç íàðêîçà. Ìíå åå êàê ðàç äåëàëè
è êàê ðåçóëüòàò? Ó ñàìîãî êåðàòîêîíóñ.
Åñëè ÷åñòíî, ïåðåä òåì êàê îòêðûòü è ïðî÷èòàòü, ïîäóìàë, çà÷åì òóò ìàñëÿíûé ôèëüòð..
õîòåë ïîñòàâèòü êàðòèíêó, íî íåòó ðåéòèíãà:(
îñòàëîñü òîëüêî æäàòü, èëè êèäàé ññûëü
íà âîðîíêó â ðàêîâèíå ïîõîæå
òàê è õî÷åòñÿ â çðà÷îê ÷åì-íèáóäü òêíóòü
Íàïîìèíàåò ñëèâ â ðàêîâèíå.
è âåäü åñëè â æèçíè óâèäèøü ÷åëîâåêà ñ òàêèìè ãëàçàìè íå ñðàçó çàìåòèøü
Óâàæàþ îôòàëüìîëîãîâ-õèðóðãîâ, íåâåðîÿòíî ñëîæíàÿ ðàáîòà.
Ëþáèìàÿ! Òâîè ãëàçà ñìîòðÿò ìíå ïðÿìî â äóøó
À çà÷åì êëóáíèêó?) ×òî âû ñîáðàëèñü äåëàòü ñ îòâåðñòèåì â ãëàçó?))
âûøå óæå îáúÿñíÿëè ïî÷åìó
êëóáíè÷êà òóò íå èç-çà ýðîòèêè ìîãëà ïîíàäîáèòñÿ, à èç-çà òîãî, ÷òî íåîêðåïøèå îðãàíèçìû ìîãóò íå âûäåðæàòü çðåëèùà
Õîðìîíå1(ñ)
Àãà, ðåøèë òàêîé ïîðóêîáëóäèòü, à òóò æåëåçêà â ãëàçó, çàìå÷àòåëüíî.
Ìîÿ åáó÷àÿ òðèïîôîáèÿ òåáå ýòîãî íå ïðîñòèò, à ÿ ïðîùó ïðèêîëüíî
Áîþñü çàìåòèòü, íî äûðà òî ñêâîçíàÿ. Âèäíî êàê ïûëü îñåëà íà ãëàçó. êõì…â ãëàçó O_o
À ïî-âàøåìó, ÷òî òàêîå çðà÷îê?) Ýòî îòâåðñòèå)
ýòî çàâîðàæèâàåò…
÷åðòîâñêè êðàñèâî.
Ïðîòåç äëÿ ôàíàòîâ ñòèìïàíêà 😀
Âñìûñëå ýòî ÷òî-òî âðîäå êàìåðû?
Îõ ÷åðò, ÿ ñíà÷àëà ïîäóìàë, ÷òî ýòî ó íåãî íå æåëåçêà, à 16 çðà÷êîâ… ôó.
ó ìåíÿ ãëàç çàáîëåë ñðàçó áëÿòü
Òàêîé ñòèìïàíê, ïèçäàòåíüêî.
Ñïåöèàëüíî äëÿ ñòðàéêáîëèñòîâ êîòîðûå íå ñîáëþäàþò ÒÁ!
Òàêîå ÷óâñòâî, ÷òî ãëàç ïîëûé
íåìíîãî íå ïîéìó, ïî÷åìó áû íå èñïîëüçîâàòü ñèíòåòè÷åñêèå «ïðîòåçû» âìåñòî æåëåçà, êàê ïî ìíå áîëüøå íàïîìèíàåò ÷òî ëèöîì íåóäà÷íî óïàëè
åñòü åùå êàêàÿ-òî òàì -ôèëèÿ òàì òèïà ãóáîê áûëî, êèíüòå ññûëêó
íå íàäî ñòàâèòü êëóáíè÷êó!
ïîäóìàé î ÷óâñòâàõ äðî÷åðîâ!
È õîòü áû îäèí ñêàçàë, ÷òî ðîãîâèöà — ýòî ïðîçðà÷íàÿ îáîëî÷êà, ñàìàÿ íàðóæíàÿ. È îíà íèêàê íå ìîæåò áûòü íà óðîâíå ñðåäíåé îáîëî÷êè.

õç ÷å òàêîå, íî åñëè ñìîòðåòü áîëåå 3-õ ìèíóò, òî ñòàíîâèòñÿ ñòðåìíîâàòî…
ïðîòåç íà ìîþ ðàêîâèíó ïîõîæ..
Ýòî íå ïðîòåçèðîâàíèå, à ãðàôèêà. Ðèñîâàííûé ãëàç. Ðîãîâèöó ïåðåñàæèâàþò, ïðè êðàéíåé íåîáõîäèìîñòè (êåðàòîêîíóñ íàïðèìåð), íî íèêàê íå ïðîòåçèðóþò.
âûãëÿäèò êðóòî … íî ñ îðèãèíàëüíûì ãëàçîì æèçíü ëó÷øå =)
ß îäèí âñïîìíèë ïðî òðèïîôîáèþ?
èäèòå,áëÿòü íàõóé, ñòàâüòå çëîåáó÷èå òåãè,ñóêè.»æåñòü õîòÿ áû» ÿ âåäü íåæåíêà.
íà, åùå
ÿ ïîñòàâèë òåãè, êàêèå íàäî, íå äëÿ ñëàáîíåðâíûõ, ÷åãî òû ñðàçó âñåõ íàõóé, äîáðà òåáå

Источник


