Проникающее ранение роговицы фото
При повреждении роговой оболочки или склеры глаза, с поражением только части их толщи, речь идет о непроникающих ранениях. Такие повреждения составляют более половины всех глазных травм, редко влияют на функции зрения и обычно не вызывают серьезных осложнений.
Микротравмы, вызывающие поверхностные повреждения, обычно становятся следствием несильных ударов по глазу или уколов некими заостренными предметами. Они приводят к образованию поверхностной эрозии эпителиальных тканей, вызывающих в некоторых случаях травматический кератит. Кроме того, достаточно часто, возникновение поверхностных повреждений связано с проникновением в глаз небольших инородных тел – камешков, пепла, растительных частиц. Они не повреждают глазную капсулу, но остаются на поверхности роговицы или склеры. Для их обнаружения, из-за малых размеров, обязательно боковое освещение и бинокулярная лупа, а лучше — назначение биомикроскопии.
Очень важно выявить, насколько глубоко инородное тело размещается. Так, если оно локализовано в близких к поверхности слоях, может возникать светобоязнь, начинается слезотечение, отмечается покраснение (перикорнеальная инъекция), обусловленное раздражением имеющихся здесь в большом количестве окончаний тройничного нерва.

Терапия непроникающих ранений
Скорейшее удаление инородных предметов из глаза – обязательно. Ведь их продолжительное пребывание внутри, особенно на поверхности роговицы, нередко осложняется травматическим кератитом либо возникает гнойная язва. Удаление поверхностных инородных предметов, выполняют амбулаторно. Довольно часто для этого требуется только ватный тампон и несколько капель местной анестезии (алкаин 0,5%). Частицы попавшие внутрь слоев роговицы и проникшие в средину, нейтрализуются желобоватым долотом, спец. копьем или обычной инъекционной иглой. Но, когда инородное тело проникло вглубь, удалять его желательно хирургическими методами, с применением микроскопа. Так как высок риск вскрытия передней камеры. Частицы металла, нередко изымают посредством магнита, надрезая над ними поверхностные слои роговицы, когда требуется.
Удаление инородных частиц, обязательно сопровождается наложением асептической повязки, назначением соответствующей терапии дезинфицирующими глазными каплями. Кроме того, рекомендована закладка мазей с антибиотиками либо сульфаниламидами. Может применяться корнерегель (улучшающий эпителизацию) и метиленовый синий.
При попадании инородных частиц в глубоких слои роговой оболочки, их удаление должен проводить только специалист-офтальмолог, особенно когда глаз единственный оставшийся.
Проникающие ранения
Видовое разнообразие проникающих ранения органа зрения достаточно велико, поэтому их подразделяют на три группы, серьезно отличающихся повреждений.
Самый большой процент проникающих ранений, приходится на поражения, при которых ранящий объект рассекает наружные глазные оболочки (склеру и роговицу) полностью. Подобное повреждение считается крайне опасным, поскольку способно серьезно снизить зрительные функции глаза (нередко, до слепоты) или стать причиной гибели парного здорового глаза.
Систематизация проникающих ранений
В видовом отношении, проникающие поражения глаза принято подразделять:
1. По локализации. Поражения роговицы, поражения лимба, роговично-склеральные поражения, поражения склеры.
2. По глубине. Выделяют:
- Повреждения с раневым каналом в роговице или склере, различной глубиной в полости глаза, без выхода за его пределы.
- Сквозные ранения, с входом и выходом раневого канала за границами полости глаза.
- Деструкция глазного яблока – его разрушение с необратимой утратой функции зрения.
3. По размеру. Поражения малой величины (до 3мм), среднего размера (4-6мм), большого размера (свыше 6мм).
4. По форме. Поражения линейной формы, неправильные, колотые, звездчатые, рваные.
Различают также раны адаптированные (с краями, прилегающими плотно) и зияющие.
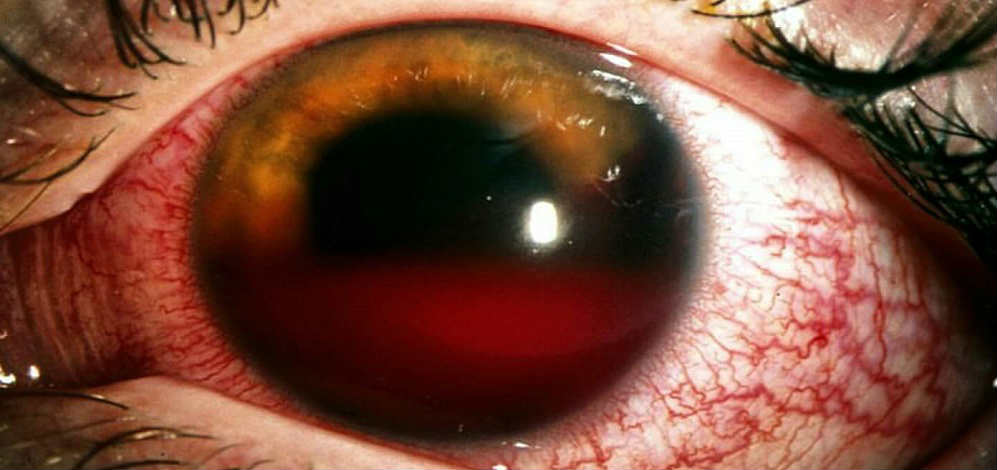
Симптоматика и диагностика
До 40% проникающих ранений происходит с поражением хрусталика, не менее 30% ранений вызывает ущемление или выпадение радужки, примерно 20% ранений вызывает кровоизлияния в стекловидное тело либо переднюю камеру и развитие эндофтальмита из-за проникновения инфекции. В 30% случаев, инородное тело внутри глаза остается.
Диагностику проникающих ранений, обязательно начинать со сбора анамнеза, учитывающего медико-юридические последствия имеющегося повреждения глаз. Нередко, пострадавшие (особенно дети), искажают либо утаивают реальную информацию о причинах и механизме поражения. Но, как показывает опыт, наиболее распространенными, являются бытовые, спортивные и производственные причины травм. Размер ранящего предмета, кинетическая его энергия и скорость воздействия, при этом обычно, обуславливают тяжесть повреждения.
Во всех (за редким исключением) случаях проникающих ранений, обязательно проведение рентгенографического исследования, УЗИ, МРТ и компьютерной томографии. Это позволит точно определить степень поражения и отсутствие (наличие) проникшего внутрь инородного тела.
Основа диагностики — выявление характерных признаков, абсолютных или относительных по значимости.
К абсолютными признаками, при этом, относят:
- Сквозные раны склеры либо роговой оболочки;
- Выпадение внутренних глазных оболочек и стекловидного тела внутрь раны;
- Истечение через роговичную рану внутриглазной жидкости (проба с флюоресцеином);
- Выявление раневого канала сквозь внутренние структуры глаза;
- Выявление внутри инородного тела;
- Воздух в стекловидном теле.
Относительные признаки, это:
- Глубина передней камеры (обмеление — при ранении роговой оболочки, большая глубина — при ранении склеры, неравномерность глубины — при одновременном повреждении радужки и склеры);
- Гипотония;
- Возникновение кровоизлияния;
- Надрывы по зрачковому краю, фома зрачка изменена;
- Надрыв и отрыв радужки;
- Вывих либо подвывих хрусталика;
- Травматическая катаракта.
Проникающие ранения диагностируются при выявлении даже одного абсолютного признака.
Первая помощь
С целью оказания первой медицинской помощи, врачам необыкновенно важно знать отличительные признаки проникающих поражений глаза. Так, в обязательном порядке, необходимо:
- Наложить пострадавшему стерильную повязку, внутримышечно ввести антибиотик и противостолбнячный анатоксин.
- По возможности безотлагательно отправить пострадавшего в профильный стационар, строго лежа.
Инородные тела удалять самостоятельно категорически запрещается (исключение – частицы на поверхности глазных тканей).
Поражения склеры и роговицы
Проникающие поражения роговицы сопровождаются нарушением ее целости. Рана при этом, может быть локализована центрально, экваториально или меридионально. Форма ран бывает линейной, лоскутной с гладкими либо рваными краями, зияющей, с поражением тканей. Ранение роговицы, достаточно часто приводит к вытеканию внутриглазной жидкости, тогда передняя камера теряет свою глубину. Нередко, подобные ранения сопровождаются отрывом радужки и ее выпадением, повреждением хрусталика (провоцирует катаракту) или стекловидного тела (возникает гемофтальм).
Лечение. Главная цель хирургической обработки проникающих поражений роговицы — максимальное восстановление ее анатомической структуры для сохранения функции органа.
Для этого могут быть наложены глубокие швы на 2/3 толщины роговицы с расстоянием от раневого края 1мм (нейлон 10.00). Спустя 1,5-2 месяца, эти швы снимают. Обработку звездчатых ран проводят техникой кисетного шва (выполняют круговой шов через углы раны, стягивая в центре), накладывают дополнительно узловые швы на отходящие от раневого центра участки. Выпадение радужки, требует ее вправления и репозиции, которые проводят после полного удаления загрязнений с обработкой антибактериальным раствором.
Возникновение травматической катаракты после повреждения хрусталика, лечится экстракцией катаракты, заменой анатомического хрусталика интраокулярной линзой.
В случае размозженная роговичной раны без возможности сопоставления ее краев, рекомендована пересадка роговицы.

Поражения склеры и радужно-склеральной области
Такие ранения практически никогда не бывают изолированными, а их тяжесть определяют сопутствующие выпадения внутренних оболочек, а также кровоизлияния.
Роговично-склеральные поражения могут сопровождаться выпадением/ущемлением радужной оболочки, ресничного тела, возникновением гифемы и гемофтальма. Склеральные поражения, как правило, сопровождаются углублением передней камеры, выпадением стекловидного тела либо внутренних глазных оболочек; возникают гифема, гемофтальм. Особенно серьезные повреждения склеры с дефектами ткани сопряжены с субконъюнктивальными разрывами.
Лечение. Проведение первичной хирургической обработки выполняют под общей анестезией. Главная их цель — восстановление внутриглазных структур и герметичности глазного яблока. Необходимо провести ревизию склеральной раны, стремясь точно определить направление раневого канала, его глубину, а также степень поражения внутриглазных структур. Данные факторы являются решающими для характера хирургической обработки. Основываясь на результатах ревизии, обработку выполняют через входную рану либо посредством дополнительных разрезов.
При выпадении или ущемления ресничного тела либо сосудистой оболочки в ране, их вправляют и накладывают швы после орошения раствором антибиотика, чтобы предотвратить воспалительные реакции или развитие инфекции.
Инфицирование раны роговицы и склеры вызывает острый иридоциклит, эндофтальмит со скоплением очагов гноя в стекловидном теле, в осложненных случаях — панофтальмит с гнойным воспалением структур глаза.
Все проникающие поражения требуют массированного местного лечения, которое включает терапию противовоспалительными и антибактериальными препаратами и симптоматическое лечение и поднятие иммунного статуса глаза.
Ранения с внедрением инородных тел
Последовательно собранная информация анамнеза имеет огромное значение при подозрении на оставшееся в глазу инородном теле для разработки тактики лечения. По причине инородного тела, могут развиваться инфильтраты роговицы и возникать посттравматические кератиты, приводящие к частичному помутнению роговой оболочки.
Обширная гифема или гемофтальм, сопровождающие ранения роговицы не всегда позволяют определить ход канала и локализованность инородного тела. Особенно когда оно прошло склеру вне видимой ее части, то входное отверстие выявить практически невозможно.
Внедрение крупного предмета оставляет за собой зияющую рану роговицы или склеры, вызывая выпадение сосудистой и сетчатой оболочек, стекловидного тела глаза пациента.
Диагностика. Инородные тела в роговице, передней камере, хрусталике, радужной оболочке, стекловидном теле либо на глазном дне, определяются при проведении биомикроскопии и офтальмоскопии.
Для определения инородного тела проникшего внутрь глаза применяют рентгенлокализацию методой Комберга-Балтина, посредством глазного маркера. Это алюминиевый протез-индикатор, имеющий сопоставимый радиусу роговицы свой радиус кривизны и толщину 5мм. В центре маркера выполнено отверстие размером 11мм. В 0,5мм от края центрального отверстия нанесены точки-ориентиры на взаимно перпендикулярных меридианах. Индикатор устанавливается после проведения местной анестезии алкаином и располагают его так, чтобы видимые метки были ориентированы на лимб в 12-3-6-9 ч.
Для расшифровки рентгеновских снимков применяют измерители Балтина-Поляка. Они накладываются сверху на снимки трех проекций глаза. По прямой снятой проекции определяется меридиан инородного тела и расстояние его до глазной оси. Боковая и аксиальная снятые проекции показывают расстояние от инородного тела до лимба в направлении экватора по склере.
Метод предпочтителен для визуализации металлических небольших инородных тел при сохранности тургора тканей глаза, без стойкой гипотонии из-за зияющих ран наружных оболочек.
Он дает возможность определить глубину нахождения инородного тела для планирования объема хирургических действий.
В переднем отделе, расположение инородного тела хорошо определяется бесскелетной рентгенографией методой Фогта. Ее можно выполнять только спустя 8 дней после ранения.
Но наиболее информативными, считаются современные методы исследования – ультразвуковое (А-В) сканирование и компьютерная томография. Данные методы дают возможность не только узнать локализацию предмета внутри глаза, также они выявляют возникшие из-за его проникновения осложнения.
Лечение. Внутриглазные инородные тела нужно незамедлительно удалять. Если оно локализовано поверхностно, применяют определенный инструментарий —
иглы, пинцеты, копья. Удаление глубоко проникших инородных тел сопряжено с выполнением линейных разрезов и удаления его: магнитом, если это металл, или иглой, если оно не магнитное.
Осколок передней камеры удаляют следующим образом: над инородным телом производят разрез и водят внутрь наконечник магнита. В хрусталике инородный предмет удаляют магнитом при вскрытии передней камеры. Но если он не магнитный, то подлежит удалению совместно с хрусталиком.
Амагнитные инородные тела извлекаются из глаза с серьезными трудностями. Если их определяют в зоне переднего отдела глаза, для устранения применяют так называемый передний путь.
Предметы, прошедшие до заднего отдела глаза, еще недавно извлекали только диасклеральным путем — выполняя разрез склеры. Сегодня, специалисты отдают первенство трансвитреальному пути, когда магнитный наконечник либо инструмент захвата амаганитного предмета вводится посредством разреза ресничного тела.
При возникновении травматической катаракты или гемофтальма, на первом этапе выполняют экстракцию катаракты либо витрэктомию, и далее под контролем удаляют инородное тело.
В случае проникающих ранений глаз, для предотвращения воспаления, развития инфекции, возникновения осложнений геморрагического характера, вторичной глаукомы и пр., также требуется медикаментозная терапия.

Препараты для лечения проникающих ранений
Для лечения проникающих ранений пострадавшего обязательно помещают в специализированный стационар.
После точного установления диагноза, назначается противостолбнячный анатоксин 0,5ME подкожно и противостолбнячную сыворотку 1000ME.
Терапия медикаментозными средствами должна включать следующие группы препаратов:
Антибиотики
- Аминогликозиды: гентамицин трижды в сутки по 5 мг/кг в/м, курсом до 10 дней; возможно назначение тобрамицина ежесуточно по 2-3 мг/кг в/м или в/в;
- Пенициллины: ампициллин по 250-500мг в/м или в/в до 6 раз ежесуточно;
- Цефалоспорины: цефотаксим по 1-2г в/м или в/в до 4 раз ежесуточно; цефтазидим по 0,5-2г;
- Гликопептиды: ванкомицин по 0,5-1г в/в до 4 раз ежесуточно либо внутрь по 0,5-2г;
- Макролиды: азитромицин по 500мг внутрь, курсом 3 дня;
- Линкозамиды: линкомицин по 600мг в/м до 2 раз в сутки.
Сульфаниламидные препараты
- Сульфадиметоксин: в первый день по 1г, далее по 500мг ежесуточно до 10 дней или сульфален в первый день по 1г, затем по 200мг ежесуточно до 10 дней.
Фторхинолоны
- Ципрофлоксацин по 250-750мг внутрь дважды в сутки до 10 дней.
Противогрибковые средства
- НПВП: диклофенак по 50мг внутрь до 3 раз ежесуточно, курсом 10 дней или индометацин по 25мг внутрь до 3 раз ежесуточно;
- Глюкокортикоиды: дексаметазон по 2-3мг под конъюнктиву курсом до 10 дней; триамцинолон по 20мг каждую неделю однократно 3-4 раза.
Блокаторы Н-рецепторов
- Хлоропирамин по 25мг внутрь трижды в сутки до 10 дней либо лоратадин по 10мг внутрь однократно до 10 дней;
Транквилизаторы
- Диазепам по 10-20мг в/м или в/в.
Инъекции ферментативных препаратов
- Фибринолизин парабульбарно по 400ЕД;
- Коллагеназа субконъюнктивально 100 или 500КЕ в очаг поражения или посредством электро- или фонофореза до 10 дней.
Глазные капли
При особой тяжести состояния и в послеоперационном периоде кратность закапываний может составлять до 6 раз ежесуточно. Ее снижают по мере стихания процесса воспаления:
- Антибактериальные р-ры: Ципрофлоксацин 0,3 % по 1-2 капли;
- до 6 раз ежесуточно или Офтаксацин 0,3 % по 1-2 капли до 6 раз ежесуточно или Тобрамицин 0,3 % по 1-2 капли до 6 раз ежесуточно;
- Антисептические р-ры: Пиклосидин (витабакт) 0,05 % по 1 капле до 6 раз ежесуточно;
- Растворы глюкокортикоидов: Дексаметазон 0,1 % по 1-2 капли до 6 раз ежесуточно или Гидрокортизона 1-2,5 % мазь, закладывать до 4 раз ежесуточно за нижнее веко;
- НПВП р-ры: Диклофенак 0,1 % по 1-2 капли до 4 раз ежесуточно или Индометацин 0,1 % по 1-2 капли до 4 раз ежесуточно;
- Растворы комбинированных препаратов: Макситрол, Тобрадекс;
- Растворы мидриатиков: Циклопентолат 1 % по 1-2 капли трижды в сутки или Тропикамид 0,5-1 % по 1-2 капли до 4 раз ежесуточно в сочетании с Фенилэфрином 2,5 % по 1-2 капли трижды в день;
- Стимуляторы регенерации ткани роговицы: Актовегин 20% гель глазной по 1 капле за нижнее веко трижды в сутки или Дексапантенол 5 % гель глазной по 1 капле за нижнее веко трижды в сутки.
Пациент после тяжелых поражений органа зрения должен пожизненно наблюдаться у офтальмолога. Его физические нагрузки должны быть ограничены. В отдаленной перспективе, таким больным назначается дальнейшее оперативное лечение, направленное на восстановление или поддержание зрительных функций и ликвидацию косметических дефектов.
Источник
Повреждения органов зрения, увы, встречаются в повседневной жизни достаточно часто. Травматические повреждения глаз занимают лидирующие позиции среди причин слепоты и получения инвалидности.
Чаще всего происходят субконъюнктивальные кровоизлияния, незначительные травмы роговицы, век и конъюнктивы. При этом наиболее опасны гифема, кровоизлияния в стекловидное тело и сетчатку глаза. Редко встречаются: разрыв роговицы, травма сетчатки глаза, перелом глазного дна, повреждение зрительного нерва или слезного канала, смещение хрусталика.
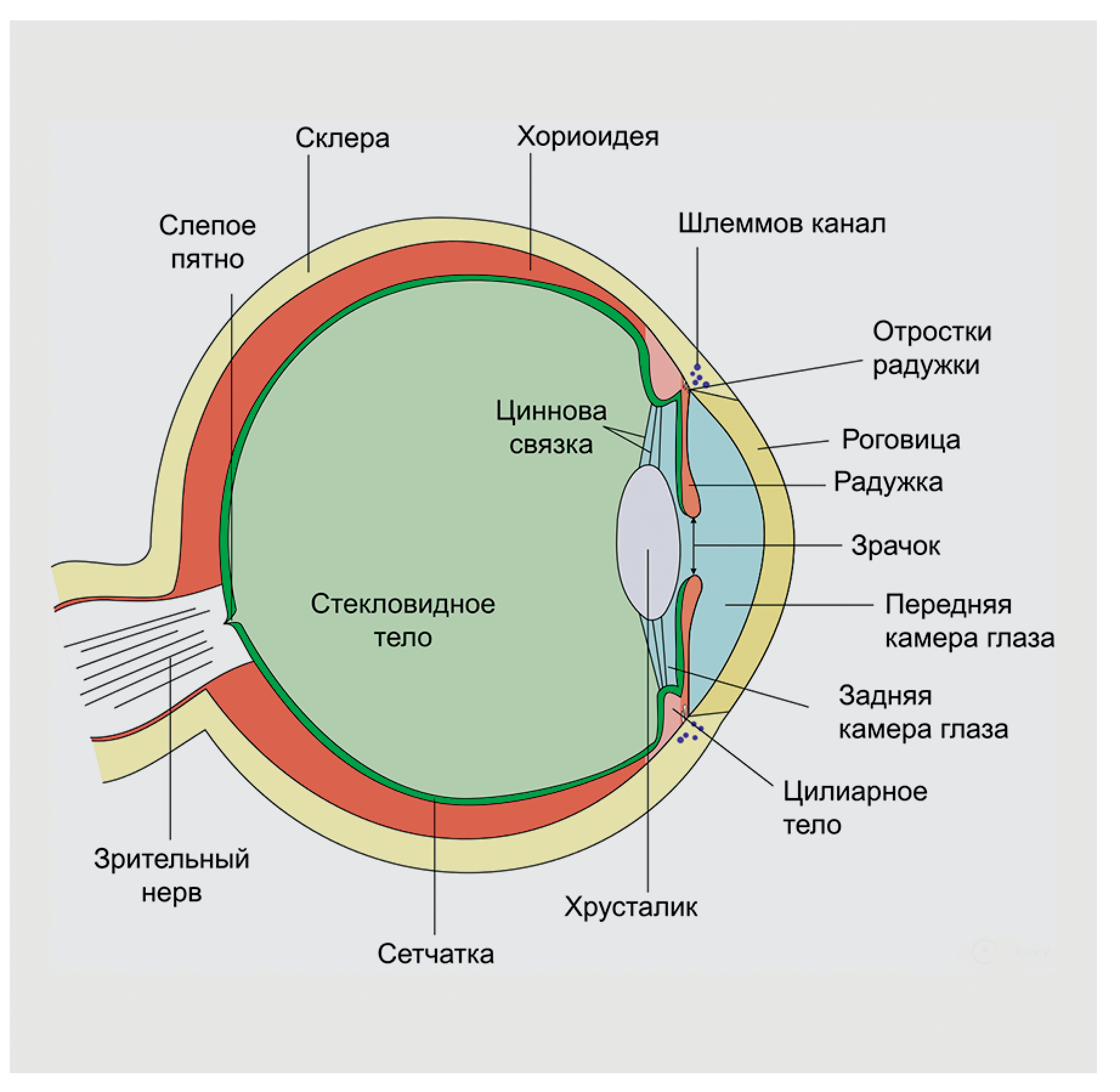
Причины травм глаза
Острые травмы часто возникают при повреждении очков или масок, т. е. средств, которые должны защищать. Осколки разбитого стекла или пластика становятся причиной множества проникающих ранений глазного яблока, резаных ран век и лица. Также острые повреждения можно получить от ногтей, веток деревьев, и в некоторых видах спорта, например, баскетболе, водном поло, регби, борьбе.
Тем не менее большинство травм глаза тупые (контузии). Любой объект, летящий с высокой скоростью, может нанести тупую травму. Если предмет большой, часть энергии поглощается окружающими тканями, которые тоже могут быть повреждены (вплоть до перелома носа, скуловой кости).
Впрочем, даже большой и относительно «мягкий» футбольный мяч может выпячиваться вглубь глазницы и травмировать глаз. Глазное яблоко достаточно упругое, и когда оно «сдерживает» удар, то кинетическая энергия передается дальше на тонкие стенки глазницы и происходит т. н. перелом дна глазницы, и часть содержимого глазницы перемещается в гайморову полость. Подобное повреждение приводит к «утоплению» глазного яблока в глазницу и ограничивает его подвижность, что вызывает диплопию.
Травмы глаз и век чаще всего случаются на спортивных соревнованиях (13% всех случаев). Самые травмоопасные в этом отношении виды спорта, по данным статистики Норвегии: футбол (до 35%), хоккей с мячом (13%), сквош (до 11%), гандбол (до 7%). В Шотландии футбол также лидирует (до 33%), затем — сквош (до 30%), хоккей с шайбой (до 10%), теннис (до 10%) и бадминтон (до 8%).
В США первую позицию занимает баскетбол, а пейнтбол идет на втором месте (до 21%). Возможно, реальная опасность этих видов спорта не так высока, а всё дело в их популярности.
Если движущийся (летящий) предмет имеет небольшой диаметр, то у него больше шансов повредить глаз. Удары такими предметами вызывают повреждения век и роговицы (в зависимости от того, были веки открыты или закрыты в момент удара). Удар деформирует глазное яблоко и, как следствие, повышается внутриглазное давление. Происходит смещение радужной оболочки и хрусталика кзади, вплоть до их разрыва. В результате контузии может травмироваться и задняя стенка глаза. Такие события длятся миллисекунды, но «след» оставляют на всю жизнь.
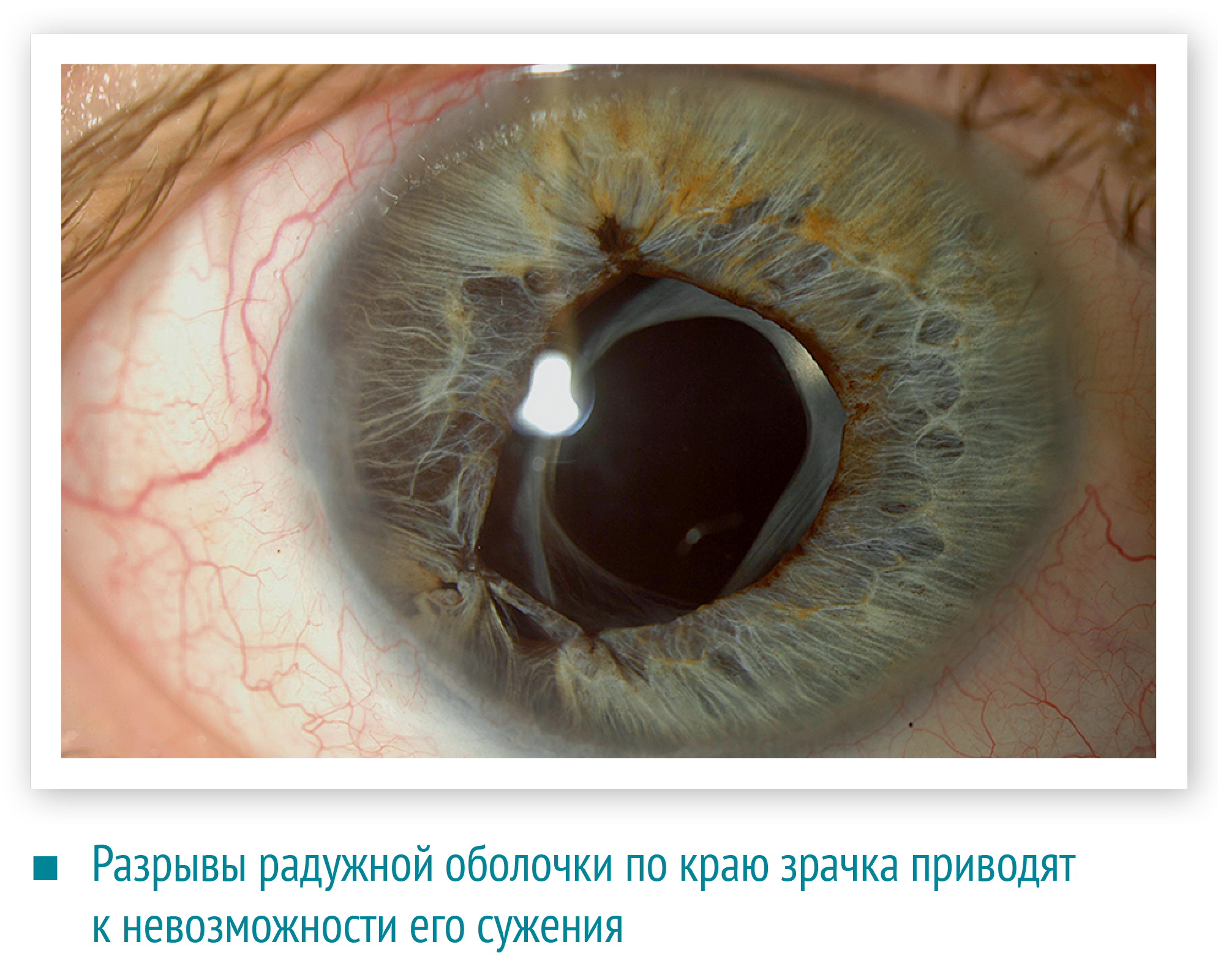
Разрывы радужной оболочки по краю зрачка приводят к невозможности его сужения, а разрывы по периферии — к образованию ложного зрачка. Повреждение нервов радужной оболочки вызывает неспособность регулировать поступление света в глаз.
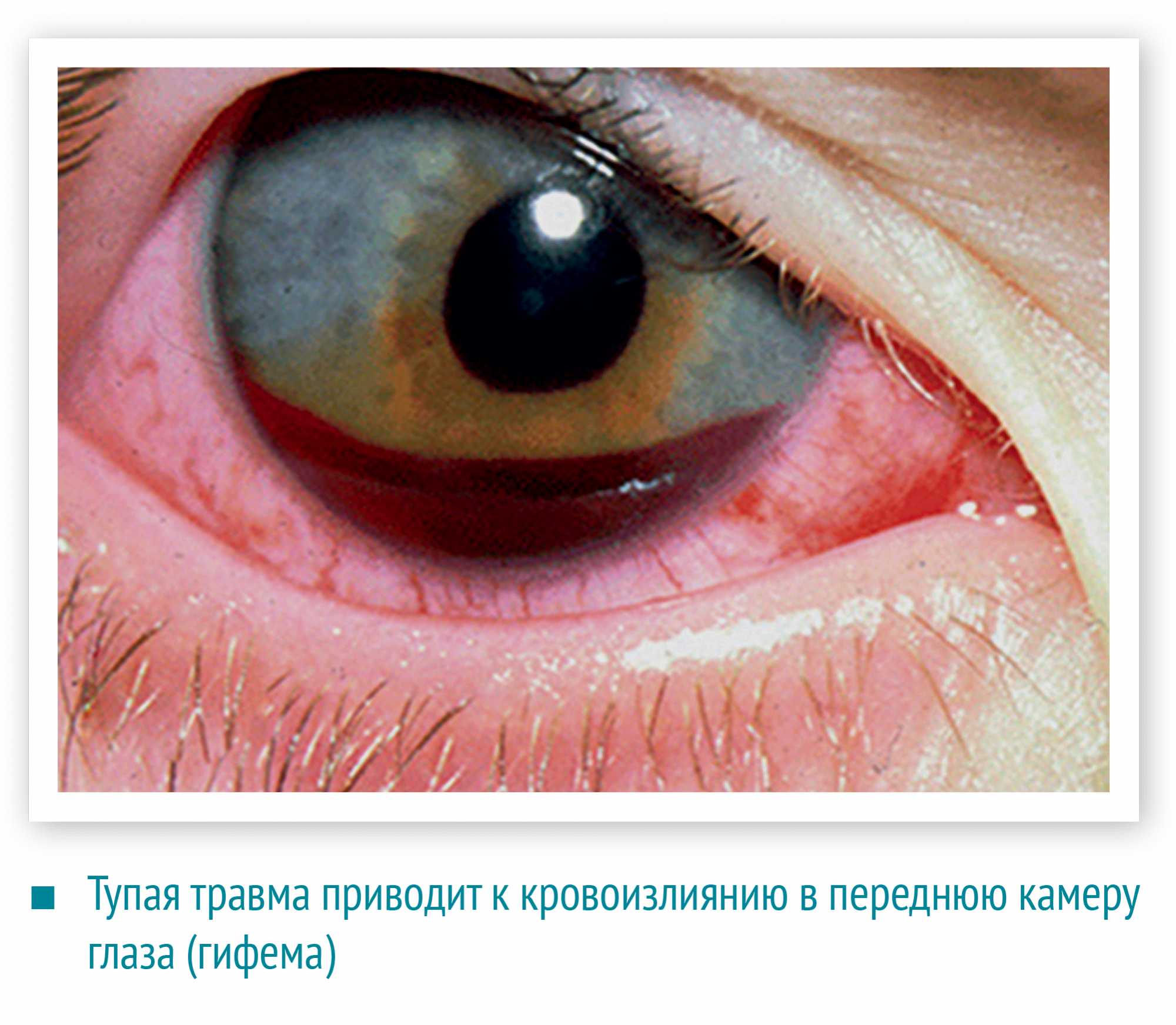
Тупая травма глаза приводит к кровоизлиянию в переднюю камеру глаза (гифема) и стекловидное тело. Гифему видно сразу, это своеобразный маркер серьезного повреждения, при этом орган зрения должен быть обследован офтальмологом.
Ранение век
Поверхностные ранения век повреждают только кожные покровы и мышечный слой, а сквозные ранения повреждают все слои века. Поскольку кожа век отличается большой растяжимостью и рыхлостью подкожной клетчатки, здесь очень рано появляются отек и кровоизлияния. Кожа век становится напряженной, цвет при этом от темно-синего до фиолетового. Возможно распространение отека на веко другого глаза.
Маленькая внешняя рана века может скрывать массивное внутреннее повреждение, требующее незамедлительной помощи офтальмолога.
По виду раны нельзя делать вывод о степени повреждения глубжележащих тканей. Маленькая внешняя рана века может скрывать массивное внутреннее повреждение, требующее незамедлительной помощи офтальмолога.
Если рана расположена вертикально, то края ее зияют вследствие разрыва поперечных мышечных волокон. При ранении века может образоваться подкожная эмфизема. Это говорит о нарушении целостности костей придаточных пазух носа.
Незначительные ранения век заканчиваются благоприятно, но если рана инфицировалась, возможно рубцевание и деформация века.
Если раны века инфицировались, могут образоваться рубцы, а это в свою очередь приводит к рубцовому вывороту века. При повреждении мышцы, поднимающей верхнее веко, может появиться птоз травматического генеза. При подозрении на внедрение инородного тела в ткани век, глазницы или слезных органов нужно провести рентгенографию глазницы.
Лечение
Первая помощь при ранении века — кожу вокруг раны следует обработать антисептиком (мирамистин, этакридин, пиклоксидин, борная кислота), а при загрязнении раны, нужно ее очистить и промыть раствором перекиси водорода, после чего наложить асептическую повязку.
Если рана века небольшая, горизонтально расположенная, то хирургического вмешательства она не требует. Если же рана зияет — хирургическая помощь необходима. При невозможности провести первичную хирургическую обработку своевременно, ее обязательно надо провести позже — даже через несколько дней и при отсутствии признаков нагноения. Обрабатывая раны века, необходимо бережно относиться к поврежденным тканям и не допускать их иссечения. Если ранения век сквозные, то используют ушивание «в два этажа»: «первый» — швы на конъюнктиву и хрящ, а «второй» — швы на кожу века.
Инородное тело конъюнктивы
Инородное тело конъюнктивы (обычно это мелкие частицы земли, угля, камня или металла, песчинки, волоски злаковых растений) может остаться на поверхности или внедриться в нее, нарушив целостность эпителиального покрова, в последнем случае образуется воспалительный инфильтрат.
В клинике преобладают симптомы раздражения глаза: светобоязнь, боль, блефароспазм и, естественно, ощущение присутствия инородного тела. При осмотре или при биомикроскопии можно увидеть инородное тело на конъюнктиве или внутри нее.
Инородное тело может перемещаться вследствие мигательных рефлекторных движений глаза. Часто оно задерживается в бороздке века, на его внутренней поверхности. Тогда при выворачивании века обнаруживается воспалительный инфильтрат с сосочками в центре которого — инородное тело (волосок злаковых растений и т. д.).
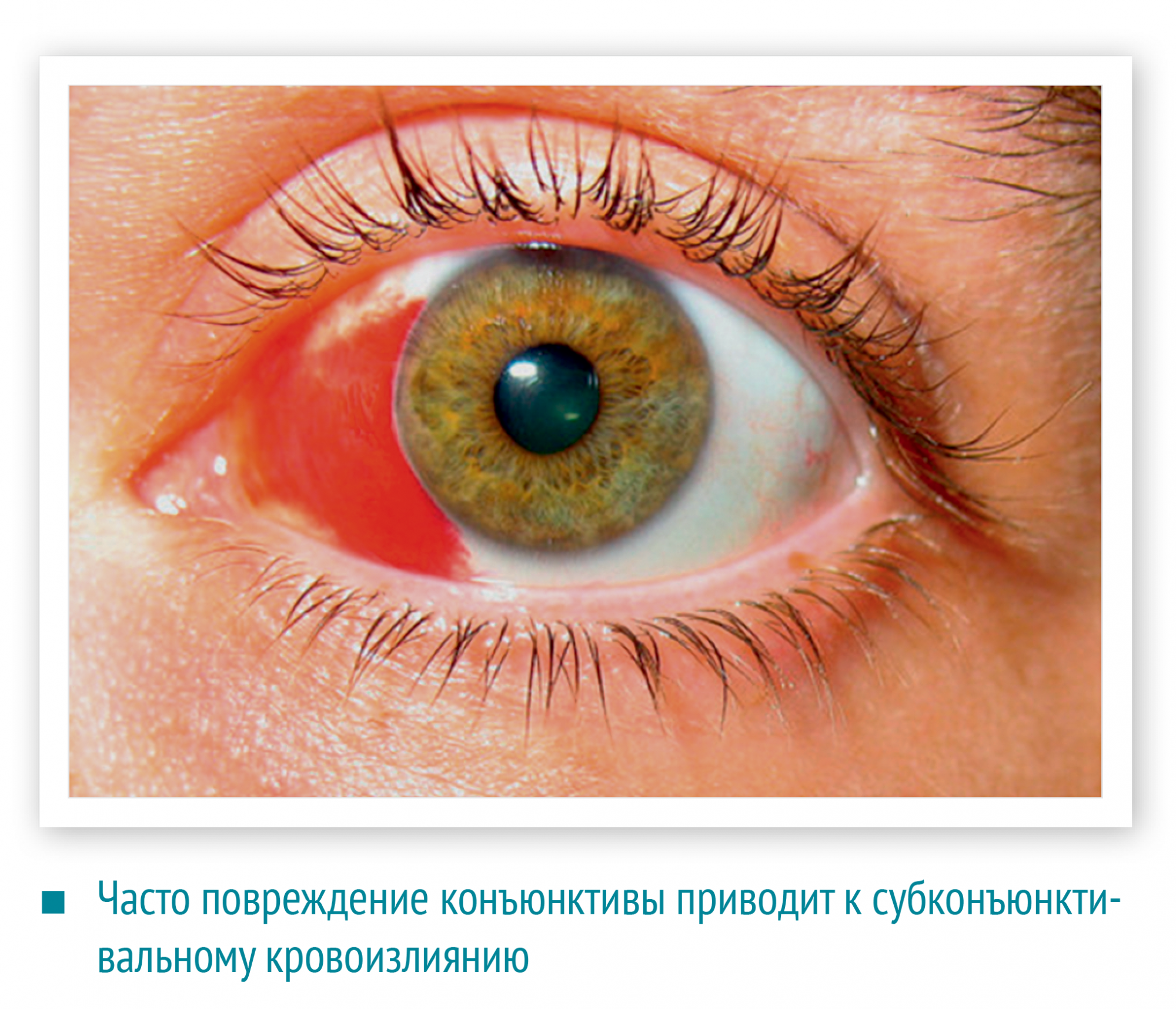
Часто повреждение конъюнктивы приводит к субконъюнктивальному кровоизлиянию. Это может произойти из‑за банального растирания глаза. На склере появляется кроваво-красное пятно. Несмотря на «ужасный вид» такое кровоизлияние не опасно: оно рассасывается самостоятельно через две-три недели и не приводит к нарушению зрения. Но иногда за кровавым пятном можно пропустить перфорацию глазного яблока. Поэтому, при малейшем подозрении, пострадавшего следует отправить на осмотр к офтальмологу.
Лечение
При поверхностном расположении чужеродную частицу можно без труда удалить смоченным в дезинфицирующем растворе ватным тампоном. Если произошло внедрение вглубь тканей глаза, нужно закапать в глаз раствор тетракаина (0,5 %), а далее удалить специальной иглой или пинцетом. При невозможности удаления таким способом проводят иссечение участка конъюнктивы вместе с инородной частицей.
Удалять следует крупные осколки угля, камня, стекла, металла, вызывающие сильное раздражение. А мелкие частички песчинок, камня, не вызывающие раздражения, можно не удалять, они «выйдут» сами благодаря мигательным движениям глаза.
Ранения роговицы глаза
Чаще всего ранения роговицы вызваны царапанием ногтем или другим инородным телом, но встречаются и более серьезные повреждения, например, химические ожоги.
Все ранения роговицы делятся на линейные и лоскутные. Они могут быть различной величины и формы. Клинические проявления: слезотечение, светобоязнь, боль в глазу, блефароспазм. Если присоединяется инфекция, то можно обнаружить воспалительную инфильтрацию краев раны.
Для постановки диагноза непрободного ранения роговицы, кроме анамнестических и клинических данных, используют следующий способ: капли раствора флуоресцеина (1%), закапывают в конъюнктивальный мешок с последующим промыванием раствором хлорида натрия (изотоническим). Травмированный участок роговицы приобретет желто-зеленый цвет.
Лечение
Анальгетики при травме роговицы глаза не используют, т.к. это задерживает процесс заживления. Эпителизация происходит в течение нескольких дней без следа. Если повреждение было глубоким, возможно, после заживления останется участок помутнения, снижающий (иногда) остроту зрения. В целом прогноз при травмах роговицы благоприятный.
Инородное тело в роговице глаза
Инородные частицы могут задерживаться на поверхности роговицы или проникать в глубину глазных тканей (чаще металлические частицы). Это зависит от скорости полета, наличия острых углов и зубцов на инородном теле. Проникая в ткань глаза, инородное тело нарушает целостность и вызывает развитие воспалительного инфильтрата, видимого при осмотре в виде ободка. Появляется сосудистая перикорнеальная реакция.
В клинике преобладают: слезотечение, светобоязнь, чувство «соринки в глазу», блефароспазм, боль в глазу. Присутствует конъюнктивальная инъекция. При невозможности удалить — инородное тело роговицы может самостоятельно постепенно отторгнуться путем демаркационного воспаления. При внедрении химикатов возможно осумковывание и развитие гнойного кератита.
Лечение
Предварительно обезболив, нужно удалить инородное тело с роговицы помощью смоченного в борной кислоте (2 %) ватного тампона. При глубоко расположенных частицах применяют копье или желобоватое долото. Мельчайшие частички угля, пороха, песка, камня чаще не удаляют, если они не вызывают болезненных реакций. А вот тела, способные окислиться (сталь, железо, медь, свинец и т. д.), нужно обязательно удалить, иначе они вызовут воспалительную реакцию с образованием инфильтрата. Инородные тела роговицы могут проникать в переднюю камеру глаза, вызывая ее полное опорожнение. В таких случаях обязательно стационарное лечение.
Прогноз при поверхностно расположенных инородных телах роговицы благоприятный — они не оставляют следов. Но извлечение чужеродных частиц из глубоких слоев приводит к помутнению, снижающему остроту зрения.
Гифема
Так называется кровоизлияние в переднюю камеру глаза. Гифема может появиться в результате травмирования сосудов радужной оболочки. При этом происходит опущение крови на дно передней камеры глаза. Непосредственно видна кровавая полоска в нижних отделах передней камеры. Внешний вид гифемы меняется в зависимости от изменения положения головы пострадавшего. Возможно быстрое рассасывание гифемы, в течение одного-двух дней, но иногда процесс заживления затягивается.
Если размеры гифемы небольшие, острота зрения может не пострадать. Но при любом размере пострадавший должен быть осмотрен офтальмологом.
Лечение
Цель лечения гифемы — предотвратить кровотечение, способное привести к глаукоме с помутнением роговицы. Больному на три-четыре дня прописывают постельный режим. Назначают препараты аминокапроновой кислоты и антифибринолитики. В целом прогноз благоприятный.
Смещение хрусталика
Смещение хрусталика происходит при тупых травмах глаза. Здесь имеет место повреждение цинновой связки, появляется неравномерность передней камеры, что приводит к дрожанию радужной оболочки (иридодонез). Визуально определяется край вывихнутого хрусталика. При офтальмоскопии мы видим как бы два диска зрительного нерва.
Смещение хрусталика сочетается с катарактой травматического генеза, вторичной глаукомой, иридоциклитом. В случае с полным отрывом цинновой связки образуется вывих хрусталика и его смещение в переднюю камеру глаза, а иногда в стекловидное тело. При этом передняя камера глаза углубляется, зрачок суживается. В таких случаях резко появляется иридоциклит и острый приступ глаукомы.
Главный симптом смещения хрусталика — дрожание радужной оболочки, или иридодонез. Дрожание радужки иногда можно увидеть невооруженным глазом. Но лучше это наблюдать в свете щелевой лампы. Но дрожание радужки может быть не всегда. В таких случаях выявить смещение хрусталика помогают такие симптомы, как разная глубина передней и задней камеры глаз вследствие выраженного давления, а также перемещение стекловидного тела кпереди, туда, где опора хрусталика ослаблена.
Подвывихи хрусталика чаще всего появляются в верхнем внутреннем квадранте. В хрусталике при вывихе развиваются дегенеративные процессы с последующим помутнением, а в редких случаях — его полное рассасывание.
Лечение глаза после травмы
Так как при неосложненном смещении хрусталика зрение снижается несущественно, то и лечения не требуется. Но в случае осложнений в результате травмы глаза (помутнение хрусталика, вторичная глаукома) требуется его удаление и замещение на искусственный хрусталик.
Кровоизлияние в стекловидное тело глаза: симптомы и лечение
Удар в область стекловидного тела проявляется кровоизлиянием. Кровь в ретролентальном пространстве стекловидного тела расширяет его, а кровь в орбикулярном пространстве приводит к образованию специфического ободка (полоски), который окружает сзади периферию хрусталика.
Ретролентальное кровоизлияние рассасывается дольше, чем орбикулярное. Иногда незначительные кровоизлияния могут быть незаметны и обнаруживаются позже, когда «спустятся» в нижний отдел передней камеры.
Под гемофтальмом понимают массивное кровоизлияние в стекловидное тело, занимающее значительную часть последнего.
Примерно на третьи сутки после травмы кровь в стекловидном теле подвергается процессу гемолиза с потерей эритроцитами гемоглобина, вследствие чего они становятся бесцветными и позже исчезают. А гемоглобин эритроцитов приобретает вид зерен, которые в последующем поглощаются фагоцитами. Образуется гемосидерин, который оказывает токсическое действие на сетчатку. Иногда кровь полностью не рассасывается и происходит организация сгустка крови с замещением его соединительнотканными швартами.В клинической картине гемофтальма преобладает потеря остроты зрения от состояния светоощущения до полной слепоты. Фокальное освещение и биомикроскопия позволяют увидеть за хрусталиком темно-коричневую зернистую, иногда с красноватым оттенком массу крови, пропитывающую стекловидное тело. Офтальмоскопия показывает отсутствие рефлекса с глазного дна. Позже, при рассасывании сгустка крови, можно наблюдать деформацию стекловидного тела с его разжижением. Гемофтальм необходимо отличать от частичного кровоизлияния в стекловидное тело, которое быстро и полностью рассасывается.
Гемофтальм приводит к развитию дегенеративных процессов в стекловидном теле.
Лечение
При кровоизлиянии в стекловидное тело назначают постельный режим и повязку с холодом на пораженный глаз. Применяют препараты кальция (таблетки, глазные капли и внутримышечные инъекции), гемостатики (викасол). Чтобы ускорить рассасывание кровоизлияния используют гепарин (субконъюнктивально на 1–2 сутки) и ферментные препараты, йодид калия. Лечение гемофтальма: постельный режим с приподнятым головным концом. Используют бинокулярную повязку 2–3 дня. Применяют хлорид кальция, пилокарпин 1% 2 раза в день, глюкозу с аскорбиновой кислотой, подконъюнктивально вводят раствор дицинона (12,5%). Затем, через 2–3 дня применяют рассасывающие препараты: дионин, калия йодид, лидаза. Также показаны кортикостероиды (под конъюнктиву) и фибринолизин. В позднем периоде лечения неплохо помогают ультразвуковая и физиотерапия. Если положительного эффекта от терапии нет, то необходимо провести отсасывание стекловидного тела, а иногда и иссечение его части. Удаленное стекловидное тело замещают луронитом (препаратом гиалуроновой кислоты).
Не нужно забывать о том, что и при соматических заболеваниях (сердечно-сосудистые заболевания, атеросклероз, гипертоническая болезнь, заболевания крови, эндокринная патология) возможно развитие гемофтальма. Но при этих заболеваниях гемофтальм занимает незначительную часть стекловидного тела.
Прогноз зависит от площади кровоизлияния. Если кровоизлияние по площади занимает 1/8 стекловидного тела, то оно часто рассасывается. При площади 1/8—1/4 стекловидного тела — образуются шварты, что приводит к отслойке сетчатки. В плане восстановления зрительных функций и сохранения органа при тотальном гемофтальме, когда сгусток крови занимает более ¾ стекловидного тела, прогноз неблагоприятный. В стекловидном теле происходят необратимые деструктивные изменения (организация сгустка крови, образование спаек).


