Проникающая травма роговицы глаза
Повреждение роговицы не считается редким явлением, ведь люди ежедневно подвергают глаза опасности в быту, на улице и на рабочем месте. Легкие повреждения, как правило, лечатся без труда, а в случае тяжелого ранения может потребоваться хирургическое вмешательство.

Причины и симптомы повреждения роговицы
Повредить роговицу могут раздражители разного характера: механическое воздействие, агрессивные вещества, высокие температуры, мусор. Одной из функций роговицы является защита зрачка, при травме глаза первым повреждается именно внешний прозрачный слой, который расположен впереди глазного яблока.
Повредить роговицу способны бытовые смеси, химические вещества, излучение, всяческий мусор. При специфической работе с древесиной, металлом, пылью, грязью и бумагой нужно позаботиться о защите глаз. У детей причиной повреждения роговицы чаще всего является попадание в глаз песка в песочнице.
Болезни роговицы нередко развиваются из небольших порезов и царапин. Минимальные повреждения, нанесенные инородным телом, не всегда вызывают дискомфорт, поэтому человек может даже не подозревать о травме роговицы. При выраженном повреждении отмечается ощущение песка в глазу.
Основные симптомы повреждения роговицы:
- покраснение;
- расплывчатость зрения;
- слезоточивость;
- головная боль.
Иногда при повреждении роговицы отмечаются симптомы простуды или аллергии. В данной части глазного яблока болевой порог ниже, поэтому инородное тело извлекают легко. Поскольку у роговицы хорошее кровоснабжение, повреждения этой структуры глаза заживают очень быстро. Процесс заживления затягивается при изъязвлении роговицы и других деформациях, которые были спровоцированы травмой глаза. При попадании инфекции повреждение может превратиться в язву.
Любая, даже микроскопическая травма роговицы может стать причиной осложнений. Люди со слабым иммунитетом и нарушением обмена веществ тяжелее переносят повреждения роговицы и чаще страдают от осложнений.
Первая помощь при повреждении роговицы
Если человек заметил повреждение роговицы, необходимо срочно принять меры. Не рекомендуется прикасаться к глазам пальцами или ватными тампонами без необходимости. Даже при сильном дискомфорте нельзя тереть глаза.
Для очищения слизистой при механическом повреждении можно использовать соляной раствор, ведь соль является сильным природным антисептиком. Такой раствор поможет предотвратить воспалительный процесс. Промывание соляным раствором не самая приятная процедура, но так удается защитить глаз от проникновения инфекции. Когда нет возможности приготовить соляной раствор, можно использовать чистую воду.
Если под рукой есть аптечка, нужно закапать в глаза противовоспалительное средство и заложить тетрациклиновую мазь за нижнее веко. Примечательно, что в автомобильной аптечке есть подходящий для этого случая раствор сульфацила натрия. Если в глазу остались инородные частицы, нужно аккуратно оттянуть веко и постараться их удалить.
Желательно сразу обратиться за медицинской помощью. Нередки случаи усугубления повреждений при самолечении. Только опытный офтальмолог может правильно оценить степень повреждения и назначить соответствующее лечение.

Царапины и эрозии роговицы
Это одно из самых распространенных повреждений роговицы. Эрозии появляются из-за механических повреждений эпителия, отечных, воспалительных и дистрофических изменений.
Симптомы эрозии роговицы:
- обильное слезотечение;
- светобоязнь;
- блефароспазм (неконтролируемое сокращение мышц глаза);
- пузырьки или пятна на роговице.
Рекомендовано амбулаторное лечение таких повреждений роговицы. Если повреждение не спровоцировало инфицирование, эрозия быстро заживает. Неглубокие эрозии на роговице можно вылечить при помощи анестетиков в каплях (Дикаин, Лидокаин, Инокаин), заживляющих препаратов (Солкосерил, Актовегин, Корнерегель, Эмоксипин), мазей с антибиотиками, капель с гиалуроновой кислотой и искусственных слез. Для предотвращения воспаления назначают сульфацил натрия и Левомицетин. Как правило, эрозии исчезают быстро и без последствий.
Во время лечения роговицы желательно отказаться от жиров животного происхождения и продуктов с холестерином. Лучше придерживаться диеты с большим количеством овощей, фруктов и ягод.
Проникающие и непроникающие ранения роговицы
При непроникающих ранения целостность внутренних оболочек глазного яблока сохраняется. Проникающие ранения сопровождаются излитием внутриглазной жидкости и повреждением радужки. В особо тяжелых случаях отмечается выпадение хрусталика и внутренних структур глаза.
До посещения врача необходимо закапать антибактериальные капли и наложить повязку. Тяжелое проникающее ранение провоцирует кровотечение, но удалять сгустки крови нельзя, ведь только они предотвращают выпадение внутренних оболочек.
При проникающем ранении нужно свести к минимуму кровопотерю. Если инородное тело сильно мешает, можно осторожно извлечь его и сразу прижать рану бинтом. После этого пострадавшего немедленно госпитализируют.
Резаную травму глаза нужно закрыть чистой салфеткой и закрепить ее. Второй глаз нужно прикрыть, чтобы предотвратить движение глазных яблок. При тупом ударе необходимо наложить холодную повязку или охлажденный предмет.
В стационаре рану обрабатывают и назначают последующее лечение. Легкие повреждения можно вылечить консервативным путем, иногда пациенту выписывают контактные линзы для герметизации раны. Зияющие раны с рваными краями требуют наложения сквозных или несквозных швов.
Проникающее ранение роговицы создает дополнительную опасность для зрительной системы, поэтому назначают антибактериальные и противовоспалительные препараты. В зависимости от степени повреждения эти препараты могут применяться местно, системно, парабульбарно или субконъюнктивально.
Длительность лечения раны роговицы зависит от степени и размеров повреждения. Серьезные проникающие раны роговицы лечат хирургическим путем. Дополнительно назначают антибиотики, ферменты и заживляющие капли.
Возможные осложнения ранения роговицы:
- выпадение стекловидного тела;
- отслоение сетчатки;
- вторичная глаукома;
- катаракта;
- гемофтальм (кровоизлияние в стекловидное тело);
- панофтальм (острое гнойное воспаление всего глаза);
- эндофтальм (западание глазного яблока);
- бельмо.
Самым тяжелым осложнением проникающих ранений роговицы считается фибрино-пластический иридоциклит. Это заболевание вызывает резкое ухудшение зрение в здоровом глазу, поэтому при ослеплении поврежденного глазного яблока или светоощущении с неправильной световой проекцией рекомендуется своевременно удалить травмированный глаз.

Попадание инородного тела в глаз
Большинство повреждений роговицы обусловлены воздействием инородных тел: пыль, щепки, металлическая стружка и прочее. Различают поверхностные повреждения, когда раздражители проникают в эпителий и средние слои, и глубокие.
Симптомы повреждения роговицы инородными частицами:
- эффект песка в глазах;
- покраснение;
- сильная боль;
- усиленное слезотечение;
- размытость зрения;
- пятна на роговице.
Инородные тела, попавшие в верхние слои роговицы, нужно быстро удалить, чтобы предотвратить кератит и гнойное изъязвление. С поверхности роговицы раздражители удаляют ватным тампоном. При проникновении частиц вглубь нужно действовать по ситуации: сразу извлекают только те раздражители, которые окисляются и вызывают образование инфильтрата. Это железо, медь или свинец. Если оставить в роговице частички металла, возможно развитие металлоз и последующей нейроретинопатии (невоспалительное поражение сетчатки и зрительного нерва).
Химически нейтральные тела можно оставить в глубоких слоях, ведь со временем они переместятся в поверхностные и смоются слезами (стекло, порох, камень). Некоторые частицы даже в глубоких слоях роговицы не вызывают сильный дискомфорт, однако это не отменяет необходимость лечения.
Мелкие инородные тела можно снять при помощи тканевого тампона. Желательно, чтобы это делал другой человек, оттягивая веки. Если в глаз попало крупное инородное тело или стружка металла, не рекомендуется удалять их самостоятельно. Поврежденный участок нужно прикрыть чистой тканью и отправиться к врачу.
Извлечь частицы из средних слоев может только врач в стационаре: в глаза закапывают анестетик и при помощи специальной иголки удаляют раздражители. Инородные тела в глубоких слоях подлежат хирургическому удалению.
Для заживления роговицы после повреждения инородным телом используют Таурин, Эмоксипин, капли с гиалуроновой кислотой. В некоторых случаях также используют антибиотики: в виде мази или инъекции вокруг глазного яблока. Для предотвращения осложнений пациенту выписывают противовоспалительные и восстанавливающие препараты. По показаниям врач может назначить внутриглазные инъекции Линкомицина или Гентамицина.
Ожоги роговицы
Ожоговые повреждения роговицы очень опасны, поскольку они вызывают воспаление всех структур глазного яблока. Поражение конъюнктивы, склеры, сосудов и других элементов нередко заканчивается тяжелыми осложнениями даже при интенсивном лечении.

Виды ожогов роговицы:
- Термические. Повреждения глаз и кожи.
- Химические. Преимущественно локальные травмы, поскольку кислотные раздражители провоцируют некроз, который не дает частицам проникать вглубь. Ожог щелочью гораздо опаснее, ведь они быстро проникают в глубокие слои и поражают внутренние оболочки глаза.
- Лучевые. Такие ожоги опасны повреждение сетчатки, поскольку луч проникает глубоко в глаз.
При химическом ожоге нужно долго промывать глаза, чтобы удалить частицы химического вещества. Желательно использовать прохладную проточную воду, это позволит минимизировать влияние химикатов на слизистую. После промывания накладывают тканевую салфетку.
Степени ожогов роговицы:
- Покраснение глаза, припухлость век и конъюнктивы. Отмечается легкое помутнение роговицы. Возможно наличие эрозий.
- Отек конъюнктивы, белая пленка на слизистой, помутнение и эрозии роговицы. Кожа век покрывается пузырями.
- Выраженное омертвение кожи и конъюнктивы. Помутнение затрагивает глубокие слои роговицы. Наблюдается инфильтрация и некроз.
- Полное омертвение кожи, мышц и хрящей. Сильный некроз конъюнктивы и склеры. Полное помутнение роговицы с последующим высыханием.
Первая и вторая степень ожогов считается легкой, третья средней, а четвертая тяжелой. Лечение будет зависеть от выраженности симптомов. Ожог роговицы в первую очередь опасен тем, что образуется бельмо и развивается вторичная катаракта. При тяжелом поражении затрагивается хрусталик, сетчатка и даже сосудистая оболочка глаза.
В случае ожога роговицы своевременность оказания медицинской помощи определяет прогноз лечения. После повреждения нужно промыть глаз, удалить остатки раздражителя, использовать глазную мазь с антибактериальным эффектом, наложить повязку и срочно обратиться к врачу.
Схема лечения ожога роговицы по симптомам:
- Первичный некроз. Промывание и антибактериальные препараты.
- Острый воспалительный процесс. Препараты для стимуляции метаболизма и кровообращения. Дезинтоксикация с антиоксидантами, противоотечными и противовоспалительными средствами. Дополнительно витамины.
- Васкуляризация, трофические нарушения. Восстановительная терапия, антигипоксанты, обезболивающие.
- Рубцевание. Препараты для рассасывания, глюкокортикостероиды. Десенсибилизация.
- Тяжелые осложнения. Хирургическое лечение (кератопластика, кератопротезирование).
Тяжелые ожоги роговицы устраняют путем микрохирургии. Поврежденные ткани иссекают, назначают антибиотики, ферменты и противовоспалительные препараты. Кератопластика подразумевает замену поврежденного участка роговицы на трансплантат. При кератопротезировании в трансплантат имплантируют кератопротез и подшивают к роговице. Обе процедуры длятся больше часа с применением общей анестезии.

Как не усугубить повреждение роговицы
При повреждении роговицы лечение включает устранение повреждающего фактора, восстановление тканей и стимуляцию регенерации. Дополнительно назначают препараты для профилактики инфицирования, ведь в этот период глаз чувствителен и не имеет защиты. Ранение роговицы может усугубить уже имеющиеся офтальмологические заболевания, поэтому даже после выздоровления нужно регулярно проходить обследование.
Одним из самых опасных осложнений травмы роговицы считается язва. Она может возникнуть на месте ранения и даже небольшой царапины. Язва вызывает сильную боль, поэтому нельзя затягивать с обращением к офтальмологу.
Язвы роговицы бывают инфекционными и неинфекционными. На раннем этапе развития язва может никак не проявляться, а первым симптомом станет ухудшение зрения. Без лечения изъязвления роговицы приводят к слепоте, поскольку они постоянно увеличиваются в размерах и проникают вглубь.
Роговица, пораженная язвами, больше не может защищать глаза от болезнетворных микроорганизмов, поэтому повышается риск инфицирования глубоких структур глазного яблока. Даже после заживления язвы велик риск рубцевания поврежденного участка. Устранить рубцы на роговицы можно только хирургическим путем.
Меры профилактики
Нередко повреждения роговицы встречаются у детей, поэтому родители должны организовать дополнительную защиту глаз малыша во время игр в песочнице или с мелкими игрушками. Если профессиональная деятельность человека связана с потенциальной опасностью, нужно всегда использовать средства защиты. При работе с древесиной и металлом нельзя сдувать щепки и стружку. В быту нужно использовать перчатки, а при работе с щелочами еще и очки.
С любым повреждением роговицы, даже самым незначительным, нужно обращаться к врачу. Офтальмолог проанализирует степень ранения и назначит правильное лечение, которое поможет избежать тяжелых осложнений. Сильные повреждения роговицы могут закончиться полной слепотой, поэтому нужно проявляться осторожность при потенциально опасной работе.
Контактные линзы каких брендов вам знакомы?
Источник
Повреждения органов зрения, увы, встречаются в повседневной жизни достаточно часто. Травматические повреждения глаз занимают лидирующие позиции среди причин слепоты и получения инвалидности.
Чаще всего происходят субконъюнктивальные кровоизлияния, незначительные травмы роговицы, век и конъюнктивы. При этом наиболее опасны гифема, кровоизлияния в стекловидное тело и сетчатку глаза. Редко встречаются: разрыв роговицы, травма сетчатки глаза, перелом глазного дна, повреждение зрительного нерва или слезного канала, смещение хрусталика.
Причины травм глаза
Острые травмы часто возникают при повреждении очков или масок, т. е. средств, которые должны защищать. Осколки разбитого стекла или пластика становятся причиной множества проникающих ранений глазного яблока, резаных ран век и лица. Также острые повреждения можно получить от ногтей, веток деревьев, и в некоторых видах спорта, например, баскетболе, водном поло, регби, борьбе.
Тем не менее большинство травм глаза тупые (контузии). Любой объект, летящий с высокой скоростью, может нанести тупую травму. Если предмет большой, часть энергии поглощается окружающими тканями, которые тоже могут быть повреждены (вплоть до перелома носа, скуловой кости).
Впрочем, даже большой и относительно «мягкий» футбольный мяч может выпячиваться вглубь глазницы и травмировать глаз. Глазное яблоко достаточно упругое, и когда оно «сдерживает» удар, то кинетическая энергия передается дальше на тонкие стенки глазницы и происходит т. н. перелом дна глазницы, и часть содержимого глазницы перемещается в гайморову полость. Подобное повреждение приводит к «утоплению» глазного яблока в глазницу и ограничивает его подвижность, что вызывает диплопию.
Травмы глаз и век чаще всего случаются на спортивных соревнованиях (13% всех случаев). Самые травмоопасные в этом отношении виды спорта, по данным статистики Норвегии: футбол (до 35%), хоккей с мячом (13%), сквош (до 11%), гандбол (до 7%). В Шотландии футбол также лидирует (до 33%), затем — сквош (до 30%), хоккей с шайбой (до 10%), теннис (до 10%) и бадминтон (до 8%).
В США первую позицию занимает баскетбол, а пейнтбол идет на втором месте (до 21%). Возможно, реальная опасность этих видов спорта не так высока, а всё дело в их популярности.
Если движущийся (летящий) предмет имеет небольшой диаметр, то у него больше шансов повредить глаз. Удары такими предметами вызывают повреждения век и роговицы (в зависимости от того, были веки открыты или закрыты в момент удара). Удар деформирует глазное яблоко и, как следствие, повышается внутриглазное давление. Происходит смещение радужной оболочки и хрусталика кзади, вплоть до их разрыва. В результате контузии может травмироваться и задняя стенка глаза. Такие события длятся миллисекунды, но «след» оставляют на всю жизнь.
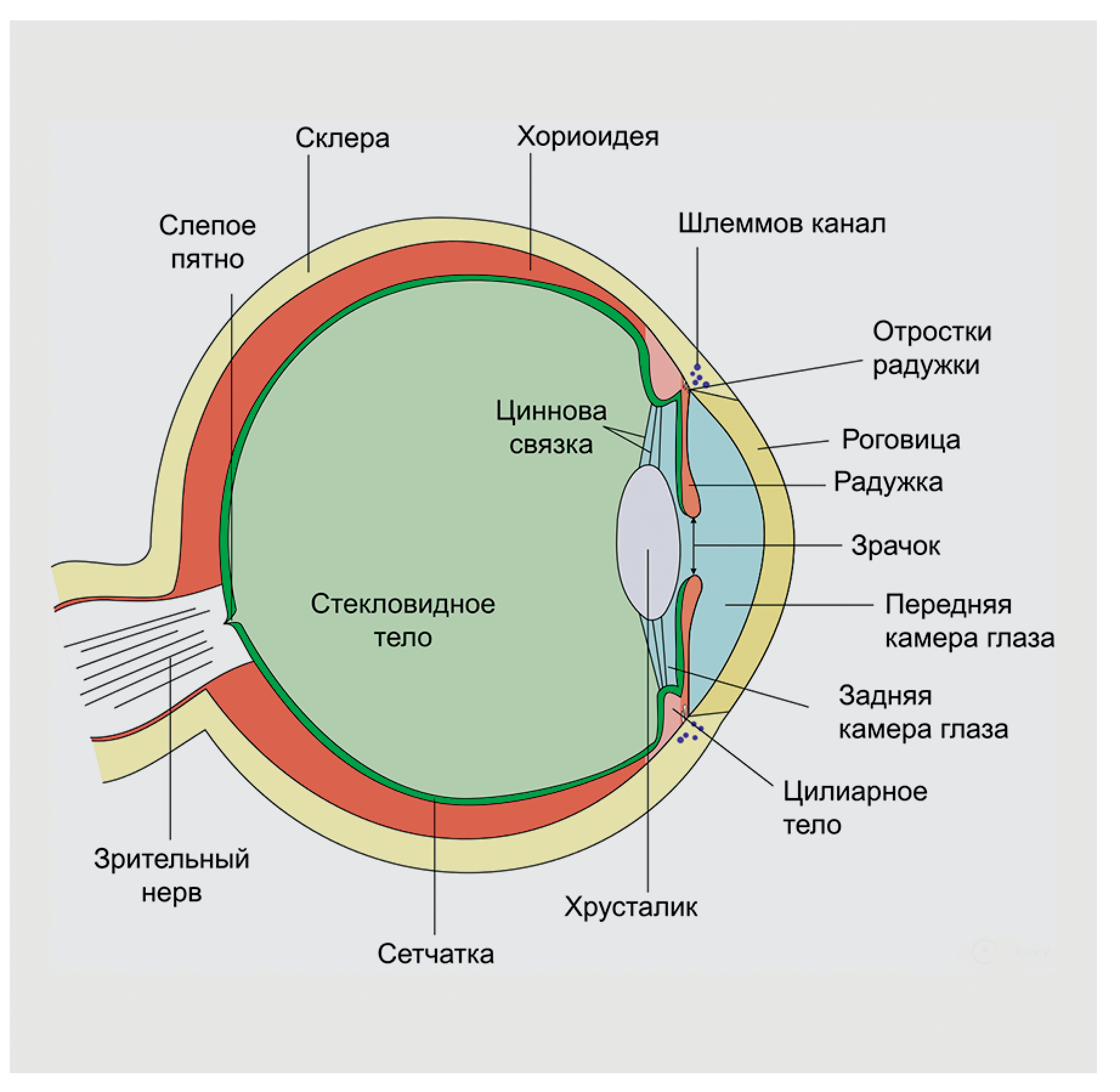
Разрывы радужной оболочки по краю зрачка приводят к невозможности его сужения, а разрывы по периферии — к образованию ложного зрачка. Повреждение нервов радужной оболочки вызывает неспособность регулировать поступление света в глаз.
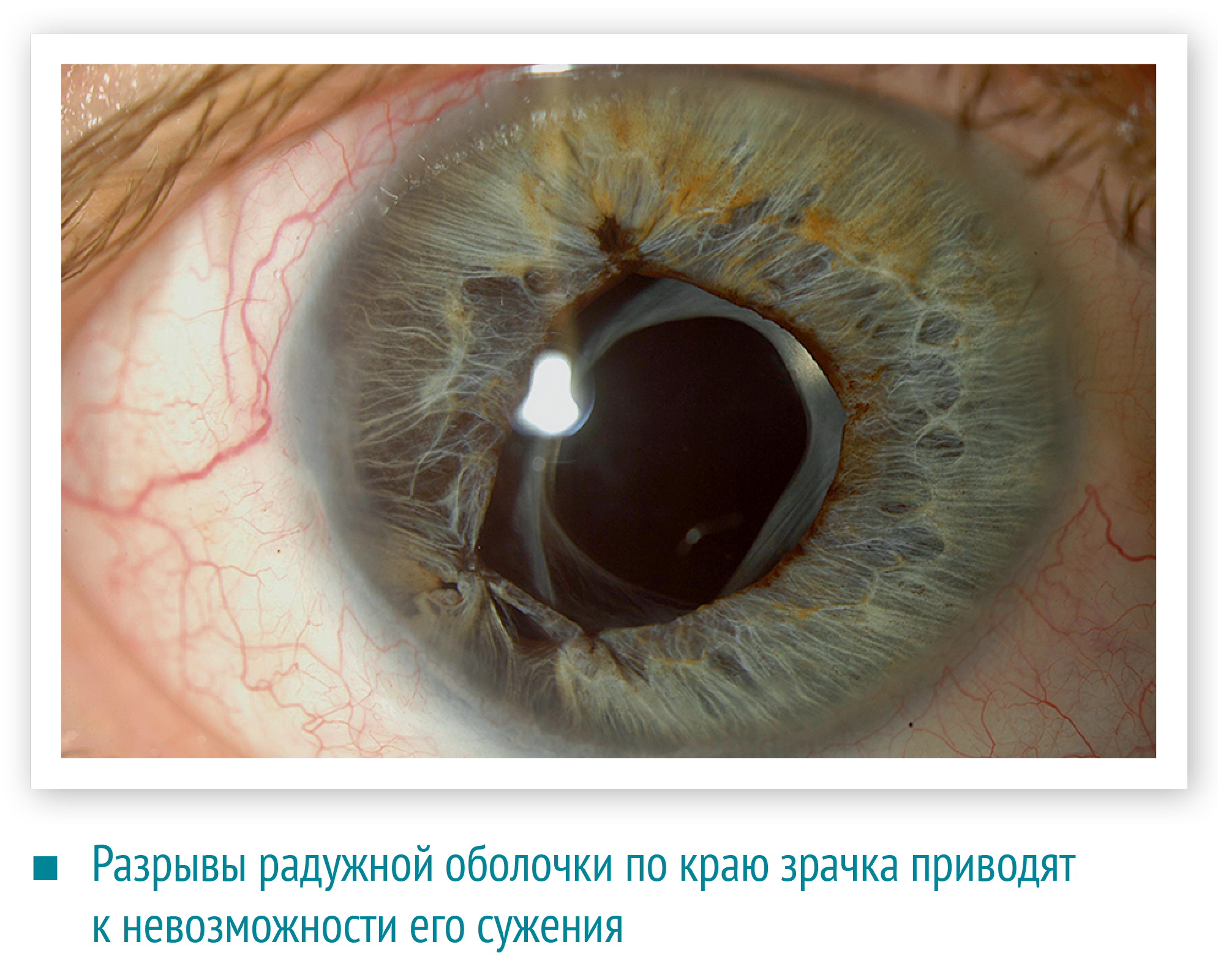
Тупая травма глаза приводит к кровоизлиянию в переднюю камеру глаза (гифема) и стекловидное тело. Гифему видно сразу, это своеобразный маркер серьезного повреждения, при этом орган зрения должен быть обследован офтальмологом.
Ранение век
Поверхностные ранения век повреждают только кожные покровы и мышечный слой, а сквозные ранения повреждают все слои века. Поскольку кожа век отличается большой растяжимостью и рыхлостью подкожной клетчатки, здесь очень рано появляются отек и кровоизлияния. Кожа век становится напряженной, цвет при этом от темно-синего до фиолетового. Возможно распространение отека на веко другого глаза.
Маленькая внешняя рана века может скрывать массивное внутреннее повреждение, требующее незамедлительной помощи офтальмолога.
По виду раны нельзя делать вывод о степени повреждения глубжележащих тканей. Маленькая внешняя рана века может скрывать массивное внутреннее повреждение, требующее незамедлительной помощи офтальмолога.
Если рана расположена вертикально, то края ее зияют вследствие разрыва поперечных мышечных волокон. При ранении века может образоваться подкожная эмфизема. Это говорит о нарушении целостности костей придаточных пазух носа.
Незначительные ранения век заканчиваются благоприятно, но если рана инфицировалась, возможно рубцевание и деформация века.
Если раны века инфицировались, могут образоваться рубцы, а это в свою очередь приводит к рубцовому вывороту века. При повреждении мышцы, поднимающей верхнее веко, может появиться птоз травматического генеза. При подозрении на внедрение инородного тела в ткани век, глазницы или слезных органов нужно провести рентгенографию глазницы.
Лечение
Первая помощь при ранении века — кожу вокруг раны следует обработать антисептиком (мирамистин, этакридин, пиклоксидин, борная кислота), а при загрязнении раны, нужно ее очистить и промыть раствором перекиси водорода, после чего наложить асептическую повязку.
Если рана века небольшая, горизонтально расположенная, то хирургического вмешательства она не требует. Если же рана зияет — хирургическая помощь необходима. При невозможности провести первичную хирургическую обработку своевременно, ее обязательно надо провести позже — даже через несколько дней и при отсутствии признаков нагноения. Обрабатывая раны века, необходимо бережно относиться к поврежденным тканям и не допускать их иссечения. Если ранения век сквозные, то используют ушивание «в два этажа»: «первый» — швы на конъюнктиву и хрящ, а «второй» — швы на кожу века.
Инородное тело конъюнктивы
Инородное тело конъюнктивы (обычно это мелкие частицы земли, угля, камня или металла, песчинки, волоски злаковых растений) может остаться на поверхности или внедриться в нее, нарушив целостность эпителиального покрова, в последнем случае образуется воспалительный инфильтрат.
В клинике преобладают симптомы раздражения глаза: светобоязнь, боль, блефароспазм и, естественно, ощущение присутствия инородного тела. При осмотре или при биомикроскопии можно увидеть инородное тело на конъюнктиве или внутри нее.
Инородное тело может перемещаться вследствие мигательных рефлекторных движений глаза. Часто оно задерживается в бороздке века, на его внутренней поверхности. Тогда при выворачивании века обнаруживается воспалительный инфильтрат с сосочками в центре которого — инородное тело (волосок злаковых растений и т. д.).
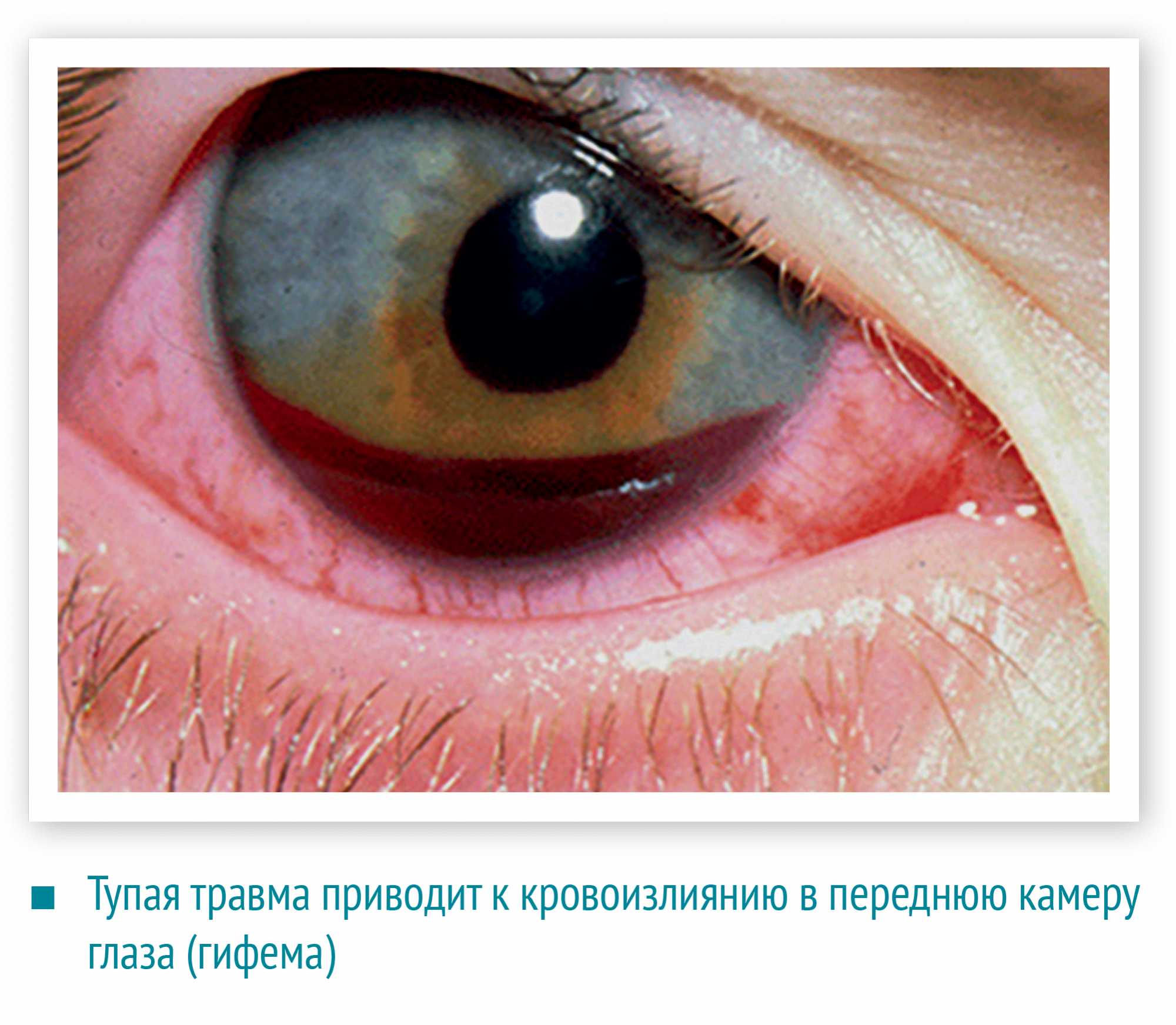
Часто повреждение конъюнктивы приводит к субконъюнктивальному кровоизлиянию. Это может произойти из‑за банального растирания глаза. На склере появляется кроваво-красное пятно. Несмотря на «ужасный вид» такое кровоизлияние не опасно: оно рассасывается самостоятельно через две-три недели и не приводит к нарушению зрения. Но иногда за кровавым пятном можно пропустить перфорацию глазного яблока. Поэтому, при малейшем подозрении, пострадавшего следует отправить на осмотр к офтальмологу.
Лечение
При поверхностном расположении чужеродную частицу можно без труда удалить смоченным в дезинфицирующем растворе ватным тампоном. Если произошло внедрение вглубь тканей глаза, нужно закапать в глаз раствор тетракаина (0,5 %), а далее удалить специальной иглой или пинцетом. При невозможности удаления таким способом проводят иссечение участка конъюнктивы вместе с инородной частицей.
Удалять следует крупные осколки угля, камня, стекла, металла, вызывающие сильное раздражение. А мелкие частички песчинок, камня, не вызывающие раздражения, можно не удалять, они «выйдут» сами благодаря мигательным движениям глаза.
Ранения роговицы глаза
Чаще всего ранения роговицы вызваны царапанием ногтем или другим инородным телом, но встречаются и более серьезные повреждения, например, химические ожоги.
Все ранения роговицы делятся на линейные и лоскутные. Они могут быть различной величины и формы. Клинические проявления: слезотечение, светобоязнь, боль в глазу, блефароспазм. Если присоединяется инфекция, то можно обнаружить воспалительную инфильтрацию краев раны.
Для постановки диагноза непрободного ранения роговицы, кроме анамнестических и клинических данных, используют следующий способ: капли раствора флуоресцеина (1%), закапывают в конъюнктивальный мешок с последующим промыванием раствором хлорида натрия (изотоническим). Травмированный участок роговицы приобретет желто-зеленый цвет.
Лечение
Анальгетики при травме роговицы глаза не используют, т.к. это задерживает процесс заживления. Эпителизация происходит в течение нескольких дней без следа. Если повреждение было глубоким, возможно, после заживления останется участок помутнения, снижающий (иногда) остроту зрения. В целом прогноз при травмах роговицы благоприятный.
Инородное тело в роговице глаза
Инородные частицы могут задерживаться на поверхности роговицы или проникать в глубину глазных тканей (чаще металлические частицы). Это зависит от скорости полета, наличия острых углов и зубцов на инородном теле. Проникая в ткань глаза, инородное тело нарушает целостность и вызывает развитие воспалительного инфильтрата, видимого при осмотре в виде ободка. Появляется сосудистая перикорнеальная реакция.
В клинике преобладают: слезотечение, светобоязнь, чувство «соринки в глазу», блефароспазм, боль в глазу. Присутствует конъюнктивальная инъекция. При невозможности удалить — инородное тело роговицы может самостоятельно постепенно отторгнуться путем демаркационного воспаления. При внедрении химикатов возможно осумковывание и развитие гнойного кератита.
Лечение
Предварительно обезболив, нужно удалить инородное тело с роговицы помощью смоченного в борной кислоте (2 %) ватного тампона. При глубоко расположенных частицах применяют копье или желобоватое долото. Мельчайшие частички угля, пороха, песка, камня чаще не удаляют, если они не вызывают болезненных реакций. А вот тела, способные окислиться (сталь, железо, медь, свинец и т. д.), нужно обязательно удалить, иначе они вызовут воспалительную реакцию с образованием инфильтрата. Инородные тела роговицы могут проникать в переднюю камеру глаза, вызывая ее полное опорожнение. В таких случаях обязательно стационарное лечение.
Прогноз при поверхностно расположенных инородных телах роговицы благоприятный — они не оставляют следов. Но извлечение чужеродных частиц из глубоких слоев приводит к помутнению, снижающему остроту зрения.
Гифема
Так называется кровоизлияние в переднюю камеру глаза. Гифема может появиться в результате травмирования сосудов радужной оболочки. При этом происходит опущение крови на дно передней камеры глаза. Непосредственно видна кровавая полоска в нижних отделах передней камеры. Внешний вид гифемы меняется в зависимости от изменения положения головы пострадавшего. Возможно быстрое рассасывание гифемы, в течение одного-двух дней, но иногда процесс заживления затягивается.
Если размеры гифемы небольшие, острота зрения может не пострадать. Но при любом размере пострадавший должен быть осмотрен офтальмологом.
Лечение
Цель лечения гифемы — предотвратить кровотечение, способное привести к глаукоме с помутнением роговицы. Больному на три-четыре дня прописывают постельный режим. Назначают препараты аминокапроновой кислоты и антифибринолитики. В целом прогноз благоприятный.
Смещение хрусталика
Смещение хрусталика происходит при тупых травмах глаза. Здесь имеет место повреждение цинновой связки, появляется неравномерность передней камеры, что приводит к дрожанию радужной оболочки (иридодонез). Визуально определяется край вывихнутого хрусталика. При офтальмоскопии мы видим как бы два диска зрительного нерва.
Смещение хрусталика сочетается с катарактой травматического генеза, вторичной глаукомой, иридоциклитом. В случае с полным отрывом цинновой связки образуется вывих хрусталика и его смещение в переднюю камеру глаза, а иногда в стекловидное тело. При этом передняя камера глаза углубляется, зрачок суживается. В таких случаях резко появляется иридоциклит и острый приступ глаукомы.
Главный симптом смещения хрусталика — дрожание радужной оболочки, или иридодонез. Дрожание радужки иногда можно увидеть невооруженным глазом. Но лучше это наблюдать в свете щелевой лампы. Но дрожание радужки может быть не всегда. В таких случаях выявить смещение хрусталика помогают такие симптомы, как разная глубина передней и задней камеры глаз вследствие выраженного давления, а также перемещение стекловидного тела кпереди, туда, где опора хрусталика ослаблена.
Подвывихи хрусталика чаще всего появляются в верхнем внутреннем квадранте. В хрусталике при вывихе развиваются дегенеративные процессы с последующим помутнением, а в редких случаях — его полное рассасывание.
Лечение глаза после травмы
Так как при неосложненном смещении хрусталика зрение снижается несущественно, то и лечения не требуется. Но в случае осложнений в результате травмы глаза (помутнение хрусталика, вторичная глаукома) требуется его удаление и замещение на искусственный хрусталик.
Кровоизлияние в стекловидное тело глаза: симптомы и лечение
Удар в область стекловидного тела проявляется кровоизлиянием. Кровь в ретролентальном пространстве стекловидного тела расширяет его, а кровь в орбикулярном пространстве приводит к образованию специфического ободка (полоски), который окружает сзади периферию хрусталика.
Ретролентальное кровоизлияние рассасывается дольше, чем орбикулярное. Иногда незначительные кровоизлияния могут быть незаметны и обнаруживаются позже, когда «спустятся» в нижний отдел передней камеры.
Под гемофтальмом понимают массивное кровоизлияние в стекловидное тело, занимающее значительную часть последнего.
Примерно на третьи сутки после травмы кровь в стекловидном теле подвергается процессу гемолиза с потерей эритроцитами гемоглобина, вследствие чего они становятся бесцветными и позже исчезают. А гемоглобин эритроцитов приобретает вид зерен, которые в последующем поглощаются фагоцитами. Образуется гемосидерин, который оказывает токсическое действие на сетчатку. Иногда кровь полностью не рассасывается и происходит организация сгустка крови с замещением его соединительнотканными швартами.В клинической картине гемофтальма преобладает потеря остроты зрения от состояния светоощущения до полной слепоты. Фокальное освещение и биомикроскопия позволяют увидеть за хрусталиком темно-коричневую зернистую, иногда с красноватым оттенком массу крови, пропитывающую стекловидное тело. Офтальмоскопия показывает отсутствие рефлекса с глазного дна. Позже, при рассасывании сгустка крови, можно наблюдать деформацию стекловидного тела с его разжижением. Гемофтальм необходимо отличать от частичного кровоизлияния в стекловидное тело, которое быстро и полностью рассасывается.
Гемофтальм приводит к развитию дегенеративных процессов в стекловидном теле.
Лечение
При кровоизлиянии в стекловидное тело назначают постельный режим и повязку с холодом на пораженный глаз. Применяют препараты кальция (таблетки, глазные капли и внутримышечные инъекции), гемостатики (викасол). Чтобы ускорить рассасывание кровоизлияния используют гепарин (субконъюнктивально на 1–2 сутки) и ферментные препараты, йодид калия. Лечение гемофтальма: постельный режим с приподнятым головным концом. Используют бинокулярную повязку 2–3 дня. Применяют хлорид кальция, пилокарпин 1% 2 раза в день, глюкозу с аскорбиновой кислотой, подконъюнктивально вводят раствор дицинона (12,5%). Затем, через 2–3 дня применяют рассасывающие препараты: дионин, калия йодид, лидаза. Также показаны кортикостероиды (под конъюнктиву) и фибринолизин. В позднем периоде лечения неплохо помогают ультразвуковая и физиотерапия. Если положительного эффекта от терапии нет, то необходимо провести отсасывание стекловидного тела, а иногда и иссечение его части. Удаленное стекловидное тело замещают луронитом (препаратом гиалуроновой кислоты).
Не нужно забывать о том, что и при соматических заболеваниях (сердечно-сосудистые заболевания, атеросклероз, гипертоническая болезнь, заболевания крови, эндокринная патология) возможно развитие гемофтальма. Но при этих заболеваниях гемофтальм занимает незначительную часть стекловидного тела.
Прогноз зависит от площади кровоизлияния. Если кровоизлияние по площади занимает 1/8 стекловидного тела, то оно часто рассасывается. При площади 1/8—1/4 стекловидного тела — образуются шварты, что приводит к отслойке сетчатки. В плане восстановления зрительных функций и сохранения органа при тотальном гемофтальме, когда сгусток крови занимает более ¾ стекловидного тела, прогноз неблагоприятный. В стекловидном теле происходят необратимые деструктивные изменения (организация сгустка крови, образование спаек). Может развиться тракционная отслойка сетчатки и атрофия глазного яблока.
Источник

