Приобретенная центральная дистрофия сетчатки стадии
Центральная дегенерация сетчатки (дегенерация тапеторетинальная центральная, дистрофия макулярная наследственная центральная, абиотрофия сетчатки центральная). Заболевание связано с изменениями главным образом пигментного эпителия и фоторецепторного слоя сетчатки и первично поражает область желтого пятна.
Центральная дегенерация сетчатки – причины, механизм возникновения и развития (этиология и патогенез).
Центральная дегенерация сетчатки (дегенерация тапеторетинальная центральная, дистрофия макулярная наследственная центральная, абиотрофия сетчатки центральная). Заболевание связано с изменениями главным образом пигментного эпителия и фоторецепторного слоя сетчатки и первично поражает область желтого пятна.
Этиология. Заболевание носит наследственный характер. Тип наследования рецессивный, доминантный, реже сцепленный с полом.
Патогенез. Нарушение гликолиза, снижение активности ряда ферментативных процессов с нарушением обмена фосфатов и протеинов в сетчатке, нарушение синтеза рибонуклеотидов. Заболевания относятся к генным мутациям, изменяющим отдельные молекулы ДНК.
Центральная дегенерация сетчатки – симптомы (клиническая картина).
Заболевание может проявляться в детском, юношеском и взрослом возрасте. Выделяют следующие формы центральной дегенерации сетчатки:
- центральная прогрессирующая: а) юношеская форма Штаргардта, б) взрослая форма Бера;
- желточная (вителлиформная) Беста;
- желтопятпистая Францешетти;
- прогрессирующая колбочковая дегенерация;
- центральная пигментная дегенерация.
Центральная прогрессирующая дегенерация сетчатки. Заболевание в форме Штаргардта возникает в возрасте 8–16 лет, проявляется умеренной светобоязнью и прогрессирующим снижением зрения. Поражение обоих глаз симметричное. Начальная стадия (I стадия) заболевания характеризуется отсутствием макулярного рефлекса, нежной пигментной крапчатостыо. Часто наблюдается несоответствие между остротой зрения и степенью изменений на глазном дне. Возможны центральная скотома и нарушение цветоощущения. В развитой стадии (II стадия) заболевания в центральной области сетчатки появляется овальный очаг с пигментной крапчатостью и участками депигментации. Острота зрения снижается до 0,2–0,1. Выявляются центральная скотома и дисхроматопсия на красный и зеленый цвета.
В далеко зашедшей стадии (III стадия) процесс распространяется по всей сетчатке, центральные изменения более выражены вплоть до атрофии хориокапйллярного слоя, видны многочисленные беловатые фокусы, на периферии – глыбки пигмента и отдельные «костные тельца». Иногда наблюдается побледнепие диска зрительного нерва и сужение ретинальных сосудов.
Диагноз ставят на основании клинической картины. В III стадии развития изменяется электроретинограмма. Электроокулограмма может быть нормальной, но при распространении процесса за пределы макулярной области изменяется. На ангиограмме отмечается характерная крапчатая флюоресценция в центральной области, в III стадии развития процесса – флюоресцирующие пятна в заднем полюсе и вокруг диска зрительного нерва.
Центральная прогрессирующая дегенерация сетчатки Бера возникает у взрослых и по клинической картине сходна с юношеской дегенерацией Штаргардта.
Желточная (вителлиформная) дегенерация сетчатки Беста. Встречается обычно в возрасте между 5 и 15 годами. Передается чаще по доминантному типу. Течение медленно прогрессирующее, проходит три стадии развития. В I стадии в центральной области появляется круглый, слегка проминирующий диск желтого или оранжевого цвета, размером до 2 диаметров диска зрительного нерва. Во II стадии диск фрагменти– руется, но нижняя его часть не изменяется, что создает впечатление горизонтального уровня как при гипопионе (псевдогипопион). В III стадии (рубцово–атрофической) желтый диск исчезает и на его месте образуется трофический очаг с пигментацией вокруг него. Иногда вместо диска появляется очаг, окружающий макулярную область. Острота зрения долгое время остается нормальной, но в период экссудативных кризов и во II–III стадиях развития снижается до 0,5–0,1, одновременно появляется центральная скотома. Часто имеется несоответствие зрительных функций и офтальмоскопической картины.
Диагноз ставят на основании клинической картины. Для желточной дегенерации характерны нормальная электроретинограмма и патологическая электроокулограмма во всех стадиях развития заболевания. Ангиографией выявляется патологическая флюоресценция зоны поражения во II и III стадиях заболевания.
Желтопятнистая дегенерация сетчатки Францешетти характеризуется появлением желтых или желто–белых пятен, различных по форме и размеру, расположенных в задней части глазного дна на разной глубине. Пятна могут сливаться. В 50% случаев отмечаются изменения в макулярной области, напоминающие болезнь Штаргардта. При изменениях в макулярной области острота зрения снижается, появляется центральная скотома и нарушается цветоощущение в виде красно–зеленой дисхроматопсии.
Диагноз ставят на основании клинической картины. Электроретинограмма обычно нормальная, но иногда субнормальная. Электроокулограмма субнормальная. На ангиограмме выявляется пятнистая, разной интенсивности патологическая флюоресценция; старые повреждения дают более интенсивную флюоресценцию.
Прогрессирующая колбочковая дегенерация сетчатки может возникнуть в любом возрасте. Характеризуется прогрессирующим снижением остроты зрения, светобоязнью, нарушением (вплоть до полного отсутствия) цветоощущения, часто выявляется центральная скотома. Изменения на глазном дне незначительные – от отсутствия макулярного рефлекса до пигментной крапчатости разной интенсивности.
Диагноз ставят на основании клинической картины. На элект– роретинограмме резко снижен фотопический компонент при нормальном скотопическом. Электроокулограмма нормальная или субнормальная. Флюоресцентная ангиография в большинстве случаев патологии не выявляет.
Центральная пигментная дегенерация сетчатки возникает в любом возрасте, наследуется по рецессивному типу. Пигментные отложения в форме «костных телец» располагаются вокруг макулярной области, заболевание сопровождается атрофией хориокапиллярного слоя, появлением на глазном дне округлых зон беловато–желтоватого цвета с просвечивающими в виде белых тяжей сосудами хориоидеи. Диск зрительного нерва и сосуды сетчатки вначале не изменяются, в далекозашедшей стадии отмечаются атрофия зрительного нерва и сужение ретинальных сосудов. Острота зрения и цветоощущение вначале остаются нормальными, позднее острота зрения понижается и появляется парацеитральная кольцевидная скотома.
Диагноз ставят на основании клинической картины. Электроретинограмма и электроокулограмма могут быть вначале нормальными, на поздних этапах – субнормальными, причем электроокулограмма изменяется раньше электроретинограммы. На ангиограмме соответственно изменениям глазного дна выявляется патологическая флюоресценция.
Центральная дегенерация сетчатки – лечение.
Рекомендуются сосудорасширяющие средства: но–шпа по 0,04 г 3 раза в день в течение месяца, нигексин по 0,25 г или компламин по 0,15 г 3 раза в день после еды в течение 2–3 мес, внутримышечные инъекции 1% раствора никотиновой кислоты по 1 мл (20 инъекций на курс); 1–2% растворов тропафена по 0,5–1 мл (также 20 инъекций на курс); 0,5–1–1,5% растворов нитрата натрия под кожу виска, начиная по 0,1 мл и постепенно увеличивая дозу до 0,8 мл и снова снижая ее до 0,1 мл, проводят три таких курса один за другим, всего до 50 инъекций. Сосудорасширяющие препараты (0,1% раствор никотиновой кислоты, но–шпа, папаверин) вводят также путем электрофореза.
Назначают витамины А, В1, B6, В12, В15, РР, С, Р, Е и комплексы витаминных препаратов (декамевит, ундевит); кокарбоксилазу в виде внутримышечных инъекций по 50 мг, 15–20 инъекций на курс. Назначают также анаболические стероидные препараты (внутрь неробол по 0,005 г 2 раза в день в течение 1–1,5 мес. или внутримышечные инъекции нероболила по 25 мг 1 раз в неделю, всего 8–12 инъекций; ретаболил по 50 мг 1 раз в 3 нед, всего 3–6 инъекций).
Используют также биогенные стимуляторы в виде подкожных инъекций экстракта алоэ жидкого, ФиБС и др. по 1 мл (30 инъекций на курс). Рекомендуют подконъюнктивальные инъекции 0,2% раствора динатриевой соли АТФ по 0,2–0,3 мл (10–15 инъекций на курс). Внутримышечно назначают инъекции тромболитина по 25–50 мг ежедневно в течение 1–1,5 мес. Лечение этим препаратом должно проводиться под контролем показателей свертываемости крови. Временный положительный эффект оказывает терапия ультразвуком. Повторные курсы лечения следует проводить через каждые 3 мес. У детей можно применять тренировку зрения засветами области желтого пятна и упражнения в виде раскрашивания картинок, письма, чтения, подбора кубиков и др.
Имеются попытки хирургического лечения в виде операции внутрисклеральной трансплантации полоски наружной прямой мышцы в область желтого пятна с целью васкуляризации сетчатки.
Центральная дегенерация сетчатки – прогноз.
Прогноз неблагоприятный, зрение постепенно снижается, приводя к инвалидности в юношеском и зрелом возрасте.
Источник
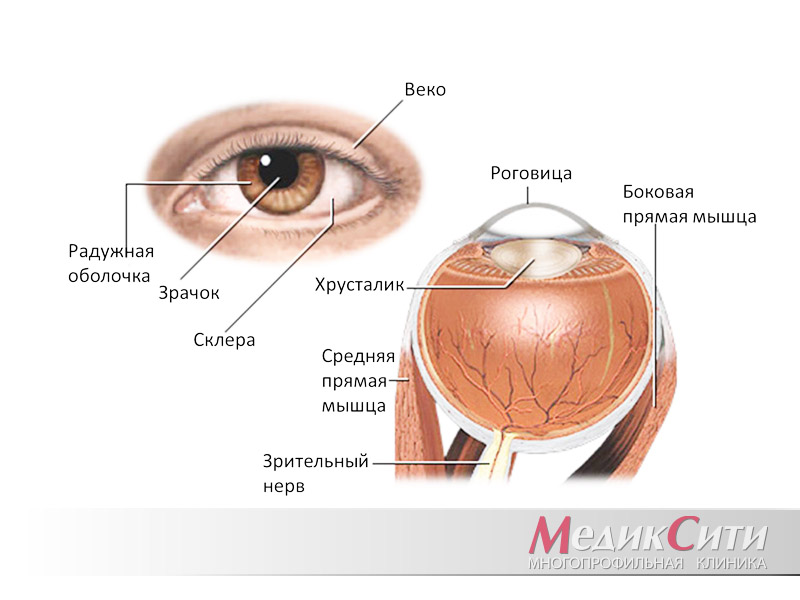
Дистрофические заболевания сетчатки — патология, сопровождающаяся необратимыми воспалительными процессами в сетчатке глаза.
Дистрофия связана с отмиранием тканей сетчатки глаза. При этом у человека начинает снижаться зрение, темпы падения остроты зрения зависят от характера и типа заболевания.
1
Дистрофические заболевания сетчатки: формы, диагностика и лечение
2
Дистрофические заболевания сетчатки: формы, диагностика и лечение

3
Дистрофические заболевания сетчатки: формы, диагностика и лечение
Виды дистрофических заболеваний сетчатки
Дистрофические заболевания сетчатки объединяют группу болезней, которые различаются по происхождению и локализации воспалительного процесса.
Наследственная дистрофия
В эту категорию входят врожденные заболевания сетчатки. Рассмотрим самые распространенные виды — точечно-белую и пигментную дистрофии.
Точечно-белая дистрофия проявляется ухудшением зрения уже в раннем детстве. Но сильная потеря зрения возникает только в пожилом возрасте.
Пигментная дистрофия передается только от матери, страдающей этим заболеванием. Характеризуется блокировкой работы фоторецепторов сетчатки, ответственных за сумеречное зрение. Заболевание бывает хроническим, с периодом обострения и ремиссии, когда зрение ненадолго восстанавливается.
Если патологию не лечить, то в зрелом возрасте может наступить слепота.
Приобретенная дистрофия
Дистрофические заболевания сетчатки этого вида чаще всего появляются у пожилых людей. Могут возникнуть вместе с катарактой и другими заболеваниями, связанными с нарушением обменных процессов в органе зрения и возрастными изменениями в организме человека.
По степени локализации патологического процесса выделяют периферическую дистрофию, центральную и генерализованную.
При периферической дистрофии сетчатки патологические процессы развиваются с краю сетчатки, не задевая центральную (макулярную) часть.
Центральная дистрофия сетчатки характеризуется появлением воспаления в макулярной части (части с наиболее четким видением).
При генерализованной дистрофии происходит повреждение всех участков сетчатки.
Симптомы дистрофических заболеваний сетчатки
Симптомы заболеваний могут отличаться друг от друга в зависимости от локализации патологического процесса. Перечислим общие признаки, характерные для всех форм заболевания:
- пятно перед глазами;
- ухудшение остроты зрения;
- затруднение ориентировки при неярком освещении;
- потеря или ослабление бокового (периферического) зрения;
- искажение или нечеткое видение очертаний предметов.
1
Дистрофические заболевания сетчатки: формы, диагностика и лечение

2
Дистрофические заболевания сетчатки: формы, диагностика и лечение

3
Дистрофические заболевания сетчатки: формы, диагностика и лечение
Периферическая дистрофия сетчатки
Периферическая дистрофия сетчатки на ранней стадии заболевания симптомов не имеет. Пациента может только беспокоить появление «мушек» перед глазами.
Даже офтальмолог не всегда способен выявить патологические процессы, поскольку осмотр глазного дна может не показать появление дистрофических изменений в периферической части. Для этого необходимо обследование глазного дна в условиях мидриаза с широким зрачком и специальная аппаратура.
Клиника «МедикСити» оснащена уникальным прибором для ранней диагностики заболеваний глаз — аппаратом Spectralis HRA+OCT. Применение методов когерентной томографии и флюоресцентной ангиографии помогает выявить начальные изменения в сетчатке и дает точную информацию обо всех структурах сетчатки и зрительного нерва.
Обычно люди, страдающие данной патологией, приходят к офтальмологу только при появлении «пелены» перед глазами. Этот симптом свидетельствует о том, что у человека началось отслоение центральных отделов сетчатки, и восстановить зрение на данном этапе достаточно сложно. Часто патология выявляется в результате стремительно растущей миопии.
Центральная дистрофия сетчатки
В группу центральной дистрофии сетчатки входят несколько заболеваний, которые отличаются характером повреждения и особенностями протекания воспалительного процесса.
Одна из самых распространенных форм — возрастная (макулярная) дегенерация сетчатки глаза. Если не поражаются периферические отделы, то эта форма не приводит к слепоте. При центральной дистрофии сетчатки появляется «раздваивание» предметов, нечеткое и искривленное изображение. Более подробно об этом заболевании (и о сухой и влажной форме) вы можете посмотреть здесь.
Другое распространенное заболевание — центральная серозная хориоретинопатия (ЦСХРП). Появляется после мельчайшего разрыва пигментного слоя сетчатки, что вызывает попадание туда жидкости. Может привести к отслойке сетчатой оболочки глаза. Человек, страдающий ЦСХРП, обладает расплывчатым зрением и видит все предметы в искаженной форме.
Причины дистрофических заболеваний глаза
Кроме генетической предрасположенности пока еще не выявлено четких причин, ведущих к этой патологии. Зато можно выделить следующие факторы риска:
- травмы глаза;
- заболевания глаза (увеиты, высокая степень миопии, катаракта и т.д.);
- инфекции и интоксикации;
- системные болезни (атеросклероз кровеносных сосудов, сахарный диабет, заболевания щитовидной железы, повышенное давление, патология почек и надпочечников).
В некоторых случаях причиной дистрофических заболеваний сетчатки глаза могут стать стресс, лишний вес, избыток ультрафиолетовых лучей, вредные привычки и нехватка витаминов в организме.
Диагностика заболевания
Для выявления дегенеративных процессов сетчатки глаза применяется комплексное офтальмологическое обследование, включающее такие методы, как:
- УЗИ глаза;
- визометрия;
- периметрия;
- лабораторные анализы;
- флюоресцентная ангиография сосудов глаза;
- электрофизиологическое исследование;
- исследование глазного дна.
Лечение дистрофических заболеваний сетчатки глаза
Надо настроиться на то, что терапия сетчатки глаза сложна, длительна и не всегда в состоянии вернуть потерянное зрение.
Поэтому целью лечения заболевания являются продление ремиссии, торможение патологических процессов, оптимизация метаболических процессов в сетчатке глаза.
Медикаментозное лечение
При необходимости врач-офтальмолог может прописать медикаментозную терапию, состоящую из препаратов, укрепляющих стенки сосудов, антиоксидантов, кортикостероидов, сосудорасширяющих лекарств, витаминов и т.д. Применение медикаментозного лечения бывает эффективным на ранней стадии заболевания.
Из физиотерапевтических методов применяются микроволновая терапия, электрофорез, лечение ультразвуком и т.д.
Хирургическое лечение
Для улучшения метаболических процессов в сетчатке и повышения кровоснабжения применяют вазореконструктивные манипуляции.
Оперативное воздействие также применяется при влажной форме центральной дистрофии сетчатки. С помощью операции устраняется скопившаяся в сетчатке жидкость.
Лечение лазером
Лазерная коагуляция предупреждает отслоение сетчатки. При лечении лазером поврежденная ткань сетчатки припаивается к глазу на определенную глубину. Это помогает затормозить деструкцию ткани и сохранить зрение.
Источник
Категория: Сестринское дело в офтальмологии/Заболевания сетчатки и зрительного нерва
Дистрофия сетчатки глаза представляет собой необратимое дегенеративное заболевание. В процессе которого происходит разрушение тканей сетчатки, что, в свою очередь, ведёт к снижению остроты зрения. Эта болезнь является наиболее частой причиной ухудшения зрения в старости.
Инволюционная центральная хориоретинальная дистрофия
В развитии макулодистрофии выделяют несколько стадий:
- 1-я стадия — «сухая» — неэкссудативная;
- 2-я стадия — серозная — экссудативная;
- 3-я стадия — геморрагически-экссудативная;
- 4-я стадия — пролиферативная или псевдотуморозная.
«Сухая» или неэкссудативная форма макулодистрофии — развивается медленно. Жалобы на искажение мелких предметов (метаморфопсии), затруднения при чтении. В центральной и парацентральной части поля зрения формируются стойкие мелкие выпадения в виде пятен (микроскотомы).
С течением времени в слоях жёлтого пятна неравномерно и постепенно скапливается гиалиноподобное вещество, формируются друзы, размывается пигмент из содержащих его клеток.
Офтальмоскопические изменения — исчезновение макулярного рефлекса, появление крапчатости из-за распределения пигмента и участков депигментации и светлых друз в заднем полюсе, атрофия пигментного и хориокапиллярного слоя.
Экссудативная, или серозная, макулодистрофия — характеризуется нарастающей патологией в стекловидной пластине сосудистой оболочки, скоплением транссудата между слоями, клетками, нервными волокнами сетчатки и центральной зоне глазного дна. Здесь же возникают различные по величине и глубине кровоизлияния. В результате развивается серозная отслойка пигментного эпителия, нейроэпителия. Повреждается зрительно-нервный аппарат сетчатки, но отслаивается сетчатка в зоне скопления. Это так называемая вторичная серозная отслойка сетчатки. Жалобы больного на снижение остроты зрения. Офтальмоскопически — отёк сетчатки в макулярной области, за счёт которого имеется проминирование и сероватое окрашивание сетчатки. Экстравазаты медленно и долго рассасываются, однако далеко не полностью. Чаще всего здесь формируются, однако далеко не полностью. Чаще всего здесь формируются грубые рубцовые изменения с блестящими кристаллическими включениями.
В геморрагически-экссудативной стадии — макулодистрофии в области жёлтого пятна определяется массивный выпот в субретинальном пространстве, формируется очаг дисковидной формы серо-белого или серо-коричневого цвета, проминирующий в стекловидное тело, окружённый кровоизлияниями разной величины.
Для пролиферативной стадии — характерна организация субретинального выпота, новообразование соединительной ткани, вследствие чего очаг приобретает бугристый вид.
Лечение
- лазерная ретинальная коагуляция;
- ангиопротекторы;
- кортикостероиды;
- ферменты, рассасывающие препараты и противосклеротические средства.
Центральная серозная хориопатия
Центральная серозная хориопатия — возникает чаще у мужчин молодого возраста. Причиной заболевания являются перенесённые простудные и вирусные заболевания.
Патогенез — нарушение кровообращения в собственно сосудистой оболочке в макулярной зоне. Повышается проницаемость сосудов, происходит выпот серозного экссудата, который приводит к отслойке пигментного эпителия.
Жалобы на снижение зрения, выпадение центральных отделов поля зрения, метаморфопсии. На глазном дне в центральной зоне определяется фокус округлой формы с чёткими границами более тёмного цвета, чем окружающая сетчатка. Если отслойка пигментного эпителия сохраняется в течение нескольких недель, то на задней поверхности сетчатки могут появляться преципитаты жёлтоватого цвета.
Прогноз заболевания в плане восстановления зрения благоприятный.
Лечение:
- кортикостероиды;
- НПВС — диклофенак, индометацин;
- лазеркоагуляция.
Отслойка сетчатки
Отслойка сетчатки — тяжёлое патологическое состояние глаза, при котором сетчатка отслаивается от сосудистой оболочки на большем или меньшем протяжении.
Отслаиваются внутренние слои сетчатки, пигментный слой не отслаивается благодаря тесной связи с сосудистой оболочкой. Разрывы чаще возникают у экватора, преимущественно в верхненаружном, реже в нижненаружном и совсем редко — в нижневнутреннем отделе глаза.
Выделяют две группы отслоек сетчатки: первичные и вторичные.
Возникает вследствие эмбриологических, наследственных, анатомических, гемодинамических и механических факторов.
Первичная отслойка сетчатки — наблюдается на фоне дистрофических, тракционных и тракционно-дистрофических изменений сетчатки. Предрасполагающими факторами являются высокая близорукость, физическое перенапряжение, падения, ушибы глаза и головы. При отслойке сетчатки встречаются периферические, экваториальные и центральные разрывы. В исходе наступает полная отслойка со слепотой и вторичными изменениями — иридоциклит, осложнённая катаракта.
По форме различают следующие виды разрывов:
- клапанный, когда участок сетчатки прикрывает место разрыва;
- дырчатый — отверстие в сетчатке не закрыто;
- отрыв от зубчатой линии.
Места разрыва или отрыва узнают по просвечиванию ярко-красного цвета сосудистой оболочки на сером фоне отслойки и видному краю дефекта сетчатки.
Дистрофические отслойки — на изменённом участке сетчатки появляется один или несколько дырчатых разрывов, через которые попадают жидкие фракции стекловидного тела. При тракционных отслойках причиной является постепенное сокращение шварт, формирующихся после воспалительного процесса или кровоизлияния в стекловидное тело. В этом случае наблюдаются дырчатые разрывы.
Профилактика отслойки сетчатки заключается в своевременном выявлении и лечении заболеваний глаз, которые могут привести к отслойке, а у больных с высокой близорукостью — в соблюдении режима физических нагрузок с ограничением подъёма тяжестей, прыжков, резких наклонов головы.
См. заболевания сетчатки и зрительного нерва
Саенко И. А.
Источники:
- Рубан Э. Д., Гайнутдинов И. К. Сестренское дело в офтальмологии. — Ростов н/Д: Феникс, 2008.
- Офтальмология: учебник / Под ред. Е. И. Сидоренко. — 2-е изд., испр. — М.: ГЭОТАР-Медиа, 2009.
Источник


