Преждевременное старение сетчатки глаза
25 декабря 2018513,9 тыс.
Терминология – прежде всего. В статьях на нашем сайте этот принцип является одним из приоритетных, и сейчас он особенно полезен.
Слой светочувствительных нервных клеток (нейронов), покрывающий заднюю внутреннюю поверхность глазного яблока (глазное дно), называется сетчаткой, или ретиной (лат. retina). В сетчатку выходит приемный диск зрительного нерва, по которому суммарный электрохимический «видеосигнал» от нейронов-фоторецепторов передается для дальнейшей обработки и анализа в соответствующие структуры головного мозга, – таламус (зрительные бугры) и далее в затылочную зрительную кору.
Сетчатка отличается сложным многослойным строением и занимает свыше 70% площади глазного дна. Примерно по центру, напротив зрачка, в заднем полюсе глазного яблока располагается так называемое желтое пятно (macula lutea, макула); свое название эта сравнительно небольшая овальная зона получила в связи с характерной шафранно-желтой пигментацией. Толщина макулы уменьшается к центральной ее части, где за счет истончения образуется т.н. центральная ямка (fovea, фовеа). Центральная ямка не только гораздо тоньше остальной сетчатки, но и устроена иначе: здесь расположены только «колбочки» (колбовидные фоторецепторы), и концентрация их максимальна. В целом, макула является самой чувствительной к свету зоной сетчатки; она формирует наиболее четкое, резкое, детализированное, быстро реагирующее поле зрения. Для обозначения этого поля, соответствующего «лучу» целенаправленного взора, употребляются термины «фовеальное зрение» и «центральное зрение».
Для зрительного анализатора одно и то же поражение сетчатки будет иметь разные последствия – в зависимости от того, где это поражение локализовано, в центре или на периферии. Патология в зоне желтого пятна (общее название – макулопатия) на остроте, чувствительности и четкости зрения сказывается наихудшим образом.
Прежде чем перейти собственно к теме статьи, остается вспомнить значение слов «дистрофия» и «дегенерация».
Дистрофией называют нарушения обменных процессов в клетках (дословный и вполне достаточный перевод с греческого – «неправильное питание», в данном случае клеточное). В свою очередь, клеточная дистрофия приводит к дегенеративным изменениям на уровне всей ткани, образуемой клетками данного типа.
Дегенерация – многозначный термин, его употребление отличается в разных науках, однако наиболее общими семантическими признаками являются упрощение, примитивизация, утрата более сложной организации и, соответственно, бо́льших возможностей; вырождение, регресс от высшего к низшему; неуклонная и необратимая функциональная деградация.
Ни в одном контексте слова «дистрофия» и «дегенерация» не употребляются в позитивном смысле. Дегенеративно-дистрофический процесс с точки зрения патоморфологии и медицинской гистологии означает: структурная и функциональная деградация ткани вследствие нарушений клеточного питания.
Таким образом, диагноз «возрастная макулярная дегенерация» становится значительно понятней, чем он, возможно, выглядел в заголовке: имеется в виду прогрессирующий с возрастом дегенеративно-дистрофический процесс в желтом пятне сетчатки (макуле).
Этот диагноз имеет множество синонимов, и каждый из них подчеркивает какой-либо нюанс рассматриваемой патологии:
- инволюционная центральная хориоретинальная дистрофия (инволюция – обратное развитие, антоним эволюции, употребляется для обозначения обусловленных старением процессов; хориоидея – сосудистая оболочка глазного яблока; ретина – сетчатка);
- склеротическая макулодистрофия (склероз – дегенеративный процесс, при котором паренхиматозная, функционально специализированная ткань замещается соединительной тканью);
- дегенерация макулы и заднего полюса глаза;
- сенильная макулярная дистрофия (сенильный – старческий, присущий старческому возрасту), и др.
По определению, распространена преимущественно в старших возрастных группах населения. К шестидесяти годам она обнаруживается, по разным источникам и в разных регионах мира, у 20-60% обследованных, а к восьмидесяти – практически у всех. По оценкам , увеличение продолжительности жизни приведет к тому, что в 2050 году людей старше 60 лет будет на земном шаре втрое больше, чем сейчас; доля этой возрастной категории в развитых странах должна возрасти с 20% примерно до 30-33%, – и, соответственно, резко возрастет количество пациентов, нуждающихся в лечении по поводу .
До последнего времени лидирующими причинами слепоты и слабовидения считались катаракта и глаукома. Однако в развитых странах возрастная дегенерация макулы уже вышла на первое место. В целом, с связано 8-9% всех случаев тотальной слепоты в мире.
Согласно результатам крупного эпидемиологического исследования, проведенного в 2011 году российскими офтальмологами, в нашей стране частота официально установленной инвалидности при (а это 7,2%) в несколько раз ниже, чем должна быть фактически: среди больных с остротой зрения менее 0,1 инвалидность имеет лишь каждый пятый.
Неоднократно публиковались полученные на больших выборках данные, свидетельствующие о значительном преобладании женщин среди больных с (в частности, среди пациентов старше 75 лет женщины страдают тяжелыми формами макулодистрофии до семи раз чаще мужчин). Кроме того, имеет значение расовая принадлежность: напр., у европеоидов чаще развиваются поздние тяжелые формы, которые практически не встречаются, – в отличие от ранних стадий ВМД, – у негроидов.
Причины
Этиопатогенез возрастной дегенерации желтого пятна на сегодняшний день прояснен недостаточно. «Старость» – это, как известно, не диагноз, да и не та это причина, понимание которой позволило бы разработать этиотропное лечение. Мировыми офтальмологическими центрами и ассоциациями проводятся глубокие исследования тех процессов, которые в действительности обусловливают макулярную дистрофию и дегенерацию.
Кроме возраста и пола (см. выше), наиболее доказательные подтверждения пока получены в отношении следующих факторов:
- избыточное воздействие солнечного света и связанное с этим повреждение фоторецепторов;
- оксидативный стресс (высокое содержание свободных радикалов в организме, обусловленное, в частности, гиповитаминозами);
- курение;
- несбалансированное и неполноценное питание;
- артериальная гипертензия;
- атеросклероз, особенно в сонных артериях;
- генетическая предрасположенность;
- системные нарушения обмена веществ;
- дальнозоркость;
- неблагоприятные экологические условия.
Некоторые из этих факторов рассматриваются как непосредственная причина, другие, вероятно, лишь повышают риск.
Симптоматика
Выделяют две основные формы заболевания, которые чаще всего интерпретируются как ранняя и поздняя стадии одного и того же процесса.
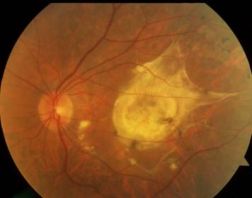
Ранняя, «сухая» форма обнаруживается в 90% случаев и характеризуется появлением так называемых друз – медленно растущих белково-липидных отложений под макулой, которые постепенно разрушают фоторецепторный слой.
Поздняя, «влажная» (экссудативная) форма связана с процессом неоваскуляризации, т.е. образования новых сосудистых сеток. Этот механизм, по-видимому, появился в ходе эволюции как средство компенсации недостаточного кровоснабжения, однако в структурах глазного дна неоваскуляризация резко ухудшает ситуацию. Стенки новообразованных капилляров отличаются повышенной проницаемостью, что приводит к выпотам и скоплениям жидкости, отеку сетчатки, ретинальным и субретинальным (подсетчаточным) кровоизлияниям. Быстрая дегенерация результирует, в конечном счете, отслоением сетчатки с исходом в полную слепоту. До 90% всех случаев с выраженным снижением или утратой зрения составляет именно экссудативная форма.
На ранних этапах макулярного дегенеративно-дистрофического процесса пациент может и не ощущать нарушений центрального зрения; в этих случаях признаки обнаруживаются только целенаправленным инструментальным исследованием. Однако в дальнейшем постепенно утрачивается четкость находящихся в фокусе объектов (при этом периферическое зрение может оставаться сравнительно сохранным), искажается восприятие заведомо прямых линий, снижается контрастность и яркость зрительного образа, появляются скотомы (слепые зоны), затем фовеальное поле зрения выпадает полностью.
Диагностика
Сбор жалоб и подробного анамнеза, визометрия (измерение остроты зрения), периметрия (исследование полей зрения), офтальмоскопия глазного дна – всех этих стандартных диагностических процедур может оказаться недостаточно для выявления макулопатии и оценки ее масштабов.
Иными словами, при наличии нескольких факторов риска и специфических для жалоб (см. выше) необходим иной подход.
Возрастная макулярная дистрофия сегодня исследуется с применением оптической когерентной томографии, цифрового сканирования, флюоресцентной ангиографии, электроретинографии и других высокоточных методов. Биомикроскопия сетчатки требует введения мидриатиков (препаратов, на короткий срок парализующих аккомодационный аппарат при максимально расширенном зрачке).
Лечение
Даже наиболее эффективные из существующих ныне способов лечения возрастной макулодистрофии, к сожалению, не позволяют восстановить утраченную остроту зрения. В настоящее время ставится лишь задача приостановить патологический процесс (в первую очередь это касается неоваскуляризации) и сохранить хотя бы status quo, не допуская резкого снижения качества жизни. С этой целью применяют лазерную коагуляцию, фотодинамическую терапию, в более тяжелых случаях – офтальмохирургическое вмешательство по одному из многочисленных специально разработанных протоколов. В ближайшем будущем ожидается внедрение надежных и безопасных техник трансплантации (пересадки) и транслокации (смещения) сетчатки, – которые сегодня находятся на стадии клинических испытаний и совершенствования.
По индивидуальным показаниям назначают специальные витаминные комплексы, внутриглазные синтетические кортикостероиды, ноотропы, нейро- и ангиопротекторы, иммуномодуляторы, вазодилататоры, антикоагулянты, стимуляторы метаболизма и пр.
Обсуждается (и большей частью критикуется) практика экспериментального, «разведочного» применения некоторых противоопухолевых цитостатиков, не предназначенных и не сертифицированных для офтальмологического лечения.
Напротив, давно проверена и доказана эффективность физиотерапевтических процедур, выбор которых при лечении очень широк. Подбирается диета, предписывается щадящий режим зрительных нагрузок. Категорически противопоказано курение.
Источник
Описание
Дистрофия сетчатки глаза — это определенное глазное
заболевание, при начале развития которого происходят в желтом пятне
определенные дистрофические изменения. На сегодняшний день различается
несколько разновидностей данного заболевания.

Возрастные изменения, протекающие непосредственно в
сетчатке глаза, могут наблюдаться в нескольких зонах, особенно там, где очень
плохая циркуляция крови. Итак, изменения протекают непосредственно в пятне и
периферии сетчатки, именно поэтому такое заболевание, как дистрофия сетчатки
делится на периферическую и центральную.
В случае начала образования центральной возрастной
дистрофии сетчатки глаза, главными характерными изменениями считается появление
повреждений непосредственно в центральной части макулы. В том случае, если у
больного происходит образование этого вида дистрофии сетчатки, пациент начинает
видеть исключительно очертания предметов, также может отличить ночь от дня.
Наиболее часто от старческой (возрастной) дистрофии сетчатки глаза страдают
именно пожилые люди.
Развитие периферической старческой (возрастной)
дистрофии сетчатки будет характеризоваться образованием определенных изменений,
протекающих в периферии глазного дна. Такие симптомы могут проявляться у людей,
имеющих вполне нормальное зрение, а также в том случае, если человек страдает
от таких заболеваний глаз, как близорукость либо дальнозоркость.

Чем старше становится человек, тем больше
вероятность начала развития данного глазного заболевания. Но, в то же время, за
последние несколько лет произошло довольно резкое «омоложение» заболевания.
Если верить статистике, то от старческой (возрастной) дистрофии сетчатки
страдает около 2% людей в возрасте до 50-ти лет. Эта цифра достигает 30%, после
того, как человек преодолевает возрастной барьер в 75 лет. В отличие от мужчин,
от данного заболевания глаз, чаще всего, страдают именно женщины.
Прежде чем врач будет назначать лечение старческой
(возрастной) дистрофии сетчатки глаз, сначала необходимо точно установить
причину, которая спровоцировала начало развития болезни. К числу основных
причин образования заболевания относится атеросклероз, сахарный диабет,
гипертония и другие общие заболевания. Также в зоне риска находятся люди,
которые недавно получили серьезную травму глаз, и конечно, в случае наличия
таких глазных заболеваний, как дальнозоркость и близорукость.
К основным факторам риска начала образования
старческой (возрастной) дистрофии сетчатки глаз относится:
- возраст – если человек преодолевает барьер в 50
лет; - пол – значительно чаще от данного заболевания
страдают именно представительницы прекрасной половины человечества, в отличие
от мужчин; - наличие генетической предрасположенности –
значительно увеличивается риск развития этого заболевания глаз в том случае,
если кто-то из ближайших родственников страдает от старческой (возрастной)
дистрофии сетчатки глаз; - голубая радужка и белый цвет кожи;
- наличие такой вредной привычки, как курение;
- частое и длительное пребывание в стрессовых
ситуациях; - наличий у человека избыточной массы тела,
особенно, если он страдает ожирением; - высокие показатели в крови уровня холестерина;
- несбалансированное и неправильное питание – если в
организм не будут поступать все необходимые витамины и другие полезные
минералы, есть риск развития определенных заболеваний глаз; - проживание в плохих экологических условиях;
- длительное и частое облучение глаза
ультрафиолетовыми лучами; - пониженное содержание в желтом пятне каротиноидов;
- большой дефицит антиоксидантов и витаминов в
ежедневном рационе; - наличие определенных сердечно-сосудистых
заболеваний (к примеру, атеросклероз сосудов головного мозга, артериальная
гипертензия).
Симптомы
Самым главным и верным симптомом начала развития
старческой (возрастной) дистрофии сетчатки является заметное снижение уровня
остроты зрения, также наблюдается и нарушение в цветовосприятии. Совокупность
данных симптомов приводит к тому, что у больного появляются определенные
трудности во время письма, при чтении, работе за компьютером, вождения машины,
просмотра фильмов и много другого.

Врачи различают ровно три фазы течения
склеротической (возрастной) дистрофии сетчатки глаза, а именно – сухая,
экссудативно-геморрагическая, рубцово-атрофическая.
В случае начальной стадии развития заболевания
образуется мелкоочаговая диспигментация, при этом на ее фоне может произойти
развитие желтовато-розовых очагов, а вокруг их просматривается ячеистая и
неравномерная пигментация. Самый опасный симптом данной стадии заболевания –
есть риск начала развития формирования кисты.
При начале развития экссудативно-геморрагической
стадии заболевания характерным признаком является начало отека сетчатки
поврежденного глаза. В два раза утолщается сама сетчатка, при этом она
становится сероватого оттенка, могут образоваться шриховидные либо точечные
геморрагии. Значительно увеличиваются очаги поражения, со временем, если не
будет начато лечение, начнут преобладать и процессы пролиферации. С учетом
процесса старения крайняя периферия сетчатки начинает терять естественную
прозрачность и развивается процесс образования кисты. Образуется ретиношизис,
то есть происходит расщепление сетчатки и разрушение межкистных стенок.
При
ранней стадии образования ретиношизиса полностью будут отсутствовать все
клинические проявления, однако, в случае наличия запущенной стадии, у больного
может происходить снижение остроты зрения. В том случае, если у пациента
наблюдается тенденция к увеличению снижения остроты зрения, тогда для лечения
назначается фотокоагуляция либо лазер.

Начало развития заболевания происходит из
склеротической дистрофии желтого пятна у людей, которые старше 55-ти лет.
Происходит поражение двух глаз, но с небольшим промежутком. В результате роста
деструкции пигментного эпителия происходит и интенсивное прогрессирование
патологического процесса. Как правило, у больного резко снижается уровень
остроты зрения, при этом не дает желаемого лечебного эффекта проводимая
терапия.
Не зависимо от степени развития заболевания,
необходимо незамедлительно обратиться к опытному офтальмологу, как только
начнет появляться чувство дискомфорта и произойдет снижение зрения.
Диагностика
Диагностика такого глазного заболевания, как
старческая (возрастная) дистрофия сетчатки, проводится с учетом получения
данных необходимых клинических исследований. Прежде чем будет назначаться
лечение данного заболевания, врач должен установить не только причину, которая
спровоцировала начало развития дистрофии, но и вид заболевания.
Профилактика
Так как спровоцировать начало развития такого
заболевания глаз, как старческая (возрастная) дистрофия сетчатки может
неправильное питание, именно поэтому необходимо с особым вниманием следить за
собственным ежедневным рационом. Питание должно быть полноценным, и конечно,
сбалансированным, так как в организм человека должны поступать все необходимые
минералы, питательные вещества и ценные витамины.

Также, в качестве профилактических мероприятий,
рекомендуется вести здоровые образ жизни, отказаться от всех вредных привычек.
С особым вниманием необходимо следить за здоровьем своих глаз, следовательно,
есть необходимость регулярно проходить плановый осмотр у офтальмолога, чтобы
предотвратить либо начать своевременное лечение такого заболевания глаз, как
старческая либо возрастная дистрофия сетчатки глаз.
Лечение
Данное заболевание должно подвергаться лечению на
ранних стадиях, так как только в этом случае можно будет добиться полного
выздоровления. В основе лечения лежит улучшение не только процесса
кровообращения, но также и всех обменных процессов, протекающих непосредственно
в глазе.

С этой целью больному назначается прием специальных
медикаментозных препаратов, оказывающих сосудорасширяющее действие, также
прописываются и противовоспалительные средства, и конечно, витаминные
препараты. Строго запрещено пытаться начинать самостоятельное лечение, так как
правильно подобрать препараты может только опытный врач, ведь при этом будет
учитываться и характерное течение заболевания.
Для лечения старческой (возрастной) дистрофии
сетчатки могут применяться не только современные медикаментозные препараты, но
и лазерные методики, которые помогают полностью вылечить данное заболевание.
С учетом того, насколько тяжело протекает данное
заболевание, врач будет определять и методики лечения старческой дистрофии
сетчатки, а также применяемые препараты, которые направлены на проведение
укрепление поврежденной сетчатки либо на ограничение ее места разрыва.
При лечении заболевания лазером, проводится
нагревание и дальнейшее свертывание тканей (коагуляция). Благодаря
использованию современного лазера появляется уникальная возможность между
сетчаткой и сосудистой оболочкой глаза создать сращение. Именно благодаря этому
предотвращается возможный разрыв сетчатки глаза, что может повлечь за собой
серьезные проблемы со зрением. Данная методика лазерного лечения еще носит
название «точечная сварка сетчатки». В амбулаторных условиях будет проводиться
процедура лазерной коагуляции, общая продолжительность данной лечебной
процедуры колеблется от 15-ти и до 30-ти минут (в зависимости от того,
насколько тяжелое течение заболевания у пациента и будет определяться лечение).
Источник