Потерять зрение от конъюнктивита
Зимой воспаление глаз происходит гораздо чаще, чем в другие времена года. Это происходит по нескольким причинам. Во-первых, в зимние месяцы распространены вирусные и бактериальные болезни, которые часто становятся причинами вирусного конъюнктивита и других заболеваний глаз. Во-вторых, в это время у человека ослабевает иммунитет, в результате чего обостряются вирусные заболевания.
Причины вирусного конъюнктивита

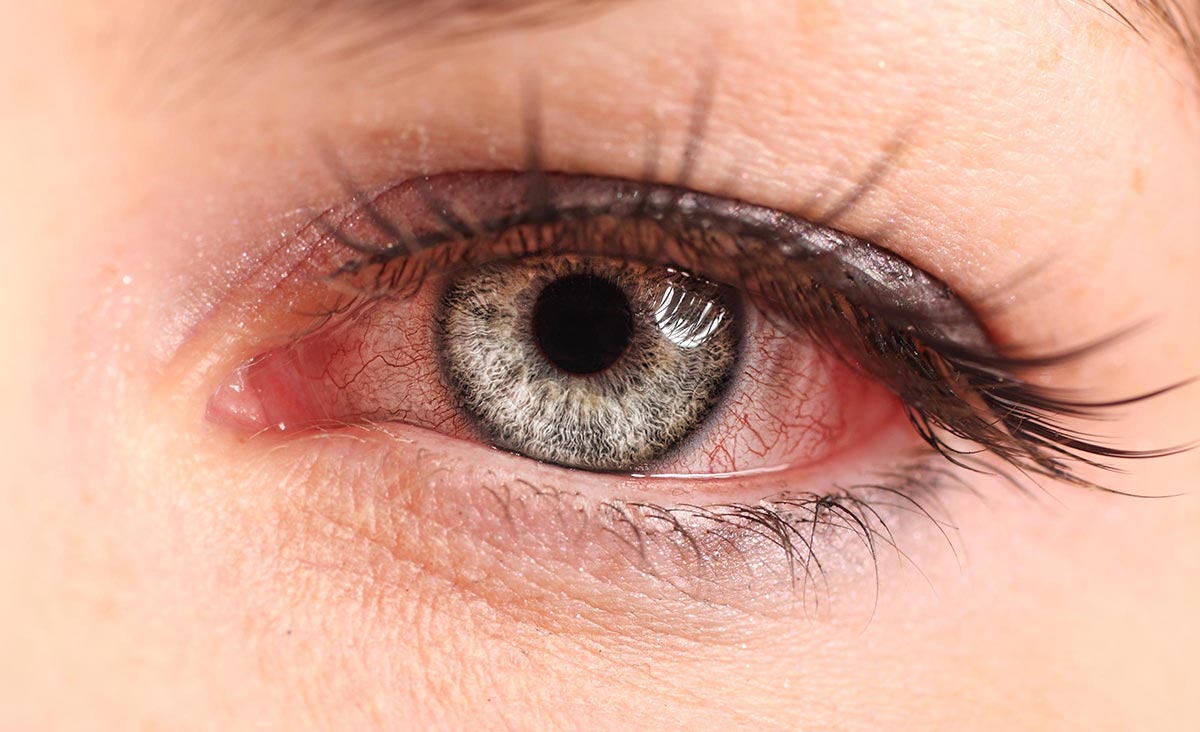
Конъюнктивит — это воспалительный процесс, протекающий в слизистой оболочке глаза. Вирусная форма болезни развивается на обоих зрительных органах сразу.
Даже если инфекция попадает в один глаз, то совсем скоро она перейдет на другой. Вирусный конъюнктивит появляется и в качестве самостоятельного заболевания (например, при попадании в организм вирусов герпеса, Коксаки, опоясывающего лишая и т.д.), и как результат вирусной инфекции, такой как краснуха, корь, грипп и ветряная оспа.
В частности, если в организм взрослого или ребенка попал аденовирус 3,4 или 7 типа, произойдет развитие острого фарингоконъюнктивита, если попал аденовирус 8 и 10 типа, то будет поставлен диагноз «эпидемический кератоконъюнктивит».
При таком заболевании, как вирусный конъюнктивит, воспалению подвергаются не только зрительные органы, но и верхние дыхательные пути.
В большинстве случае спровоцированный вирусами конъюнктивит возникает в качестве госпитальных инфекций. Контагиозность (от лат. заразный) заболевания находится на высочайшем уровне. Оно передается контактным способом, при тесном взаимодействии с больным, через руки и бытовые предметы. При этом стоит отметить, что воздушно-капельным путем таким конъюнктивитом заразиться практически невозможно.
Вирусный конъюнктивит: симптомы
Инкубационный (или другими словами латентный период) заболевания длится от 4 до 12 дней. Это значит, что симптомы развития патологии могут проявиться в течение всего этого времени: отсчет начинается с момента контакта с источником заражения.

Скрытое течение вирусного заболевания завершается возникновением следующих симптомов:
- возникновение на оболочке век фолликулов;
- раздражение нервных окончаний, увеличение сосудов слизистой оболочки, которые провоцирует покраснение тканей и выделение слез;
- появление слизистых выделений на обоих глазах;
- увеличение и болезненные ощущения в районе лимфоузлов, расположенных перед ушами;
- ощущение инородного предмета в глазу, развитие светобоязни;
- помутнение роговицы и связанное с этим снижение остроты зрения, которое нередко задерживается на срок около 2 лет с момента выздоровления от вирусного конъюнктивита.
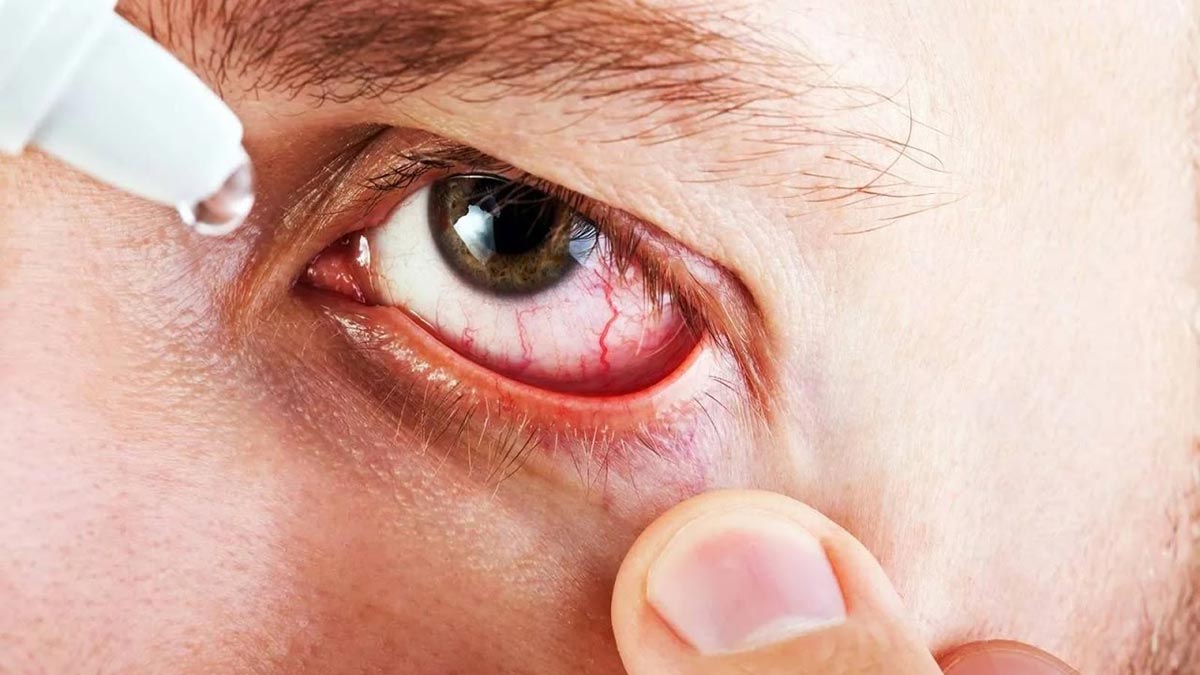
Если причиной развития вирусного конъюнктивита стала инфекция, такая как корь, краснуха или ветрянка, то главные силы стоит бросить на борьбу с данным заболеванием. Симптомы купируют посредством промывания глаз антисептическими травяными настоями и применения глазных капель с интерфероном. При этом признаки проявления конъюнктивита уходят сразу после исчезновения симптомов вирусного заболевания.
Наиболее распространенные формы вирусного конъюнктивита:
1. Герпетический конъюнктивит: данная форма заболевания развивается под воздействием вируса герпеса. Наиболее часто им заболевают дети. Болезнь протекает достаточно вяло. Процесс сопровождается возникновением герпетических пузырьков на веках. Заболевание проходит в нескольких формах:
- катаральная — незначительно выраженные симптомы и легкое течение болезни;
- фолликулярная — на коже образуются пузырьки;
- везикулярно-язвенная — появляются маленькие эрозии и язвочки.
2. Аденовирусный конъюнктивит или фарингоконъюнктивальная лихорадка. Вместе с поражением зрительных органов у пациента развивается фарингит. Заболевание проходит на фоне высокой температуры, клиническая картина дополняется покраснениями и отеками век, из глаз появляются выделения в виде прозрачной слизи. Аденовирусный конъюнктивит также имеет несколько форм, среди которых:
- катаральная — слизи выделяется немного, признаки болезни практически не проявляются;
- пленчатая — на слизистой глаз возникает тонкая пленка, удаление которой провоцирует возникновение кровоточащей поверхности;
- фолликулярная — на поверхности слизистой имеют место пузырьки разных размеров.
3. Эпидемический кератоконъюнктивит — заболевание, которое может поражать большие группы людей. Возбудитель данного заболевания — определенный вид аденовирусов. Передача инфекции происходит посредством использования личных предметов больного. Заражение также может произойти в результате контакта слизистой с немытыми руками. Также в имеют место случаи, когда распространение заболевания происходило посредством офтальмологических инструментов.
Инкубационный период длится около семи дней. Среди первичных симптомов: чувство слабости, головная боль, больной плохо спит. Также наблюдается поражение одного глаза, и только после этого болезнь распространяется на второй. Кроме того, остро ощущается такое явление, как «песок» в глазах, появляются выделения и слезотечения, отечность век, покраснение конъюнктивы, образование гноя, боль в подчелюстных лимфатических узлах, воспаление роговицы, светобоязнь и сильное снижение остроты зрения. Данные симптомы имеют место в течение двух месяцев, после чего они проходят, а зрение восстанавливается самостоятельно. При этом у пациента, переболевшего эпидемическим кератоконъюнктивитом, вырабатывается иммунитет к данному заболеванию.
Лечение вирусного конъюнктивита
Аденовирусный конъюнктивит зарождается в течение недели, развитие эпидемического кератоконъюнктивита занимает примерно 8 часов. Схема лечения недугов составляется индивидуально: она зависит от состояния пациента и статуса его иммунной системы. Обычно назначаются противовирусные препараты в форме капель и мазей, дополняется лечение интерфероном. Также прописываются поливитамины и растительные препараты, главная цель которых состоит в стимуляции иммунитета. Данные средства укрепляют защитные силы организма и тем самым ускоряют процесс выздоровления.
Снять неприятные симптомы вирусного конъюнктивита помогут глазные капли и теплые компрессы. Если воспаление носит ярко выраженный характер, можно использовать капли с кортикостероидными гормонами. Если конъюнктивит имеет герпетическую форму, стоит использовать средства, в составе которых есть ацикловир. Если же к заболеванию присоединяется вторичная инфекция, назначаются капли с антибиотиками. При грамотно подобранном лечение, течение заболевания не превышает трех недель.
Врачи-офтальмологи рекомендуют начинать лечение при возникновении первых симптомов. Использовать для этого нужно антибактериальные капли и мази для глаз, которые обладают скорым и сильным антибактериальным эффектом и приводят к гибели всех вредных микроорганизмов. В числе таких препаратов — «Флоксал». Капли стоит закапывать несколько раз в день, частота зависит от характера заболевания. Мази закладываются за веки. Перед использованием препаратов стоит удалить слизистые и гнойные выделения с помощью промывания глаз кипяченой водой.
Осложнения после вирусного конъюнктивита
Регулярные и продолжительные по времени воспаления конъюнктивы могут передаваться на остальные части глаз и становиться факторами риска развития серьезных офтальмологических заболеваний. Среди осложнений, которые влечет за собой вирусный конъюнктивит, — потеря зрения:
- близорукость (ухудшение зрения на расстоянии) и дальнозоркость (снижение остроты зрения вблизи);
- астигматизм (дефект искривления роговицы);
- косоглазие;
- синдром «сухого глаза» (симптомы: жжение, покалывание в глаза, ощущение инородного предмета, покраснение оболочки, отек век, слезоточивость и боязнь яркого света);

- катаракта (двойное или тройное видение, помутнение видимости, боль, снижение цветности зрения);
- глаукома (повышенная светочувствительность, головная боль, покраснение белков глаз, помутнение или потемнение краев поля зрения, проблемы с периферическим зрением и т.д.).
Что делать, если упало зрение после конъюнктивита
Если Вы обнаружили, что после вирусного конъюнктивита ухудшилось зрение, нужно немедленно обратиться к офтальмологу. Даже малейшие симптомы снижения остроты зрения требуют того, чтобы Вы проконсультировались со специалистом.
Офтальмолог должен провести полный осмотр зрительных органов, изучить условия Вашей работы и жизни, узнать о течении болезни. Это поможет установить истинную причину снижения остроты зрения и назначить оптимальный вариант коррекции. Если меры будут приняты своевременно, вполне возможно, что зрение удастся восстановить до значений, предшествующих заболеванию вирусным конъюнктивитом, и избежать его дальнейшей потери.
Если же специалист поймет, что потеря остроты зрения никак не связана с перенесенным конъюнктивитом, он подберет для Вас индивидуальную методику, которая позволит снять напряжение мышц глаз, вернуться к привычной жизни и предотвратить повторное возникновение болезни.

Многие не видят смысла обращаться к врачу после перенесенного вирусного конъюнктивита, если потеря остроты зрения незначительна. Они пытаются решить данную проблему с помощью народных методов или пытаются ее игнорировать. Оба способа «решения» проблемы в корне неверны. Без грамотной диагностики невозможно установить причину снижения зрения, поэтому и справиться с данной проблемой не получится. Такой метод борьбы с проблемой, как ее игнорирование, может привести к еще большим неприятностям, например, к более серьезной потере зрения.
Признаки того, что пора бить тревогу
О том, что вирусный конъюнктивит дал осложнения, говорят следующие признаки:
- в центре оболочки появилось «облачко» сероватого цвета, которое едва ли различимо при осмотре, но все таки повлияло на остроту зрения;
- появилось пятно — это более интенсивное и стойкое образование: его расположение в центре оболочки глаза значительно ухудшает зрение;
- бельмо — образование матового цвета, которое занимает большую часть роговицы и иногда прорастает сосудами: если оно находится на периферии, то зрение значительно искажается, если по центру — то зрение заменяется светоощущением.
Как правило, такое возникает, если лечение вирусного конъюнктивита было проигнорировано или подобрано неправильно, а само заболевание наложилось на микротравмы глазной оболочки.
Терапевтические методы восстановления зрения
Если роговица воспалена, проводят местное лечение посредством капель и мазей, в составе которых есть кортикостероиды. Помутнение лучше рассасывается, если применять протеолитические ферменты, которые нужно вводить под конъюнктиву. При терапии могут использоваться инстилляции растворов с рассасывающими средствами либо закладывание специальной мази в конъюнктивальный мешок.
Чтобы смягчить сформировавшиеся в результате вирусного конъюнктивита рубцы, могут назначить электрофорез с применением гидрокортизона или рассасывающих лекарств, а также ультразвуковую терапию. Кроме того, инъекции биогенных стимуляторов. Лекарственные средства и схема лечения могут быть изменены при назначении повторных курсов физиотерапии. Если помутнение возникло именно вследствие вирусного заболевания, то восстановление зрения можно доверить только грамотному специалисту.
В случаях, когда на глазу образовалось грубое бельмо и он плохо видит, лечение медикаментозным способом является неэффективным. В данном случае врач может порекомендовать провести операцию, в ходе которой вероятна полная пересадка донорской роговицы со слоем эндотелия. В последнем случае часть роговицы пациента удаляется сквозным способом. Также на роговице может быть произведена более щадящая операция, подразумевающая замену внутреннего слоя с эндотелием.
Чтобы не допустить снижения остроты зрения в результате вирусного конъюнктивита, нужно защищать глаза от травматических повреждений, соблюдать правила гигиены (в том числе при ношении контактных линз) и обращаться к специалисту при первых же симптомах возникновения вирусного заболевания.
Внимательное отношение к здоровью зрительных органов позволит предотвратить помутнение роговицы глаза и ухудшение зрения после вирусного конъюнктивита и любого другого заболевания.
Источник
1.
estelle23
[3439926597] — 10 июня 2016 г., 12:53
Запросто! Вообще конъюктивит не так уж и страшен, если не «запускать»… в вашем случае уже запущенность есть, тк за 2 недели только ухудшение… Вы что не лечили его вообще? Скорее всего офтальмолог прописал антибиотик — а это тоже не совсем гуд, но в вашем случае это скорее меньшее зло из возможных…
2.
Гость
[1975445155] — 10 июня 2016 г., 12:59
У меня упало, от капель (от конъюнктивита) зрачок расширялся, работа за компом, видимо это повлияло.
3.
Гость
[3439926597] — 10 июня 2016 г., 13:10
на состав смотреть надо… есть такие капли, которые зрачок расширяют, но они по-моему не лечебные… Я в детстве этой гадостью часто болела — она в основном из-за грязных рук/полотенец бывает… Мне глаза промывали крепким черным свежим несладким чаем + тотальная гигиена… Ну еще альбуцид капали (дешевые капли, они и сейчас продаются)… А сейчас препаратов — масса! Не волнуйтесь, это штука легко лечится. Но запускать (повторюсь) не стоит…
4.
Гость
[601884785] — 10 июня 2016 г., 13:17
Если был осмотр офтальмолога, скорее всего вам капали атропин — он нужен, чтобы хорошо просмотреть глаз. Эти капли дают временное снижение зрения, но постепенно все пройдет. Это не вредно. На это время надо снизить нагрузку на глаза.
5.
Люся
[2903571603] — 10 июня 2016 г., 13:24
estelle23
Запросто! Вообще конъюктивит не так уж и страшен, если не «запускать»… в вашем случае уже запущенность есть, тк за 2 недели только ухудшение… Вы что не лечили его вообще? Скорее всего офтальмолог прописал антибиотик — а это тоже не совсем гуд, но в вашем случае это скорее меньшее зло из возможных…
Может — ухо-горло-нос… наводит на вывод — что все связано, поэтому и врач один это лечит.. Не правда-ли??
7.
estelle23
[3439926597] — 10 июня 2016 г., 13:57
Люся, я не знаю что это за препараты. У меня конъюктивит всегда остро проходил… Это когда утром не можешь открыть глаза… Зудят, слезятся, красные… пленок куча… но надо сказать, что мне под 30, и с моей «компьютерной» работой у меня 100% зрение! Не волнуйтесь, все восстановится! Наволочки, полотенца и прочее — каждый день проглаживайте, обязательно пересмотрите косметику на предмет «годности», ну и капли конечно капайте… и все пройдет!
melnickova.sasha1 вы о чем? у человека простейшая инфекция глаз. Вызывается «на раз» грязными руками, общими полотенцами, некачественной или просроченной косметикой… иногда так проявляется аллергия…
8.
Гость
[640628634] — 10 июня 2016 г., 14:56
9.
Гость
[3749955280] — 10 июня 2016 г., 15:38
У меня был конъюктивит в детстве в 11 лет. Так вот до болезни я видела все, после зрение сразу стало -2,5 диоптрии. Но у меня есть предрасположенность к плохому зрению, все семейство в очках. Так что думаю, что конъюктивит может послужить стартовой точкой, но необязательно.
10.
Гость
[3397621525] — 10 июня 2016 г., 19:25
Люся
Две недели назад видела почти все строчки , сейчас же еле две сверху читаю. Офтальмолог просто прописала капли
11.
Виктория
[4138229296] — 5 сентября 2016 г., 21:18
Вообще да, может, более того могут вообще серьёзные проблемы быть. Поэтому важно лечиться и не применять всякие сомнительные методы. Мне окулист выписывал капли флоксал, они помогают хорошо. Курс лечения длится неделю, бросать его нельзя, у меня вот всё к концу недели прошло. Я потом даже к врачу ходила, он смотрел, что бы конъюнктивит на глаза не повлиял-всё хорошо оказалось, но кто знает, как было бы, если бы запустила это дело.
12.
Гость
[593308574] — 15 мая 2018 г., 15:09
Лично мне капли не помогают, вернее очень мало. А вот комплексный витаминный комплекс дает (извините за тавтологию) видимые улучшения! Называется MaxiVisor, посоветовала его мне подруга-фельдшер, очень хорошоя вещь, проверялась у окулиста, подняылось зрение на 2 единички.
12.
Гость
[311075841] — 13 июня 2018 г., 17:11
estelle23
Запросто! Вообще конъюктивит не так уж и страшен, если не «запускать»… в вашем случае уже запущенность есть, тк за 2 недели только ухудшение… Вы что не лечили его вообще? Скорее всего офтальмолог прописал антибиотик — а это тоже не совсем гуд, но в вашем случае это скорее меньшее зло из возможных…
13.
Гость
[4206414711] — 26 марта 2019 г., 20:26
Может. Я лечила 9 дней коньюктивит. Врач назначил более щадящие капли трех видов, ибо я беременная. Оба глаза видела 100%. На 6 день один глаз сильно покраснел и мне стало хуже видно, через выходные пришла, сильное воспаление роговицы глаза и зрение -3.75. Я просто офигела. Сейчас лечусь, довольно таки, не безопасными каплями (для моего положения). Надеюсь, зрение восстановится на втором глазу
13.
Кабачок
[574458469] — 11 декабря 2019 г., 10:56
Гость
Может. Я лечила 9 дней коньюктивит. Врач назначил более щадящие капли трех видов, ибо я беременная. Оба глаза видела 100%. На 6 день один глаз сильно покраснел и мне стало хуже видно, через выходные пришла, сильное воспаление роговицы глаза и зрение -3.75. Я просто офигела. Сейчас лечусь, довольно таки, не безопасными каплями (для моего положения). Надеюсь, зрение восстановится на втором глазу
Источник
Клещевое поражение глаз и век
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Демодекоз глаз — это клещевое поражение кожи век, ресниц, конъюнктивы представителем семейства Демодекс. Лечение заболевания требует терпения и настойчивости от врача и пациента. Лабораторная диагностика, кажущаяся простой, на первый взгляд, не всегда подтверждает наличие возбудителя. Поэтому часто основным поводом для диагноза становится клиника.

Суть демодекоза
Демодекозом называют поражение кожи, ставшее результатом жизнедеятельности микроскопических акариформных клещей — демодексов. Чаще всего возбудитель локализуется на коже лица (подбородок и носогубные складки), но вполне способен нанести вред глазам, пострадать могут кожа век и ресницы. Возникает специфический блефарит и конъюнктивит. демодекоз остро контагиозное заболевание, передающееся исключительно контактным путем. Достаточно переночевать в поезде на влажном, не продезинфицированном или плохо обработанном белье, и демодекоз гарантирован.
Демодекс — это паразит, живущий около или в устье волосяных фолликулов. Поэтому первоначально он диагностируется в области подбородка и ресниц, а затем процесс распространяется в носогубные складки и на склеры. Размеры этих паразитов колеблются от 0.16 до 0.48 мм. Питанием для клещей служат выделения сальных желез и роговые клетки кожного эпителия. В нормальных условиях демодекс не активен и паразитирует, как и все условно-патогенные микробы — латентно.
Более того, клещи на ресницах обнаружеваются у 60% населения Земли. Нормальным показателем считается если на 6 ресниц приходится 0-1 паразита. При увеличении до 3-4 диагностирую демодекоз.
Причины возникновения демодекоза
Демодекоз поражает далеко не всех. Стоит отметить, что вне человеческого организма клещ развиваться не может. Питательной средой для паразита служит природная смазка волоса — себум или косметические средства, используемые ежедневно женщинами. Клещ активизируется при снижении иммунитета, присоединении вторичной флоры, вызывающей воспаление кожи. Численность паразитов резко увеличивается, мгновенно повышается концентрация продуктов их жизнедеятельности, которые являются достаточно сильными аллергенами. Так возникает демодекоз. Именно аллергический компонент обуславливает продолжительность терапии.
Существуют определенные условия, благоприятные для размножения паразитов (внешние факторы):
- Температура: максимально активная деятельность паразитов начинается тогда, когда температура внешней среды превышает 30-40 градусов. Это условие также объясняет и сезонность заболевания: показатель заболеваемости выше в весенне-летний период. Демодекоз также может развиваться, если вы часто посещаете сауну или баню. Клещ любит тепло и влагу.
- Еще одна причина — плохая экология. Экзогенные аллергены сенсибилизируют кожу, клещ проявляет активность в уже подготовленной среде.
- Слишком долгое нахождение на солнце, фоновая радиация.
- Неблагоприятные рабочие, а также бытовые условия.
- Перенесенные операции на глазах также могут спровоцировать демодекоз из-за нарушения привычных условий его существования.
К внутренним факторам относятся:
- Ухудшение деятельности иммунной системы, обусловленное рядом перенесенных ранее заболеваний.
- Себорея и естественное повышение жирности кожи.
- Применение гормональных лекарственных препаратов. Особую роль здесь занимают гормональные мази.
- Нарушение эмоционального и психического состояния, частые стрессовые ситуации.
- Эндокринные расстройства (например, такие как сахарный диабет).
- Хронические заболевания желудочно-кишечного тракта.
- Болезни печени.
- Период беременности.
- Сбой в обменных процессах организма.
- Пренебрежение правилами личной гигиены также является одной из причин развития демодекоза.
- В период полового созревания гормональная перестройка и повышенная деятельность сальных желез может содействовать развитию болезни. Демодекоз — контагиозен. Переносчиками болезни могут невольно выступить домашние животные. Огромный риск заболевания возникает, если вы используете чужую косметику, плохо продезинфицированное белье во время путешествий (например, в отеле или в поезде). Высокая вероятность инфицирования и в случае общения с больным человеком.
Симптомы заражения демодекозом
Демодекоз век проявляется в следующих явлениях:
- сильные зуд и жжение век, обычно усиливающиеся после удаления косметики и применения ухаживающих кремов;
- ярко выраженная отечность и покраснение кожи век;
- усиленное выпадение ресниц, неправильное формирование и рост ресничного ряда, отмирание волоса;
- если воспалительный процесс проходит малоактивно, то по краям век начинается скапливание липких выделений и желтых гнойных корочек, особенно заметных после пробуждения утром;
- шелушение кожи век;
- возникновение ячменя.
В случае с демодекозным блефароконъюктивитом, симптомы следующие:
- обильное выделение слез;
- более высокая восприимчивость к свету;
- сильная сухость в глазах;
- быстрая утомляемость глаз.
При обнаружении первых симптомов болезни следует немедленно обратиться за помощью к дерматологу.
По наборам определенных показателей выделяют клинические формы демодекоза:
- себорейный;
- папулезный;
- пустулезный;
- розеацеподобный;
- смешанный;
- малосимптомный.
Каждая форма демодекоза может развиваться по-разному. Различают несколько вариантов течения:
- бессимптомный;
- малосимптомный;
- блефарит;
- эписклерит;
- кератит (краевой, поверхностный, диффузно-стромальный, иридоциклит). Кроме того, при этой болезни усиливается акне, порою появляется ячмень и прочие сопутствующие болезни. Любые признаки демодекоза неприятны, приносят человеку массу неудобств и могут дать толчок к развитию более серьезных заболеваний, если вовремя не начать лечение.
Пути инфицирования
Причиной заражения демодекозом может стать:
- домашние животные;
- постельное белье (в поездах, гостиницах и т.д.);
- чужая косметика;
- стресс;
- беременность, которая могут вызвать снижение иммунитета и изменение гормонального фона.
Важно, чаще всего данное заболевание обостряется осенью и весной.
Диагностика заболевания
Демодекоз очень легко обнаружить, а его симптомы видны невооруженным глазом. При любом из вышеперечисленных симптомов необходимо посетить врача-офтальмолога. В некоторых ситуациях, чтобы подтвердить диагноз врачу достаточно одного осмотра. Но, чтобы окончательно убедиться в точности диагностики, необходимо провести микроскопический анализ, чтобы увидеть паразитов.
Вся процедура не требует большого количества времени или специальных условий — микроскопами сейчас оснащены все офтальмологические клиники. Зачастую врач проводит анализ в присутствии пациента.
Этапы анализа:
- врач берет у больного несколько ресниц с обоих век (обычно 4);
- полученный материал он помещает на предметное стекло, на которое также добавляет небольшое количество глицерина;
- а затем под микроскопом изучает материал;
- в случае, если специалист обнаружит количество паразитов, которое превышает нормальные показатели, он назначает соответствующее лечение, устанавливает — как и чем лечить пациента.

Демодекоз глаз: лечение
Стоит сразу отметить, что в случае демодекоза самолечение является недопустимым. Только своевременное обращение к врачу и полное соблюдение всех рекомендаций, правил личной гигиены могут гарантировать выздоровление. В том случае, если лечить демодекоз век с пренебрежением, либо игнорировать его, демодекоз вполне может перерасти в хроническое заболевание и часто давай рецидивы.
Очень часто специалист направляет пациента на консультацию к коллегам:
- эндокринологам;
- дерматологам;
- гастроэнтерологам.
Эти меры помогают исключить возможность других нарушений в организме, которые могли бы спровоцировать демодекоз.
Прежде всего врач предупреждает о контагиозности заболевания.
Советы врачей при демодекозе
- отказ от косметических средств (а также утилизация средств, зараженных демодексом);
- отказ от посещения помещений с влажной средой и повышенной температурой (бани, сауны);
- полная дезинфекция всех постельных принадлежностей, предметов личной гигиены, одежды и полотенец (у больного должно быть индивидуальное полотенце);
- следует также ограничить телесные контакты с близкими, домашними питомцами.
При назначении курса врач должен учитывать и возможные осложнения. Основной целью лечения является купирование инфекции и уничтожение паразитов-возбудителей. В цели лечения также входит нормализация защитного барьера кожи, устранение обменных и гормональных расстройств.
Курс лечения
Продолжительность лечения зависит от тяжести заболевания. Поскольку лечение касается глаз, нужно быть очень осторожным с концентрацией используемых средств и ориентироваться исключительно на рекомендации врача. Курс лечения демодекоза состоит в следующем:
- приём препаратов, повышающих естественный иммунитет и комплексов витаминов и минералов;
- применение лекарственных препаратов, нормализующих деятельность пищеварительного тракта;
- профилактика появления гельминтов (в среднем, курс составляет две недели);
- применение медикаментов против аллергии (Например, Диазолин, Тавегил, Супрастин);
- обработка пораженной кожи век и ресничек (обрабатывать границы век можно с помощью ватной палочки такими препаратами, как метронидазол, либо пилокарпин: эти средства существенно снижают мышечную активность паразитов, парализовывая ее);
- если на слизистой глаза вы заметили гной, то необходимо закапать специальные глазные капли, обладающие антибактериальным действием;
- серная и ихтиоловая мазь тоже эффективны против демодекоза лица и век;
- помимо этого, пациенту назначается особая диета, которая предусматривает полное исключение тяжелой пищи, способной вызывать аллергии (рекомендуется увеличить количество овощей и фруктов в рационе).

В качестве дополнительных мер:
- при наличии синдрома «сухого глаза» для обработки век назначаются препараты, содержащие искусственную слезу;
- в случае нарушения работы желез назначается массаж век;
- обработка края века спиртосодержащими настойками и раствором димексида;
В курсе лечения врачи не рекомендуют использовать средства, в состав которых входят глюкокортикоиды. Такие препараты угнетают иммунитет, вызывая возрастание количества клещей.
Помимо лечения демодекоза глаз, крайне важно также своевременно лечить и сопутствующие заболевания, контролировать имеющиеся хронические инфекции.
Народные средства в лечении демодекоза
Несмотря на то, что применение народной терапии допускается в лечении демодекоза, все действия необходимо обсудить с лечащим врачом, чтобы не усугубить ситуацию.
Как правило, врач допускает использование следующий средств.
Отвар из полыни
В домашних условиях приготовить его очень просто. На один литр горячей воды 2 столовые ложки полыни. Доводим до кипения и затем на медленном огне варим пару минут. Даем отстояться два-три часа. Пьем шесть раз в день, даже ночью, по следующей схеме:
- Первый день: 50 мл через один час.
- Второй день: 50 мл через два часа.
- Третий и далее: 50 мл через 3 часа.
Это позволит вам избавиться от клеща, а также улучшить работу кишечника.
Это средство из полыни нужно готовить каждый день, его нельзя долго хранить. Если оно кажется горьким — можно добавить в него мед.
Компресс
Компрессы делаются из алоэ, ежедневно, тампоны меняют каждые 10 минут.
Настойка
- Настойка из календулы или средства, содержащие салициловую кислоту. Наносите их на места, откуда растут реснички.
- Настойка из дубовой коры. Смешайте 1 чайную ложку коры и 1 столовую ложку воды. Доводите до кипения и варите пять минут. Затем точно так же прикладывайте к зоне, где растут ресницы.
Массаж
Речь идет о массаже век. Перед компрессом хорошо помассируйте веки в течение 10 минут.
Посмотрите видео о массаже век, который вы можете сделать самостоятельно:
Хорошим средством будет умывание дегтярным мылом.
Демодекоз — заболевание, вызванное чрезмерной активностью паразитов. Чтобы снизить риск возникновения болезни необходимо следить за иммунитетом, соблюдать гигиену, а при любом симптоме незамедлительно обращаться за медицинской помощью к дерматологу или офтальмологу.
Вам будет это интересно:
Источник


