Поражение сетчатки воспалительного характера

Сетчатка — это тончайшая внутренняя оболочка глаза, прилежащая на всем своем протяжении с внутренней стороны к стекловидному телу, а с наружной — к сосудистой оболочке глазного яблока. Сетчатка отвечает за восприятие изображения и обладает чувствительностью к свету.
Подробно о том, как устроена сетчатка.
Основные заболевания сетчатки
- Ангиопатия сетчатки;
- отслоение сетчатки;
- дистрофия сетчатки;
- диабетическая ретинопатия;
- разрыв сетчатки;
- дегенерация сетчатки;
- макулодистрофия и макулярная дегенерация;
- ретинит;
- гипертоническая ретинопатия;
- опухоль сетчатки;
- кровоизлияние в сетчатку.
Патологии сетчатки могут возникнуть при различных общих и системных заболеваниях — гипертонической болезни, сахарном диабете, заболевании почек и надпочечников, а также при травмах глаза, черепно-мозговых травмах. Некоторые инфекционные заболевания (грипп и др.) могут осложняться заболеваниями сетчатки.
Основные «группы риска»
- Люди со средней и высокой степенями близорукости;
- беременные женщины;
- пожилые люди с сахарным диабетом.
Начальные стадии развития заболевания могут и не сопровождаться никакими симптомами, поэтому если вы находитесь в группе риска, обязательно пройдите диагностику зрения на современном оборудовании. Такое обследование достоверно выявит, нуждаетесь ли вы в лечении. Не откладывайте операцию, если вам ее назначили, надолго. До хирургического вмешательства нужно всячески защищать глаз от возможных повреждений.
При обнаружении заболеваний сетчатки дистрофического характера, с ее истончением и разрывом на периферии, проводят ее укрепление с помощью лазера. В противном случае любое достаточно сильное напряжение может привести к отслойке, требующей немедленного хирургического вмешательства. Лучше предупредить подобную ситуацию. Тем более, что отслойка может произойти тогда, когда невозможно срочное оказание квалифицированной офтальмологической помощи (на даче, в поездке и т. п.)
Воспалительное заболевание сетчатки — ретинит

Ретинит — воспалительное заболевание сетчатки, которое может быть как односторонним, так и двусторонним. Это воспалительное заболевание сетчатки может быть как инфекционного, так и токсико-аллергического характера. Ретинит может возникать из-за ряда инфекционных заболеваний. Например таких, как: СПИД, сифилис, вирусные и гнойные инфекции и т. д.
Симптомы ретинита зависят от локализации процесса на сетчатке. Но основной из них — это снижение остроты зрения и изменение поля зрения. Бывают случаи, что поражение сетчатки сначала ограничивается небольшими участками, которые затем увеличиваются, приводя к прогрессирующей потере зрения. Лечение ретинита проводится медикаментозно.
Кровоизлияние в сетчатку

Кровоизлияния в сетчатку чаще относятся к сосудистым заболеваниям и приводят к понижению остроты зрения, отслойке сетчатки, вторичной глаукоме, дистрофии сетчатки и другим заболеваниям.
Причины кровоизлияния в сетчатку могут быть связаны с уплотнением сосудов в пожилом возрасте, вследствие тромбоза (закупорки) центральной вены сетчатки или одной из ее ветвей. Также кровоизлияние в сетчатку может быть вызвано сахарным диабетом, пороками сердца, болезнями крови, ожогами кожи, ушибами и т. д.
Отслоение сетчатки

Отслойка сетчатки — отделение сетчатой оболочки глаза от сосудистой. При разрыве сетчатки внутриглазная жидкость проникает под нее и отслаивает от сосудистой оболочки. Если произошла отслойка сетчатки, нужно немедленно обратиться к врачу, так как промедление может грозить слепотой.
Обычно при отслойке сетчатки проводят хирургическое лечение. Это может быть экстрасклеральное балонирование или пломбирование (цель такого лечения — добиться прилегания сетчатки к сосудистой оболочке), затем проводится лазерная коагуляция и витрэктомия (применяется для удаления из стекловидного тела рубцов, крови). Хирургические методы лечения обычно требуют ограничения зрительной работы, физической активности.
Подробнее о лечении отслоения сетчатки.
Опухоль сетчатки

Опухоли сетчатки — это новообразования сетчатки, которые бывают злокачественными и доброкачественными. Чаще всего опухоли развиваются в детском возрасте: в первые месяцы жизни в 20% случаях, в первые годы в 55%. У 25% больных процесс поражает оба глаза. Из опухолей сетчатки наиболее часто встречаются глиомы, образующиеся из наружного слоя оболочки сетчатки.
На ранних стадиях происходит утолщение сетчатки и установить это можно только при осмотре глазного дна и УЗИ глаза. Через некоторое время опухоль занимает большую часть глаза. Вследствие развития опухоли глазное яблоко выпячивается и ограничивается его подвижность. Зрение пропадает.
Возникновение заболевания имеет определенную наследственную связь по неправильному доминантному типу.
Лечить опухоли сетчатки необходимо как можно скорее и в специализированных офтальмологических отделениях больниц. Если откладывать лечение, то это может привести к необратимым последствиям. Из современных методик при опухоли сетчатки наиболее эффективны низкотемпературная (криогенная) терапия и фотокоагуляция. Хирургические методы лечения имеют органосохраняющую направленность.
Дистрофия сетчатки

Дистрофия сетчатки обычно вызывается нарушениями в сосудистой системе глаза. Страдают от нее в основном пожилые люди, зрение которых постепенно ухудшается. Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличен размер глазного яблока, и сетчатка, выстилающая его заднюю поверхность, растягивается, что ведет к дистрофии.
Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям), происходит при помощи аргонового лазера. Основная цель этого лечения — укрепление, а в случае отслойки сетчатки — послеоперационное ограничение разрыва сетчатки.
Принцип лечения основан на том, что лазерное воздействие ведет к резкому повышению температуры, что вызывает коагуляцию (свертывание) ткани. Благодаря этому операция проходит бескровно. Лазер обладает очень высокой точностью и используется для создания сращений между сетчатой и сосудистой оболочкой глаза (т. е. укрепления сетчатки).
Подробнее о лазерной коагуляции сетчатки.
Возрастная макулярная дегенерация (ВМД)
Наиболее часто встречающаяся причина потери зрения у людей старше 50 лет. При ВДМ поражается центральная часть сетчатки – так называемое желтое пятно.
Основными факторами риска развития ВМД являются:
- возраст старше 50 лет;
- сердечно-сосудистые заболевания (атеросклероз, гипертоническая болезнь);
- генетическая предрасположенность;
- пол (чаще встречается у женщин).
На начальных стадиях заболевание протекает незаметно для пациента и может быть выявлено только на приеме у офтальмолога. При прогрессировании ВДМ и переходе ее в так называемую неоваскулярную форму больной может отмечать снижение зрения, ощущение искривление линий, затуманенные и исчезающие участки. При проявлении этих симптомов необходима срочная консультация врача.
В настоящее время наиболее эффективным методом лечения ВМД является интравитреальные (т. е внутрь глаза) введение ЛУЦЕНТИСА и ЭЙЛЕА — препаратов, блокирующих рост новых сосудов под сетчаткой. Эти препараты позволяют не только сохранить, но и улучшить зрение больного с ВМД. Также к методам лечения ВМД относятся лазеркоагуляция сетчатки и фотодинамическая терапия.
Подробнее о лечении возрастной макулярной дегенерации сетчатки.
Диабетическая ретинопатия
При диабете поражаются сосуды сетчатки, что приводит к нарушению обеспечения тканей кислородом и развитию диабетической ретинопатии.
Диабетическая ретинопатия обычно развивается через 5-10 лет после начала заболевания сахарным диабетом. При сахарном диабете I типа (инсулинозависимом) диабетическая ретонопатия протекает бурно и достаточно быстро возникает пролиферативная диабетическая ретинопатия. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и вызывают кровоизлияния в нем, а также усиливают процессы рубцевания в стекловидном теле и может быть причиной развития отслоения сетчатки.
При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению центрального зрения.
Еще одной формой диабетической ретинопатии является фоновая ретинопатия сетчатки, при которой патологические изменения происходят только в сетчатке глаза. Вследствие нарушения в области капиллярных сосудов сетчатки происходят небольшие кровоизлияния, отложения продуктов обмена веществ, а также отеки сетчатки. Эта форма поражает прежде всего пожилых диабетиков и в перспективе ведет к постепенному ухудшению зрения.
Методы лечения диабетической ретинопатии:
- лазерокоагуляция сетчатки;
- интравитреальные или внутриглазное введение препаратов Луцентис, Эйлеа;
- операция — витрэктомия.
Разрыв сетчатки
Разрывы в сетчатке возникают чаще всего у близоруких людей вследствие механического натяжения патологически измененного стекловидного тела. Пациенты отмечают при этом черные нити перед пораженным глазом, а также световые вспышки. Прежде всего начинает отслаиваться край разрыва в сетчатке, позднее это приводит к отслойке сетчатки.
Для устранения этого на стадии отверстий или разрывов участки здоровой сетчатки закрепляются с помощью лазеркоагуляции. В точках коагуляции сетчатки происходит рубцевание. Вследствие этого возникает прочная связь сетчатки с сосудистой оболочкой глаза. Методика коагуляции заключается в нанесении 2-3 рядов коагулятов вокруг отверстия или разрыва.
Ангиопатия сетчатки
Ангиопатия — это поражение кровеносных сосудов, причиной которого чаще всего являются общие заболевания (вегето-сосудистая дистония, гипертония, сахарный диабет и др.) Чаще всего ангиопатия вызвана поражениями кровеносных сосудов и выражается спазмами и парезами сосудов.
Также среди проблем, которые могут возникнуть с сетчаткой, выделяются травмы, ожоги, отек сетчатки. Такое состояние крайне опасно и может стать причиной слабовидения и слепоты.
Источник
Патологические
состояния сетчатки весьма многообразны:
поражения воспалительного характера
(ретиниты); воспалительные изменения
сосудов сетчатки (васкулиты), среди
которых различают воспаление вен
(флебиты) и воспаление артерий (артерииты).
Из-за интимного контакта сосудов и ткани
сетчатки можно наблюдать сочетанное
поражение сосудов и самой ткани сетчатки
(ретиноваскулиты); дистрофические
изменения; факоматозы; отслойку сетчатки;
аномалии развития сетчатки; острые
нарушения кровообращения в сосудах
сетчатки; изменения сосудов и ткани
сетчатки, обусловленные сердечнососудистой,
эндокринной и другой общей патологией
организма; новообразования.
Основные
жалобы больных с патологией сетчатки
сводятся к снижению центрального
зрения, изменению поля зрения (сужение
периферических границ, выпадение
отдельных участков поля зрения –
скотомы), нарушению цветового зрения,
снижению темновой адаптации. Характер
и степень перечисленных симптомов
зависят от локализации и распространенности
патологического процесса. Сетчатка не
имеет чувствительной иннервации, поэтому
поражения ее не вызывают никаких
болевых ощущений.
Большая
практическая ценность для ранней и
дифференциальной диагностики патологии
сетчатки принадлежит специальным
методам исследования, таким, как:
флюоресцентная ангиография;
электрофизиологические исследования
(ЭФИ), к которым относятся электроретинография,
электроокулография и регистрация
зрительных вызванных потенциалов коры
головного мозга; сканирующая лазерная
офтальмоскопия; оптическая когерентная
томография; доплерография, с помощью
которых можно выявить патологические
состояния сетчатки, ее сосудов и
пигментного эпителия еще до появления
офтальмоскопически видимых изменений.
Все
разнообразие офтальмоскопических
симптомов складывается из следующих
элементов: l)
нарушения прозрачности сетчатки
вследствие локального или диффузного
отека, инфильтрации либо экссудации;
2) появления пигментных отложений;
3) изменения калибра, хода и стенок
сосудов; 4) наличие разной величины,
формы и распространенности кровоизлияний.
Поражения сетчатки воспалительного характера
Воспалительные
процессы в сетчатке (собственно ретиниты)
могут развиваться на фоне общих
инфекционных заболеваний (туберкулез,
сифилис, токсоплазмоз, ревматизм) либо
при наличии в организме гнойных очагов.
Из-за тесного контакта сетчатки и
сосудистой оболочки воспалительный
процесс в них не протекает изолированно.
Начавшийся как ретинит, он очень быстро
захватывает также сосудистую оболочку,
и наоборот, поэтому в большинстве случаев
наблюдаются так называемые хориоретиниты.
Метастатические
ретиниты возникают
при занесении током крови микроорганизмов
из какого-либо гнойного очага.
Преимущественно в центральных отделах
глазного дна появляется ограниченный
с нечеткими контурами желтовато-белый
очаг, обусловленный клеточной
инфильтрацией.
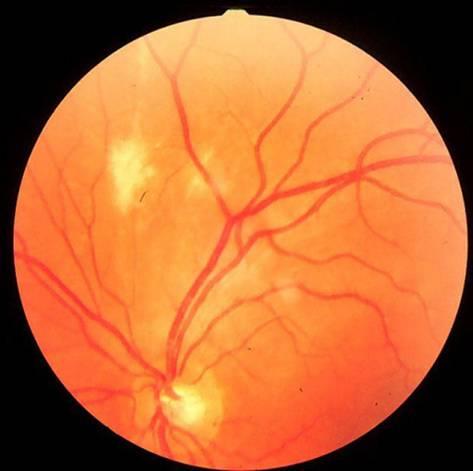
Метастатический
хориоретинит
Очаг
возвышается над сетчаткой. Экссудация
распространяется в стекловидное тело,
о чем свидетельствует его помутнение
вблизи очага.
Во
внутренних и средних слоях сетчатки
вокруг очага видны штриховидные и
точечные экстравазаты. Если очаг
находится в непосредственной близости
к диску зрительного нерва, возможно
вовлечение его в процесс.
Показана
противовоспалительная и рассасывающая
терапия.
Центральный
серозный хориоретинит большинство
авторов расценивают как полиэтиологическое
заболевание, которое обусловлено
разнообразными инфекционными,
аллергическими, токсическими и сосудистыми
факторами. В патогенезе этого процесса
ведущая роль принадлежит дефектам в
базальной пластинке и вазомоторным
расстройствам, следствием чего является
патологическая проницаемость не только
капилляров сетчатой и сосудистой
оболочек, но и отдельных участков
мембраны Бруха.
Начало
заболевания характеризуется затуманиванием
зрения, которое через несколько дней
сменяется появлением темного пятна
перед глазом. Нередко наблюдаются
фотопсия и метаморфопсия, а также
макропсия или микропсия. Снижение
остроты зрения варьирует от десятых до
сотых долей единицы. Могут обнаруживаться
транзиторная гиперметропия, центральная
скотома, нарушение цветоощущения.
При
офтальмоскопии в первой
стадии
(рисунок 13.1) заболевания в макулярной
области отмечается очаг помутнения
сетчатки округлой или овальной формы
размером от 0,5 до 2-х диаметров диска.

Рис.
13.1 – Ретинит, стадия инфильтрации
Степень
помутнения может быть различной – от
едва уловимой до интенсивно серой.
Очаг не всегда локализуется в фовеальной
зоне, его расположение может быть
эксцентричным, парамакулярным.
Через
несколько дней или месяцев заболевание
переходит во
вторую стадию,
которая именуется стадией преципитатов.
В этот период острота зрения постепенно
повышается, но относительная скотома
еще сохраняется. На глазном дне помутнение
сетчатки рассасывается, остаются лишь
бело-серые мелкоточечные очажки –
преципитаты.
В
третьей стадии
центральная скотома и явления метаморфопсии
исчезают. Острота зрения обычно
восстанавливается. Отек сетчатки и
преципитаты могут рассасываться
бесследно, но чаще остается диспигментация.
Макулярная область приобретает крапчатый
рисунок за счет мелких пигментных
глыбок, желтоватых плоских очажков
и мелких участков обесцвечивания
пигментного эпителия (рисунок 13.2).
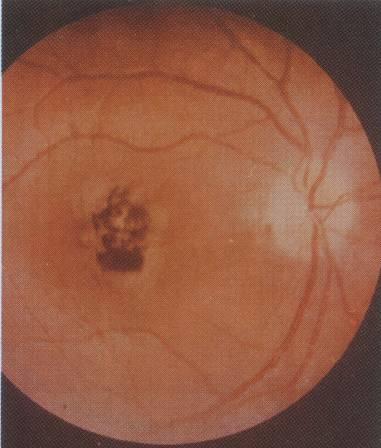
Рис.
13.2 – Старые хориоретинальные очаги
Процесс
поражает один или оба глаза, нередко
рецидивирует, поэтому прогноз далеко
не всегда благоприятный. В этих случаях
специальные методы исследования –
биомикроскопия, офтальмохромоскопия
и флюоресцентная ангиография (рисунок
13.3) – помогают выявить дополнительные
признаки, характерные для этого
заболевания, и провести дифференциальную
диагностику с ретробульбарным невритом,
юношеской дистрофией желтого пятна и
другими заболеваниями.

Рис.
13.3 –«Флюоресцентный флаг» при центральном
серозном хориоретините
Лечениецентрального
серозного хориоретинита должно быть
комплексным с обязательным учетом
этиологии процесса. Патогенетическим
лечением является блокада дефектов
базальной пластинки методом лазеркоагуляции.
Во всех случаях следует применять
ангитопротекторы, антиоксиданты,
ингибиторы простагландинов, кортикостероиды
в виде ретробульбарных инъекций.
Перифлебит
Илза
Заболевание
проявляется в виде рецидивирующих
кровоизлияний в стекловидное тело.
Возникает в молодом возрасте, чаще на
одном глазу, начинается внезапно с
резкого снижения остроты зрения. При
офтальмоскопии обнаруживаются различные
формы проявлений. В ранних стадиях
заболевания возникают извитость и
расширение вен, неравномерность их
калибра. Местами вены прерываются
мелкими или более крупными ретинальными
кровоизлияниями и плазморрагиями.
Постоянной находкой являются микроаневризмы
сосудов, что сближает это заболевание
с наружным экссудативным ретинитом
Коатса.
Нередко
процесс начинается с перифлебита, в
результате которого происходят
рецидивирующие кровоизлияния в сетчатку
и стекловидное тело (рисунок 13.4).

Рис.
13.4 – Перифлебит (болезнь Илза)
Зрение
резко снижается. Рецидивы кровоизлияний
с ремиссиями – едва ли не самый
характерный признак болезни Илза. Среди
различных причин возникновения болезни
Илза придают значение поражению
капилляров и их облитерации на периферии
сетчатки, хотя в процесс могут вовлекаться
более крупные ветви центральной вены
сетчатки.
Многие
авторы болезнь Илза связывают с
туберкулезным процессом, эндокринными
расстройствами, вирусными инфекциями.
Находят связь изменений капилляров с
токсоплазмозом.
Для
установления этиологии данного
заболевания следует проводить
всесторонние исследования. При всех
обстоятельствах, независимо от этиологии
процесса, необходимо назначать
симптоматическое лечение в виде
витаминотерапии, тканевых препаратов,
кортикостероидов, ультразвуковое
лечение; рекомендуется также
диатермокоагуляция и криопексия. Получил
распространение метод лазеркоагуляции
пораженных сосудов для предупреждения
кровотечений, а также облучение зон
кровоизлияний с целью их рассасывания.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


