Помутнение трансплантата роговицы после кератопластики
Усубов Э.Л., Зайнетдинов А.Ф., Хикматуллин Р.И.
Пересадка роговицы является одним из важнейших средств борьбы со слепотой при различных заболеваниях и бельмах роговицы [1]. Сквозная кератопластика является одной из наиболее успешных и часто выполняемых процедур трансплантации. Частота прозрачного приживления трансплантата через 10 лет после операции варьирует от 59 до 80% [2, 3]. Среди наиболее частых причин помутнения трансплантата и неудовлетворительного результата сквозной кератопластики выделяют его болезнь вследствие иммунной реакции на чужеродную (донорскую) ткань [4].
Случаи помутнения трансплантата, по данным литературы, отмечаются в 2,3–65% в зависимости от факторов риска (исходного состояния роговицы донора и реципиента, в частности, от наличия или отсутствия неоваскуляризации, плохой адаптации краёв трансплантата, травмы, наносимой трансплантату в момент его иссечения и др.) [5, 6]. При этом причиной помутнения кератотрансплантата помимо интра- и послеоперационных осложнений или возможной послеоперационной иммунной реакции может служить и нестабильность прероговичной слезной плёнки.
Известно, что у реципиентов с кератоконусом и некоторыми формами дистрофии роговицы при отсутствии неоваскуляризации частота прозрачного приживления трансплантата после кератопластики составляет более 90%, что демонстрирует иммунную привилегию роговой оболочки глаза. В то же время у пациентов из «группы высокого риска», например при васкуляризированных послеожоговых бельмах, вероятность неблагоприятного исхода аллотрансплантации роговицы резко повышается и может достигать 70% [7].
Ниже представлен случай успешного лечения болезни роговичного трансплантата после сквозной кератопластики, выполненной при кератоконусе, путём применения комплексной иммуносупрессивной, противовоспалительной и слёзозаместительной терапии.
В Уфимский НИИ глазных болезней обратился пациент С., 23 лет, с жалобами на низкое зрение и трудность подбора очковой коррекции. Из анамнеза: постепенное ухудшение зрения пациент отмечает в течение 6 последних лет. Впервые кератоконус обоих глаз был установлен в 2010 году. В последующие годы какое-либо лечение пациент не получал.
Острота зрения: OD – 0,01, не корригирует; OS – 0,1 с коррекцией sph -1,0 D cyl -5,0 D ax 80=0,5.
Больному было проведено обследование, включающее биомикроскопию, тонометрию, кератотопографию (ORB-scan Nidek, Япония), оптическую когерентную томографию переднего отрезка глаза (DRI OCT Triton, Topcon, Япония).
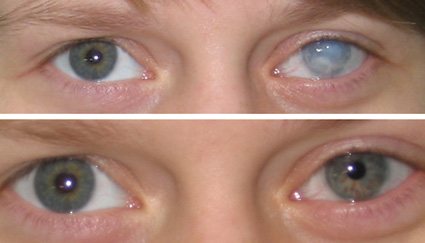
Объективно: правый глаз спокойный, роговица прозрачная, в нижнем её сегменте визуализируется кольцо Флейшера, выявляются единичные нервные волокна, стрии Фогта, оптический срез её истончён преимущественно в нижнем секторе. Имеется выпячивание роговицы в виде конуса (рис. 1). Передняя камера глубокая, не совсем равномерная, хрусталик прозрачный. Глазное дно без видимой патологии.
При оптической когерентной томографии (ОКТ) переднего отрезка правого глаза визуализировалась элевация задней поверхности роговицы, толщина которой в центре составила 339 мкм (рис. 2).
Кератотопограмма правого глаза пациента представлена ниже (рис. 3).
Пациенту установлен диагноз: OD – кератоконус IV стадии. OS – кератоконус II стадии. На состоявшемся консилиуме пациенту рекомендована сквозная субтотальная кератопластика (СКП) с использованием консервированного донорского материала, которая и была выполнена под общим наркозом (использовали трансплантат диаметром 8 мм).
Течение раннего послеоперационного периода происходило без осложнений. В первые дни были отмечены умеренный отёк трансплантата, складки десцеметовой оболочки, состоятельные роговичные швы. Влага передней камеры прозрачная, реакция зрачка на свет живая. После операции пациент получал традиционное местное (Ципромед 0,3% 4 раза в день) и системное (внутримышечно цефтриаксон 1,0 2 раза в день) антибактериальное, противовоспалительное и иммуносупрессивное лечение (дексаметазон 0,4% под конъюнктиву и внутривенно капельно по убывающей схеме).
При выписке из стационара на 8-е сутки: глаз спокойный, трансплантат прозрачный, эпителизирован, хорошо адаптирован узловыми швами (16) (рис. 4). Острота зрения правого глаза улучшилась до 0,08 (не корригирует). Внутриглазное давление – пальпаторно в норме.
Пациент выписан из стационара на долечивание по месту жительства. Назначено лечение: Sol. Dexamethasoni 0,1% по убывающей схеме (4–3–2–1 в течение 3 месяцев), Sol. Ciprofloxacini 0,3% 4 раза в день (в течение 14 дней), Ung. Dexpanthenoli 5% – 1 месяц.
При осмотре пациента через 3 месяца отмечалась положительная динамика: оперированный глаз был спокойным, трансплантат прозрачным, признаков кератоэктазии не выявлялось, роговичные швы состоятельные (рис. 5). Острота зрения OD – 0,1 (не корригирует). Внутриглазное давление – 18 мм рт.ст. (на пневмотонометре).
Через 6 месяцев после операции пациент самостоятельно обратился в Уф НИИ ГБ с жалобами на покраснение, снижение зрения, слёзотечение, светобоязнь, чувство инородного тела в оперированном правом глазу после перенесённого ОРВИ. Объективно: глаз умеренно раздражён, роговичный шов на 23 часах ослаблен (несостоятельный шов был удалён), явления эпителиопатии в верхнем секторе. Визуализировалось частичное помутнение трансплантата, преимущественно в нижнем секторе, зрачок круглой формы по центру (рис. 6). Острота зрения OD – 0,05 (не корригирует). Внутриглазное давление – 17 мм рт.ст. (на пневмотонометре).
Реакция со стороны пересаженной роговицы была расценена как «болезнь трансплантата». В связи с этим было проведено местное и системное лечение стероидами (дексаметазон 0,4% под конъюнктиву и внутривенно капельно) и рекомендованы в течение 3 месяцев инстилляции Sol. Ciclosporini 0,05% 2 раза в день, Sol. Dexamethasoni 0,1% по убывающей схеме (4–3–2–1) в течение 2 месяцев, с профилактической целью Sol. Oftalmoferoni по 1 капле 3–4 раза в день в течение 2 недель и бесконсервантный 3% раствор трегалозы 3 раза в день – 1 месяц.
Последующее динамическое наблюдение пациента осуществлялось на протяжении года и показало положительную динамику лечения. При осмотре уже через 2 недели правый глаз успокоился, отделяемое в конъюнктивальной полости отсутствовало, трансплантат был прозрачный, эпителизация его полная, слёзная плёнка стабильная.
Через 9 месяцев частично были удалены роговичные швы (рис. 7). Острота зрения OD при последнем визите больного – 0,5 (не корригирует). Внутриглазное давление – 18 мм рт.ст. (на пневмотонометре).
Одним из самых сложных вопросов трансплантологии является послеоперационное ведение пациентов после кератопластики. Общепризнано, что в развитии реакции болезни донорского кератотрансплантата ключевую роль играет иммунологический конфликт донора и реципиента, в связи с чем необходима инстилляция растворов препаратов с иммуносупрессивным действием. Среди данных лекарств наиболее доступными и достаточно эффективными являются глюкокортикостероиды, безопасное применение которых возможно лишь при условии полной эпителизации роговицы.
В работе Т.Г. Балаян (2008) показано, что применение после операции адекватной иммуносупрессивной терапии, сочетающей применение циклоспорина А и глюкокортикоидов, более чем в 2 раза увеличивает вероятность прозрачного приживления донорской роговицы по сравнению с местным применением только стероидов [8].
Таким образом, адекватная схема комплексной (иммуносупрессивной, противовоспалительной и слёзозаместительной) терапии при болезни трансплантата после сквозной кератопластики у больного с кератоконусом позволила добиться восстановления прозрачности пересаженной роговицы и повышения остроты зрения.
Страница источника: 114-117
Источник
Сквозная кератопластика включает удаление пораженной собственной роговицы и замещение ее на донорскую. На сегодняшний день трансплантация роговицы — одна из самых успешных операций в трансплантологии. Успех сквозной кератопластики зависит от первоначального заболевания роговицы хозяина.
Показания
Оптические
Улучшение зрения.
Структурные
Восстановление структурной целостности глаза.
Терапевтические
Обычно проводится в целях удаления инфицированной и/или перфорированной роговичной ткани при отсутствии эффекта от терапевтического лечения.
Боль
Облегчение боли при хронической буллезной кератопатии.
Косметические
Восстановление внешнего вида глаза.
Наиболее частым показанием для сквозной кератопластики служат афакичная и псевдофакичная буллезная кератопатия, рекератопластика (повторная кератопластика), кератоконус, дистрофии роговицы, а также рубцовые изменения и помутнения роговицы после инфекций и грамм.
Донорский материал
Противопоказания для использования донорской роговицы.
• Смерть по неизвестной причине.
• Смерть от заболеваний центральной нервной системы неизвестной этиологии.
• Инфекции центральной нервной системы (болезнь Крейцфельда-Якоба, подострый склерозирующий панэнцефалит, прогрессирующая мультифокальная лейкоэнцефалопатия).
• Системные инфекции (ВИЧ, вирусные гепатиты, сепсис, цитомегаловирусная инфекция).
• Синдром Рея.
• Лимфома и лейкемия.
Неблагоприятные прогностические факторы
• Выраженная глубокая (стромальная) васкуляризация.
• Предшествующая реакция отторжения трансплантата.
• Сниженная чувствительность роговицы (герпетический кератит).
• Детский возраст пациента.
• Активные увеиты.
• Выраженные передние синехии.
• Некомпенсированная глаукома.
• Активная роговичная или внутриглазная инфекция.
• Выраженный синдром сухого глаза.
• Воспаление, рубцевание, кератинизация поверхности глазного яблока.
• Выраженная недостаточность лимбальных стволовых клеток.
• Крайняя степень истончения или неравномерность роговицы в предполагаемом месте соединения собственного ободка роговицы и донорского трансплантата.
• Нарушение нормального смыкания век: заворот век, выворот век, обнажение поверхности глазного яблока («экспозиция»).
Хирургическая техника
Анестезия
Местная или общая.
Подготовка оперируемого глаза
Часто использование кольца Флиринга помогает стабилизировать глазное яблоко.
Определение размера трансплантата
Обычно размер трансплантата варьирует от 7,25 до 8,5 мм.
Трепанация донорской роговицы
Обычно производится с использованием метода заднего эндотелиального трепанирования (панчем). Как правило, используется трепан на 0,25-0,5 мм больше, чем для трепанирования роговицы реципиента.
Вырезание роговицы рециниента
Трепанацию «собственной» роговицы производят с использованием ручного трепана (трепан Векка) либо вакуумным трепаном (трепан Баррона или Ханна). Вначале трепаном производят несквозную трепанацию роговицы, далее углубляют разрез и «входят» в переднюю камеру лезвием, затем производят вырезание роговицы с помощью роговичных ножниц.
Ушивание раны
Используются различные методы, включающие наложение узловых швов, непрерывного шва, двойного непрерывного или их комбинации. Обычно используют нейлон 10.0 (рис. 10-2, А-В).
Послеоперационное лечение
Инсталляции глюкокортикоидов и антибиотиков.
Комбинированные операции (процедуры)
При наличии показаний сквозную кератопластику комбинируют со следущими процедурами.
• Экстракция катаракты с имплантацией интраокулярной линзы (тройная процедура).
• Передняя витрэктомия с имплантацией ИОЛ.
• Замена переднекамерной ИОЛ на заднекамерную со склеральной фиксацией.
• Имплантация дренажа или трабекулэктомия.
• Задняя витрэктомия с использованием временного кератопротеза.
Осложнения
Интраоперационные
• Эксцентрическая, смещенная относительно оси (под углом) или неравномерная трепанация роговицы реципиента.
• Повреждение радужки или хрусталика.
• Экспульсивная геморрагия.
• Выпадение стекловидного тела.
Постоперационные
• Эндофтальмит (рис. 10-2, Г).
• Глаукома.
• Отслойка сетчатки.
• Катаракта.
• Кистозный отек сетчатки.
Угрожающие трансплантату
• Первичное отторжение: повреждение эндотелия во время операции, низкое качество донорского материала (рис. 10-2, Д).
• Фильтрация переднекамерной влаги сквозь рану (рис. 10-2, Е).
• Персистирующий эпителиальный дефект (рис. 10-2, Ж).
• Плоская передняя камера (обычно наблюдается при фильтрации влаги из раны или закрытоугольной глаукоме).
• Иммунологическое отторжение.
• Инфекционный кератит, абсцесс шва (рис. 10-2, 3).
• Рецидив заболевания: дистрофии, инфекция.
• Врастание эпителия и ретрокорнеальная фиброзная мембрана (рис. 10-2, И).
• Контакт стекловидного тела с задней поверхностью трансплантата.

Рис. 10-2. Роговичный трансплантат. А — прозрачное приживление трансплантата 6 нед после сквозной кератопластики по поводу постгерпетических рубцовых изменений роговицы. Наложено 16 узловых швов; Б — прозрачный роговичный трансплантат после сквозной пересадки роговицы, экстракции катаракты и имплантации заднекамерной ИОЛ, проведенных по поводу дистрофии Фукса и катаракты. Наложено 12 узловых швов и 12 стежков непрерывного шва (10.0 нейлон).

Рис. 10-2. Продолжение. В — квадратный роговичный трансплантат. Операция была проведена доктором Кастровьехо в Нью-Йорке 40 лет назад. Трансплантат прозрачен, несмотря на то что развивается катаракта; Г — осложнение после трансплантации роговицы — ранний эндофтальмит, 10 дней после трансплантации роговицы, развилось тяжелое интраокулярное воспаление с выпадением фибрина в переднюю камеру и гипопиона внизу в зоне смыкания ободка реципиента и донорского трансплантата. Заподозрили эндофтальмит. Посев со стекловидного тела выявил рост Stafiococcus epidermidis. На фоне лечения антибиотиками отмечалась положительная динамика.

Рис. 10-2. Продолжение. Д — осложнение после трансплантации роговицы — первичное отторжение трансплантата. Выраженное диффузное помутнение трансплантата с «повелением» стромы роговицы на первый день после сквозной кератопластики на глазу с первичным отторжением трансплантата. Первичное отторжение трансплантата, как правило, происходит вследствие повреждения трансплантата во время операции или низкого качества трансплантата; Е — осложнение после трансплантации роговицы — фильтрация переднекамерной влаги через операционную рану. Фильтрация влаги передней камеры через операционную рану спустя 3 дня после пересадки роговицы. Темный концентрированный краситель флюоресцеина капнули на область смыкания ободка реципиента и донорского трансплантата по меридиану 9 ч. Видно, как фильтрующаяся из передней камеры влага растворяет краситель и меняет его цвет на яркий желто-зеленый. Если фильтрация незначительна и глубина передней камеры сохранна, возможно ограничиться медикаментозным лечением и внимательным наблюдением. Если же фильрация выраженная или наблюдается плоская передняя камера, требуется герметизировать рану хирургическим путем.

Рис. 10-2. Продолжение. Ж — осложнение после трансплантации роговицы — расплавление трансплантата. Выраженное расплавление транспланта в нижней его части через 5 мес после сквозной пересадки роговицы. Множество провисших узловых швов. Выполнена частичная латеральная тарзоррафия; 3 — осложнение после трансплантации роговицы — абсцесс шва. «Треснувший» узловой шов и абсцесс роговицы под швом по меридиану 10 ч. Обширный гипопион в нижней части передней камеры и маленький гипопион в области смыкания трансплантата и ободка «собственной» роговицы внизу.

Рис. 10-2. Продолжение. И — осложнение после трансплантации роговицы — врастание эпителия. Видна волнистая ретрокорнеальная мембрана, берущая начало от меридиана 9 ч до 12 ч и спускающаяся вниз по направлению к меридиану 3 ч. Также мембрана визуализируется в области меридиана 5 ч. Через несколько недель мембрана «продвинулась» в сторону центра роговицы. Был поставлен диагноз «врастание эпителия»; К — осложнение после трансплантации роговицы — разрыв непрерывного шва. По меридиану 2 ч виден надорванный шов роговичного трансплантата. Окраска флюоресцеином и осмотр в синем кобальтовом свете выявляют эффект «щетки очистителя ветрового стекла».

Рис. 10-2. Продолжение. Л — осложнение после трансплантации роговицы — провисание основного шва. Выраженное провисание основного шва через год после проведенной трансплантации роговицы. В верхней части роговицы слизь на поверхности шва и вторичная периферическая неоваскуляризация роговицы. Отек роговицы в центре; М — осложнение после трансплантации роговицы — экспульсивная геморрагия, произошедшая после травматического раскрытия раны.
Спустя несколько лет после сквозной кератопластики вследствие тупой травмы глаза произошла экспульсивная геморрагия. Обратите внимание на большой сгусток крови, выступающий из раны. На нижней части роговицы видны пигмент радужки и стекловидное тело.
Другие
• Разрыв шва (рис. 10-2, К, Л).
• Пролапс радужки.
• Зияние раны.
• Травматический разрыв раны (рис. 10-2, М).
• Нерегулярный астигматизм.
Процент успеха
От низкого до хорошего в зависимости от первоначальных показаний к хирургической операции.
А.А. Каспаров
Опубликовал Константин Моканов
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры паталогической анатомии и патологической физиологии
Кератопластика – это операция пересадки донорской роговицы тем пациентам, у которых никакие консервативные методы лечения не могут устранить проблемы с роговой оболочкой.
Роговица – часть наружной оболочки глаза. Она представляет собой тонкую прозрачную сферичную мембрану перед зрачком и радужной оболочкой. Диаметр ее примерно 11,5 – 12 мм. Толщина ее в центре 0,5 мм, по краям – до 1 мм. Роговица – сложная структура, она состоит из пяти слоев:

структура роговицы глаза
Наружный многослойный эпителий. Наружный эпителий неороговевающий, способен к быстрой регенерации, поэтому при повреждении только эпителиального слоя рубцов не образуется.
- Мембрана Боумена – поверхностный слой стромы, передняя пограничная мембрана. Это бесклеточная структура, при ее повреждении образуется рубец.
- Строма. Занимает 90% толщины роговицы. Состоит из параллельно расположенных волокон коллагена, между которыми расположены молекулы хондроитинсульфата.
- Десцеметова мембрана.
- Эндотелий. Это внутренний слой эпителия, состоит из одного слоя клеток и не способен к регенерации.
Роговица не имеет собственных сосудов, зато прекрасно иннервирована: почти к каждой клетке эпителия подходит нервное волокно. Обмен веществ в роговице осуществляется непосредственно при взаимодействии с окружающим воздухом снаружи и жидкостью передней камеры изнутри.
Отсутствие сосудов в роговице неблагоприятно сказывается на репаративных процессах в ней, но в то же время – это благоприятный фактор для трансплантации. Роговица в трансплантологии – самая благодарная ткань, отторжение ее происходит намного реже, чем других органов и тканей.
Заболевания роговицы
Роговица – это первая линза, через которую лучи света попадают в наш глаз. В то же время роговица первая принимает на себя все агрессивные воздействия окружающей среды, поэтому заболевания роговой оболочки встречаются очень часто. Кроме того, роговица анатомически тесно связана с конъюнктивой, склерой и сосудистой оболочкой глаза, поэтому при инфекциях этих оболочек она также часто вовлекается в этот процесс.

помутнение роговицы
Заболевания и травмы роговой оболочки имеют своим исходом помутнение или рубец, что приводит к нарушению прозрачности и снижению зрения. До 50% причин слепоты – это помутнения роговицы.
В мире 40 млн пациентов нуждаются в пересадке роговицы.
Заболевания роговицы классифицируются:
1.Аномалии развития.
- Приобретенные.
- Врожденные.
2. Дистрофические процессы.
- Врожденные.
- Приобретенные.
3. Воспалительные заболевания (кератиты).
4. Опухоли.
Обследования перед операцией
Исследуют роговицу биомикроскопическим методом. С помощью щелевой лампы можно выявить характер, размеры и глубину патологии, рассмотреть слои роговицы.
Используют также специальные методы:
- Пахиметрия – измерение толщины роговицы.
- Видеокератоскопия.
- Соскоб роговицы с последующим микробиологическим исследованием.
- Биопсия роговицы.
Виды кератопластики
В зависимости от толщины пересаживаемого лоскута (полной или частичной) кератопластика бывает:

виды кератопластики
Сквозная. Больная роговица полностью заменяется донорской.
- Послойная (задняя или передняя). Донорской тканью замещается не вся масса роговицы, а только часть.
По цели операции:
- Оптическая пересадка – замена помутневшей роговицы на прозрачную с целью восстановления прохождения световых лучей и улучшения зрения.
- Лечебная – для лечения кератитов, при неэффективности консервативного лечения.
- Пластическая – замена дистрофически измененной роговицы при ее истончении.
- Косметическая – замена помутневшей роговицы только с косметической целью, на слепом глазу.
Показания к кератопластике
- Кератоконус.
- Дистрофии, дегенерации.
- Рубцы роговицы.
- Бессосудистое бельмо.
- Тяжелые кератиты.
- Врожденные аномалии.
- Буллезная кератопатия.

Донорский материал
Забор роговицы у донора проводится в течение суток после смерти. Перед взятием ткани проводят предварительный осмотр с помощью биомикроскопии. Роговицу не забирают в случаях:
- Смерти от неизвестной причины.
- Если известно о наличии у умершего инфекций: ВИЧ, гепатиты, генерализованная инфекция крови, сифилис.
- У умерших от заболеваний крови.
- У младенцев.
- У лиц старше 70 лет.
- У умерших от инфекционных заболеваний мозга и мозговых оболочек.
- При наличии воспалительных или опухолевых заболеваний глаз.
Трепанацию донорской роговицы производят максимально широко, потом перед пересадкой из нее выкраивают лоскут необходимого размера. Трансплантат помещают в специальный контейнер и хранят в жидкой консервирующей среде. Жизнеспособность роговицы в такой среде сохраняется до 5-7 дней.
Ткань роговицы проверяют на наличие инфекций, производится микроскопия, определение оптической чистоты и жизнеспособности.
Хранятся трансплантаты в глазных банках, имеющихся в крупных офтальмологических центрах.
Ввиду недостаточно согласованного законодательства забор роговицы от доноров не проходит в тех объемах, которые необходимы для обеспечения всех нуждающихся в пересадке.
В глазных банках ведутся листы ожидания пациентов. При появлении подходящей ткани пациент срочно вызывается на операцию.
Подготовка к кератопластике
Пациент тщательно обследуется перед операцией в стандартном объеме. При наличии хронических заболеваний необходима консультация узких специалистов и проведение лечения для достижения компенсации жизненно важных функций.

При наличии заболеваний глаз, которые могут неблагоприятно повлиять на прогноз после пересадки, также проводится их лечение. Это такие заболевания:
- Аномалии век.
- Воспалительные заболевания конъюнктивы и склеры.
- Увеит.
- Некомпенсированная глаукома.
Лечение инфекционного поражения глаза очень важно, так как пересаженный трансплантат может также воспалиться. Перед операцией производят посев отделяемого из конъюнктивы, выявляют возбудитель и чувствительность к антибактериальным препаратам. Начинают лечение с антибиотика широкого спектра действия, затем корректируют с учетом результатов посева.
При вирусных поражениях назначаются противовирусные препараты внутрь и наружно.
Ход операции сквозной кератопластики
Операцию проводят обычно под общим наркозом, иногда возможно проведение и под местной анестезией.
Веки фиксируются векорасширителями.
Перед удалением роговицы определяют размер необходимого трансплантата, прикладывая трепаны разного размера (от 7 до 8,5 мм). Размер пересаженного лоскута должен быть на 0,25 мм больше по диаметру зоны трепанации.
Необходимый лоскут выкраивают из корнеосклерального заготовленного лоскута.
Для защиты хрусталика закапывают в глаз пилокарпин (для сужения зрачка).
Производят удаление пораженной роговицы реципиента. Разрез роговицы осуществляют ручным или вакуумным трепаном (круговой нож). Трепаном обычно производят неполный разрез, завершают его алмазным ножом и ножницами.

ход операции
После удаления роговицы возможно проведение необходимых манипуляций в передней камере глаза: рассечение рубцов и спаек, пластика радужки, удаление помутневшего хрусталика с имплантацией интраокулярных линз, передняя витрэктомия.
Затем прикладывается донорский трансплантат и фиксируется к роговице реципиента сначала четырьмя узловыми швами, а затем непрерывным швом. Используется тончайшая шелковая или нейлонная нить.
Передняя камера заполняется физраствором. После операции под конъюнктиву вводится раствор антибиотика и глюкокортикоида.
Видео: cквозная кератопластика
Послойная кератопластика
Послойная кератопластика применяется в тех случаях, когда поражены не все слои роговицы.
В таком случае роговицу рассекают до середины или до ¾ толщины, затем производят расслоение ее (вручную или автоматическим кератотомом). Роговицу донора также расслаивают до нужного слоя.
Трансплантат фиксируют непрерывным швом.
Относительно новые виды послойной кератопластики – глубокая передняя послойная кератопластика и эндотелиальная (задняя) кератопластика.
- Глубокая передняя кератопластика – это вид операции, при котором удаляется почти вся толщина роговицы, кроме десцеметовой мембраны и эндотелия. Сохранение собственного эндотелия уменьшает риск отторжения донорской ткани.
- Задняя послойная кератопластика – это замена только задних слоев роговицы. Производится в случаях поражения роговой оболочки со стороны эндотелия.
Послойная кератопластика технически сложнее сквозной, но риск отторжения трансплантата при ней значительно ниже. Применение фемтосекундного лазера облегчает расслоение роговицы на нужном уровне, поэтому с внедрением данной технологии показания к послойной кератопластике все более расширяются.
Видео: послойная кератоплатика
Лазерная кератопластика
Наиболее передовая технология кератопластки на сегодняшний день – это фемтосекундная лазерная кератопластика. Эта технология стала впервые применяться в 90-х годах 20-го века.
 Фемтосекундный лазер – это высокоскоростной лазер с минимальным по времени периодом воздействия (1 фемтосекунда – это одна квадриллионная часть секунды). За эту долю секунды производится выброс тепловой энергии огромной мощности, образуются пузырьки газа, которые мягко отслаивают ткань на заданном уровне, причем уровень можно задать довольно точно в любом самом микроскопическом размере. При этом окружающие ткани не страдают.
Фемтосекундный лазер – это высокоскоростной лазер с минимальным по времени периодом воздействия (1 фемтосекунда – это одна квадриллионная часть секунды). За эту долю секунды производится выброс тепловой энергии огромной мощности, образуются пузырьки газа, которые мягко отслаивают ткань на заданном уровне, причем уровень можно задать довольно точно в любом самом микроскопическом размере. При этом окружающие ткани не страдают.
При заборе роговицы у донора фемтосекундный лазер делает идеально точный и ровный разрез заданных размеров. Контур края роговичного лоскута также может быть задан с помощью компьютера. Применяются прямой, грибовидный, шляповидный, зигзагообразный профиль.
При удалении поврежденной роговицы у реципиента также можно задать ожидаемые размеры трепанации роговицы. Край получается идеально ровный. Донорская роговица подшивается зведообразным швом. Рассчитанные на компьютере размеры роговичного лоскута минимизируют в дальнейшем развитие послеоперационного астигматизма и глаукомы.
Лазерная кератопластика длится около 40 минут, проводится в крупных специализированных центрах, может проводиться в амбулаторных условиях под местной анестезией.
Основные преимущества лазерной к?