Помутнение роговицы у новорожденного
Роговица относится к важнейшим оптическим структурам глаза. Она очень ранима из-за почти непрерывного контакта с окружающей средой во время бодрствования. Поскольку роговица расположена в области открытой глазной щели, она больше всего подвергается воздействию света, тепла, микроорганизмов, инородных тел, поэтому в ней могут возникать разнообразные морфофизиологические и функциональные нарушения.
Особенно неблагоприятна посттравматическая и воспалительная патология роговицы, так как она часто не бывает строго изолирована вследствие общности кровоснабжения и иннервации роговицы и других отделов глаза (конъюнктива, склера, сосудистая оболочка и др.).
Патология роговицы встречается в виде врожденных аномалий, опухолей, дистрофий, воспалений и повреждений.
Аномалии роговицы
Аномалии роговицы чаще характеризуются изменениями ее размеров, радиуса кривизны, а также прозрачности.
Микрокорнеа
Микрокорнеа (microcornea), или малая роговица, такое состояние роговицы, при котором ее диаметр уменьшен. При измерении роговицы выявляют, что она уменьшена по сравнению с возрастной нормой более чем на 1—2 мм, т. е. диаметр роговицы новорожденного может быть не 9, а 6—7 мм, а ребенка 7 лет — не 10,5, а 8—9 мм и т. д.
Макрокорнеа
Макрокорнеа (macrocornea), или мегалокорнеа, — большая роговица, т. е. размеры ее увеличены по сравнению с возрастной нормой более чем на 1 мм.
В зависимости от величины отклонений от возрастной нормы они могут в разной степени отражаться на клинической рефракции и зрительных функциях, так как при этом изменяется радиус кривизны роговицы, а иногда и ее прозрачность. Кроме того, следует иметь в виду, что такие состояния, как микро- или макрокорнеа, могут сопровождаться повышением внутриглазного давления. Следовательно, у каждого ребенка и с малой, и с большой роговицей необходимо исследовать внутриглазное давление.
Лечение таких состояний, как правило, не проводят. Может лишь возникать необходимость в очковой или контактной коррекции аметропий различного вида и величины.
Кератоконус
Кератоконус — состояние роговицы, при котором значительно изменены ее форма и кривизна (рис. 89). При этом конусообразно выступает преимущественно ее центральная часть. Наличие такой аномалии следует предположить в тех случаях, когда обнаружено снижение остроты зрения у детей с прозрачными преломляющими оптическими средами и нормальным глазным дном.

Рис. 89. Кератоконус
В таких случаях необходимо определить форму, кривизну и рефракцию роговицы (кератометрия, офтальмометрия, рефрактометрия). При этом всегда выявляют выраженный астигматизм, чаще неправильный. Кератоконус нередко имеет злокачественное течение, т. е. его степень увеличивается, а главное возникает и прогрессирует помутнение роговицы и одновременно резко падает зрение.
При биомикроскопическом исследовании выявляют разрывы базальной мембраны эпителия, утолщение, фибриллярную дегенерацию и трещины передней пограничой пластинки (боуменова оболочка), складки и изгибы задней пограничной пластинки (десцеметова оболочка).
Процесс возникает чаще в возрасте 8—9 лет и старше, развивается медленно, обычно без воспалительных явлений. Поражаются, как правило, оба глаза, но не всегда одновременно и в разной степени. В начальной стадии болезни появляется выпячивание (конус), степень которого и направление осей периодически меняются. Постепенно вершина конуса мутнеет.
Иногда появляется гиперестезия роговицы, сопровождающаяся болями и светобоязнью. Верхушка конуса может повторно изъязвляться и даже перфорироваться. Иногда возникает состояние, называемое острым кератоконусом: задняя пограничная пластинка разрывается, камерная влага проникает в роговицу и вызывает отечное помутнение стромы.
Крайне редко наблюдается задний кератоконус. Роговица при этом имеет нормальную структуру, но истончена ее задняя поверхность, которая искривлена сильнее, чем обычно.
Кератоглобус
Кератоглобус (keratoglobus) характеризуется тем, что поверхность роговицы имеет выпуклую форму не только в центре, как при кератоконусе, а на всем протяжении. При офтальмометрии выявляют измененный радиус кривизны роговицы в разных меридианах, что сопровождается явлениями астигматизма. Зрение при кератоглобусе чаще снижено соответственно степени изменения кривизны роговицы, т. е. величине и виду аметропии.
Лечение перечисленных аномалий развития роговицы состоит прежде всего в оптической коррекции аметропии (очки, контактные линзы), а также в осуществлении оперативных вмешательств. При остром кератоконусе в первую очередь назначают анестетики, кортикостероиды (дексазон), нейротрофические средства (дибазол, витамины группы В, амидопирин и др.). Благоприятные результаты при острых кератоконусах и кератоглобусах могут давать так называемые гемопломбирующие процедуры. Применяют аутокровь (аутоплазма), которую вводят через прокол лимба из-под небольшого конъюнктивального лоскута.
Врожденные помутнения
Врожденные помутнения роговицы, как правило, являются следствием нарушения эмбриогенеза в связи с болезнью матери (сифилис, гонорея, туберкулез, токсоплазмоз и др.). Помутнения обычно имеют диффузный характер, располагаются глубоко и преимущественно в центре, эпителий над этими помутнениями блестящий и гладкий.
Изменение прозрачности роговицы может возникнуть и по периферии у лимба, в этом случае оно носит название врожденного эмбриотоксона, который напоминает старческую дугу (arcus senilis).
Как казуистика встречается и такой вид помутнения роговицы, как ее врожденная пигментация в виде коричневатой полиморфной крапчатости в средних слоях.
Следует учитывать, что, поскольку по мере роста ребенка растет и его роговица вследствие ее истончения, помутнение может вначительно уменьшиться или почти полностью исчезнуть.
Лечение врожденных помутнений роговицы следует начинать с назначения медикаментов, способствующих усилению трофики (витамины, глюкоза, дефибринированная кровь, дибазол и др.) и рассасыванию помутнений (дионин, лидаза, трипсин, микродозы дексазона, биостимуляторы), которые применяют в виде форсированных инстилляций. Проводят также электро- и фонофорез, оксигенотерапию.
При стабильных и выраженных помутнениях, сопровождающихся снижением остроты зрения у детей, чаще возникающих с 3-летнего возраста, когда рост роговицы в основном закончен, показано оперативное лечение с помощью различных видов кератопластики.
Дегенерация роговицы
Дистрофии роговицы (дегенерации) чаще возникают под влиянием алиментарных и нейрогенных факторов. В зависимости от сроков появления и причин этой патологии условно различают первичные, или врожденные, и вторичные, или приобретенные, дистрофии.
Первичная дистрофия роговицы проявляется в раннем детском или юношеском возрасте, носит семейный и наследственный характер, характеризуется ареактивным прогредиентным течением. Как правило, белесоватое помутнение роговицы располагается в центре, имеет полиморфный вид, четкие края. Помутнение захватывает поверхностные и средние слои. Чувствительность роговицы резко снижена. Процесс, как правило, симметричный, двусторонний. Глаза почти всегда спокойны, отсутствует васкуляризация.
У детей, преимущественно дошкольников, а иногда и у школьников встречаются и другие разновидности первичных дистрофий роговицы узелковая дегенерация роговицы Гренува, пятнистая дистрофия (дистрофия роговицы Фера), решетчатая дистрофия (болезнь Диммера), эпителиальная дистрофия Месманна, дегенерация роговицы Шнидера, семейная крапчатая дистрофия Франсуа.
Клиническая картина этих дистрофий соответствует их названиям: процесс преимущественно симметричный, двусторонний. Поражаются почти все слои роговицы. Глаза всегда спокойны, безболезненны. Зрение снижено.
Лечение первичных дистрофий роговицы оперативное — послойная или сквозная, частичная или полная кератопластика в различных модификациях. В дооперационном периоде показаны витаминизированные мази (А, группы В, Е и др.), рассасывающая терапия (дионин, алоэ, лидаза и др.).
Вторичные дистрофии роговицы, как правило, возникают вследствие таких патологических процессов, как коллагенозы, врожденная глаукома, прогрессирующий кератоконус, различные авитаминозы, выраженные ожоги конъюнктивы и склеры, недостаточная продукция слезной жидкости (болезнь Микулича и др.), выворот, заворот и колобома век.
Клиническая (биомикроскопическая) картина вторичных дистрофий роговицы разнообразная, полиморфная, чаще всего характерна для одного из перечисленных патологических процессов. Наблюдаются разные локализации и размеры помутнения, его форма и цвет, глубина залегания, способность к обратному развитию под влиянием лечения, наконец, разная степень снижения зрительных функций.
Наиболее часто дистрофия встречается в детском возрасте при ревматоидном артрите и врожденной глаукоме. В роговице появляется двусторонняя лентовидная прогрессирующая необратимая эпителиально-стромальная дистрофия. Помутнение имеет серый цвет с «кристаллическими» включениями и бухтами просветления, располагается соответственно области открытой глазной щели (от 3 до 9 часов).
Начинается процесс с появления нежных помутнений полулунной формы у лимба. Через месяцы, а иногда годы помутнение захватывает все более длинную полосу шириной около 5—4 мм, проходящую через весь горизонтальный диаметр роговицы. Гистологической основой этого помутнения является отложение известковых пластинок и гиалиновых зернышек. Одновременно развивается вялый пластический иридоциклит и образуется катаракта.
В принципе лечение вторичных дистрофий этиологическое и патогенетическое.
Оно включает длительную медикаментозную терапию нейротрофическими и рассасывающими медикаментами (витамины, амидопирин, дибазол, новокаин, димексид, мед, ферменты, тканевые препараты), аутогемотерапию и др. При неэффективности медикаментозного инсталляционного и физиотерапевтического лечения осуществляются различные кератопластические операции (кератэктомия, кератопластика), дающие обнадеживающие результаты.
Аветисов Э.С., Ковалевский Е.И., Хватова А.В.
Опубликовал Константин Моканов
Источник
Аномалии развития роговицы у ребенка
У детей встречается большое разнообразие различных патологических состояний, сопровождающихся нарушением прозрачности и оптических свойств роговицы, среди них аномалии развития и генетические болезни составляют гораздо большую часть, чем у взрослых. Однако многие дегенеративные и дистрофические состояния могут проявляться лишь в подростковом возрасте или еще позже.
Аномалии роговицы, особенно монокулярные или асимметричные, потенциально амблиогенны; при лечении мы должны не только стремиться восстановить оптическую прозрачность, но и учесть вызванные амблиопией изменения.
Белая роговица у новорожденного представляет собою серьезную задачу для дифференциальной диагностики. Первое, о чем следует думать, это врожденная глаукома. Внутриглазное давление повышено, диаметр роговицы значительно увеличен. Могут наблюдаться разрывы десцеметовой мембраны. Экскавация дисков зрительных нервов расширена, зачастую после достижения контроля внутриглазного давления экскавация становится меньше. Обычно показано неотложное вмешательство.
Другая причина помутнения роговицы у новорожденных — травма акушерскими щипцами. На веках или щеке могут оставаться отпечатки щипцов. Выявляется линейный, обычно вертикальный, разрыв десцеметовой мембраны с отеком роговицы; эти изменения всегда регрессируют самостоятельно, вызывая развитие астигматизма. Впоследствии возможна декомпенсация роговицы. Метаболические расстройства, которые могут вызывать врожденное помутнение роговицы, например мукополисахаридоз, врожденные наследственные эндотелиальные и стромальные дистрофии описаны в отдельных статьях на сайте.
а) Дефекты эмбрионального развития роговицы у ребенка. Дисгенез переднего сегмента. Дисгенез переднего сегмента представляет собою спектр врожденных аномалий переднего сегмента, развивающихся вследствие нарушения волн миграции клеток нервного гребня, которые, начиная с шестой недели проникают под поверхностную эктодерму в первичную мезенхиму и формируют эндотелий и строму роговицы, угол передней камеры и строму радужки. Поэтому дисгенез переднего сегмента часто сопровождается глаукомой и помутнением роговицы.
Дисгенез переднего сегмента связан с аномалиями гомеозисных генов, контролирующих миграцию и дифференцировку клеток нервного гребня, например мутации генов РАХ6, PITX2 и FOXC1.
Эффективность сквозной кератопластики при односторонних случаях ограничена в связи с высоким риском развития амблиопии и отторжения трансплантата; эта операция более целесообразна при двусторонних поражениях. Иногда сквозная кератопластика выполняется на глазу с более выраженным помутнением; лучший глаз подлежит наблюдению в надежде на спонтанное просветление. Эффективность сквозной кератопластики у пациентов с такой патологией и в этой возрастной группе также невелика; достичь удовлетворительных зрительных функций удается лишь менее чем в 50% случаев вследствие отторжения лоскута, амблиопии или глаукомы.
б) Генетические синдромы с аномалией роговицы:
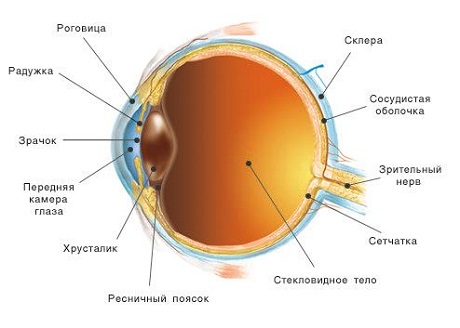
1. Роговица при трисомии 18 и мозаичной трисомии 8 хромосомы. Помутнение роговицы у новорожденных наблюдалось в нескольких случаях трисомии 18 хромосомы. Изменения роговицы включают в себя гиперцеллюлярность стромы и отсутствие десцеметовой и боуменовой мембран. Аномалии век могут вызывать повреждение глазной поверхности.
Плотный отек роговицы описан при мозаичной трисомии 8 хромосомы, выявлена интенсивно васкуляризованная фиброзная ткань в поверхностных слоях роговицы. Наблюдалось спонтанное разрешение этого помутнения, но также были выявлены другие офтальмологические изменения, в том числе диффузные изменения пигментного слоя сетчатки, затухающая ЭРГ, синдром Дуэйна и гипоплазия макулы.
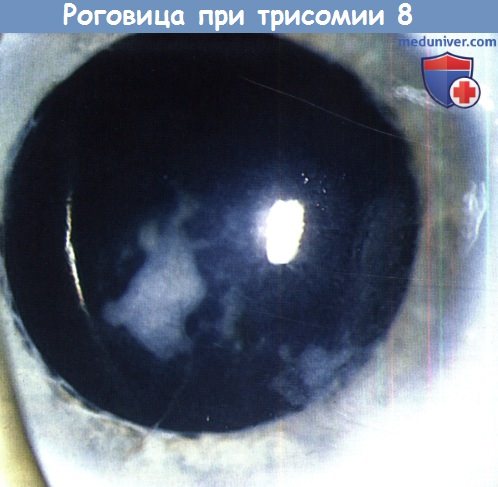
2. Роговица при эктодермальной дисплазии. Эктодермальная дисплазия — редкое (1:100.000 живых новорожденных), обычно Х-сцепленное или аутосомно-рецессивное заболевание, характеризующееся поражением экзокринных желез, истончением или отсутствием волос, аномалиями зубов и ногтей. В группу эктодермальных дисплазий входит большое количество различных синдромов; две основные группы — это гидротические и ангидротические (гипогидротические) формы. Поражения глаз обычно ограничиваются ангидротическими формами.
Патологические изменения глаз включают в себя блефарит, конъюнктивит, рубцевание роговицы, паннус, светобоязнь, снижение слезопродукции и заворот век с трихиазом. Изменения слезных и мейбомиевых желез могут вызывать поражение поверхности глаза — кератопатию, инфекцию и рубцевание. Однако рецидивирующие эрозии, паннус и помутнения роговицы развиваются и при нормальных характеристиках слезной пленки; это свидетельствует о том, что иногда первичной патологией может являться недостаточность лимбальных стволовых клеток. Исходя из этого, для лечения паннуса с помутнением роговицы предлагается конъюнктивальная лимбальная аллотрансплантация.
Синдром мозаичной трисомии 8 хромосомы,
характерные «географические» помутнения роговицы.

Эктодермальная дисплазия с мелкими поверхностными помутнениями роговицы.
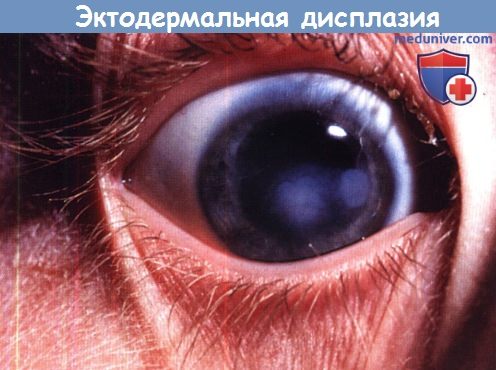
Эктодермальная дисплазия с центральной кератопатией. Острота зрения 6/24.
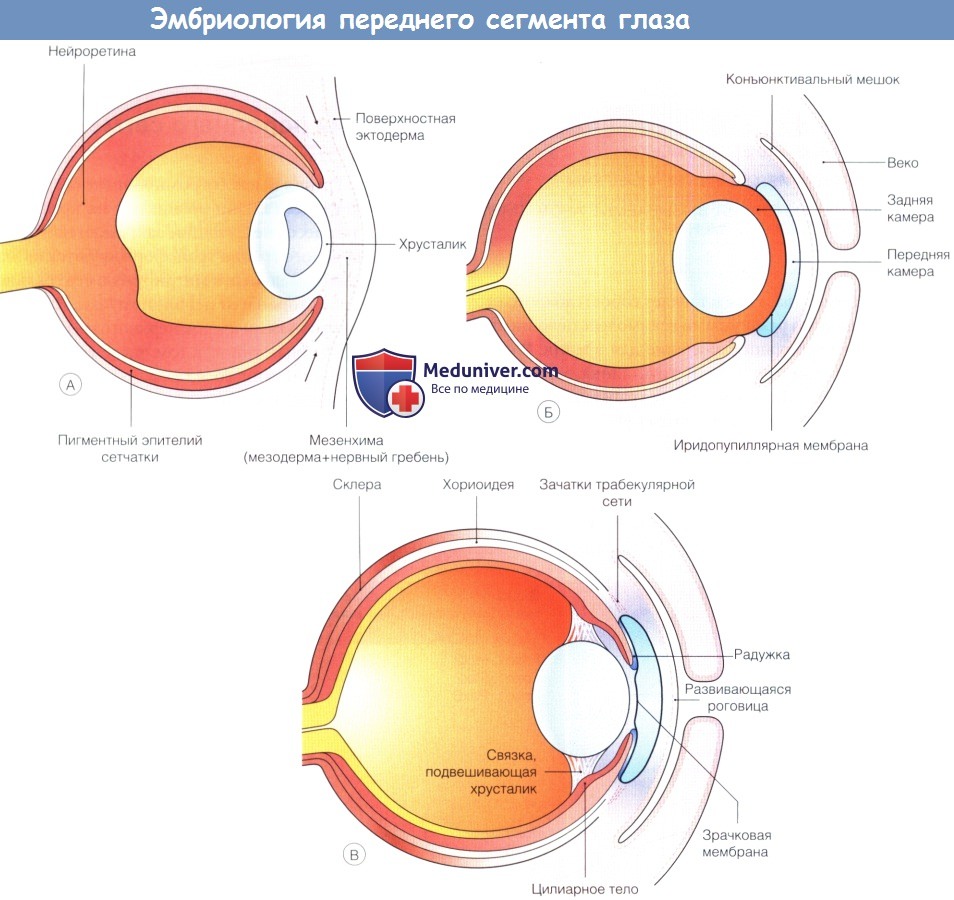
Раннее развитие переднего сегмента.
(А) Примерно пять недель развития эмбриона человека, хрусталиковый пузырек отделился от поверхностной эктодермы,
клетки нервного гребня мигрируют вокруг глазного бокала и между поверхностной эктодермой и развивающимся хрусталиком.
(Б) В течение седьмой недели из слоя мезенхимы развиваются выстланная эндотелием строма роговицы и передняя строма радужки.
Этот процесс дифференцировки идет одновременно с разделением двух слоев и формированием передней камеры между развивающимися роговицей и радужкой.
(В) Листок мезенхимы, перекидывающийся через будущий зрачок, сохраняется до седьмого месяца гестации.
Из краев глазного бокала образуется задний эпителий радужки и эпителий цилиарного тела.
— Также рекомендуем «Помутнение роговицы при кожных болезнях у ребенка»
Оглавление темы «Болезни роговицы у детей.»:
- Аномалии развития роговицы у ребенка
- Помутнение роговицы при кожных болезнях у ребенка
- Инфекционный кератит при герпесе у ребенка
Источник

Проявившийся кератит у новорожденного требует незамедлительного лечения. Это заболевание представляет собой инфекционный процесс, происходящий в роговице глаза, которая принимает на себя большую часть раздражителей с внешней среды. Если в раннем возрасте у младенца возникает кератит, важно предотвратить в дальнейшем травмы роговицы.
Причины кератита у новорожденного
Возникновение кератита у новорожденного зачастую медики связывают с проникновением инфекции в роговицу глаза, когда иммунитет еще не способен защищаться. Кератит у грудничков может быть вызван травмой химического или механического характера, а также возникает из-за некоторых проблем с органами зрения (конъюнктивит, воспаление сетчатки, родовые травмы). В зависимости от фактора, повлиявшего на возникновение заболевания у ребенка, его принято разделять на следующие виды:

Причиной кератита у новорожденного может служить отсутствие нормального здорового сна
- по глубине проникновения (бывают поверхностные и внутренние);
- по форме течения (встречаются веточные, монетовидные, но чаще всего точечные);
- по локализации (центральные, перефирические, диффузные, парацентральные);
- по этилогии (эндогенные и экзогенные).
Каждому типу кератита у новорожденного соответствуют некоторые симптомы, которые легко определяются и в домашней обстановке.
Явные признаки заболевания роговицы у малышей
Обратите внимание! Любое глазное воспаление, в том числе и кератит у новорожденного, должно быть обследовано офтальмологом для назначения верного лечения и исключения неприятностей в течении болезни.
Грудного ребенка при проявлении кератита начинают беспокоить:

Кератит у новорожденного начинается с покраснения глазного яблока
- режущие боли в глазных яблоках (малыш будет заходится в плаче);
- покраснение, зуд;
- обильное слезотечение;
- чувство, что что-то мешает (мама это поймет, если ребенок пытается ручками тереть глазки);
- возможна бледность роговицы.
Конечно же, новорожденный ребенок не может рассказать о том, что его беспокоит, поэтому родители должны внимательно отнестись к состоянию здоровья малыша. Первое, что можно заметить, если у младенца появилась глазная инфекция — это пронзительный плач, возможны гнойные выделения из глаз, напоминающие симптомы конъюнктивита.
Говорят дети! Вчера впервые уговорили дочку (4 года 8 месяцев) попробовать студень:
— Смотри, какое мяско внутри!
— Ну ладно… мяско съем, а мармелад мне не клади.
Рекомендуем посмотреть видео, чем может обернуться кератит у новорожденного.
Способы лечения кератита у новорожденного: лекарственные средства
Подтвержденный кератит у грудного ребенка лечится только в условиях госпитализации, так как заболевание заразное. Перед назначением терапии у малыша проводится сбор анализов на аллергическую пробу и наличие иных воспалительных и осмотр зрительных органов специалистом.

Лечить кератит у новорожденного следует медикаментозно и немедленно
Наиболее популярными препаратами, участвующими в лечении кератита новорожденного, считаются противомикробные капли и заживляющие мази. Все средства используются один раз в сутки перед ночным сном. Деткам первого года жизни разрешается применять 1%-ю Эритромициновую мазь, Тетрациклин, Мирамистин, раствор Ломефлоксацина.
Говорят дети! Школа, класс 6-7. Урок украинского языка. Учительница:
— Какого рода это слово?
Ученик:
— Обычного.
Для скорейшего заживления назначают противовоспалительные лекарственные препараты, такие, как раствор Диклофенака. Его используют не менее четырех раз в день. Назначаются антибиотики внутримышечно. Уколы ставятся грудничкам несколько раз в сутки, в зависимости от сложности заболевания. Такое лечение сопровождается назначением Бифидобактерина, Бифиформа или Линекса.

Капаем глаза при кератите у новорожденного правильно.
В отдельных случаях малышам ставят капельницу с физраствором или глюкозой, а если выздоровление долго не наступает, врачи советуют принимать лекарства, стимулирующие работу иммунной системы, это Метранидозол в дозировке 500 мг ежедневно или один раз в два дня.
Важно! Не следует пытаться промывать глазки малышу народными средствами (отваром ромашки или заваркой) без предварительной консультации врача. Если у новорожденного кератит, такие приемы недопустимы, здесь необходимо лишь медикаментозное вмешательство, а в случае осложнений — хирургия.
Если лечение подобрано верно — есть шанс на благоприятный исход без развития последствий.
Чем опасен кератит у новорожденного?
Заболевание характеризуется не большим числом последствий, однако они являются очень серьезными и могут существенно снизить функцию зрительного органа. После воспаления часто возникают:

Здоровый глаз и глаз с кератитом отличаются краснотой и наличием белых пятен
- рубцы на роговице, бледные пятна, помутнения;
- на фоне кератита у новорожденного может развиваться глаукома;
- самым опасным последствием считается слепота.
Врачи рекомендуют не заниматься самолечением, а своевременно пройти диагностику у соответствующего специалиста. Из-за схожести симптомов, кератит нетрудно спутать с конъюнктивитом.
Меры профилактики кератита у грудничков
Ни в коем случае не допускайте контакта глаз новорожденного с любыми химическими веществами, а также предметами, способными нанести травму. Необходимо правильно подойти к уходу за глазками ребенка, следите за тем, чтобы малыш не переохлаждался, ведь это влечет за собой воспаление роговицы.
Возникновение некоторых заболеваний глаз, таких как конъюнктивит, необходимо лечить незамедлительно. При этом не стоит игнорировать консультацию врача, важно чтобы он назначил лечение, а в отдельных случаях потребуется массаж.

Определить кератит у новорожденного возможно в домашних условиях
Внимание! В родильном доме для профилактики кератита новорожденному закапывают в глазки Сульфацид Натрия три раза, каждые 30 минут. А если малыш родился с врожденными патологиями зрения, проводится ежемесячный контроль у офтальмолога.
Смотрите видео, в котором свое мнение высказывает специалист о кератите у грудных детей.
Источник