Подозрение на глаукому пробы
Диагноз глаукомы нельзя поставить только на основании повышения уровня внутриглазного давления. При этом заболевании также изменяются границы поля зрения и повреждаются волокна зрительного нерва. Однако, подобные изменения могут возникать и при нормальном уровне давления внутри глаза. Подозрение на глаукомы является не клиническим диагнозом, он выставляется лишь на период диагностического обследования. В результате него врач определяет состояние как офтальмогипертензию или преглаукому.

Если подозревается глаукома, то необходимо выявить наличие или отсутствие типичных органических изменений структур глаза (оптическая нейропатия, атрофия диска зрительного нерва, его экскавация), нарушений гидродинамики глаза.
У пациентов старше сорока лет (старше 35 лет при отягощенной наследственности) могут возникать:
- Затуманивание зрения и дискомфорт в глазах;
- Повышение уровня внутриглазного давления (или различие в двух глазах, превышающее 5 мм рт.ст.);
- Появление ранних характерных изменений поля зрения (центральные скотомы, скотомы в зоне Бьеррума);
- Трансформация диска зрительного нерва;
- Увеличение экскавации диска зрительного нерва более 0,5 диаметров диска (в верхних и нижних отделах);
- Асимметрия экскавации диска зрительного нерва при сравнении парных глаз;
- Наличие кровоизлияний в краевой области диска зрительного нерва;
- Типичные гониоскопические и биомикроскопические изменения;
- Атрофия стромального вещества радужки, пигментного края зрачка, псевдоэксфолиация, асимметрия парных глаз;
- Выраженная пигментация трабекулярной сети;
- Угол передней камеры узкий или клиновидный;
- Образование гониосинехий.
Среди факторов риска развития глаукомы следует перечислить:
- Отягощенная наследственность;
- Возраст более 65 лет;
- Диаметр роговицы в центральной зоне менее 520 мкм;
- Снижение общей чувствительности, центральные скотомы, пятна в зоне Бьерума, увеличение размера слепого пятна.
Также в ходе обследования важно обращать внимание на наличие артериальной гипертонии, близорукости, заболеваний сердца или сосудов, мигрени (и других спастических состояний), системной гипотонии, диабета.

Среди признаков, которые помогают поставить врачу диагноз офтальмогипертензии, выделяют:
- Постоянное повышение давления внутри глаза более 25 мм рт.ст. (истинный показатель более 21 мм рт.ст.), при этом данные получены в разные дни и в разное время суток;
- Симметричная офтальмогипертензия (разница между глазами не превышает 2-3 мм рт.ст.);
- Открытый угол передней камеры глаза;
- Отсутствие признаков оптической нейропатии (изменение поля зрения, поражение диска зрительного нерва);
- Отсутствие факторов риска глаукомы, которые могут спровоцировать развитие заболевания, включая травматическую рецессию переднего угла, подвывих хрусталика и т.д.
В ходе диагностического обследования врач должен подтвердить диагноз офтальмогипертензи и установить причины ее развития. Также нужно исключить развитие вторичной и первичной глаукомы. К доброкачественной офтальмогипертензии относят любое повышение уровня внутриглазного давления.
При офтальмогипертензии угол передней камеры глаза всегда открыт, также отсутствуют изменения границ поля зрения, волокон зрительного нерва. это обязательно условие не только при первичном осмотре, но и при динамическом наблюдении.
Если у пациентов с офтальмогипертензией имеются факторы риска развития глаукомы, то за ними следует наблюдать особенно тщательно.
Подобные факторы включают:
- Уровень внутриглазного давления более 28 мм рт.ст.;
- Отягощенная наследственность;
- Тонкая роговица (менее 520 мкм в центральной зоне);
- Возраст более 65 лет;
- Наличие скотом в типичных зонах;
- Отношение Э/Д более 0,5 по вертикали;
- колебание давления внутри глаза в течение суток более 5 мм рт.ст.
Если регулярно наблюдать за пациентами, то у некоторых из них можно выявить ранние признаки глаукомы. Консультация невролога и эндокринолога потребуется при наличии диэнцефального синдрома, заболеваний щитовидной железы, патологического климактерического синдрома. Если имеется стероидная гипертензия, то снижают дозу или полностью отменяют этот лекарственный препарат.

При офтальмогипертензии нужно провести следующее обследование:
- Тонометрия выполняется при каждом посещении офтальмолога.
- Тонография помогает определить факт гипесекреции, отсуствие нарушения оттока жидкости. Проводится однократно.
- Суточная тонометрия выполняется на протяжении 3-5 дней.
- Нагрузочные пробу помогают дифференцировать внутриглазную гипертензию и глаукому.
- Компьютерная периметрия показана при первичном обследовании, а затем 1-2 раза в год. Помогает в дифдиагностике офтальмогипертензии и глаукомы. Для исследования центрально поля зрения можно также использовать кампиметрию.
- Кератопахиметрия уточняет данные тонометрии. Если роговица тонкая, то результат корректируют в сторону понижения. Обычно значение 26-28 мм рт.ст. является вариантом нормы.
Повторные обследования проводят по индивидуальной схеме, но не реже 1-2 раз в год. Если имеется незначительное повышение давления внутри глаза (эссенциальная или симптоматическая гипертензия), то частота обследования составляет 1 раз в полгода. При стабильном течении заболевания, кратность осмотров снижается до 1 раза в год. Если имеются факторы риска, то нужно обследоваться один раз в три месяца.
При диагностике глаукомы одним из ведущих методов обследования является периметрия (наиболее информативна компьютерная статическая периметрия). Также важно значение имеют кератопахиметрия и изучение гидродинамики глаза, методы визуализации глазного дна.
У пациента с глаукомой важно выявить типичные признаки открытоугольного процесса. При этом нарушается гидродинамика, появляются признаки оптической нейропатии, изменения поля зрения. Все это дает основание поставить ту или иную форму глаукомы, стадию процесса, его компенсацию.
Обследовать пациентов с глаукомой нужно в плановом порядке, быстро и комплексно.
При открытоугольной глаукоме 2-3 стадии нет необходимости выполнять большое количество дополнительных методик. Связано это с наличием выраженных признаков далеко зашедшего патологического процесса.
Если имеется первая стадия открытоугольной глаукомы, то требуется дообследование с использованием специализированного оборудования. Это необходимо для окончательной верификации диагноза (дифдиагностики с офтальмогипертензией).эти пациенты с подозрением на глаукому нуждаются также в проведении статической компьютерной периметрии, исследовании самого глубокого внутреннего слоя сетчатки и головки зрительного нерва.
Источник
Ранняя диагностика первичной глаукомы|2018-11/1541483855_3ddcc9ec-c899-455d-94b0-9e1510fa6282.jpg
Описание
При проведении профилактических осмотров возникает необходимость в наиболее короткий срок обследовать лиц с подозрением на глаукому. В тех случаях, когда при первичной тонометрии офтальмотонус достигает 25 — 26,0 мм. рт. ст., производится эластотонометрия (при необходимости 2—3 раза). Повторная эластотонометрия проводится непосредственно в учреждении, где производился профилактический осмотр. Это целесообразно рекомендовать для того, чтобы не отрывать лиц с подозрением на глаукому от работы и не загружать глазные кабинеты.
Если многократная эластотонометрия не позволяет установить диагноз, то дальнейшее обследование ведется в условиях глазного кабинета, а именно: проводятся проверки остроты зрения, поля зрения, офтальмоско-пня, биомикроскопия, гониоскопия, компрессионно -тонометрическая проба Вургафта или тонография под контролем эластотонометрии по Кальфа-Вургафту.
Следует отметить, что, несмотря на применение указанного комплекса исследований, вопрос диагностики может остаться неразрешенным. В таких случаях исследование должно продолжаться в условиях стационара, где применяется более сложный комплекс диагностических методов.
Многолетний опыт работы по ранней диагностике глаукомы указывает на преимущество исследования больных в условиях ночного стационара, где лица с подозрением на глаукому проверяются на фоне своего обычного ритма жизни и работы. Ночные стационары должны быть организованы на базе городских глазных отделений, Лица с подозрением на глаукому, проживающие в сельской местности, нуждаются в обследовании только в условиях круглосуточного стационара.
Суточная тонометрия. Суточную тонометрию желательно проводить в течение 10—14 дней, т. к. в 25% случаев нарушение регуляции офтальмотонуса можно выявить только на 7—10 день.
Данные суточной тонометрии оцениваются по следующим показателям:
- уровень суточной кривой каждого глаза (в норме он не превышает 27 мм. рт. ст.);
- максимальные суточные колебания (разность между двумя измерениями в течение одних суток) в норме не должны превышать 4,0 мм. рт. ст.;
- размах суточной кривой (разность между максимальным и минимальным офтальмотонусом), в норме не более 5.5 мм. рт. ст.
В качестве дополнительных показателей при суточной тонометрии учитывается величина ассиметрии между двумя глазами (не более 5 мм) наличие параллелизма между двумя кривыми суточных колебаний офтальмото-нуса, тип кривой. Как правило, в норме суточные кривые обоих глаз идентичны. Кривые суточных колебаний внутриглазного давления могут быть прямого, обратного и смешанного типов. При прямом типе максимальное внутриглазное давление отмечается в утренние часы, при обратном — в вечерние, при смешанном — подъем внутриглазного давления происходит то утром, то вечером.
Определяя тип кривой, можно выбрать наиболее оптимальное время для проведения тонографии и нагрузочных проб, а также решить вопрос о возможном почасовом распределении миотиков.
Как правило, суточная тонометрия проводится утром и вечером (между 6 и 7, 17 и 18 часами). В отдельных случаях возникает необходимость в тонометрии каждые 2 часа, которая производится в условиях круглосуточного стационара.
Ее производят в тех случаях, когда при суточной тонометрии не выявлены нарушения регуляции офтальмотонуcа, а также для определения наиболее рационального режима мистиков.
Различают следующие типы кривой внутриглазного давления при тонометрии каждые 2 часа: прямой, обратный, одногорбый и двугорбый. При этих последних типах офтальмотонус повышается во «внетометрическое» время: между 9 и 12 часами или между 12 и 17 часами. Следует иметь ввиду, что при обратном типе кривой, офтальмотонус может повышаться тоже во «внетонометрическое» время, т. е. после 20 часов.
Суточная эластотонометрия. Эластотоно-метрия производится дважды в сутки; при необходимости, суточную эластотонометрию повторяют через несколько дней.
При оценке суточной эластотонометрии учитываются следующие показатели:
- начало эластокривой Рт,;
- подъем ЭК (разность между максимальным и минимальным показателями тонометров);
- верхний уровень ЭК-Pis;
- наличие ассиметрии между показателями ЭК обоих глаз,
В норме начало ЭК не превышает 20,0 мм. рт. ст.; верхний уровень ЭК не выше 30,0 мм. рт. ст.; подъем ЭК колеблется между 7,0—12,0 мм. рт. ст. Между обоими глазами физиологическая ассиметрия в показателях эластокривой не должна превышать 3—4 мм.
В качестве компрессора используется сор весом 50 граммов. При отсутствии склерокомпрессора можно воспользоваться офтальмодинамометром Байяра.
Методика исследования. Измеряется офтальотонус тонометром Маклакова весом 10 граммов сначала на одном глазу, затем производится в течение 3 МИНУТ компрессия глазного яблока склерокомпрессором.
Склерокомпрессор на глазном яблоке должен стоять строго вертикально. В связи с этим целесообразно ставить его в верхне-наружном квадранте ближе к месту прикрепления наружной прямой мышцы. Голова исследуемого при этом поворачивается в противоположную сторону от исследуемого глаза. После окончания компрессии производится повторно тонометрия.
Исследование левого глаза начинается через 15 минут (тонометрия, компрессия и снова тонометрия). 15-ти минутный перерыв между исследованиями одного и другого глаза делается для того, чтобы избежать окуло-окулярной реакции.
Для оценки пробы используется нижеприведенная таблица:
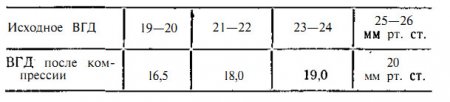
При положительной пробе, которая указывает на затруднение оттока, офтальмотонус после компрессии будет выше, чем указано во второй графе (ВГД после компрессии) .
При отрицательной пробе, свидетельствующей о хорошем оттоке внутриглазной жидкости из глаза, внутриглазное давление после окончания пробы меньше, чем указано в таблице.
При сомнительной пробе офтальмотонус в конце исследования равен цифрам, приведенным в таблице.
Проба противопоказана при близорукости свыше 3-х диоптрий и при выраженных явлениях склероза сосудов сетчатой и сосудистой оболочек.
Тонография по Кальфа — Вургафту. Тонография по Кальфа-Вургафту производится под контролем эластотонометрии.
После тщательной эпибульбарной анестезии производится эластотонометрия — затем на роговицу устанавливается 15-граммовый тонометр Маклакова на 4 минуты. Сейчас же после компрессии проводится повторная эластотонометрия 15-граммовым тонометром, а затем — последовательно тонометрами 5,0, 7,5, 10,0 г. Диаметры отпечатков измеряются линейкой при обязательном использовании бинокулярной лупы. Полученные данные наносятся на номограмму для аппланационной топографии.
Объём выделившейся в момент томографии камерной влаги ( А V) определяется по номограмме от Pis второй ЭК до пересеченения с первой ЭК. Коэффициент легкости оттока (С—КЛО) вычисляется по формуле Гранта-Линнера:
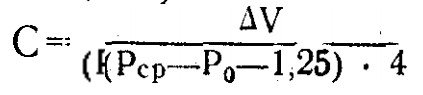
Минутный объем камерной влаги (F =МОЖ) вычисляется по формуле =С (Ро — Pv). При определении минутного объема камерной влаги значение венозного давления в эписклеральных венах принимается равным 8 мм рт. ст.
Коэффициент Беккера вычисляется по формуле — Ро:С.
Так же, как и при проведении компрессионно-тоно-метрической пробы Вургафта, интервал между исследованиями обоих глаз следует сделать не менее 15 минут.
Тонографический метод исследования трудоемкий. Но все это компенсируется результатами полученной инфор-мации о динамике внутриглазной жидкости. Тонография, как и другие методы исследования должна проводится не механически, а с творческим подходом. В момент исследования врач должен следить за величиной кружков, которые не должны отличаться по величине друг от друга при измерении одним и тем же тонометром. Тщательно с бинокулярной лупой при хорошем освещении измеряются диаметры кружков сплющивания. При соблюдении этих правил диагностическая ценность метода исследования повышается.
В норме величина истинного внутриглазного давления Ро колеблется от 8—18 мм рт. ст., КЛО (С) от 0,14 до 0,6 мм3/мин на мм. рт. ст. (средняя величина 0,28), средняя величина МОЖ ( F ) колеблется от 1,4 до 4 мм3/мин, коэффициент Беккера не превышает 100.
Из большого числа проб наиболее доступными и безопасными являются водно-питьевая, темновая и позиционная Hyams’a в модификации В. М. Петухова.
Обычно рекомендуют водно-питьевую пробу проводить при подозрении на открытоугольную глаукому, темновую пробу при подозрении на закрытоугольную глаукому. Целесообразно включать указанные выше пробы в комплексе исследования каждого больного независимо от ширины угла передней камеры.
Наиболее целесообразно проводить водно-питьевую пробу под контролем тонометрии.
Пробу рекомендовано проводить в зависимости от времени наибольшего подъема офтальмотонуса (при прямом типе кривой—утром, при обратном—в вечернее время).
Важно помнить, что при заболеваниях сердечно-сосудистой системы, почек пробу надо проводить с осторожностью (ограничить прием воды до 300—500 мл).
Порядок проведения пробы. Проводится измерение офтальмотонуса обоих глаз тонометром Мак-лакова весом 10 граммов.
Затем в течение 5 минут больной выпивает 300—1000 мл. воды.
Последующая тонометрия проводится после приема жидкости через 5—10—15—30—45 и 60 минут. Оба глаза измеряются одновременно.
При повышении офтальмотонуса более чем на 5 мм рт. ст. или подъема офтальмотонуса выше 29,0 мм рт. ст. проба считается положительной.
Наиболее часто офтальмотонус после приема воды повышается в первые 15 минут, однако, не исключена возможность изменения его в течение 60 минут.
Ориентиром для выбора времени служит тип кривых суточных или двухчасовых колебаний офтальмотонуса.
Порядок пробы
Измеряется офтальмотонус тонометром Маклакова весом 10 граммов- Испытуемый помещается в темную комнату на 1 час, после чего снова производится тонометрия.
Проба считается положительной при повышении офтальмотонуса более чем на 5 мм рт. ст. или при подъеме уровня его до 29 мм рт. ст. и выше.
Модификация этой пробы в виде накладывания повязки на оба глаза не однозначна с описанной выше темно-вой пробой и ни в коей степени не может быть заменена ею.
Проба проводится под контролем эластотонометрии.
Порядок проведения пробы.
Производится эластотонометрия обоих глаз (грузами 0, 10 и 15 граммов). Испытуемый переворачивается на живот, упираясь лбом в специально приготовленный валик или подкладывая под лоб руку. Через 30—40 минут испытуемый ложится на спину, и снова делается эластотонометрия.
Проба считается положительной при повышении офтальмотонуса более чем на 5 мм на двух тонометрах.
Повышение уровня эластокривой (Р5>23,0; Р10>28,4; Pt5>32,7 мм ртутного столба) также дает основание считать пробу положительной.
Проба оценивается как сомнительная в случае повышения внутриглазного давления, которое улавливается тонометром только одного веса.
***
Описан комплекс диагностических проб, которые могут быть применимы в любом лечебном учреждении, так как они не требуют специальных навыков и аппаратуры.
Рекомендуется применять диагностические методики в условиях стационара в следующем порядке: в течение всего пребывания в стационаре проводится суточная тонометрия, суточная эластотонометрия делается на 2—3 день обследования, затем производится тонография или компрессионно-тонометрическая проба Вургафта, в последующие дни (на 6—8 день) делаются нагрузочные пробы.
Тонографию и компрессионно-тонометрическую пробу желательно проводить в часы максимального подъема офтальмотонуса.
Нецелесообразно комбинировать нагрузочные пробы, так как они взаимно не «усиливают» друг друга, а в случае повышения офтальмотонуса, нельзя составить ясного представления, под воздействием какой нагрузки изменяется внутриглазное давление.
Не увеличивается диагностическая ценность проб, если их применять поочередно одна за другой в течение дня. Более того, применение двух или несколько проб непосредственно друг за другом, вызывает раздражение конъюнктивы глазных яблок в результате чего на несколько дней больному приходится давать отдых от тонометрии.
Наблюдения указывают на то, что нарушения регуляции офтальмотонуса чаще выявляются в первые дни после начала исследований (в течение 5—6 дней), после чего наступает как бы «успокоение» кривой суточных колебаний офтальмотонуса.
В связи с этими данными, нецелесообразно применение в качестве диагностической пробы разгрузку пилокарпином, так как «успокоение» суточной кривой может быть ошибочно принято как положительное действие пилокарпина.
В комплексе применяемых диагностических методик основным методом в диагностике заболевания является длительная суточная тонометрия.
Если в результате проведенных исследований не обнаружено отклонений со стороны кривой суточных колебаний, а одна из нагрузочных проб резко положительна, т. е. офтальмотонус после пробы достигает высоких цифр, это дает основание для диагностики глаукомы и назначения соответствующего лечения.
Если же пробы сомнительные, а суточная кривая внутриглазного давления находится в пределах нормы, то такие лица берутся под диспансерное наблюдение с рекомендацией выполнения общего режима поведения глау-комного больного без назначения миотиков.
Помимо вышеуказанных методов, применяемых для ранней диагностики заболевания, следует также собирать тщательный анамнез с учетом наследственного фактора.
Источник