Пересадка роговицы сухой глаз
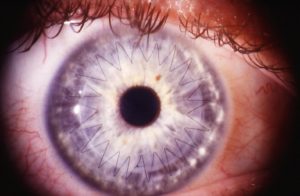 Операция по трансплантации донорского зрительного органа называется кератопластикой.
Операция по трансплантации донорского зрительного органа называется кератопластикой.
Чаще всего к имплантации роговицы прибегают, если медикаментозное лечение не способствует снятию симптоматики заболевания оболочки.
Под роговицей подразумевается внешняя часть глаз, которая является перепонкой с тонкой прозрачной сферической формой. Она располагается до размещения зрачка и радужной оболочки.
Строение роговицы является одним из наиболее сложных, поскольку включает 5 разных слоев:
- Наружная неороговевающая ткань — отличается быстрой регенерацией. Этим обусловлено отсутствие рубцов при травмировании этого эпителия.
- Передняя пограничная перепонка — называется мембраной боумена. Прослойка отличается структурой без клеток, при ее травме остаются спайки на тканях.
- Строма — составляет наибольшую часть роговицы (90%). Слой имеет параллельно расположенные коллагеные волокна и молекулы хондроитинсульфата между ними.
- Мембрана десцеметова.
- Внутренний слой ткани — эндотелий. Этот слой не восстанавливается.
Следует отметить, что эта часть глаза не имеет собственных сосудов, но при этом каждая клетка тканей соединена с нервным волокном. Отсутствие собственной сосудистой системы негативно отображается на восстановительных процессах роговицы. Одновременно это считается положительным для операции по пересадке роговицы. К тому же ткань роговицы считается самой безобидной, поскольку риск ее отторжения после пересадки — минимальный.
Показания к трансплантации роговицы
Замена роговицы глаза необходима, если консервативные и другие методики лечения не оказывают нужного действия. Определить, когда следует проводить операцию, может только специалист, опираясь на множество фактов, поскольку процесс восстановления глаза — процедура достаточно длительная. В большей части ситуаций такая процедура – единственный способ борьбы с дефектами. Чаще всего трансплантация ткани нужна:
- при врожденных и приобретенных истончениях роговицы;
- при буллезной кератопатии;
- при образовании рубцов после операции и ожогов;
- при спайках, появившихся после инфекции или вирусного заболевания;
- после ожога химическими средствами с осложнениями;
- при наличии глаз неправильной формы.
Противопоказания
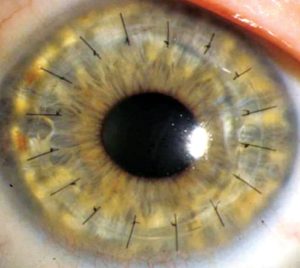 Как и большинство других операций, кератопластика имеет противопоказания, запрещающие ее проведение. Проблемы с сердечно сосудистой системой и нарушения в легких считаются относительными запретами, при которых врач взвешивает возможные риски и ожидаемый эффект. Поводом для отсрочки даты пересадки может быть наличие локальных очагов воспаления.
Как и большинство других операций, кератопластика имеет противопоказания, запрещающие ее проведение. Проблемы с сердечно сосудистой системой и нарушения в легких считаются относительными запретами, при которых врач взвешивает возможные риски и ожидаемый эффект. Поводом для отсрочки даты пересадки может быть наличие локальных очагов воспаления.
В таком случае проводится лечение заболевания и только после можно думать о кератопластике.
Категорическим запретом для проведения пересадки роговицы является:
- воспалительные процессы на глазах;
- закупорка слезных каналов;
- сильное повышение давления внутри глаз;
- гемофилия, развитие которой началось на фоне сахарного диабета;
- наличие кровеносного бельма.
Крайне редко трансплантация роговицы проводится в период вынашивания ребенка и при кормлении грудью. Как правило, при необходимости такой операции ее откладывают. Поскольку определенный период после хирургического вмешательства следует принимать медикаменты, влияние на детей которых не изучено.
Подготовка к кератопластике
Когда принято решение пересаживать роговицу, пациент проходит полное обследование. В случае выявлений каких-либо проблем со здоровьем его направляют на консультирование к специалистам узкой направленности, которые назначают лечение. Таким образом, исключается развитие проблем с функционированием жизненно важных органов.
В случае наличия глазных заболеваний, которые могут негативно отобразиться на трансплантации, их также нужно вылечить. К таким болезням относят:
- патологии век;
- воспалительный процесс конъюнктивы и склеры;
- воспаление сосудов глаза;
- наличие некомпенсированной глаукомы.
Пройти полный курс лечения глазных заболеваний необходимо, поскольку имеющееся воспаление может перейти на пересаженную роговицу. Непосредственно перед оперированием делается посев из конъюнктивальной оболочки для выявления возбудителя и чувственности к антибактериальным средствам. Изначально применяется антибиотик широкого спектра действия, и в дальнейшем терапия корректируется, исходя из результатов посева.
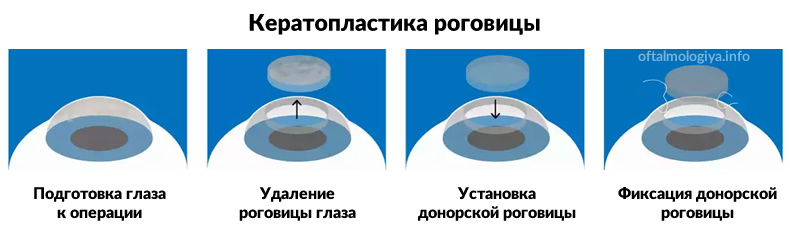
Как проходит пересадка
Трансплантировать роговицу можно только в стационаре. На операцию выделяют 1 день без последующей госпитализации. Специалист проводит предоперационную диагностику, после которой точно известны размеры оболочки, какую нужно удалить. Также дополнительно готовится донорский материал, который полностью соответствует размеру удаляемой оболочки. Операция осуществляется под микроскопом.
Веко глаза необходимо зафиксировать с использованием векорасширителя. Используя лазер, специалист удаляет часть роговичной ткани, на место которой накладывается донорская роговица. Пересаженный материал фиксируется с помощью швов по всему контуру.
При удалении передней части роговицы операция считается более легкой. При полной замене роговицы увеличивается риск отторжения ткани. Швы снимаются специалистом не ранее чем через 4 месяца. Процесс заживления может длиться и больше года в зависимости от глубины операции.
Глаз после операции
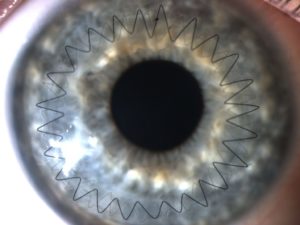 На протяжении нескольких дней после кератопластики пациент находится под строгим наблюдением врачей. На протяжении этого времени важно принимать гормонотерапию, антибиотики и средства для ускоренного заживления ран. Все это время прооперированный глаз находится под стерильными повязками.
На протяжении нескольких дней после кератопластики пациент находится под строгим наблюдением врачей. На протяжении этого времени важно принимать гормонотерапию, антибиотики и средства для ускоренного заживления ран. Все это время прооперированный глаз находится под стерильными повязками.
После выписки пациент продолжает восстановление самостоятельно, соблюдая рекомендации специалистов по поводу закапываний полости конъюнктивы. Для этого используют:
- гормональный раствор, чтобы снизить вероятность отторжения пересаженного материала;
- антибиотики;
- препараты, заменяющие натуральную слезу;
- Декспантенол гель.
На восстановление нормального функционирования роговицы, как правило, уходит не меньше года. Но даже в случае отсутствия осложнений восстановить зрение удается не сразу. Неопределенный период времени пациенты могут видеть искаженные картинки, страдать от светобоязни. В среднем на восстановление зрения уходит несколько месяцев, в отдельных случаях этот период может затягиваться.
Все это время специалист помогает подобрать оптику на время, которая помогает нормально воспринимать окружающий мир. Также существуют некоторые рекомендации, соблюдение которых обязательно на протяжении всего периода:
- следует исключать сильные физические нагрузки;
- ограничить влияние яркого света, защищая глаза солнечными очками;
- стараться не болеть простудными заболеваниями;
- отказаться от посещения мест с высокими температурами;
- не касаться глаз, чтобы потереть, исключить надавливания;
- спать на противоположном боку от пересаженной роговицы;
- не допускать попадание пыли и других загрязнений в глаза;
- использовать все назначенные препараты.
Возможные осложнения
О том, что после операции могут возникать различные осложнения, пациентов предупреждают до начала пересадки. Также негативные проявления могут возникать и в процессе кератопластики.
Наиболее небезопасным осложнением считается отторжение организмом донорской роговицы. В таком случае возникает необходимость дополнительной операции. То есть первая пересадка считается бесполезной, а любое промедление с повторной операцией может быть причиной сильного ухудшения качества зрения.
Следует понимать, что отвергнуть пересаженный материал организм может независимо от периода восстановления. Симптомами осложнения, которые должны настораживать, являются:
- болевые проявления;
- зуд;
- возникновение внезапной светобоязни;
- дискомфортные ощущения;
- открытие кровотечения;
- резкая смена показателей внутриглазного давления;
- отечность;
- астигматизм;
- появление воспаления.
Какой врач проводит операцию
Кератопластику проводит хирург. Для операции используется общая или местная анестезия. Лучше всего использовать общее обезболивание, которое поможет обездвижить пациента и предотвратить риски возможных травм роговицы.
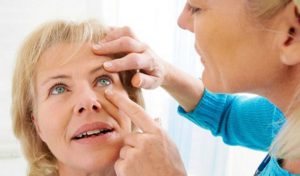 Непосредственно перед операцией исследуют роговицу, используя биомикроскопический метод. Просматривая роговицу через щелевую лампу, определяется характер, размер и глубина недуга. Также изучаются слои роговицы. Дополнительно используются специальные методы исследования:
Непосредственно перед операцией исследуют роговицу, используя биомикроскопический метод. Просматривая роговицу через щелевую лампу, определяется характер, размер и глубина недуга. Также изучаются слои роговицы. Дополнительно используются специальные методы исследования:
- измеряется толщина роговицы – методом пахиметрии;
- проводится видеокератоскопия;
- берется соскоб роговицы для микробиологического исследования;
- берется материал на биопсию роговицы.
Цена кератопластики
Цена операции по пересадке роговицы может варьироваться в зависимости от вида кератопластики, уровня центра, где осуществляется операция, оборудования и сложности выполнения. Поскольку операция относится к высокотехнологичной медицинской помощи, есть вариант получения квоты для бесплатной имплантации. Такая карта выдается региональным Министерством здравоохранения.
Существует также вариант платной пересадки донорской роговицы. В этом случае придется оплатить операцию, средняя стоимость которой не менее 100 тысяч рублей. Дополнительно следует оплатить донорский орган примерно с такой же стоимостью.
Видео пересадки роговицы глаза
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Что еще почитать
Источник
Кератопластика роговицы – это операция на глазах, с помощью которой можно заменить поврежденную роговицу и частично восстановить зрение. Кератопластика относится к разряду микрохирургических операций в области офтальмологии.
При кератопластике роговицу полностью или частично заменяют трансплантатом. Могут заменяться абсолютно все клетки роговицы глаза, или же только поврежденные.
Такая операция помогает многим людям вернуться к активному образу жизни, если острота зрения была частично или полностью утрачена.
Для проведения процедуры кератопластики используется как донорская роговица, так и искусственная, максимально приближенная к натуральной.
Показания и противопоказания
В каких случаях назначается операция по замене роговицы?
- Врожденные или приобретенные нарушения в работе роговицы.
- Рубцы и бельма на глазах, которые возникли по причине травм, ожогов, неудачно проведенных операций.
- Дистрофия роговицы.
- Деформации и наросты в области глаза.
- Быстро прогрессирующие болезни глаз.
Врачи отказываются от проведения такой операции в следующих случаях:
- Высока вероятность отторжения материала.
- При наличии вросших кровеносных сосудов операция тоже не проводится.

Виды кератопластики роговицы
Кератопластика подразделяется на несколько разновидностей. В первой классификации учитывается толщина пересаживаемого материала. Согласно этому показателю кератопластика бывает:
- Сквозная. При такой операции нездоровую роговицу полностью меняют на донорскую.
- Послойная. Вмешательство проводится в том случае, когда поражена на вся роговица, а только ее часть. То есть, замене подвергаются только больные участки роговицы.
Также есть классификация, основой которой является цель операции:
- Оптическая. Делается тогда, когда роговица или ее часть заметно мутнеют. Это ведет к тому, что глаз перестает правильно воспринимать световые лучи, человек постепенно теряет зрение. Если роговица вовремя меняется на прозрачную, то ситуация нормализовывается.
- Лечебная. Требуется в том случае, если больному не помогает консервативное лечение.
- Пластическая. Если под воздействием каких-либо факторов роговица глаза истончилась или подверглась дистрофии, ее можно заменить на здоровую.
- Косметическая. Выполняется в том случае, когда роговица мутнеет на полностью слепом глазу, чтобы орган визуально казался здоровым.
Подготовка к операции
От того, правильно ли пациента готовили к операции кератопластике роговицы, будет зависеть ее исход и выздоровление человека.
Комплекс подготовительных процедур обычно выглядит следующим образом:
- Пациенту необходимо обратиться в специализированную офтальмологическую клинику, в прайсе услуг которой есть кератопластика.
- Врач тщательно обследует глаза пациента на наличие инфекционных заболеваний или других заражений.
- Если врач обнаруживает инфекции или другие недуги, то проводится комплексное консервативное лечение по их устранению.
- После лечения проводится повторный осмотр пациента, врач обязан убедиться, что инфекции были вылечены полностью.
- Врач направляет пациента на лабораторные анализы, с целью узнать общее состояние его здоровья и исключить возможные противопоказания.
- Если состояние здоровья пациента в норме, то ему назначается дата операции. Накануне хирургического вмешательства пациент должен воздержаться от приема пищи.
- В день операции пациент должен явиться в больницу и четко следовать всем указаниям медицинского персонала.
Что касается материала для пересадки, то существуют специальные банки роговицы, там же есть и документы, фиксирующие время ожидания пациента.
Донорский материал забирается у мертвых людей в течение 24 часов после смерти. Донорами роговицы не могут быть умершие по неизвестным причинам, больные СПИДом, сифилисом, недугами головного мозга, а также младенцы и глубоко пожилые люди, после 70 лет. После забора донорского материала, он хранится в течение 5-7 дней в растворе, за это время он проходит тесты на пригодность. Используется как для частичной, так и для полной замены роговицы.
Ход операции
Хирургическое вмешательство по замене роговицы производится в следующем порядке:
- Операция кератопластика роговицы проводится под наркозом, поэтому больному будет введена местная или общая анестезия.
- Пациент укладывается на специальную кушетку с подушкой, где его голова и глаза фиксируются в таком положении, которое исключает подвижность.
- Происходит сама операция. При вмешательстве используют либо специальные инструменты для микрохирургии глаза, либо современное лазерное оборудование. Сегодня многие пациенты отдают предпочтение именно лазерной операции, так как от такого воздействия не остается шрамов, вероятность развития деформации роговицы и других послеоперационных осложнений значительно уменьшается, как и риск попадания в область глаза инфекции во время хирургического вмешательства.
- Еще раз максимально подробно изучаются поврежденные места. Затем при помощи специальных приборов нежизнеспособная роговица удаляется (либо вся, либо больные ее части). Глаза обрабатываются лекарственным раствором для защиты зрачка.
- На глаза накладывается донорская или искусственная роговица.
- Трансплантат фиксируется на глазах пациента. Обычно это делается при помощи непрерывных швов. Для накладывания швов используется специальная, очень тонкая нить, которая состоит из шелка или нейлона. Сам шов по форме напоминает звезду. В редких случаях – при помощи специализированных линз.
- После проведения операции в область конъюнктивы вводится физраствор, содержащий антибиотики. Это нужно для того, чтобы пациент избежал возможного заражения.
- Операция заканчивается, через некоторое время пациент возвращается в сознание.
Реабилитация после операции
После операции каждый пациент должен будет пройти довольно длительную реабилитацию. Сроки ее будут зависеть от того, какова была площадь изначально удаленной роговицы. Успешная реабилитация – путь к полному выздоровлению пациента.
После операции больной должен находиться в стационаре 12 дней. Если у него наблюдаются какие-либо осложнения, то лечащий врач продлевает этот срок. Период полной реабилитации займет около года.
В первые 5-7 дней после операции больному нужно будет сохранять определенное положение головы во время сна. То есть, нельзя будет спать на животе и на том боку, где расположен глаз, подвергшийся операции. Первые 1-2 дня после операции пациенту полагается полный покой и постельный режим.
Первые несколько недель после операции больному противопоказано поднятие тяжестей, физическая активность. Глаза нужно максимально беречь от травм, попадания пыли и грязи. То есть, на улице нужно будет появляться только в солнечных очках, даже если операция проводилась в холодное время года. В летнее время нужно будет избегать яркого света.
Кроме того, нельзя тереть глаза и нажимать на них, если в них что-то попало. Если глаза чешутся, то это нужно перетерпеть, так как идет процесс их заживления.
В течение года после операции нужно с особым вниманием относиться к своему здоровью, не контактировать с больными людьми, не посещать места возможного скопления больных людей. Иммунитет больного в течение некоторого времени будет ослаблен, поэтому нужно стараться не заболеть.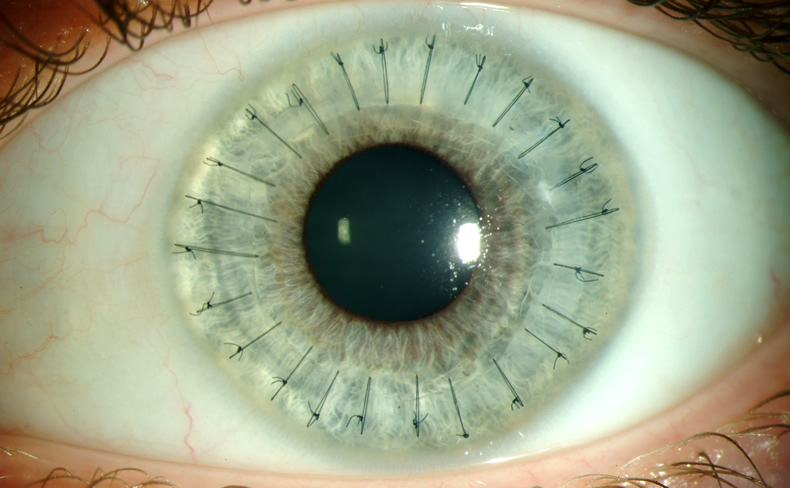
После операции в течение года нельзя будет париться в бане, посещать сауны и общественные бассейны, купаться в открытых водоемах. Все это может привести к попаданию в глаза инфекции и дальнейшим осложнениям.
В доме и в местах частого пребывания нужно будет поддерживать порядок, не допускать запыленности помещения и грязи в нем. Если врач назначает какие-то капли для скорейшей реабилитации, то инструкцию по их применению требуется соблюдать максимально четко.
Некоторым пациентам показана стероидная терапия. Это требуется для того, чтобы свести к минимуму риск отторжения донорской роговицы, а также для более быстрого ее заживления.
Первое время после операции сам больной замечает, что у него значительно ухудшилось зрение. Глаза как будто бы закрывает пелена, контуры предметов, находящихся в поле зрения, не четкие. Для того, чтобы что-то рассмотреть нужно как следует проморгаться. Переживать по этому поводу не нужно, это – совершенно нормальное явление. Врачи объясняют это тем, что после операции некоторое время наблюдается отек глаза, что и приводит к временному ухудшению зрения. Обычно зрение улучшается после того, как снимут швы. Но спешить со снятием швов тоже не нужно, рекомендуется проводить такую процедуру не менее чем через полгода после операции.
Внимание! Если поторопиться со снятием швов, то в дальнейшем это может привести к астигматизму.
Со временем острота зрения может восстановиться на 70-80%, конечно, если человек ставил такую цель и делал специальные процедуры и упражнения.
После выписки из больницы раз в месяц нужно будет посещать врача, чтобы он отслеживал динамику восстановления. После того, как пройдет год, посещать врача нужно будет не менее одного раза в три месяца.
Возможные осложнения
Кератопластика роговицы может приводить к некоторым осложнениям. На раннем этапе возможно:
- Трудное заживление области глаза, подвергшейся операции.
- От наложенных швов может возникнуть раздражение.
- Через швы может начать выделяться внутриглазная жидкость.
- Редко, но случается выпадение радужки глаза.
- Увеит или по-другому воспаление сосудов в области глаза.
- Значительное повышение внутриглазного давления.
- Попадание в область глаза инфекции и следующее за этим воспаление.
На более поздних стадиях больной может пожаловаться на другие, более серьезные осложнения:
- Астигматизм или искривление области роговицы.
- Глаукома – это группа заболеваний, которая характеризуется повышением давления внутри глаза. В дальнейшем это может привести к ослаблению глазного нерва, и, как следствие, к понижению остроты зрения.
- Отсутствие заживления глаза на протяжении длительного времени.
- Трансплантат может успешно прижиться, но его может поразить та же проблема, для устранения которой и проводилась операция.
- Отторжение донорской роговицы. Процент риска отторжения небольшой, 5-25%, но все же такие случаи были зарегистрированы. Отторжение может произойти на ранней стадии, буквально через несколько дней после операции. Свидетельство того, что роговица была отторгнута – это сильное ее помутнение.
Примерно через полгода после операции возрастает вероятность отторжения донорского материала, она составляет 50%. Очень редко, но все-таки возможно отторжение роговицы после нескольких лет со дня проведения операции. Отторжение различают эпителиальное и эндотелиальное.
Эпителиальное отторжение более благоприятно, начинается с верхних слоев роговицы. Его легко заметить на самых первых стадиях, хорошо поддается медикаментозному лечению.
Эндотелиальное отторжение не дает такого благоприятного прогноза. Заметить его крайне тяжело, эндотелий не поддается регенерации совсем. О таком виде отторжения может свидетельствовать постоянная боль в области глаза, снижение остроты зрения, покраснение белков, повышенная чувствительность к источникам света.
Если происходит отторжение роговицы, то пациенту могут назначить повторную кератопластику или процедуру кератопротезирования.
Кератопластика – это уникальная процедура, которая позволила многим пациентам вернуть зрение и буквально заново увидеть свет. Отзывы о таких операциях, в целом, положительные. Некоторые люди настороженно относятся к процедуре, так как есть вероятность осложнений. При этом, о возможных осложнениях квалифицированный врач предупреждает заранее с сводит риски к минимуму.
Источник


