Пересадка роговицы глаза от донора
Данные всемирной организации здравоохранения (ВОЗ) показывают, что поражение роговицы глаза занимает первое место среди основных причин слепоты после глаукомы, возрастной макулярной дегенерации и катаракты. Роговица – это передняя прозрачная часть наружной оболочки глаза, которая является очень уязвимой к негативному воздействию механических, физических и химических факторов окружающей среды.
Любые изменения основных свойств роговицы (прозрачности, сферичности, чувствительности, величины, зеркальности) сопровождается снижением остроты зрения и требует консервативного или оперативного лечения. К сожалению, консервативные методики терапии требуют длительного времени и не всегда могут гарантировать восстановление первоначальных характеристик роговичной оболочки и восстановление нарушенных зрительных функций. Поэтому возникает острая необходимость применять хирургические методики лечения и, в частности, кератопластику.
Разновидности кератопластики
Пересадка роговицы глаза (кератопластика) – это микрохирургическое оперативное вмешательство, в ходе которого удаляют поврежденную роговицу и меняют ее на донорский трансплантат или кератопротез (КП).
Существует два вида материала для замены роговицы:
- донорская ткань – которую изымают у трупа на протяжении не больше 2-х часов после смерти;
- кератопротезы (искусственная роговица) – примеры таких устройств: Бостон КП (тип I и II), остео-одонто-кератопротез (OOKП), AlphaCor и Федоров-Зуев КП. Бостон КП – это наиболее распространенный имплантируемый протез роговицы.
Во всем мире предпочтение отдают именно донорским роговицам. Это очень благоприятный материал для трансплантации, так как риск отторжения минимальный из-за особенностей ее анатомо-физиологического строения и отсутствия собственных кровеносных сосудов. Но иногда пересадка роговицы все же осложняется отторжением (у части пациентов – повторным), именно в таких ситуациях прибегают к установке кератопротеза.

Имплантированный кератопротез Бостон
Донорские материалы для замены роговицы изготавливают специальные лицензированные медицинские учреждения. Существуют даже специальные глазные донорские банки, которые занимаются сбором материала, его обработкой и хранением. Такие трансплантаты изготавливают в стерильных лабораторных условиях, все они проходят проверку на наличие вирусных бактериальных и прочих поражений.
В микрохирургии глаза операции по пересадке роговицы классифицируют:
- по размерам пересаженного участка: полная (тотальная) и частичная (локальная и субтотальная);
- по слоям роговичной оболочки, которые хирург меняет: сквозная, передняя послойная и задняя послойная.
СПРАВКА! Роговица глаза имеет 5 слоев: поверхностный эпителиальный клеточный, боуменова мембрана, строма, десцеметова мембрана, эндотелиальный клеточный слой.

Строение роговицы
Сквозная пересадка роговицы – самый распространенный вид кератопластики. В данной ситуации поврежденная роговица заменяется полностью, то есть на всю толщину (меняют все 5 слоев). Такая операция нужна пациентам с кератоконусом и другими врожденными аномалиями строения роговичной оболочки у детей, а также при обширных травмах, ожогах, некрозах.
Послойная кератопластика показана пациентам с повреждениями роговичной оболочки, которые носят поверхностный характер. Оперативные вмешательства на передней или задней части роговицы проводят людям с ожогами, дистрофиями, помутнениями или различными кератопатиями. Такие вмешательства можно разделить на 2 подкатегории:
- DALK – глубокая передняя послойная кератопластика (делают пересадку передних 3 слоев роговицы, оставляют десцеметову мембрану и эндотелиальный пласт клеток);
- DMEK – задняя частичная кератопластика (замена только заднего эндотелиального слоя роговицы).

Основные разновидности кератопластики, в зависимости от слоев роговицы, которые меняют в ходе операции
Показания
Пересадка роговицы глаза необходима в случае, когда консервативные и другие методики лечения не оказывают нужного действия и не способны возобновить основные свойства роговичной оболочки, которые обеспечивают хорошую остроту зрения.
Чаще всего к трансплантации прибегают в следующих ситуациях:
- врожденные и приобретенные истончения роговицы (дистрофии);
- буллезная кератопатия;
- рубцы после перенесенных операций, травм или ожогов;
- спайки, стойкие помутнения, язвы роговицы после перенесенных инфекций (кератитов) бактериального, вирусного, грибкового, паразитарного происхождения;
- стромальные дистрофии;
- кератоконус и кератоглобус;
- отторжение трансплантата после предварительной кератопластики.
Основные цели кератопластики:
- оптическая – восстановление утраченных зрительных функций;
- лечебная – избавиться от патологий (изъязвления, кератиты, помутнения и пр.), которые не удалось вылечить консервативными методиками;
- тектоническая – позволяет восстановить целостность роговичной оболочки (перфорация, фистула, проникающее ранение);
- мелиоративная – показана с целью улучшения структуры роговицы, как один из этапов последующей оптической операции;
- косметическая – проводят при видимых дефектах на слепых глазах, чтобы создать видимость здорового глаза.

Кератоконус – частая причина проведения пересадки роговицы
Подготовка и проведение трансплантации
Ели офтальмолог принимает решение, что пациенту необходима пересадка роговицы, начинается подготовка к операции. Из-за особенностей строения и функционирования роговичной оболочки нет необходимости предварительно проверять на совместимость ткани донора и реципиента, что существенно упрощает процедуру и снижает ее стоимость.
Перед операцией человек проходит комплексное медицинское обследование, где оценивают функции всех жизненно важных органов, а при выявлении проблем, проводят их коррекцию или лечение. Также очень важно перед оперативным вмешательством пройти и полное офтальмологическое обследование на предмет выявления возможных абсолютных или относительны противопоказаний к трансплантации. К таким можно отнести, например, болезни век, воспаление мейбомиевых желез, конъюнктивит и другие инфекционные поражения, заворот век, неправильный рост ресниц, болезни слезного аппарата, тяжелая степень глаукомы. По возможности проводится коррекция и лечение выявленных патологических состояний и только потом пациенту назначают дату операции.
Оперативное вмешательство проводится только в стационарных условиях. На пребывание в клинике выделяют, как правило, один день без последующей госпитализации. Трансплантацию проводят как под общим наркозом, так и под местной анестезией. В каждом случае выбор метода обезболивание осуществляет врач в индивидуальном порядке.
На этапе предоперационной подготовки хирург-офтальмолог точно определяет, какую часть роговицы необходимо удалить, соответственно, он готовит и трансплантат, который будет точно отвечать по размерам и форме удаляемому участку.
Все действия хирург осуществляет под операционным микроскопом. Глаз пациента фиксируют в широко открытом положении с помощью векорасширителя. Фемтосекундным лазером врач удаляет больной участок роговицы, на место которого накладывается подготовленный донорский трансплантат. Пересаженный биоматериал фиксируемся швами по всему контуру.

На фото хороши видны швы по всему контуру роговичного трансплантата
Швы снимают не раньше 4 месяцев после операции. Полное выздоровление и возобновление зрительных функций может длиться больше года и зависит от глубины операции и ее вида.
На протяжении нескольких дней после кератопластики пациент должен пребывать под врачебным контролем и регулярно посещать осмотры и перевязки. Обязательно назначают прием антибактериальных средств и глюкокортикоидных гормонов, средств для ускоренного заживления послеоперационной раны в виде глазных капель, иногда и внутрь. Все это время прооперированное глазное яблоко находится под стерильной повязкой.
После выписки человек продолжает послеоперационный уход и восстановление самостоятельно, строго следую врачебным рекомендациям.
Памятка пациенту, перенесшему кератопластику
После пересадки роговицы пациент должен помнить, что при любой трансплантации организм может отторгать чужеродную ткань, и кератопластика не является исключением!
Поэтому для подавления такой физиологической реакции на чужеродный биоматериал нужно регулярно использовать назначенные специалистом вам глазные капли, не меняя самостоятельно их дозировки. Как правило, такие медикаменты назначаются сроком не меньше полугода после операции. Применять медикаменты необходимо даже в том случае, если вам кажется. Что глаз здоров и не причиняет никаких неприятных симптомов.
ВАЖНО! Отторжение может произойти в любое время, даже спустя несколько лет после трансплантации. При обнаружении хотя бы одного симптома, который указывает на развитие данного осложнения, необходимо незамедлительно обратиться к офтальмологу, так как при своевременно назначенном лечении зрение удается сохранить в большинстве случаев. Если же терапия отсрочивается, потеря зрительных функций может стать необратимой.
Обязательно нужно воздержаться:
- от физического труда в течение 2 месяцев после операции;
- от тепловых процедур (сауна, баня, парилка) на протяжении 2 месяцев поле трансплантации;
- от возможного травмирования оперированного глаза;
- от сна на стороне прооперированного глазного яблока в течение 2 месяцев.

Если вас стали беспокоить неприятные ощущения в прооперированном глазу, немедля посетите офтальмолога, так как они могут указывать на реакцию отторжения трансплантата
Прочие важные рекомендации:
- нужно защищать лаза от яркого света солнцезащитными очками;
- старайтесь избегать контакта с людьми, страдающими недугами, которые передаются воздушно-капельным путем;
- не совершать сильных механических воздействий на глаз (не давить, не тереть, пр.);
- воздержаться от пребывания в запыленных помещениях;
- не выходить на улицу в ветреную погоду;
- строго соблюдать режим приема и дозу всех назначенных медикаментов.
Сразу после операции у вас, скорее всего, возникнет боязнь света и искажение зрения. Чтобы упростить процесс адаптации, следует носить солнцезащитные очки даже в помещении. В течении 2 месяцев после операции зрение может постоянно меняться, что вызвано процессом заживления. Поэтому не стоит сразу ожидать отличной остроты зрения. Как правило, стабилизация происходит на протяжении 12-14 месяцев.
Отторжение роговицы после пересадки и другие осложнения
Обычно пересадка роговицы проходит успешно. Самым опасным и неблагоприятным осложнением кератопластики считается реакция отторжения трансплантата. Донорский биоматериал роговичной оболочки отвергается достаточно редко, что связано с отсутствием кровеносных сосудов в трансплантате, и пришивают его к такой же аваскулярной (без сосудов) поверхности.
Обычно риск отторжения не превышает 5% (при кератоконусе), но может возрастать и до 68% при тяжелом химическом ожоге роговицы. Также риск отторжения растет у пациентов со сквозной кератопластикой, по сравнению с послойной методикой операции.
Симптомы, которые могут указывать на развитие отторжения донорской роговицы:
- снижение остроты зрения,
- светобоязнь,
- боль в глазу,
- покраснение глазного яблока.
Как правило, эпизод отторжения можно остановить, если вовремя назначают соответствующее лечение (глюкокортикостероиды в глазных каплях, в виде парабульбарных инъекций, в тяжелых случаях – системно внутрь в таблетках или внутривенно в растворе для инъекций). После успешной терапии функция трансплантата полностью восстанавливается.

Чтобы предотвратить отторжение донорской роговицы, пациенту назначают инстилляции глюкокортикостероидных гормонов в конъюнктивальный мешок на протяжении длительного времени
В случае когда эпизод был продолжительным и тяжелым, либо пациент пережил уже несколько таких ситуаций, донорская роговица может стать непригодной. Таким людям показана повторная пересадка, но долгосрочный прогноз в данной ситуации хуже, чем при первой трансплантации. Если донорская роговица отторгается у пациента уже не впервые, может быть установлен кератопротез (искусственная роговица).
Среди других возможных осложнений стоит назвать инфицирование, воспаление, кровотечение, увеличение внутриглазного давления. Их риск выше при сквозной кератопластике и задней послойной, нежели при передней послойной, поскольку при последней операция происходит вне полости глазного яблока, а только на его поверхности.
Цена кератопластики
Пересадка донорской роговицы – это дорогостоящая хирургическая процедура, так как требует наличия высококвалифицированного специалиста и дорогого медицинского оборудования. Средняя стоимость оперативного вмешательства на одном глазу составляет 100 000 рублей, цена донорского трансплантата приблизительно такая же.
К счастью, существует специальная программа правительства, которая гарантирует бесплатное проведение операции пациентам с показаниями к ней. Но для того чтобы воспользоваться этим шансом, необходимо пройти специальное медицинское обследование, предоставить все необходимые документы комиссии и стать в очередь в местном департаменте Минздрава.
Отзывы об операции
Алина, 40 лет
Моему сыну 15 лет понадобилась сквозная кератопластика после проникающей травмы правого глаза. Выбрали хорошую клинику по отзывам пациентов в Москве. После офтальмологического осмотра и ряда дополнительный анализов и обследований (ЭКГ, Эхо-КГ) ребенку сразу назначили день операции. Через несколько дней провели трансплантацию под общим наркозом. На следующий день после операции врач разрешил вставать и ходить, на 3 день выписала домой. С момента операции прошло уже пять месяцев. Мы до сих пор каждый день капаем два вида капель в глаза, но ребенок уже полноценно видит мир. Хирург, который оперировал, сказал, что пересадка прошла хорошо, осложнений нет. Наши местные офтальмологи, у которых наблюдаемся каждый месяц, также не видят никаких проблем. Если все будет так хорошо и дальше, швы снимут через 3-4 месяца.
Андрей, 19 лет
У меня врожденный кератоконус на обоих глазах. В детстве проводили кератотомию. К сожалению, на левом глазу операция не помогла и развилась 4 стадия кератоконуса. Долго искал кинику, где смогут сделать пересадку роговицы после кератотомии при кератоконусе 4 стадии. Помогли врачи в Израиле. После 3-дневного обследования провели операцию с помощью фемтосекундного лазера и пересадили роговицу от донора. Несколько дней после процедуры очень болел глаз, ничего нормально не мог видеть, была ужасная светобоязнь. Думал, что ничего хорошего не получилось, хотя врач предупреждал о таком течении послеоперационного периода. Выписали из клиники на следующий день, но на осмотры и перевязки ходил ежедневно на протяжении недели. Сейчас прошло 2 месяца после операции, уже вижу 4 строчки прооперированным глазом. Результатом, условиями в клинике и отношением персонала очень доволен.
Антонина, 37 лет
После химического ожога глаза антиперспирантом с высоким содержанием солей алюминия потребовалась операция по пересадке роговицы, так как развилось очень стойкое помутнение, которое не подавалось никакому лечению. Операцию решила делать в России, так как в разы дешевле. Нашла хорошую клинику и опытного врача. Не стала ждать своей очереди по квоте, так как на это мог уйти не один год, к сожалению. Все прошло очень хорошо и быстро. Трансплантацию делали под общим наркозом, в тот же день отпустили вечером домой. Три дня делали перевязки, и капали капли в глаза, которые я капала еще на протяжении 8 месяцев после операции. Швы сняли на 13 месяц после процедуры. Сейчас прошло уже два года, вижу хорошо, но не идеально, так как после операции у меня диагностировали астигматизм, нужно носить очки, а я к ним привыкнуть не могу. Осложнений не бело, обошлось все примерно 180 тыс. рублей.
Источник
Слепота поражает ~ 39 миллионов человек во всем мире. Ганглиозные клетки сетчатки не могут регенерировать, что делает это условие необратимым во многих случаях. Трансплантация всего глаза дает возможность при необходимости заменить больные ганглиозные клетки сетчатки, а также всю оптическую систему и окружающую ткань лица. Недавние успехи в трансплантации лица показывают, что пересадка глаз может быть многообещающим лечением тех болезней, которые до сих пор неизлечимым. Давайте разберемся делают ли пересадку глаз от донора в России или любой другой стране мира.
Ученые стремились к успешной трансплантации глаз на протяжении веков. Но никогда еще пересадка донорского глаза не была успешно выполнена на живом человеке. Сложная сеть мышц, кровеносных сосудов и нервов глаза, непосредственно связанная с мозгом, обрекла прошлые эксперименты на неудачу.
Для дальнейшего расширения наших знаний о регенерации нервов, иммуносупрессии и технических аспектах хирургии необходимо проводить все больше трансплантаций глаз на животных. Систематический обзор литературы был проведен для оценки исследований, описывающих пересадку глаз от донора животным. Были включены только те исследования, в которых глаз был полностью безъядерным и реимплантированным. Проведено сравнение методов и результатов исследования. В большинстве опубликованной литературы, восстановить зрение удавалось лишь у холоднокровных позвоночных. Есть несколько примеров, в которых млекопитающие демонстрируют выживание трансплантированной ткани после нейроваскулярного анастомоза и способность поддерживать короткую активность электроретинограммы в новом хозяине.
В настоящее время нет лечения потери зрения из-за атрофии зрительного нерва и ганглиозных клеток сетчатки, которая может быть вызвана терминальной стадией глаукомы, травматической атрофией зрительного нерва и других болезней. Пересадка глаза может быть жизнеспособным вариантом лечения.
Когда слепота вызвана травмой, она часто сопровождается тяжелым обезображением лица. 58% повреждений глазного яблока в США сопутствуют тяжелой травме лица, таким образом, есть население, которое потенциально выиграло бы от комбинированной трансплантации лица и глазного яблока. При дальнейшем улучшении регенерации нервов и иммуносупрессии, трансплантация стает все более жизнеспособным вариантом лечения чрезвычайно сложных и изнурительных заболеваний.
Травмы глаз являются четвертой наиболее распространенной боевой раной для американских солдат. По этой причине Министерство обороны США является главным спонсором исследований по пересадке глаз человека.
История
Первые попытки пересадки глаз у животных начались в 19 веке и достигли своего пика во время Второй Мировой Войны. В 1977 году консультативный Совет Национального института глаз призвал к проведению ограниченных и продуманных лабораторных работ в области трансплантации глаз. Целевая группа в Национальном институте глаз заключила, после вдумчивого лабораторного исследования, что пересадка глаз не может быть успешной. Эти эксперименты преследовали вопросы иммунного отторжения, недостаточного кровотока и отсутствия функции нерва. Зрительный нерв, который соединяет глаз с мозгом, является частью центральной нервной системы (ЦНС), наряду с головным и спинным мозгом. В то время как нервы в других местах тела — скажем, в пальцах или на коже головы — переживают травму и легко регенерируют, ЦНС не так устойчива. На долгое время это заключение поставило точку в вопросе “возможна ли трансплантация глаза”.
В последние десятилетия наблюдались огромные успехи в других аспектах трансплантационной медицины, включая иммунодепрессанты и микрохирургические методы, они позволили провести трансплантации, которые ранее были невозможны. Успешная трансплантация лица стала более распространенной и оказалась более безопасной и более эффективной, чем первоначально предполагалось, эта операция может помочь проложить путь для успешной пересадки глаз. Еще 20 лет назад, пересадка рук была темой из области фантастики, однако сейчас ежегодно выполняют несколько таких операций. Можно ли сделать пересадку глаз сейчас? Нет! Но можно ли будет ее сделать через 30 лет, остается загадкой.
Важные открытия в области трансплантации глаз
Несколько лет назад команда хирургов сделала важный шаг вперед, на которой была показана успешная трансплантация глаза крысы в другую крысу, включая соединение зрительных нервов. Орган был здоровым и живым следующие 2 года. Следующим этапом, с финансированием Министерства обороны США, является восстановление нервов, чтобы фактически восстановить зрение у грызунов, приматов и, в конечном итоге, людей.
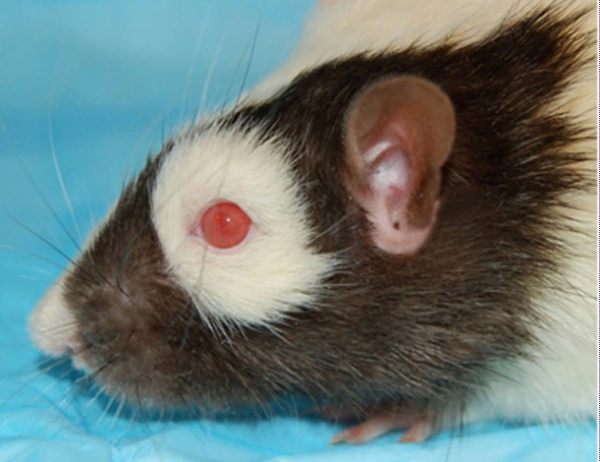
Коричнево–серая крыса после успешной трансплантации глаза командой хирургов в Вашингтоне.
Ключевой проблемой в трансплантации глаз является тонкий зрительный нерв. Первым препятствием было просто сохранить нерв живым. Невозможно извлечь глаз у донора и при этом сохранить все его структуры. Донорство глаза – это процедура, которая ведет к гибели клеток.
В тестах на мышах доктор Nickells обнулил ген BAX, ключевого игрока, который приводит к гибели клеток. В 2010 году он обнаружил, что мыши без этого гена не теряют ни одной из своих клеток зрительного нерва после травмы, даже спустя годы – тогда как у обычной мыши все клетки были мертвы в течение трех недель.
С тех пор Nickells работает над исследованиями в этой области. В будущем он планирует создать препарат для блокирования гена BAX, который может быть добавлен в раствор в котором хранится донорский глаз. Этот препарат должен предотвратить гибель клеток до получения органа реципиентом.
Второе препятствие, даже если добиться поддержания жизнеспособности клеток, необходимо стимулировать рост нервов. Донорский нерв не может просто объединяться вместе с культей реципиента, но он должен полностью восстановиться от глаз до мозга. Во взрослом возрасте нервные клетки не имеют такой способности к росту. Необходимо найти способ перепрограммировать старые нейроны, чтобы они были молодыми.
В январе команда из Гарвардской школы неврологии опубликовала статью, в которой сделала явные открытия. Ученые изобрели и применили препараты на мышах. Препарат отключает путь подавления опухоли и позволяет нейронам расти. Когда исследователи перерезали зрительный тракт за пределами головного мозга, нерв восстановился в течение 28 дней.
Но могли ли мыши действительно видеть? Чтобы ответить на этот вопрос, через восемь недель после травмы исследователи показали мышам вращающийся барабан, окрашенный вертикальными черно-белыми полосками. Нормальная мышь, естественно, поворачивает голову, чтобы следовать за полосками. Мыши с регенерированными нервами не сдвинулись с места, что указывает на то, что они не могли видеть.

Доктор Чиаки Комацу осматривает крысиный глаз в своей лаборатории.
Исследователи поняли, , что эта неудача в восстановлении зрения произошла потому, что недавно выросшие нервы отличались ключевым образом от нормальных нервов: им не хватало изоляции, поэтому электрические сигналы от глаза уменьшались до достижения мозга. Это точно такая же проблема, как и в нервах людей с рассеянным склерозом. Таким образом, исследователи дали этим же мышам препарат MS 4-AP, и через три часа снова их протестировали. Вдруг животные начали двигать головами в ответ на вращающийся барабан. Слепые мыши снова могли видеть.
Следующие шаги включают в себя поиск неинвазивных способов мониторинга возможного отторжения донорского глаза у крыс и приматов.
Возможна ли пересадка глаз
Зрительный нерв, который посылает зрительные сигналы от глаза к мозгу, состоит из около миллиона волокон. Так как пересадка глаза от донора требует, чтобы зрительный нерв был разрезан, а затем восстановлен, ученые не ожидают, что этот тип процедуры будет возможным. Исследователи фокусируются на том, как регенерировать поврежденные зрительные нервы и как заменить поврежденные клетки сетчатки здоровыми трансплантатами.
Нечеловеческие приматы – идеальный следующий шаг в исследовании после грызунов, помимо человеческих трупов. Исследования, не связанные с человеческим приматом, могут иметь более широкий спектр методов, доступных для тестирования и демонстрации функциональной отдачи. Поведенческие тесты, а также электроретинография были бы ценными инструментами в оценке зрительной функции и ее влияния на животное. Этот шаг, наряду с трупными исследованиями, в погоне за пересадкой глаза будет иметь решающее значение для определения хирургической осуществимости процедуры. Путь к тому, чтобы сделать операцию по пересадке глаз реальной клинической возможностью для тех, кто потерял зрение, длинный и чреват сложными научными препятствиями. Однако требуемые знания, хирургические навыки, технологии и медицина продвинулись до такой степени, что преодоление этих трудностей может оказаться в пределах досягаемости. Надеемся статья помогла вам разобраться с тем, существует ли пересадка глаз на данный момент.
Сколько стоит пересадка глаза
Трансплантация глаза целиком является экспериментальной процедурой. Хотя долгое время считалось операция по пересадке глаз невыполнима, недавние научные исследования предполагают, что пересадка глаз возможна в ближайшем будущем. Потеря зрения оказывает разрушительное воздействие на общее состояние здоровья человека и психосоциальное благополучие. Серьезность функциональных нарушений и невозможность восстановить зрение оправдывают исследования по трансплантации глаз, как потенциальной терапевтической стратегии.
Именно по описанным выше причинам пересадка глаз от донора невозможна и рассчитать стоимость такой процедуры не представляется возможным. Однако, пациентам доступна пересадка роговицы и во многих клиниках мира есть четкий прайс на эти услуги. Спрос на пересадку глаз чрезмерно велик и именно он создаст цену, когда процедура будет осуществимой. По всему миру более 170 миллионов слепых людей, которые бы хотели восстановить свое зрение и увидеть мир в ярких красках.
Источник