Пересадка роговицы глаза мнтк
Заболевания роговицы встречаются у 25% пациентов, обращающихся к офтальмологу. Роговица это прозрачная оболочка глаза 10- 12 мм в диаметре, которая как часовое стекло покрывает окрашенную структуру глаза, называемую радужкой.
Снижение прозрачности роговицы, приводящее к потере зрения, может быть обусловлено многими причинами: ожоги и травмы глаз, кератиты и язвы роговицы, первичные и вторичные дистрофии роговицы, кератоконус и кератоглобус. Эти повреждения и заболевания роговицы нуждаются в хирургическом лечении.
 ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ДИАГНОСТИКА ЗАБОЛЕВАНИЙ РОГОВИЦЫ
ЛЕЧЕНИЕ
В хирургическом лечении заболеваний роговицы можно выделить два основных направления: кератопластика (пересадка роговицы), когда поврежденная роговица заменяется здоровой донорской роговичной тканью, и кератопротезирование — пересадка искусственной роговицы.
МНТК «Микрохирургии глаза» обладает самым большим опытом в России по проведению кератопластик: за 30 лет работы проведено свыше 16500 операций пересадки донорской роговицы. В МНТК «Микрохирургия глаза» работает самый большой и современный Глазной Банк в России с новейшим медико-технологическим обеспечением. Комплекс является единственным лечебным учреждением в России, где широко используют метод кератопротезирования, применяя собственные модели кератопротезов.
Операция кератопластика проводится пациентам при наличии кератоконуса, дистрофий роговицы, помутнений роговицы и т.д.
| Кератопластика | Общее время лечения одного глаза — 14-21 день (предоперационное обследование 2-3 дня, на 4-й день – операция (сроки операции зависят от наличия донорского материала), послеоперационное долечивание – 10 дней) |
|---|
Для лечения бельм роговицы осуществляется операция кератопротезирования.
| Кератопротезирование | Общее время лечения одного глаза (один этап)- 5 дней (1-ый этап укрепление бельма и имплантации опоры элементов, предоперационное обследование 2дня, на 2-3-й день — операция, послеоперационное наблюдение — 1-2 дней; 2-й этап имплантации кератопротеза (через 3-4 месяца после 1-го этапа). Срок проведения операции как на 1-м этапе. |
|---|
Операции кератопластики и кератопротезирования проводятся стационарно и обычно занимают от 30 минут до 1 часа. В операционной с вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезистка. Современные методы анестезии, используемые в МНТК «Микрохирургия глаза», позволяют полностью исключить болевые ощущения.
Операции проводят высококлассные хирурги отдела трансплантационной и оптико-реконструктивной хирургии переднего отрезка глазного яблока с использованием самого современного оборудования лучших мировых производителей.
В последние годы в МНТК «Микрохирургия глаза» стали широко использоваться новые технологии хирургического лечения дистрофии роговицы и кератоконуса на ранних стадиях заболевания.
- Глубокая передняя послойная кератопластика, которая позволяет сохранить собственный здоровый эндотелий и избежать вскрытия глазного яблока (разгерметизации), уменьшить операционные и послеоперационные осложнения и риск отторжения трансплантата.
- Задняя послойная эндотелиальная кератопластика, предназначенная для лечения дистрофии роговицы, позволяет свести к минимуму порцию донорской ткани, что уменьшает риск отторжения и сохраняет большую часть собственной роговицы.
- Реконструкция переднего отрезка глазного яблока с имплантацией искусственной радужки на базе сквозной кератопластики в случаях тяжелой травмы роговицы в сочетании с потерей хрусталика и радужки.
- Альтернативой сквозной кератопластики при начальных и развитых стадиях кератоконуса является интростромальная кератопластика с имплантацией сегментов. Операция проводится на ранних стадиях кератоконуса, обладает ортопедической функцией, укрепляя истончённую зону, улучшает остроту зрения, останавливает прогрессирование кератоконуса.
- Перекрёстное связывание роговичного коллагена (кросслинкинг) замедляет или останавливает прогрессирование кератоконуса на основе биохимической ремодуляции роговицы.
Совершенствование микрохирургической техники и инструментария, появление новой совершенной аппаратуры, новые подходы к пред- и послеоперационной терапии расширили диапазон хирургических вмешательств на роговице и обеспечили большой процент благоприятных исходов и высоких результатов.
СОВРЕМЕННЫЕ МЕТОДЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КЕРАТОКОНУСА
КЕРАТОКОНУС
Кератоконус – это прогрессирующее дистрофическое заболевание роговицы, обусловленное рядом генетических и приобретенных факторов, характеризующееся прогрессирующим истончением роговицы с выпячиванием ее центральных отделов, формированием миопической рефракции и нерегулярного астигматизма.
Этиология кератоконуса и других видов кератоэктазий в настоящее время неизвестна. Активное прогрессирование кератоконуса происходит в 20% случаев и, как правило, начинается в пубертатный период. Прогрессирование заболевания приводит к значительному снижению остроты зрения и неэффективности способов ее коррекции.
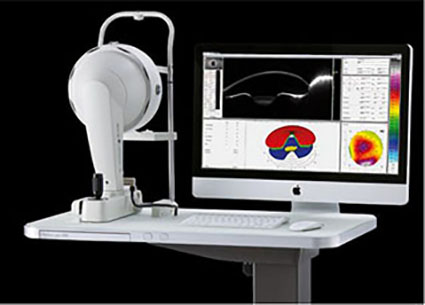
Постановка диагноза особенно в начальных стадиях заболевания весьма затруднительна. Наиболее информативное исследование на сегодняшний момент при диагностики этого грозного заболевания на ряду с общепринятыми методами исследования является выполнение сканирующего кератотопографа PENTACAM (OCULUS, Германия), позволяющего оценить как переднюю так и самое важное заднюю поверхность роговой оболочки – так как именно там происходят начальные изменения анатомо-топографических характеристик при начальных стадиях (рис. 1).
Лечение кератоконуса
В зависимости от стадии заболевания и некоторых важных анатомо-топографических характеристик офтальмохирург –на основе многолетнего опыта и последних научных разработок МНТК Микрохирургии глаза предложит оптимальный метод лечения. Существуют три основных метода лечения кератоконуса:
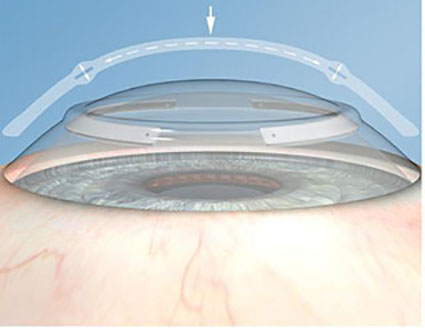
1. Кросслинкинг роговичного коллагена (рис.2)
Идея использования консервативного метода лечения кератоконуса родилась в Германии у группы исследователей Дрезденского технического университета. T. Seiler и G. Wollensak взяли за основу принцип фотополимеризации, уже давно используемый в стоматологии («световая пломба»). В результате серии работ разработана наиболее эффективная и безопасная техника кросслинкинга роговичного коллагена, основанная на эффекте фотополимеризации стромальных волокон под воздействием фотомедиатора (раствор рибофлавина) и низких доз ультрафиолетового излучения твердотельного источника
Данная методика позволяет остановить прогрессирование кератоконуса и избежать сквозной пересадки роговицы.
Показания:
- Кератоконус I-II стадии.
- Кератоэктазия после рефракционных эксимерлазерных вмешательств.
- Краевая дегенерация роговицы
- Кератомаляции различного генеза — таяние роговицы (cornea melting), как правило, в ходе аутоиммунных процессов.
- Кератоглобус.
- Буллезная кератопатия I-II стадии.
- Имеются обнадеживающие данные в использовании кросслинкинга в лечении кератитов и язв роговицы.
Противопоказания:
- Непереносимость Рибофлавина (Витамин В2).
- Если толщина роговицы хотя бы в одном измерении менее 400 мкм.
- Возраст менее 15 лет
- Низкая острота зрения с коррекцией при кератоконусе, несмотря на достаточную толщину.
- Наличие рубцов роговицы.
- Наличие аллергического конъюнктивита.
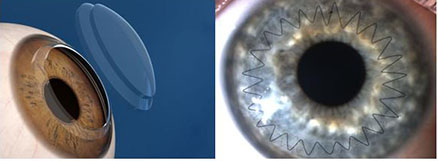
2. Имплантация интрастромальных роговичных сегментов
В нашей практике используются отечественные ИРС, изготовленные в ООО Научно-экспериментальное производство «Микрохирургия глаза» из полиметилметакрилата, представляющие собой сегмент с дугой протяжённостью 160 °(90, 120, 160, 210°), основанием 0,6 мм, высотой 150 – 450 мкм, внутренним диаметром 5,0 мм и наружным 6,2 мм, с поперечным сечением в форме полусферы (рис.3).
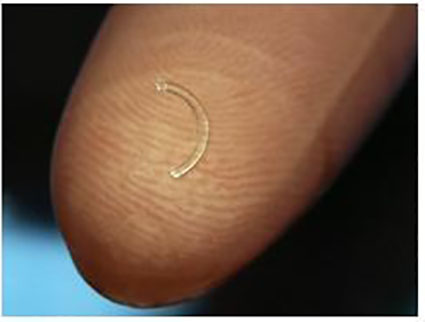
Коррекция кератоконуса и сложного миопического астигматизма высокой степени.
Предварительно в роговице формируются роговичный туннель, через который вводятся роговичный сегмент, что приводит к уплощению центральной зоны роговицы. Не маловажным аспектом этой операции являеться ее реверсивность –т.е. возможность замены или удаления сегмента, если зрение изменится с возрастом. Это возможно потому, что не повреждается центр роговицы и не удаляется роговичная ткань. На следующий день после операции глаз пациента абсолютно спокоен и после непродолжительной реабилитации пациент может преступать к повседневным зрительным нагрузкам (рис. 4 Следует отметить, что имплантация интрастромальных сегментом не влияет на косметику больного и позволяет ему пользоваться мягкими контактными линзами. В зависимости от показаний возможна комбинация кросслинкинга и интростромальной имплантации роговичных сегментов.
3.Кератопластика
В последнее время методом выбора хирургического лечения кератэктазий в далекозашедших стадиях заболевания нередко становится передняя глубокая послойная кератопластика, в ходе которой осуществляется отслаивание стромы роговицы от Десцеметовой мембраны. При этом повышение остроты зрения сопоставимо с таковым после сквозной кератопластики. Преимуществами передней глубокой послойной перед сквозной кератопластикой являются: сохранность эндотелия роговицы реципиента, что снижает риск отторжения трансплантата; уменьшение риска развития катаракты в послеоперационном периоде, вследствие назначения укороченного курса стероидной терапии; снижение требований к донорскому трансплантату, так как качество его эндотелия в этом случае не играет такой существенной роли, как при сквозной кератопластике.
Необходимо отметить, что, наилучшие результаты возможно получить при проведении кератопластики – как сквозной, так и передней глубокой послойной с применением фемто-лазерного сопровождения, что обеспечивает идеальную точность реза и непревзойденную сопоставимость выкроенного донорского трансплантата и ложа реципиента, ведущее к значительному повышению зрительных функций пациентов.
Таким образом, в настоящее время в арсенале квалифицированного офтальмохирурга имеется широкий спектр хирургических методов лечения кератоконуса. Однако необходимо отметить, что наиболее эффективным считается лечение на ранних стадиях кератэктатического процесса, что возможно при своевременной правильной диагностике кератэктатического процесса.
Наиболее эффективными современными методами ранней диагностики кератэктатического процесса являются: компьютерная кератотопография, оптическая когерентная томография, конфокальная сканирующая микроскопия, иммерсионная конфокальная микроскопия, анализ элевационных карт.
Наш институт оснащен самой совершенной аппаратурой для ранней диагностики кератоконуса, что позволяет выявлять кератоконус, даже на самых ранних стадиях развития, в 100% случаев.
Необходимо также отметить, что обилие различных методов лечения кератоконуса ставит перед оперирующим хирургом задачу выбора наиболее эффективного метода лечения каждого конкретного пациента.
Ведущим специалистом нашего института д.м.н. Измайловой Светланой Борисовной на основании всестороннего анализа результатов лечения пациентов с кератоконусом разработан алгоритм хирургического лечения кератоконуса, позволяющий систематизировать подходы к лечению кератоконуса и дифференцированно выбирать наиболее оптимальный и эффективный метод лечения в зависимости от стадии заболевания.
Таким образом, в МНТК «Микрохирургия глаза» представлен весь спектр современных лечебно-диагностических технологий, позволяющий осуществлять патогенетически ориентированное лечение каждому пациенту с кератоконусом на любой стадии – от начального до острого. Мы можем помочь каждому!
Наши специалисты:
Малюгин Б.Э. – д.м.н., профессор. Выполняет операции по механической и фемтолазерной имплантации роговичных сегментов, различные виды кератопластик, включая послойные. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Измайлова С. Б. – д.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-сопровождением, УФ-кросслинкинг, сквозные и послойные кератопластики – механические и с фемто-лазерным сопровождением. Владеет технологиями интраокулярной коррекции остаточной миопии и астигматизма у пациентов со стабилизированным кератоконусом.
Костенев С.В. – д.м.н. Выполняет имплантацию роговичных сегментов с фемто-лазерным сопровождением и УФ-кросслинкинг. Проводит ФРК для коррекции остаточных аметропий.
Ковшун Е.В. – к.м.н. Специализируется на лечении далекозашедших стадий кератоконуса методами сквозной и послойной кератопластик, выполняет имплантацию роговичных сегментов и УФ-кросслинкинг.
Волкова О.С. – к.м.н. Выполняет имплантацию роговичных сегментов, в том числе с фемто-лазерным сопровождением, сквозную кератопластику.
Головин А.В. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Паштаев А.Н. – к.м.н. Выполняет фемто-лазерную имплантацию роговичных сегментов.
Мороз О.В. – Выполняет имплантацию роговичных сегментов.
Обращайтесь к нам! Мы вам поможем!
 ВАШИ ВРАЧИ
ВАШИ ВРАЧИ
Источник
- Международный офтальмологический центр
- >>Услуги
- >>Пересадка роговицы, кератопластика
Стоимость выполнения сквозной кератопластики в нашей клинике составляет от 120 000 рублей за один глаз.
Что включено в стоимость операции сквозной кератопластики (пересадки роговицы):
- Биоматериал – «Материал для восстановления роговицы»;
- Комплект послеоперационного ухода – 8 – 10 видов необходимых глазных капель, антибиотики (таблетки), защитные окклюдеры;
- Проведение операции сквозной кератопластики ведущим хирургом клиники;
- Кератопластика в «Международном Офтальмологическом Центре» выполняется в амбулаторном режиме, под местной анестезией (используются современные препараты, которые не оказывают нагрузку на сердечно-сосудистую систему и хорошо переносятся пациентами). После пребывания в дневном стационаре и контрольного осмотра у хирурга, пациент возвращается домой.
- Месяц обязательных послеоперационных осмотров.
Если у Вас есть вопросы, Вы можете задать их нашим специалистам по телефонам в Москве 8 (495) 938-97-79 и 8 (495) 940-96-90
Почему мы рекомендуем проводить кератопластику в «Международном Офтальмологическом Центре»
Подготовка к хирургическому вмешательству начинается с проведения полного обследования зрительной системы, которое позволяет врачам определить показания к проведению операции, спрогнозировать ее результат. Наша Клиника располагает всем необходимым оборудованием и материалами для проведения операций плановой пересадки роговицы.
В «Международном Офтальмологическом центре» работают специалисты мирового уровня. В нашей клинике проводятся все виды операций пересадки роговицы.
Сквозная кератопластика – одно из приоритетных направлений деятельности клиники. Операции по пересадке роговицы выполняет офтальмохирург с мировым именем Дементьев Дмитрий Давидович — признанный лидер в области трансплантации роговицы, хирург, регулярно проводящий «живую» хирургию для коллег-офтальмологов на сессиях Американской Академии Офтальмологии, на конгрессах Европейского общества катарактальных и рефракционных хирургов и многих других. Среди коллег-офтальмологов Доктор Дементьев является признанным авторитетом в области лечения пациентов с различными патологиями роговицы. Дмитрий Дементьев – один из немногих российских хирургов, который выполняет не только операции сквозной кератопластики, но и операции пересадки эндотелия, а также операции послойной кератопластики и передней послойной кератопластики.
В «Международном Офтальмологическом Центр» операции сквозной кератопластики проводят также профессор, д.м.н., хирург высшей категории Пивоваров Николай Николаевич и профессор, д.м.н., хирург высшей категории Золоторевский Андрей Валентинович
В ходе операции хирург при помощи микрохирургического инструмента или фемтосекундного лазера формирует роговичный лоскут и отделяет поврежденную часть роговицы. На ее место имплантируется биоматериал — «Материал для восстановления роговицы», который точно соответствует размерам сформированного ранее лоскута. При помощи специально шовного материала он присоединяется к периферической части роговицы пациента. После окончания операции на глаз пациента накладывается повязка или специальная защитная контактная линза.
Кератопластика в нашей клинике выполняется амбулаторно под местной анестезией при помощи современных препаратов, которые не оказывают нагрузку на сердечно-сосудистую систему и хорошо переносятся пациентами разного возраста. После операции и осмотра врача, пациент возвращается домой, что, безусловно, способствует максимально комфортному восстановлению.
Реабилитационный период после кератопластики длится до года, в связи с особенностями строения роговицы. В этот период пациент регулярно наблюдается у своего лечащего врача, который следит за динамикой восстановления. Снятие швов обычно происходит через 6—12 месяцев после операции.
Применяемое современное оборудование, биоматериал для восстановления роговицы, одноразовые инструменты и расходные материалы соответствуют всем мировым стандартам, прошли строгие клинические испытания и имеют необходимые сертификаты и разрешения. Послеоперационные осложнения и восстановительный период сведены к минимуму, достигается максимальный зрительный результат.
У врачей «Международного Офтальмологического Центра» есть постоянный доступ к роговичному банку, и возможность проведения операции зависит только от пожеланий пациента и индивидуальных показаний к проведению кератопластики.
«Материал для восстановления роговицы» отбирается, основываясь на мировых стандартах. Проводятся биологические, вирусологические, исследования эндотелиального слоя клеток, которые дают возможность сделать прогноз о дальнейшей жизнеспособности материала и результатах будущей операции.
«Материал для восстановления роговицы», обладает хорошей приживляемостью, значительно снижен риск возникновения помутнений. Используя такой биоматериал, офтальмохирурги «Международного Офтальмологического Центра» добиваются лучших оптических характеристик зрения после операции.
Когда необходима кератопластика?
Если у вас:
- кератоконус;
- различного рода бельма роговицы — ожоговые и дистрофические;
- врожденные и приобретенные дистрофии роговицы;
- рубцы роговицы, состояние после травм, операций и воспалений;
- травматические дефекты роговицы.
В нашей клинике проводятся все виды кератопластики:
- сквозная пересадка роговицы;
- послойная пересадка роговицы (передняя послойная кератопластика и задняя послойная кератопластика);
- интракамеральная пересадка эндотелия.
- Также в нашей клинике выполняются операции по кератопротезированию.
Послойная кератопластика
Данный вид хирургического вмешательства проводят у больных с поверхностными помутнениями роговицы, которые не затрагивают большую часть стромы и задних слоев роговой оболочки. Как правило, это пациенты после перенесенных кератитов, поверхностных ожогов, некоторых форм дистрофий роговицы. Суть данной операции заключается в полном иссечении передних, помутневших слоев роговицы и их замены на донорскую, прозрачную ткань. Как правило, результат данной операции удовлетворителен: в подавляющем большинстве случаев удается восстановить прозрачность роговицы. Часто достаточно пересадить только пораженный слой роговицы, а здоровые ткани оставить нетронутыми (кератоконус 2-3ст., буллезная кератопатия, поверхностные помутнения роговицы). В настоящее время врачи стараются отходить от традиционной сквозной пересадки роговицы и, когда это возможно, выполнять послойную кератопластику. В зависимости от показаний выполняется Передняя глубокая послойная кератопластика или Задняя послойная кератопластика. Послойная кератопластика имеет целый ряд преимуществ: отсутствие риска отторжения трансплантата, меньший индуцированный астигматизм, а значит лучшие зрительный функции, короткий реабилитационный период, сохранность механической прочности роговицы.
Послойные кератопластики могут так же выполняться как механически так и с помощью фемтосекундного лазера. Технически послойные кератопластики более сложные и требуют от хирурга высшего мастерства.
После приживления трансплантата и снятия шва современные эксимер-лазерные установки и безопасные факичные ИОЛ позволяют убрать возможные рефракционные неточности, и довести конечный результат до максимальных значений остроты зрения.
Ход операции послойной пересадки роговицы
Хирург производит срез поверхностной части мутной роговицы с учетом глубины расположения помутнений и их поверхностных границ. Образовавшийся дефект замещают прозрачной роговицей такой же толщины и формы. Трансплантат укрепляют узловыми швами или одним непрерывным швом. При оптической послойной кератопластике используют центрально расположенные круглые трансплантаты. Лечебные послойные пересадки разного вида могут быть произведены как в центре, так и на периферии роговицы в пределах зоны ее поражения.
Передняя послойная кератопластика
В ходе этой операции заменяются только передние слои роговицы, толщиной 300–400 мк. Преимуществами данного метода являются: отсутствие риска эндотелиального отторжения, меньший послеоперационный астигматизм, сохранная структура переднего сегмента глаза, и, как следствие, ускоренная зрительная реабилитация.
Сквозная кератопластика
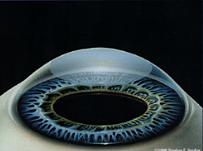
Наиболее распространенный тип хирургического вмешательства. Такую операцию проводят больным с полным помутнением всех отделов роговицы после перенесенных травм роговицы, при кератоконусе, дистрофии роговицы, ожогах роговицы. Данная операция предполагает иссечение измененной роговицы на всю глубину круглым трепаном диаметром 6-8 мм и замена иссеченной ткани на донорскую. Этим же способом выкраивается донорский трансплантат. Затем хирург непрерывными или узловыми швами фиксирует донорский трансплантат к периферии оставшейся роговицы реципиента. Шов остается на срок до 6 месяцев. По истечении 6 месяцев шов необходимо снять.
Этот способ выкраивания роговичных дисков металлическим ножом – трепаном является механическим способом. Исход этой операции зависит от ряда факторов: исходного состояния роговицы больного, общего статуса пациента, наличия сопутствующей соматической патологии, характера рубцевания ткани. Следует особо подчеркнуть, что при некоторых заболеваниях (например, при кератоконусе) вероятность прозрачного приживления очень высока (до 95%).
Этот способ сквозной пересадки роговицы является «традиционным». Самым же современным является способ выкраивания роговичных дисков фемтосекундным лазером. Высокопрецизионный лазер заменяет металлический нож-трепан и обладает рядом преимуществ, таких как высокая точность среза, возможность создать сложный профиль бокового среза для лучшей герметизации и адаптации трансплантата, позволяет получить лучшие зрительные функции и укоротить реабилитационный период, снизить уровень интра-и послеоперационных осложнений (интраоперационное повреждение радужки и хрусталика, высокий индуцированный астигматизм). Такой способ сквозной пересадки роговицы носит название Фемто-СКП.
На этом видео Вы можете посмотреть ход операции сквозной кератопластики, выполненной офтальмохирургом Д. Дементьевым с помощью фемтосекундного лазера.
Пересадка эндотелия
Новый, современный вид кератопластики, который применяют для восстановления прозрачности роговицы при эндотелиально-эпителиальной дистрофии роговицы. Задняя поверхность роговицы человека выстлана монослоем клеток, которые называют эндотелием. Эти клетки выполняют барьерную функцию: препятствуют проникновению внутриглазной жидкости в толщу роговицы. Их особенностью является невозможность восстановления. Другими словами, если часть клеток в результате воспаления или травмы гибнет, то оставшиеся клетки не в состоянии полноценно осуществлять трофику роговицы, последняя отекает, теряет прозрачность. У больных существенно снижается острота зрения, развивается выраженный болевой синдром. Это тяжелое заболевания развивается у больных вследствие перенесенных тяжелых глазных операций или глазных воспалительных заболеваний (увеита, иридоциклита, кератита различной этиологии). Часто заболевание сопровождается повышенным внутриглазным давлением. Эндотелиальная дистрофия роговицы наиболее распространена у пожилых людей в связи со значительной физиологической потерей эндотелиальных клеток. Через утолщенную отечную роговицу не могут правильно проходить внутрь глаза лучи света, чтобы формировать изображение на сетчатке, что приводит к сильному снижению зрения. В тяжелых случаях происходит формирование булл (пузырьков на передней поверхности роговицы). Разрыв буллы вызывает сильнейший дискомфорт и болевой синдром.
На видео — Комбинированная операция: факоэмульсификация катаракты с имплантацией ИОЛ + эндотелиальная пересадка роговицы
Задняя кератопластика предполагает замену только эндотелиального пласта измененной роговицы больного. При этом толщина донорского трансплантата составляет 110-140 мкм. Необходимо отметить, что такой вид хирургического вмешательства проводят в нескольких клиниках России.
Вылечить консервативным путем заболевание невозможно. При дистрофии роговицы единственный способ восставить зрение и избавиться от болевых ощущений — проведение операции по пересадке роговицы (кератопластики).
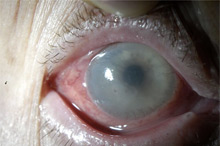
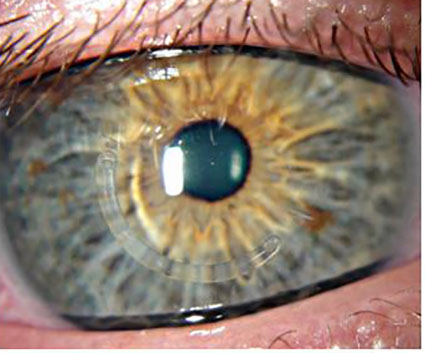
Глаз с развившейся эндотелиально-эпителиальной дистрофией роговицы. Видна отечная, тусклая роговица. Острота зрения до операции 0.07–0.09.
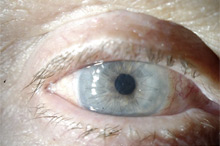
Больному выполнена сквозная субтотальная кератопластика. Трансплантат прозрачный, виден обвивной непрерывный шов. Острота зрения с коррекцией 0.8.
Отдельно следует остановиться на описании донорского материала для проведения кератопластики. В нашей клинике мы применяем консервированную донорскую ткань. Ее особенностью является полная стерильность, апирогенность, сниженная иммунная активность. Подобный материал широко применяется для проведения кератопластик практически во всех ведущих клиниках мира.
Читать также:
- Кератопластика
- Кератопротезирование
- Диагностика зрения
Источник