Перекосило рот слезится глаз

Больного с невритом лицевого нерва видно издалека: перекошенный рот, глаз, кривая улыбка, нарушение мимики сразу бросаются в глаза. Но самое страшное в том, что время на лечение неврита лицевого нерва ограничено. Если в течение 3-6 месяцев не восстановить нервы, то шансы на выздоровление начинают резко уменьшаться. Через год-два можно будет только уменьшить явные проявления, но не избавиться от них полностью. Если прошло 5-10 лет, то все усилия уже будут направлены на то, чтобы хотя бы частично «разбудить» нервные окончания.
Что такое неврит лицевого нерва?
Неврит лицевого нерва – это парез, частичное поражение лицевого нерва с утерей определенных функций. В особо тяжелых случаях, когда двигательные пути проводящих нервов полностью поражены, приходится говорить о параличе. То есть фактически это полное или частичное повреждение двигательного пути от находящихся в коре головного мозга нейронов до окончания любой из ветвей лицевого нерва с нарушением функции: мимики (улыбки, поднятии бровей, сморщивания носа или лба, оскала зубов и др.), речи, обоняния, моргания или закрывания глаза
Лицевой нерв – основной нерв нашего лица. Он выходит на поверхность, грубо говоря, в области височной кости и делится на несколько ветвей: скуловую, височную, щечную, нижнечелюстную и шейную. Он выполняет смешанные функции: обеспечивает движение, секрецию, ощущения (чувство вкуса). Лицевой нерв симметричный: благодаря ему оба глаза одновременно закрываются и открываются, оба уголка рта находятся на одной высоте, при улыбке одинаково растягиваются, при попытке поднять брови они поднимаются на одну высоту и на лбу образуются симметричные складки.
При поражении на любом участке лицевого нерва начинается парез или паралич ветви – нарушается двигательная активность, и больной не может улыбнуться, у него перекошен рот и не оскаливаются с одной стороны зубы, один глаз не открывается. Также могут нарушаться с пораженной стороны вкусовые рецепторы. А слюнотечение, наоборот, с этой стороны усиливается.
При поражении лицевого нерва он обычно воспаляется – если пропальпировать большим и указательным пальцем пораженную щеку, то будет отчетливо слышно уплотнение ветвей нервов (пальпировать нужно аккуратно, потому что это доставляет болезненные ощущения).
Симптомы
Проявляться неврит лицевого нерва может по-разному, в зависимости от степени и локализации поражения. Обычно парез бывает односторонним, поэтому и говорят, что у больного перекошенное на одну сторону лицо. И крайне редко встречается двухсторонний неврит лицевого нерва, когда все лицо одинаково деформировано и неподвижно.
Самое характерное внешнее проявление – это опущенный и неподвижный или слабо подвижный уголок рта, перекошенная щека, глаз. Также может быть обильное или умеренное слёзотечение, слюнотечение с пораженной стороны (вплоть до вытекания из уголка рта). Причем пациент не чувствует этих нервов – он «забывает», как нужно улыбаться, морщить нос или поднимать бровь – мышцы с одной стороны не двигаются, потому что нет нервной проходимости. Также могут ухудшаться или почти пропадать вкусовые ощущения.
Еще один характерный для пареза лицевого нерва симптом – острая боль, похожая на удар током. Она обычно появляется при попытке сделать определенные движения (улыбнуться, свернуть губы в трубочку и др). Это говорит о том, что нерв не полностью парализован, но где-то ущемлен.
Причины
Неврит лицевого нерва может быть вызван разными по природе причинами:
- переохлаждение. Сами пациенты чаще всего говорят, что их «продуло». И действительно неврит может появляться из-за того, что нерв застужен на холоде или лицо обдувал холодный ветер;
- механическое сдавливание. Часто нерв сдавливают окружающие ткани, например, при опухоли. Бывает, что причиной неврита лицевого нерва является удаление зуба;
- повреждение. Так как нервные ветви находятся глубоко, то повредить их в обычных условиях нереально. Но иногда это случается при аварии, какой-либо травме, во время оперативного вмешательства.
- инфекция, воздействие токсинов. Может возникать как вторичное заболевание после попадания в организм инфекции.
Диагностика
Диагностировать неврит лицевого нерва достаточно просто – у пациента с такой болезнью все «написано на лице». Однако для адекватного лечения важно определить место и степень поражения. По внешним признакам можно лишь предположить, сколько ветвей и какие именно поражены, но этого недостаточно.
Для диагностики неврита лицевого нерва используют электронейромиографию, которая позволяет оценить проводимость нервных волокон, отследить весь путь сигнала и найти место поражения.
Также дополнительно может быть назначена МРТ. На снимках томографа видны не только пораженные нервы, но и окружающие ткани. Например, если невралгия лицевого нерва вызвана опухолью, воспалением мягких тканей, сужением проводящих каналов, то вся эта клиническая картина будет отчетливо видна именно на МРТ. Может понадобиться проверить и головной мозг, но в этом случае будет понятно, что поврежден весь нерв, а не какая-то его часть.
Лечение
Лечить неврит лицевого нерва желательно начинать не позднее 3-7 дней с момента появления первых симптомов. Дело в том, что неврит быстро прогрессирует – нервные клетки частично отмирают. Это обратимый процесс, даже при параличе какой-то части ветви ее функции может взять на себя другой нерв. Однако лучше начинать лечение как можно раньше.
При неврите лицевого нерва обязательно назначают препараты с комплексом витаминов группы В (В1, В6, В12). Это нейротропная комбинация, которая улучшает метаболизм, трофику нервных волокон, передачу импульсов. Также назначают липоевую кислоту (тиоктацид), Келтикан или его аналоги.
Для восстановления функции движения больному назначают массаж воротниковой зоны и лица, лечебную «физкультуру». Необходимо заставить нерв вновь начать работать. Для этого перед зеркалом делают гимнастику: поднимают и опускают брови, дуют через сложенные трубочкой губы, проговаривают звуки, слоги и слова, стараясь не перекашивать рот на одну сторону.
Хороший эффект дают физиотерапевтические процедуры, мы используем весь комплекс средств. Во всех случаях нужно одновременно снять воспаление и разбудить нерв.
Неврит лицевого нерва лечится, но нужно начинать лечение сразу. Если упустить время, то потом полностью восстановить функции будет очень сложно, а иногда и нереально.
Наши специалисты


Сампиев Мухаммад Таблиханович
врач-ортопед, травматолог, спинальный хирург, вертебролог
21 год,врач высшей категории, доктор медицинских наук, профессор

Источник
Мышцы лица, отвечающие за мимику, устроены не совсем обычно. Большинство поперечнополосатых мышц в теле человека отвечают за те или иные движения: они прикрепляются к костям рядом с суставами и обеспечивают сгибание-разгибание, повороты внутрь-наружу, приведение-отведение.
Мимические мышцы прикрепляются к костям черепа лишь одним концом. Второй вплетен в кожу. При сокращении такой мускулатуры те или иные участки кожи смещаются, собираются в складки, растягиваются, и на лице появляется мимика.
Сокращения мышц лица обеспечиваются VII парой черепно-мозговых нервов — их называют лицевыми нервами.
Паралич лицевого нерва
При параличе лицевого нерва обычно нарушаются движения в правой или левой половине лица. Основные причины заболевания:
- Инфекции: ветрянка, герпес, цитомегаловирусная инфекция, краснуха, грипп и другие ОРВИ;
- Менингит и менингоэнцефалит — воспаление головного мозга и его оболочек;
- Черепно-мозговые травмы. Чаще всего паралич лицевого нерва развивается после ушиба головного мозга, перелома основания черепа;
- Опухоли головного мозга;
- Средний отит — воспаление среднего уха (барабанной полости).
Если не удается установить причину заболевания, то врач диагностирует идиопатический паралич лицевого нерва, который еще называют параличом Белла. Он встречается примерно в 50%-80% случаев. Обычно паралич Белла начинается внезапно, нарушения нарастают в течение 2-х суток (48 часов). Могут беспокоить головные боли, слабость, боли за ухом, снижение вкусовой чувствительности и повышенная чувствительность к звукам.
При параличе лицевого нерва ослабляется мимика, как правило, на одной половине лица. Когда больной пытается улыбнуться, обнажить зубы, открыть рот или зажмуриться, лицо становится асимметричным, перекошенным. Глаз на пораженной стороне постоянно открыт.
На приеме невролог опрашивает и осматривает больного. Врачу важно понять, когда и как появились нарушения, что им предшествовало, какие еще болезни есть у пациента. Во время осмотра невролог выявляет расстройства функции мимических и жевательных мышц.
После этого врач назначает обследование. Оно может включать:
- Электромиографию. Исследование, во время которого специальный прибор регистрирует электрические импульсы от мимических мышц;
- Магнитно-резонансную томографию (МРТ). Это исследование помогает выявить патологические изменения, которые привели к параличу.
Лечение при параличе лицевого нерва
- Упражнения для мимических мышц;
- Массаж лица;
- Физиотерапия;
- Противовоспалительная терапия: применяют глюкокортикостероиды — гормональные средства, которые подавляют иммунные и воспалительные реакции;
- Противовирусные и антибактериальные средства, если паралич возник на фоне инфекции;
- Защита глаза на пораженной стороне. При параличе лицевого нерва больной не может закрыть глаз. Для его защиты используют увлажняющие капли («искусственная слеза»), глазные мази с антибиотиками, специальную «стеклянную» повязку.
Чем грозит паралич лицевого нерва?
Если сразу обратиться к врачу и начать лечение, то функции нерва можно восстановить полностью или хотя бы частично. Если же лечение не проведено вовремя, то паралич может сохраниться на всю жизнь. Больше всего от этого пострадает глаз на пораженной стороне. Из-за того, что больной не может сомкнуть веки и моргнуть, конъюнктива и роговица не увлажняются слезой, они высыхают. Снижается зрение вплоть до полной слепоты.
Блефароспазм
Глазницу человека на лице окружает круговая мышца глаза. Благодаря ей человек может смыкать веки и зажмуриваться. Состояние, при котором происходит непроизвольное сокращение этой мышцы, называется блефароспазмом.
Основные причины блефароспазма:
- Лицевой параспазм. Это заболевание, как правило, возникает у пожилых людей. Считается, что оно вызвано нарушением баланса между отделами нервной системы. Блефароспазм — одно из проявлений лицевого параспазма. Второе возможное проявление — оромандибулярная дистония — гримасы, дрожание нижней челюсти, её непроизвольные движения. Иногда блефароспазм сочетается с оромандибулярной дистонией;
- Болезнь Паркинсона;
- Рассеянный склероз;
- Менингит, менингоэнцефалит;
- Атеросклероз сосудов головного мозга, нарушения мозгового кровообращения;
- Отравление токсичными веществами и некоторыми лекарствами;
- Воспалительные заболевания глаза (кератиты, конъюнктивиты), носа, его придаточных пазух, зубов. В результате распространения воспалительного процесса происходит раздражение ветвей тройничного нерва и возникает рефлекторный блефароспазм.
Обычно больной человек начинает быстро моргать, постепенно напряжение круговой мышцы нарастает, и глаз сужается. Временами происходит сильное непроизвольное зажмуривание. Из-за этого глаз не может полноценно выполнять свои функции, возникают сильные неудобства.
При таких симптомах необходимо посетить офтальмолога и невролога. После осмотра врач может назначить электромиографию, МРТ головы. Важно выявить заболевание, которое привело к развитию блефароспазма — это поможет правильно назначить лечение.
Лечение при блефароспазме
- Лечение основного заболевания;
- Успокоительные средства;
- Физиотерапия и рефлексотерапия.
- Препараты, улучшающие мозговой кровоток и работу нервной системы;
- Для снижения тонуса круговой мышцы глаза невролог может назначить ботулинотерапию.
Наибольшие шансы на благоприятный исход и полное восстановление нарушенных функций есть в тех случаях, когда правильное лечение начато вовремя. При возникновении первых симптомов не стоит тянуть с визитом к врачу.
Также стоит помнить о том, что внезапно возникшая асимметрия лица является одним из симптомов инсульта. Это — опасное состояние. Оно требует немедленной госпитализации в стационар.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Батуева Е.А., Кайгородова Н.Б., Каракулова Ю.В. Влияние нейротрофической терапии не нейропатическую боль и психовегетативный статус больных диабетической нейропатией // Российский журнал боли. 2011. № 2. С. 46.
- Бойко А.Н., Батышева Т.Т., Костенко Е.В., Пивоварчик Е.М., Ганжула П.А., Исмаилов А.М., Лисинкер Л.Н., Хозова А.А., Отческая О.В., Камчатнов П.Р. Нейродикловит: возможность применения у пациентов с болью в спине // Фарматека. 2010. № 7. С. 63–68.
- Морозова О.Г. Полинейропатии в соматической практике // Внутренняя медицина. 2007. № 4 (4). С. 37–39.
Наши специалисты

Руководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории

врач-невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, врач-невролог, врач-рефлексотерапевт

Врач-невролог

Врач-невролог

Врач — невролог, ведущий специалист отделения неврологии

Врач-невролог

Врач-невролог, кандидат медицинских наук
Цены на лечение при параличе лицевого нерва
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Такой симптом как перекошено лицо — нередкость в медицинской практике. Это не просто косметический дефект, за этим симптомом могут скрываться различные неврологические заболевания. Они могут быть, как несерьезными, не требующими специфического лечения, так и тяжелыми, требующими немедленной консультации со специалистом. Давайте же разберемся, почему может быть перекошено лицо, и что делать, когда это произошло. Ведь каждый может столкнуться с этой проблемой.
Перекосило лицо: причины
В основном, за изменением лицевых мышц таятся различные неврологические заболевания. Ниже представлены основные причины:
- паралич лицевого нерва;
- блефароспазм;
- острое нарушение мозгового кровообращения — инсульт.
Наиболее опасным состоянием из перечисленных выше является инсульт. Он требует немедленного обращения к врачу и госпитализации, так как быстрое начало лечения повышает шансы на успешную реабилитацию.
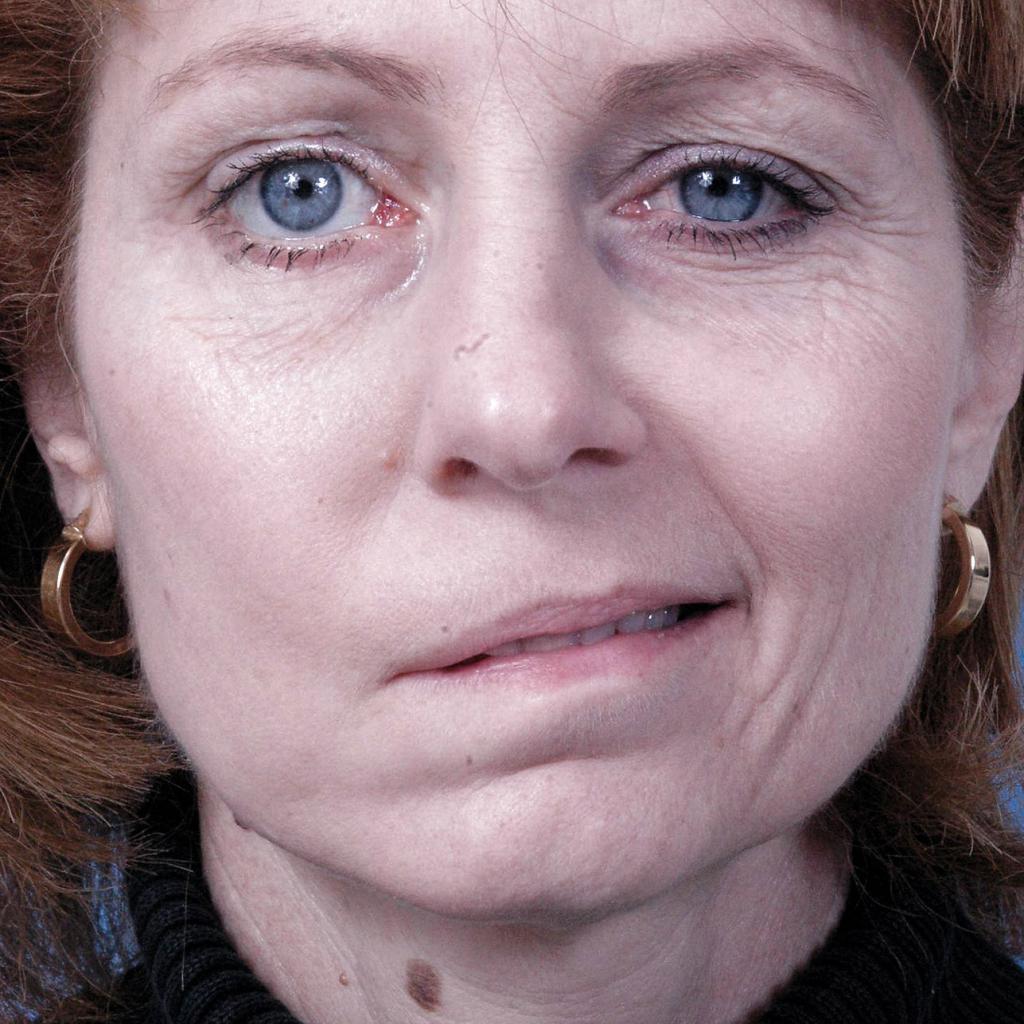
Выше представлено фото с перекошенным лицом женщины, пострадавшей от инсульта.
Паралич лицевого нерва: причины
Являясь одним из состояний, которые могут привести к тому, что лицо перекошено, оно требует соответствующего лечения для восстановления прежней формы лица. Паралич — это невозможность двигать какой-либо частью тела, в данном случае, мышцами лица. К этому может привести ряд патологических состояний:
- инфекционные заболевания (ветряная оспа, герпес, краснуха), которые приводят к воспалению лицевого нерва — невриту;
- воспаление среднего уха — отит;
- черепно-мозговые травмы;
- воспаление мозговых оболочек — менингит;
- опухоли головного мозга.
К счастью, все серьезные причины, перечисленные выше (травмы головного мозга, опухоли, менингит), встречаются редко. Но в большинстве случаев причину паралича выяснить не удается, и тогда врачи ставят диагноз «идиопатический паралич Белла». Это состояние является наиболее частой причиной, когда у ребенка перекосило лицо.

Паралич лицевого нерва: симптомы
Для поражения лицевого нерва характерно то, что лицо перекошено лишь с одной стороны, и наблюдается асимметрия всего лица. Это значит, что у больного, как поражена нижняя (опущен уголок рта, он не может обнажить зубы, язык отклоняется в одну сторону), так и верхняя часть лица (один глаз закрыт или приопущено веко).
При диагностике этой патологии врач может прибегнуть к таким дополнительным методам обследования:
- электромиография — исследование мимических мышц с помощью регистрации сигналов, которые исходят от них;
- магнитно-резонансная томография — визуализация головного мозга при помощи томографа, что поможет исключить поражение головного мозга (опухоль, травму, инсульт).
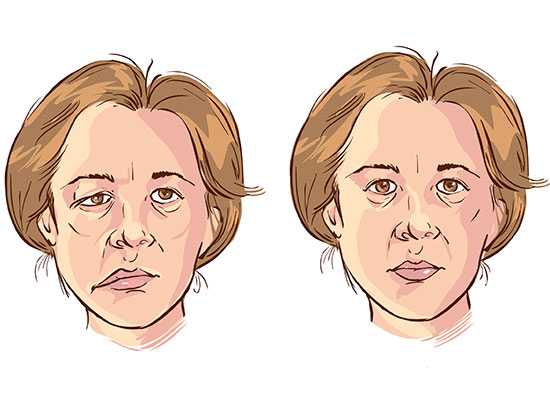
Паралич лицевого нерва: лечение
Что делать, если перекосило лицо при параличе лицевого нерва? Существует ряд медикаментозных и немедикаментозных методов лечения, которые помогут восстановить прежний вид и функцию лицевых мышц:
- кортикостероиды — снимают воспаление лицевого нерва;
- противовирусные или антибактериальные средства, если подтверждено наличие инфекционного процесса;
- хирургическое вмешательство при диагностированной опухоли головного мозга;
- массаж;
- комплекс упражнений для мышц лица;
- физиотерапия;
- увлажняющие капли для глаза на пораженной стороне, мази с антибиотиками для предотвращения инфицирования.
Блефароспазм: причины и симптомы
Еще одним состоянием, при котором может перекосить лицо, является блефароспазм — непроизвольное сокращение круговой мышцы глаза, окружающей его.
Основные причины:
- Лицевой параспазм — болезнь, характерная преимущественно для людей преклонного возраста. Точная его причина неясна, но считается, что параспазм появляется вследствие дисбаланса отделов нервной системы.
- Болезнь Паркинсона.
- Менингит.
- Рассеянный склероз.
- Воспаления глаз (кератит, конъюнктивит).
- Синусит — воспаления придаточных пазух носа.
При блефароспазме характерна асимметрия только верхней части лица: глазная щель постепенно сужается, иногда глаз может внезапно зажмуриваться. Это приносит массу неудобств больному.
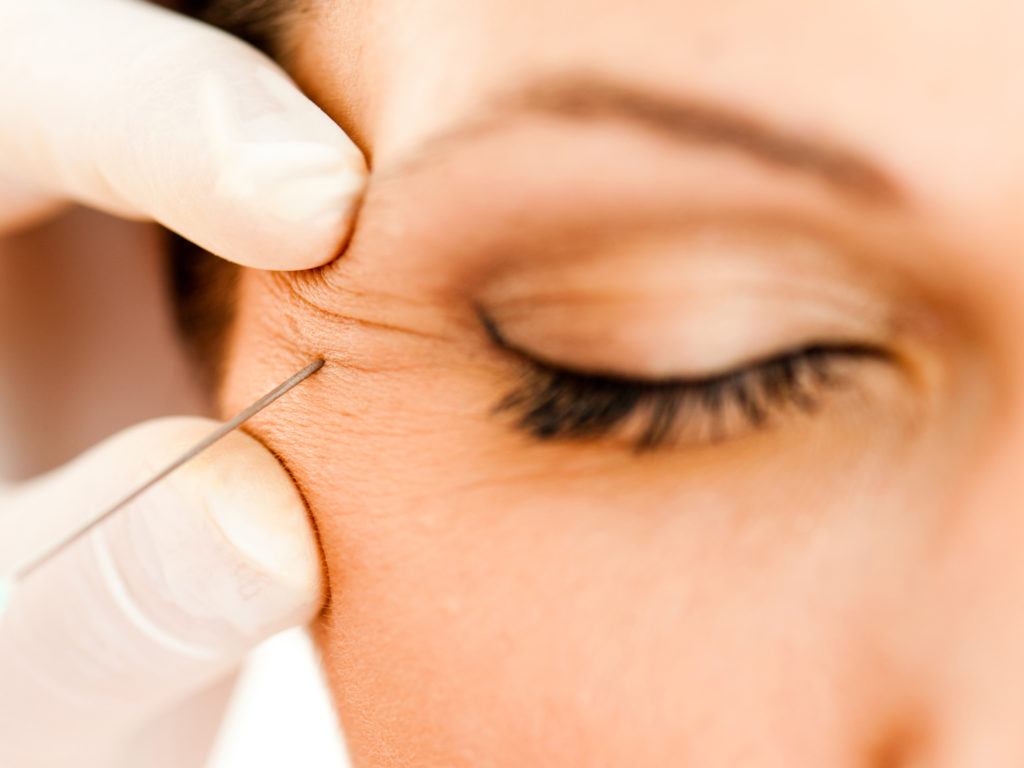
Блефароспазм: лечение
Если перекошено лицо при блефароспазме, стоит обратиться к следующим терапевтическим методам:
- лечение основного заболевания, которое вызвало спазм круговой мышцы глаза;
- физиотерапия;
- ноотропы — препараты, увеличивающие доставку кислорода к мозгу и улучшающие его работу;
- при сильно выраженной симптоматике и неэффективности других методов лечения возможно назначение ботулинотерапии, что эффективно снимает мышечный спазм.
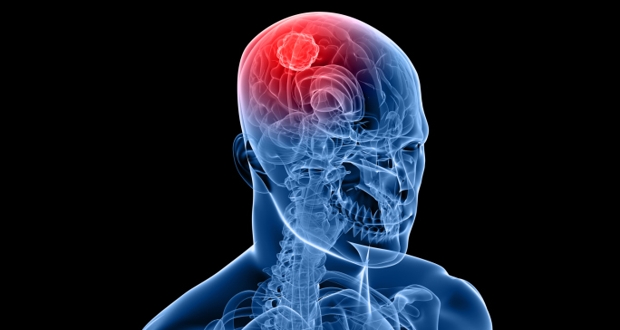
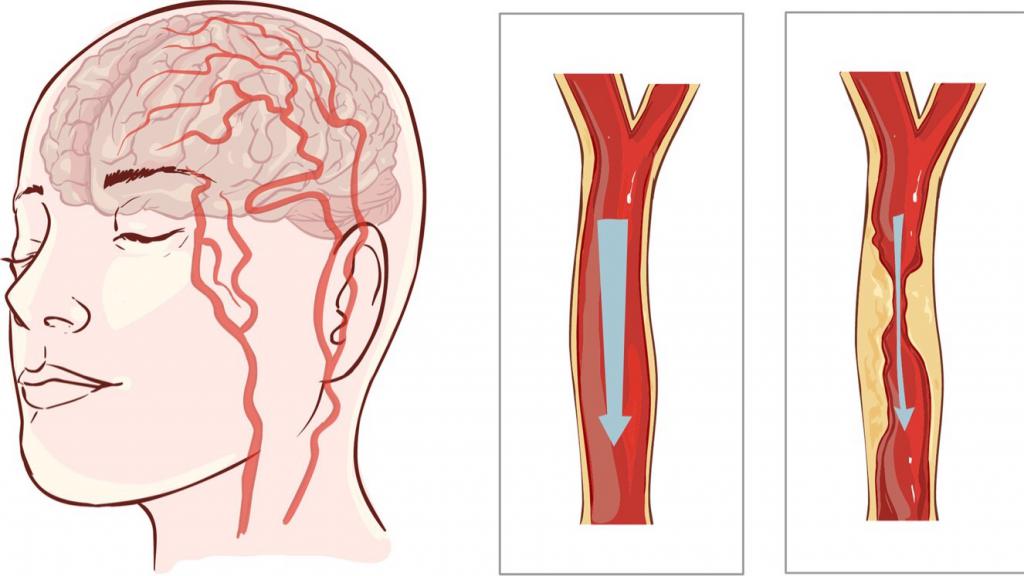
Инсульт: причины
Одной из наиболее опасных причин асимметрии лица и нарушении мимики является расстройство кровообращения головного мозга, в результате чего нередко развивается инсульт. В зависимости от вызвавшей его причины он может быть ишемическим (при закупорке сосуда головного мозга тромбом или эмболом), а также геморрагическим (при разрыве истонченной стенки мозгового сосуда).
Основные состояния, которые повышают риск развития инсульта:
- церебральный атеросклероз — одна из основных причин ишемического инсульта;
- артериальная гипертензия — повышает риск возникновения геморрагического инсульта;
- аневризма сосуда головного мозга — мешкообразное выпячивание и истончение стенки сосуда головного мозга, как частое последствие продолжительной артериальной гипертензии;
- хронические нарушения мозгового кровообращения;
- ожирение и низкая двигательная активность.
Инсульт: симптомы
Если перекосило лицо при инсульте, необходимо немедленно обратиться к врачу, так как время играет здесь очень большую роль. Поэтому нужно знать следующие признаки, которые помогут заподозрить развитие инсульта:
- В подавляющем большинстве случаев характерна асимметрия только нижней половины лица, что проявляется опущенным уголком рта, сглаженностью носогубной складки, отклонением языка в одну сторону, невозможностью показать зубы или высунуть полностью язык.
- Паралич (полное обездвиживание) или парез (слабость) конечности, причем характерно одностороннее поражение руки и/или ноги. Больному трудно поднять руку или он не может встать, при парезе ноги ходьба возможна, но дается с трудом.
- Нарушение речи, причем у больного может быть поврежден, как центр понимания речи, расположенный в лобной доле головного мозга, так и центр произношения, расположенный в височной доле. В первом случае больной абсолютно нормально выговаривает слова и предложения, однако совершенно не понимают смысл того, что ему говорят. Во втором случае он все понимает, однако либо совсем неспособен ничего сказать, либо говорит отдельные несвязные слова.
Если вы заметили у себя или у своего окружения какой-либо из перечисленных симптомов, не медлите, срочно вызовите скорую помощь!
Инсульт: лечение
Терапию нарушения кровообращения нужно начинать как можно раньше, так как раннее начало увеличивает вероятность удачного восстановления функции мышц, в том числе и лицевых. Терапия напрямую зависит от вида и причины инсульта.
При ишемии головного мозга назначают препараты, рассасывающие тромб и восстанавливающие нормальное кровообращение (ацетилсалициловая кислота, тромболитическая терапия).
При геморрагическом инсульте необходимо остановить кровотечение в ткани головного мозга, что достигается при помощи антифибринолитической терапии (альфа-аминокапроновая кислота).
Однако не только медикаментозная терапия играет роль. При удовлетворительном состоянии больного нужно как можно раньше начинать лечебную физкультуру и массаж для восстановления мышечной функции.
Источник


