Передняя ишемическая нейропатия сетчатки

Описание
Передняя ишемическая нейропатия — острая ишемия переднего отрезка зрительного нерва, которая приводит к быстрому и стойкому снижению зрительных функций, развитию полной или частичной атрофии зрительного нерва.
Передняя ишемическая оптическая нейропатия, сосудистый псевдопаниллия, сосудистая оптическая нейропатия.
Н47 Другие болезни зрительного [2-го] нерва и зрительных путей.
Н47.1 Отёк диска зрительного нерва неуточнённый.
Передняя ишемическая оптическая нейропатия — одна из самых частых причин внезапной слепоты или резкого снижения зрения у лиц старше 50 лет. Передняя ишемическая нейропатия, не связанная с артериитом, встречается в 6 раз чаще по сравнению с развившейся на фоне системного васкулита. Распространённость заболевания составляет 2.3-10,2 на 100 000 населения старше 50 лет. Мужчины страдают в 5 раз чаще, чем женщины.
Первичная профилактика передней ишемической нейропатии — комплекс мероприятий гигиенического характера, направленный на замедление (предотвращение) развития атеросклеротического поражения сосудов. Основное условие профилактики — устранение факторов риска заболевания, а именно: отказ от вредных привычек, правильное питание, систематическая двигательная активность, нормализация режима труда и отдыха, ограничение стрессовых влияний. Вторичная профилактика предполагает меры по предупреждению возникновения заболевания на парном глазу, включающие медикаментозные средства (вазоактивные препараты, ноотропы, дезагреганты и т.д.).
Программа скрининга для выявления заболевания и его предвестников, помимо традиционного офтальмологического обследования, должна включать ультразвуковые методы исследования сосудов глаза и брахиоцефальных артерий. Обследование необходимо проводить у пациентов, страдающих васкулитами различной этиологии, заболеваниями сердечно-сосудистой системы, СД. При обнаружении признаков нарушения зрения и кровообращения в системе зрительного нерва необходимо провести углублённое обследование для подтверждения диагноза ранней профилактики и терапии. Проведение диагностических мероприятий необходимо осуществлять совместно с другими специалистами (терапевтом, ревматологом, кардиологом, ангиохирургом, неврологом).
Передняя ишемическая нейропатия
может быть связана с васкулитом (например, гигантоклеточным височным артериитом) и не связана с васкулитом. Эта последняя форма — результат транзиторного дефицита кровотока в капиллярах дистального отрезка зрительного нерва, возникшего на фоне общих сосудистых поражений (атеросклероз, гипертоническая болезнь и т.д.).
К развитию передней ишемической нейропатии могут привести многие причины: васкулиты, системные васкулопатии, заболевания крови, острая гипотензия, а также патология глаза.
- Васкулиты: гигантоклеточный височный артериит, узелковый периартериит, аллергические васкулиты, васкулиты вирусной этиологии, болезнь Бюргера, сифилис, радиационный некроз.
- Системные васкулопатии: артериальная гипертензия, атеросклероз, СД, болезнь Такаясу, окклюзионные поражения сонных артерий, системная красная волчанка, антифосфолипидный синдром.
- Гипертоническая болезнь.
- Заболевания крови: полицитемия, серповидноклеточная анемия, гемолитическая анемия, связанная с дефицитом в эритроцитах глюкоэо-6-фосфат-дегидрогеназы.
- Острая гипотензия (шок).
- Глазные причины: глаукома с нормальным ВГД, эндокринная офтальмопатия, операция по поводу катаракты.
Провоцирующие факторы, принимающие участие в развитии передней ишемической нейропатии: психическая травма, физическое переутомление, нервно-эмоциональное напряжение, повторяющиеся стрессовые ситуации, резкие колебания уровня АД.
Ведущая роль в патогенезе передней ишемической нейропатии принадлежит нарушению кровообращения в системе коротких задних ресничных артерий. Механизм возникновения заболевания складывается из непосредственных причин и провоцирующего фактора.
- Непосредственные причины — сужение просвета сосудов и уменьшение кровотока. возникающие вследствие морфологических изменений в сосудистой системе или соседних тканях.
- Провоцирующий фактор — внезапное резкое снижение перфузионного давления в сосудистой системе зрительного нерва.
Передняя ишемическая нейропатия возникает вследствие внезапного дисбаланса между перфузионным давлением в коротких задних ресничных артериях и ВГД. Причинами резкого снижения перфузионного давления в сосудах зрительного нерва могут быть местные сосудистые факторы, системные факторы и глазные причины.
- Местные сосудистые факторы — окклюзия или стеноз коротких задних ресничных, глазной, внутренней сонной или общей сонной артерий.
- Системные факторы — системная артериальная гипотензия и эмболообразование.
- Глазные причины — повышение ВГД.
Передняя ишемическая нейропатия в самом начале заболевания характеризуется внезапным снижением остроты зрения вплоть до сотых долей или движения руки у лица. Чаще всего острое снижение зрения происходит в утренние часы.
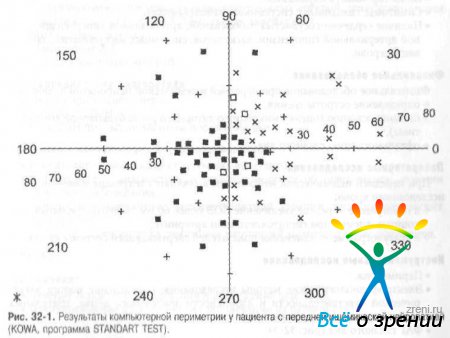
Появляются типичные изменения в поле зрения. Для передней ишемической нейропатии характерно секторообразное выпадение поля зрения, альтитудинальные скотомы (рис. 32-1).
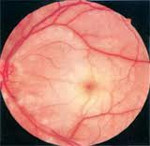
Офтальмоскопическая картина определяется стадией патологического процесса. Изменения на глазном дне при передней ишемической нейропатии появляются на вторые сутки от начала заболевания. В остром периоде ДЗН отёчен, границы его размыты, характерна проминенция диска (рис. 32-2).
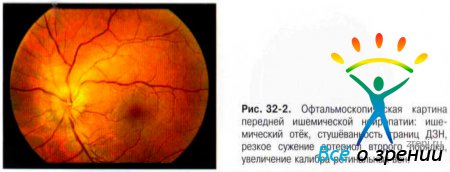
На поверхности диска и в перипапиллярной зоне появляются небольших размеров кровоизлияния в виде полосок. Важный офтальмоскопический симптом передней ишемической нейропатии наличие на глазном дне явлений ангиосклероза сетчатки, нередко в сочетании с гипертонической ангиопатией.
При выраженном атеросклерозе сонных артерий диск отёчный, бледно-розовый или нормального розового цвета, с кровоизлияниями в перипапиллярной зоне по ходу вен.
При височном артериите офтальмоскопическая картина отличается меловатобелой окраской ДЗН вследствие инфаркта преламинарной части.
В течение промежутка времени от 3-4 нед до 2-3 мес отёк ДЗН начинает уменьшаться и развивается частичная (секторальная) или полная атрофия зрительного нерва.
При сборе анамнеза необходимо учитывать следующие моменты.
- Жалобы пациента на общую слабость, головокружение, головную боль в затылочной области, в ипсилатеральной части головы, боль за глазом, в области орбиты, периодическое появление «пелены», «тумана» в поле зрения, чаще в нижней его половине, временную потерю зрения (amaurosis fugax) до начала заболевания (продромальные симптомы).
- Внезапное выраженное снижение зрения в утренние часы у пациентов с ночной артериальной гипотензией (при передней ишемической нейропатии, не связанной с артериитом).
- Односторонность поражения.
- Симптомы, связанные с системными заболеваниями.
- Наличие сердечно-сосудистых заболеваний, артериальной гипертензии, ночной артериальной гипотензии, васкулитов, системных васкулопатий, заболеваний крови.
Физикальное обследование при передней ишемической нейропатии включает:
- определение остроты зрения,
- биомикроскопию (оценку микроциркуляторного русла бульбарной конъюнктивы),
- офтальмоскопию глазного дна.
При передней ишемической нейропатии выявляют следующие изменения при исследовании крови:
- в гемограмме — резкое увеличение СОЭ более 60 мм/ч, нейтрофильный лейкоцитоз, анемия при гигантоклеточном артериите:
- в коагулограмме изменение показателей свёртывающей системы крови.
- Периметрия.
- Электрофизиологические методы исследования: определение порога электрической чувствительности и лабильности зрительного нерва, зрительных вызванных корковых потенциалов.
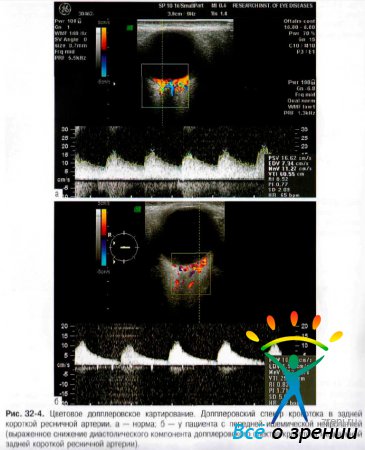
- Цветовое допплеровское картирование глаза и орбиты с регистрацией кровотока в глазной артерии, ЦАС и коротких задних ресничных артериях (рис. 32-4).
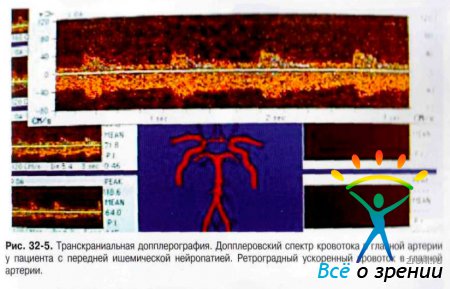
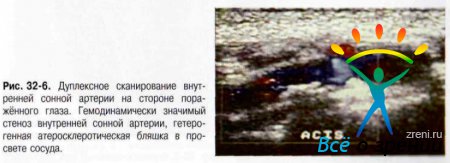
- Ультразвуковое дуплексное сканирование сонных артерий, транскраниальная допплерография (рис. 32-5,32-6).
- МРТ головного мозга.
- Мониторинг АД.
- Биопсия височных артерий.
- Неврит зрительного нерва.
- Застойный ДЗН.
- Отёк ДЗН при окклюзионном поражении вен.
- Ревматолог — диагностика системных васкулитов.
- Ангиохирург — диагностика и решение, вопроса об оперативном лечении основного заболевания.
- Кардиолог — назначение антикоагулянтной терапии, антисклеротических препаратов.
- Невролог — диагностика симптомов нарушений мозгового кровообращении.
- Лечение основного заболевания и достижение ремиссии.
- Предупреждение возникновения заболевания на парном глазу.
- Срочная госпитализация в глазное отделение для проведения курса медикаментозной терапии.
- Хирургическое лечение: реконструктивные операции на сонных артериях по показаниям в отделении сосудистой хирургии.
- Лечение системных заболеваний в специализированных подразделениях стационара.
- Пальцевой массаж глазного яблока в течение 15 мин в первые сутки заболевания.
- Гипербарическая оксигенация.
Передняя ишемическая нейропатия, не связанная с васкулитом. требует соблюдения следующих общих принципов лечения: увеличения основного и коллатерального кровотока, коррекции микроциркуляции и транскапиллярного обмена, улучшения реологических свойств крови, коррекции метаболизма в ишемизированных тканях и в стенке поражённых артерий.
- Вазодилататоры, или сосудорасширяющие препараты (увеличивают приток крови в ишемизированных тканях глаза).
- Папаверин назначают внутрь в таблетках по 0,04-0,06 г 3-5 раз в сутки, внутримышечно 2% раствор из расчёта 1,5-2,0 мг/кг веса, ретробульбарно 0,5 мл.
- Бенциклан применяют внутрь в таблетках по 0,1 г 3 раза в день, внутримышечно 2,5% раствор по 2-4 мл.
- Аминофиллин назначают внутримышечно 24% раствор по 1,0 мл, внутривенно 5,0-10,0 мл №10, вводят внутривенно медленно капельно или внутримышечно при тахикардии и головокружении.
- Ксаитинола никотинат применяют внутрь в таблетках по 150 мг 3 раза в сутки, внутримышечно по 2,0-6,0 мл 15% раствора 1-2 раза в сутки в течение 5-10 дней.
- Никошпан назначают внутрь по 1 таблетке 3 раза в день в течение 2-3 нед.
- Вазоактивные препараты.
- Винпоцетин назначают внутрь по 5-10 мг 3 раза в день в течение 1 мес.
- Вазобрал (дигидроэргокриптин + кофеин) назначают внутрь по 1-2 таблетке или 2,0-4,0 мл 2 раза в день в течение 1.5-2.0 мес.
- Ницерголин применяют внутрь в таблетках по 5-10 мг 3 раза в день, внутримышечно 2-4 мг 2 раза в день, внутривенно капельно 4-8 мг в 100 мл изотонического раствора хлорида натрия или 5% раствора глюкозы,
- Никотиноил гамма-аминомасляная кислота. Назначают внутривенно капельно по 2 мл 10% раствора, разведённого в 200 мл изотонического раствора хлорида натрия, в течение 10-15 дней, парабульбарно по 0.5 мл ежедневно №10, также используют введение при помощи субтеноновой имплантации коллагеновой инфузионной системы по 0.8 мл 10% раствора дважды в день в течение 8-10 дней.
- Антикоагулянты.
- Гепарин натрия применяют в строго индивидуальной дозировке. В экстренном порядке препарат назначают в виде ретробульбарных, парабульбарных инъекций по 500-750 ЕД в сочетании с внутримышечными инъекциями по 5000-10 000 ЕД.
- Вадропарин кальция по 290 МЕ или 0,07 мл вводят с изотоническим раствором хлорида натрия в дозе 0,3-0,5 мл парабульбарно не более 1 раза в день в течение 2-6 дней.
- Индивидуальное дозирование препаратов и длительность их применения определяются временем свертывания крови. Средняя продолжительность лечения — около недели.
- Необходимо учитывать следующие часто встречающиеся противопоказания: кровотечения, почечная недостаточность, заболевания печени, язвенная болезнь желудка и двенадцатиперстной кишки в активной стадии, аллергия.
- Антиагреганты.
- Ацетилсалициловая кислота в таблетках по 250 мг 3 раза в сутки в течение 2-3 нед.
- Дипиридамол применяют внутрь по 25-50 мг 3 раза в сутки в течение 2-3 нед.
- Пентоксифиллин применяют внутрь в виде таблеток пролонгированного действия в дозе от 600 до 1200 мг в сутки в течение 1,5-2 мес.
- Гемокорректоры.
- Декстран применяют внутривенно капельно по 200-400 мл №10.
- Осмотические средства.
- Ацетазоламид назначают внутрь по 0,25 г 2 раза в день в течение 3 дней в неделю.
- Триампур комлозитум (гидрохлоротиазид + триамтерен) применяют по 1 таблетке 2 раза (утром и днем после еды).
- Фуросемид вводят внутримышечно 2,0 мл 1 раз в сутки.
- При длительном приёме осмотических препаратов следует соблюдать меры предосторожности: проводить мониторинг уровня электролитов, числа лейкоцитов и кислотно-щелочного состава крови, а также необходимо назначать препараты, восполняющие дефицит ионов К, например панангин (МНН — калия и магния аспарагинат) (применяют внутрь по 2 драже 3 раза в сутки или внутривенно капельно 1-2 раза в сутки, разведя 1-2 ампулы и 50-100 мл 5% раствора глюкозы).
- Гипотензивные препараты местно (снижают ВГД и нормализуют перфузионное давление глаза).
- Тимолол применяют в виде инстилляций 0,5% раствора.
- Дорзоламид применяют в виде инстилляций 2% раствора.
- Корректоры метаболизма. Антиоксиданты:
- Мексидол (этилметилгидроксилиридина сукцинат) назначают внутримышечно по 100 мг 1 раз в сутки № 10.
- Аскорбиновая кислота. Таблетки по 50 мг 3 раза в день после еды.
- Витамин Е применяют внутрь по 50-100 мг 2 раза в сутки.
- Рутозид назначают внутрь в таблетках по 0.02 г 3 раза в сутки.
- Ретиналамин (полипептиды сетчатки глаз скота) применяют для внутримышечных инъекций, растворив содержимое флакона в 2 мл 2% раствора новокаина. № 10.
- Коргексин (полипептиды коры головного мозга скота) применяют для внутримышечных инъекций, растворив содержимое флакона в 2 мл 2% раствора новокаина. № 10.
- Таурин назначают в таблетках по 0,25-0,5 г 2 раза в день в течение 1 мес.
- Стрикс используют внутрь по 1 таблетке 2 раза в день в течение 1-2 мес.
- Инозин применяют в таблетках по 200 мг 3 раза в день в течение 2-3 мес.
- Аевит (ретинол + витамин Е) назначают внутрь по 1 капсуле 2 раза в день в течение 1 мес.
- Антисклеротические препараты (при высоких показателях холестерина и липидов в крови).
- Статины — средства, снижающие уровень холестерина в крови.
- Ловастатин применяют в таблетках по 10-20 мг в сутки, длительно. Симвастатин назначают в таблетках по 10-20 мг в сутки, длительно. Флувастатин назначают внутрь по 1 капсуле 1-2 раза в сутки, длительно.
- Фибраты — препараты, уменьшающие уровень триглицеридов в крови. Клофибрат назначают в таблетках по 0,25-0,5 г 3 раза в сутки.
- Безафибрат назначают в таблетках по 200 мг 2 раза в день в течение 2-3 мес.
- Фенофибрат применяют в капсулах по 200 мг 1 раз в день в течение 3-6 мес.
Передняя ишемическая нейропатия, связанная с васкулитом, требует системного назначения глюкокортикоидов (например, преднизолона). Начальная доза — 80 мг в сутки, в последующем дозу снижают и отменяют препарат под контролем СОЭ при нормализации показателя.
Общий срок временной нетрудоспособности составляет 25-28 дней, из них лечение в стационаре — 18-21 день и амбулаторное лечение — от 5 до 7 дней.
Обследование пациентов с передней ишемической нейропатией в динамике необходимо по следующим причинам:
- возможность снижения зрения и развития патологии на другом глазу,
- наличие сопутствующих заболеваний (гипертонической болезни, СД и т.д.),
- длительный приём глюкокортикоидов и других препаратов.
- Передняя ишемическая нейропатия, связанная с артериитом, — тяжёлое заболевание, лечение его малоэффективно. Острота зрения может снижаться, несмотря на проводимое лечение и комплекс диагностических исследований.
- При передней ишемической нейропатии на фоне системных васкулитов необходимо системно применять глюкокортикоиды с целью предотвращения снижения остроты зрения на втором глазу и поражения других органов.
- Необходимо лечение основного заболевания, консультации других специалистов.
Несмотря на проводимое лечение, прогноз для зрительных функций неблагоприятный и зависит от степени тяжести поражения сосудистой системы организма. Острота зрения у трети больных повышается на 0,1-0,2, у трети — не изменяется. а у остальных пациентов с передней ишемической нейропатией — снижается. Дефекты поля зрения остаются постоянными, хотя и уменьшаются. Нередко исчезает относительная скотома.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник
Ишемическая нейропатия зрительного нерва – поражение зрительного нерва, обусловленное функционально значимым расстройством кровообращения в его интрабульбарном или интраорбитальном отделе. Ишемическая нейропатия зрительного нерва характеризуется внезапным снижением остроты зрения, сужением и выпадением полей зрения, монокулярной слепотой. Диагностика ишемической нейропатии требует проведения визометрии, офтальмоскопии, периметрии, электрофизиологических исследований, УЗДГ глазных, сонных и позвоночных артерий, флюоресцентной ангиографии. При выявлении ишемической нейропатии зрительного нерва назначается противоотечная, тромболитическая, спазмолитическая терапия, антикоагулянты, витамины, магнитотерапия, электро- и лазерстимуляция зрительного нерва.
Общие сведения
Ишемическая нейропатия зрительного нерва обычно развивается в возрасте 40-60 лет, преимущественно у лиц мужского пола. Это серьезное состояние, которое может вызывать значительное снижение зрения и даже слепоту. Ишемическая нейропатия зрительного нерва не является самостоятельным заболеванием органа зрения, а служит глазным проявлением различных системных процессов. Поэтому проблемы, связанные с ишемической нейропатией, изучаются не только офтальмологией, но и кардиологией, ревматологией, неврологией, эндокринологией, гематологией.
Ишемическая нейропатия зрительного нерва
Классификация
Поражение зрительного нерва может развиваться в двух формах – передней и задней ишемической нейропатии. Обе формы могут протекать по типу ограниченной (частичной) или тотальной (полной) ишемии.
При передней ишемической нейропатии зрительного нерва патологические изменения обусловлены острым расстройством кровообращения в интрабульбарном отделе. Задняя нейропатия развивается реже и связана с ишемическими нарушениями, возникающими по ходу зрительного нерва в ретробульбарном (интраорбитальном) отделе.
Причины
Передняя ишемическая нейропатия патогенетически обусловлена нарушением кровотока в задних коротких ресничных артериях и развивающейся вследствие этого ишемией ретинального, хориоидального (преламинарного) и склерального (ламинарного) слоев ДЗН. В механизме развития задней ишемической нейропатии ведущая роль принадлежит расстройству кровообращения в задних отделах зрительного нерва, а также стенозам сонных и позвоночных артерий. Локальные факторы острого нарушения кровообращения зрительного нерва могут быть представлены как функциональными расстройствами (спазмами) артерий, так и их органическими изменениями (склеротическими поражениями, тромбоэмболиями).
Этиология ишемической нейропатии зрительного нерва мультифакторная; заболевание обусловлено различными системными поражениями и связанными с ними общими гемодинамическими нарушениями, локальными изменениями в сосудистом русле, расстройствами микроциркуляции. Ишемическая нейропатия зрительного нерва наиболее часто развивается на фоне общих сосудистых заболеваний – атеросклероза, гипертонической болезни, височного гигантоклеточного артериита (болезни Хортона), узелкового периартериита, облитерирующего артериита, сахарного диабета, дископатий шейного отдела позвоночника с нарушениями в вертебробазилярной системе, тромбоза магистральных сосудов. В отдельных случаях ишемическая нейропатия зрительного нерва возникает вследствие острой кровопотери при желудочно-кишечных кровотечениях, травмах, хирургических вмешательствах, анемии, артериальной гипотонии, болезнях крови, после наркоза или гемодиализа.
Симптомы
При ишемической нейропатии зрительного нерва чаще поражается один глаз, однако у трети больных могут наблюдаться двусторонние нарушения. Нередко второй глаз вовлекается в ишемический процесс спустя некоторое время (несколько дней или лет), обычно в течение ближайших 2-5 лет. Передняя и задняя ишемическая нейропатия зрительного нерва часто сочетаются между собой и с окклюзией центральной артерии сетчатки.
Оптическая ишемическая нейропатия, как правило, развивается внезапно: часто после сна, физического усилия, горячей ванны. При этом резко снижается острота зрения (вплоть до десятых долей, светоощущения или слепоты при тотальном поражении зрительного нерва). Резкое падение зрения происходит в период от нескольких минут до часов, так что пациент четко может указать время ухудшения зрительной функции. Иногда развитию ишемической нейропатии зрительного нерва предшествуют симптомы-предвестники в виде периодического затуманивания зрения, боли за глазом, сильной головной боли.
При данной патологии в том или ином варианте всегда нарушается периферическое зрение. Могут отмечаться отдельные дефекты (скотомы), выпадения в нижней половине поля зрения, выпадения височной и носовой половины поля зрения, концентрическое сужение полей зрения.
Период острой ишемии продолжается в течение 4-5 недель. Затем постепенно спадает отек ДЗН, рассасываются кровоизлияния, наступает атрофия зрительного нерва различной степени выраженности. При этом дефекты полей зрения сохраняются, но могут значительно уменьшаться.
Диагностика
Для выяснения характера и причин патологии пациенты с ишемической нейропатией зрительного нерва должны быть обследованы офтальмологом, кардиологом, эндокринологом, неврологом, ревматологом, гематологом.
Комплекс офтальмологического обследования включает проведение функциональных тестов, осмотра структур глаза, ультразвуковых, рентгенологических, электрофизиологических исследований.
Проверка остроты зрения выявляет его снижение от незначительных величин до уровня светоощущения. При обследовании полей зрения определяются дефекты, соответствующие повреждению тех или иных участков зрительного нерва.
При офтальмоскопии выявляется бледность, ишемический отек и увеличение ДЗН, его проминация в стекловидное тело. Сетчатка вокруг диска отечна, в макуле определяется «фигура звезды». Вены в зоне сдавления отеком узкие, на периферии, напротив, полнокровные и расширенные. Иногда выявляются очаговые кровоизлияния и экссудация.
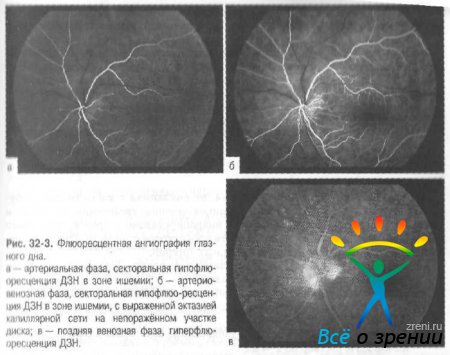
Ангиография сосудов сетчатки при ишемической нейропатии зрительного нерва выявляет ретинальный ангиосклероз, возрастной фиброз, неравномерный калибр артерий и вен, окклюзию цилиоретинальных артерий. При задней ишемической нейропатии зрительного нерва офтальмоскопия в остром периоде не выявляет никаких изменений в ДЗН. При УЗДГ глазных, надблоковых, сонных, позвоночных артерий нередко определяются изменения кровотока в данных сосудах.
Электрофизиологические исследования (определение критической частоты слияния мельканий, электроретинограмма и др.) демонстрируют снижение функциональных порогов зрительного нерва. При исследовании коагулограммы обнаруживаются изменения по типу гиперкоагуляции; при определении холестерина и липопротеидов выявляется гиперлипопротеинемия. Ишемическую нейропатию зрительного нерва следует отличать от ретробульбарного неврита, объемных образований орбиты и ЦНС.
Лечение
Терапия ишемической нейропатии зрительного нерва должна быть начата в первые часы после развития патологии, поскольку длительное нарушение кровообращение вызывает необратимую гибель нервных клеток. Неотложная помощь при резко развившейся ишемии включает немедленное внутривенное введение раствора эуфиллина, прием нитроглицерина под язык, вдыхание паров нашатырного спирта. Дальнейшее лечение ишемической нейропатии зрительного нерва проводится стационарно.
Последующее лечение направлено на снятие отека и нормализацию трофики зрительного нерва, создание обходных путей кровоснабжения. Важное значение имеет терапия основного заболевания (сосудистой, системной патологии), нормализация показателей свертывающей системы и липидного обмена, коррекция уровня АД.
При ишемической нейропатии зрительного нерва назначается прием и введение мочегонных препаратов (диакарба, фуросемида), сосудорасширяющих и ноотропных средств (винпоцетина, пентоксифилина, ксантинола никотината), тромболитических препаратов и антикоагулянтов (фениндиона, гепарина), кортикостероидов (дексаметазона), витаминов групп В, С и Е. В дальнейшем проводится магнитотерапия, электростимуляция, лазерстимуляция волокон зрительного нерва.
Прогноз и профилактика
Прогноз ишемической нейропатии зрительного нерва неблагоприятен: несмотря на лечение, часто сохраняется значительное снижение остроты зрения и стойкие дефекты периферического зрения (абсолютные скотомы), обусловленные атрофией зрительного нерва. Повышения остроты зрения на 0,1-0,2 удается добиться лишь у 50% пациентов. При поражении обоих глаз возможно развитие слабовидения или тотальной слепоты.
Для профилактики ишемической нейропатии зрительного нерва важное значение имеет терапия общих сосудистых и системных заболеваний, своевременность обращения за медицинской помощью. Пациентам, перенесшим ишемическую нейропатию зрительного нерва одного глаза, необходимо диспансерное наблюдение офтальмолога и проведение соответствующей профилактической терапии.
Источник


