Патология роговицы склеры сетчатки
ГЛАВА 9. ЗАБОЛЕВАНИЯ РОГОВИЦЫ
Содержание главы
■ Воспалительные заболевания
• Общие сведения о кератитах
• Экзогенные кератиты
• Эндогенные кератиты
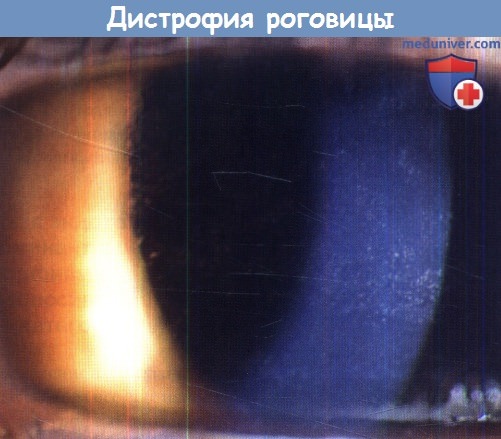
■ Дистрофии роговицы
■ Изменения формы и величины роговицы
■ Хирургическое лечение заболеваний роговицы
Роговица —
это передняя часть наружной оболочки глаза, которая обладает такими
свойствами, как прозрачность, блеск, высокая чувс- твительность,
сферическая форма, и имеет определенные размеры. Заболевания роговицы
составляют не менее 25% всей глазной патологии; последствия заболеваний
роговицы обусловливают до 50% стойкого снижения зрения и слепоты.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ
Общие сведения о кератитах
Кератиты
возникают в результате экзогенного проникновения инфекции в ткани
роговицы (при ее травмах или нарушении увлаж- нения), а также
вследствие эндогенных причин (заноса инфекции из других очагов, при
аллергических процессах и др.).
Существует несколько классификаций кератитов, наибольшее значение из которых имеют этиологическая и анатомическая.
По этиологии выделяют следующие формы кератитов:
• экзогенные (бактериальные, грибковые, паразитарные);
• эндогенные (туберкулезный, сифилитический, герпетический, нейропаралитический, гиповитаминозные);
• кератиты неясной этиологии.
Анатомическая
классификация учитывает глубину поражения (поверхностные и глубокие
формы), наличие дефекта эпителия (с изъязвлением и без него),
васкуляризацию, одновременное воспаление сосудистой оболочки и ряд
других критериев.
При большинстве
кератитов наблюдают роговичный синдром: светобоязнь, слезотечение,
блефароспазм, ощущение инородного тела в глазу. Жалобы на боли в
глазном яблоке появляются при изъязвлении роговицы. При обследовании
обнаруживают нарушение прозрачности, блеска и чувствительности
роговицы, а также перикорнеальную инъекцию глазного яблока. Нарушение
прозрачности центральных отделов роговицы приводит к снижению зрения. В
развитии кератита выделяют четыре стадии: инфильтрации, изъязвления
(распада инфильтрата), очищения язвы, рубца.
Лечение кератитов
проводят в стационаре. Накладывать повязку запрещено, так как она
усугубляет гипоксию и нарушение питания роговицы. Проводят местную и
системную этиологическую терапию. Чтобы уменьшить выраженность
воспаления, в конъюнктивальную полость закапывают 3-4 раза в сутки 0,1%
раствор диклофенака натрия. Ограничение изъязвления достигают
механическим тушированием язвы 1% спиртовым раствором бриллиантового
зеленого, а в некоторых случаях проводят крио-, термокоагуляцию краев и
дна язвы. При угрозе прободения роговицы выполняют лечебную
кератопластику. На стадии очищения язвы применяют препараты, улучшающие
регенерацию роговицы (например, 20% гель солкосерил?). Для более
нежного рубцевания используют местные глюкокортикоиды.
Зачастую
кератиты протекают с осложнениями. Вследствие нарушения питания
роговицы в нее прорастают сосуды из окружающих тканей с образованием
поверхностной (рис. 9.1), глубокой (рис. 9.2) или смешанной
васкуляризации (рис. 9.3). Грозное осложнение кератита — прободение
роговицы и развитие эндофтальмита. После прободения роговицы остаются
передние синехии (сращения радужки с роговицей). Синехии препятствуют
оттоку внутриглазной жидкости к углу передней камеры, что приводит к
развитию вторичной глаукомы. При ущемлении радужки в перфорационном
отверстии формируется фистула роговицы.
В исходе кератитов формируется помутнение роговицы, которое может иметь различную степень выраженности:
• Облачко —
тонкое полупрозрачное ограниченное помутнение сероватого цвета,
невидимое невооруженным глазом. При расположении в оптической зоне
незначительно снижает зрение.
• Пятно —
более плотное ограниченное помутнение беловатого цвета, определяемое
при наружном осмотре. При расположении в оптической зоне значительно
снижает зрение.

Рис. 9.1. Поверхностная васкуляризация роговицы. Помутнение роговицы (пятно)

Рис. 9.2. Глубокая васкуляризация роговицы. Метагерпетический кератит

Рис. 9.3. Смешанная васкуляризация роговицы. Глубокий диффузный туберкулезный кератит

Рис. 9.4. Бельмо роговицы
• Бельмо —
стойкое, светло-серого или белого цвета, плотное помутнение роговицы,
занимающее всю или почти всю роговицу (рис. 9.4). Приводит к
значительной или полной потере зрения.
Экзогенные кератиты
Ползучая язва роговицы
Возбудители
заболевания — кокки и синегнойная палочка. В центральных отделах
роговицы появляется инфильтрат, который быстро распространяется. Он
имеет характерные черты: один край инфильтрата подрыт, приподнят,
серповидной формы, резко инфильтрирован. Противоположный край язвы
постепенно очищается, эпителизируется и в него врастают сосуды. Уже в
начале заболевания
обнаруживают признаки иридоциклита (рис. 9.5). Лечение проводят по вышеописанным принципам.
Катаральная язва роговицы (краевой кератит)
При
инфекционных конъюнктивитах или блефаритах возможно образование
точечных инфильтратов по периферии роговицы. Инфильтраты могут
сливаться и изъязвляться. Заболеванию свойственно торпидное течение. Лечение направлено на устранение причинного процесса (конъюнктивита или блефарита) и терапию язвы роговицы.
Эндогенные кератиты

Рис. 9.5. Ползучая язва роговицы
Герпетический кератит
Заболевание
вызывают вирусы простого или опоясывающего герпеса. Герпетические
поражения роговицы — наиболее частые варианты кератитов. Выделяют
первичные (возникают при первичном заражении вирусом) и постпервичные
(возникают на фоне латентной вирусной инфекции) герпетические кератиты.
Первичные кератиты сочетаются
с поражением кожи, конъюнктивы и слизистой других областей тела.
Наблюдается выраженное снижение чувствительности роговицы. Характерна
обильная ранняя васкуляризация роговицы.
Постпервичные кератиты развиваются
после переохлаждения организма, тяжёлых общих заболеваний, на фоне
снижения иммунитета. Как правило, поражается один глаз. Не характерно
поражение слизистой и кожи век, врастание сосудов в роговицу. При
первой атаке обычно развиваются поверхностные формы кератита, а при
рецидивах — глубокие.
•
Поверхностные формы характеризуются субэпителиальными точечными
инфильтратами и пузырьками, которые вскрываются с образованием эрозий в
виде веточки дерева — древовидный кератит (рис. 9.6).
• Глубокие формы сочетаются с иридоциклитом и могут протекать в двух вариантах. Метагерпетический кератит характеризуется обра-
зованием обширной язвы с ланкартообразными краями. Дисковидный кератит протекает
с появлением в глубоких слоях роговицы серовато-беловатого инфильтрата
с четкими контурами. Этиотропная терапия включает местное и системное
применение противовирусных пре- паратов: антиметаболитов (3%
ацикловировой мази), интерферона и интерфероногенов.

Рис. 9.6. Древовидный герпетический кератит
Сифилитический (паренхиматозный) кератит
Заболевание
возникает вследствие врожденного или приобретенного сифилиса. При
врожденном сифилисе поражаются оба глаза, при приобретенном сифилисе
обычно воспаление возникает в одном глазу и протекает более легко. В
типичных случаях характерна цикличность течения кератита: инфильтрация,
васкуляризация, рассасывание. Период инфильтрации начинается с
появления точечных очагов в паренхиме роговицы на периферии. Постепенно
инфильтраты занимают всю паренхиму, появляется глубокая васкуляризация,
возникают симптомы иридоциклита. Заболевание прогрессирует в течение
2-3 мес, затем наступает период рассасывания, который длится 1-2 года. В
благоприятных случаях острота зрения восстанавливается до 0,4-1,0.
Лечение проводят
совместно с венерологом по установленным схемам. Местное лечение
направлено на рассасывание инфильтратов и уменьшение явлений
иридоциклита. При низкой остроте зрения показана сквозная
кератопластика.
Туберкулезные кератиты
Развиваются при гематогенном метастазировании микобактерий туберкулеза или вследствие аллергической реакции на них.
Метастатические туберкулезные кератиты протекают
вяло, периоды ремиссии чередуются с периодами обострения. Поражается
один глаз. В исходе истинного туберкулезного кератита формируется
стойкое васкуляризированное бельмо роговицы.
• Глубокий диффузный кератит характеризуется диффузной инфильтрацией средних и глубоких слоев роговицы.
• Глубокий ограниченный кератит. Инфильтраты расположены в задних слоях роговицы вблизи десцеметовой оболочки.
•
Склерозирующий кератит развивается при глубоком склерите. От
лимба к центру роговицы медленно распространяются желтовато-белые
инфильтраты.
Туберкулезно-аллергический кератит начинается
остро, затем принимает затяжное течение с рецидивами. Заболевание чаще
встречается в возрасте от 3-15 лет. Характеризуется высыпанием мелких
множественных (миллиарных) или более крупных одиночных (солитарных)
фликтен на роговице. Сопровождается ярко выраженной перикорнеальной
инъекцией и поверхностной васкуляризацией в виде пучков.
Выбор общей терапии туберкулеза определяет фтизиатр. Местное лечение направлено на подавление воспалительного процесса в глазу, рассасывание инфильтратов, уменьшение явлений иридоциклита.
ИЗМЕНЕНИЯ ФОРМЫ И ВЕЛИЧИНЫ РОГОВИЦЫ
Мегалокорнеа
Увеличение
диаметра роговицы имеет генетическую природу. Тип наследования —
аутосомно-рецессивный. Для заболевания характерны большой диаметр
роговицы (более 11 мм),
глубокая передняя камера, гипоплазия радужки, иридодонез, подвывих
хрусталика. Часто сочетается с эпикантом и общими проявлениями:
умственной отсталостью, микроцефалией, низким ростом, задержкой
моторного развития, мышечной гипотонией.
Микрокорнеа
Врожденное
уменьшение диаметра роговицы чаще возникает на фоне микрофтальма,
однако возможно уменьшение диаметра роговицы при нормальном размере
глазного яблока. Врожденная малая роговица (диаметр роговицы менее 9 мм) может быть одноили двусторонней патологией, часто сочетается с астигматизмом и катарактой.
Шаровидная роговица (кератоглобус)
Шаровидная роговица — врожденное
шаровидное выпячивание и истончение роговицы вследствие нарушения
развития мезодермальной ткани (рис. 9.7). Заболевание начинается в
детском возрасте, сочетается с миопией и астигматизмом. Роговица имеет
выпуклую форму на всем протяжении, нередко выявляют увеличение ее
диаметра.
Коническая роговица (кератоконус)
Заболевание
связанно с недоразвитием мезодермальной ткани, тип наследования —
аутосомно-рецессивный. Изменение формы роговицы носит двусторонний
характер. Оно начинается в возрасте 10-18 лет и прогрессирует обычно в
течение 5 лет. Больные жалуются на постепенное снижение зрения,
искажение формы предметов, частую смену очков и трудность их подбора.
При обследовании выявляют увеличение преломляющей способности роговицы,
неправильный астигматизм, изменение формы роговицы. Центр роговицы
конусообразно выступает на ограниченном участке. При биомикроскопии
обращает на себя внимание углубление передней камеры, уменьшение
толщины роговицы и появление тонких вертикальных полос на задней
поверхности роговицы (трещины десцеметовой оболочки). При появлении
больших трещин развивается осложнение кератоконуса — острый
кератоконус, который характеризуется резким отеком роговицы, ее
помутнением, значительным снижением зрения. В исходе острого
кератоконуса остается стойкое помутнение роговицы.
Лечение. Изменения
размеров роговицы специального лечения не требуют. При выраженном
кератоглобусе и кератоконусе прибегают к сквозной кератопластике.
Развивающиеся аметропии устраняют с помощью очковой или контактной
коррекции.

Рис. 9.7. Кератоглобус
ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ ЗАБОЛЕВАНИЙ РОГОВИЦЫ
Кератэктомия —
удаление небольших поверхностных помутнений центральных отделов
роговицы. Производят хирургическим путем или с помощью эксимерного
лазера. Образовавшийся после операции дефект самостоятельно закрывается
после операции. В послеоперационном периоде местно применяют
репаративные препараты, антибактериальные и нестероидные
противовоспалительные средства.
Кератопластика (пересадка роговицы). В
качестве трансплантата используется донорская трупная роговица
человека, консервированная различными способами (замораживание,
высушивание, хранение в специальных средах). Требования к донорской
роговице при сквозной кератопластике более жесткие. Стараются
использовать трупную роговицу, сохраненную в течение не более 1 сут
после смерти донора без консервации. В послеоперационном периоде для
снижения риска отторжения трансплантата широко применяют
глюкокортикоиды, а иногда и цитостатики.
В зависимости от цели операции выделяют следующие виды кератопластики:
— оптическая кератопластика служит для восстановления прозрачности роговицы;
— лечебная кератопластика
проводится у пациентов с острыми заболеваниями роговицы (при
кератитах, остром кератоконусе, травмах) для сохранения глаза. При этом
прозрачное приживление трансплантата бывает редко, поэтому вторым
этапом проводят оптическую кератопластику;
— мелиоративная кератопластика направлена на укрепление тканей роговицы и улучшение условий для последующей оптической кератопластики;
— рефракционная кератопластика помогает корригировать аметропии посредством изменения оптической силы роговицы.
Существует две методики кератопластики — послойная и сквозная.
— послойная кератопластика
выполняется при поверхностных помутнениях роговицы. Техника операции:
поверхностную часть мутной роговицы срезают и замещают трансплантатом
аналогичной формы, размера и толщины;
— сквозная кератопластика
заключается в иссечении и замещении всех слоев роговицы (рис. 9.8). В
зависимости от площади иссечения выделяют частичную (заменяют участок
диаметром 2-4 мм), субтотальную (более 5 мм) и тотальную (замещают всю роговицу) сквозную кератопластику. Выделяют биологический
и функциональный результаты
кератопластики.
• Биологический результат определяют по прозрачности пересаженного трансплантата.
•
Функциональный результат — степень восстановления зрительных
функций. Он зависит не только от прозрачности трансплантата, но и от
сохранности функции сетчатки и зрительного нерва.
Кератопротезирование —
замена мутной роговицы биологически инертным пластическим материалом.
Кератопротезы могут быть сквозными и несквозными (рис. 9.9). К этому
методу прибегают тогда, когда высок риск непрозрачного при- живления
трансплантата (при буллезной дистрофии, послеожоговых
васкуляризированных бельмах).

Рис. 9.8. Биомикроскопическая картина роговицы после сквозной кератопластики

Рис. 9.9. Биомикроскопическая картина роговицы после кератопротезирования
Источник
Описание

Синдром голубых склер — врожденная аномалия цвета склеры. Основные признаки синдрома: двусторонняя голубая окраска склер, повышенная ломкость костей скелета и тугоухость. Голубой цвет склер зависит в основном от возможного их истончения, повышенной логических учреждениях. Передача возбудителя происходит преимущественно контактным путем через инфицированные медицинские инструменты, растворы лекарств, предметы общего пользования.
Клиника. Заболевание начинается остро и проявляется отеком век, резкой гиперемией и разрыхленностью конъюнктивы, слезотечением, светобоязнью, ощущением инородного тела за веками. Отделяемое скудное. Часто наблюдается увеличение лимфатических узлов. Через 4—8 дней после стихания конъюнктивита в процесс вовлекается роговица. Поражается ее подэпителиальный слой в виде точечных или, реже, крупных круглых инфильтратов, которые медленно регрессируют. У некоторых больных долго остаются легкие помутнения роговицы. Иногда процесс осложняется кератоувеитом.
Лечение: противовирусные препараты в виде инсталляций растворов интерферона лейкоцитарного человеческого, растворов дезоксирибонуклеазы 4—6 раз вдень; мазей — флореналевой, теброфеновой, бонафтоновой 3—4 раза в день.
Дистрофические (дегенеративные) процессы в роговой оболочке возникают под воздействием алиментарных и нейрогенных факторов.
Первичные, или врожденные, дистрофии связаны с обменными нарушениями преимущественно белкового метаболизма.
Семейная дистрофия развивается в раннем детском возрасте. В центре роговицы располагается помутнение, которое имеет полиморфный вид, четкие края, белесоватый цвет. Помутнение захватывает поверхностные и средние слои. Чувствительность роговицы резко снижепрозрачности и просвечивания синеватой сосудистой оболочки глаза.
При этом синдроме выявляются повышенная васку-ляризация эписклеры, гиперплазия эластических элементов склеры и склероз артерий, питающих склеру. Отмечаются иногда и сопутствующие изменения — дистрофия роговицы, слоистая катаракта, глаукома и др.
Лечение симптоматическое и малорезультативное. Проводится в зависимости от преобладания или недостатка того или иного фактора, который может способствовать прогрессированию болезни (препараты кальция, железа, витамины, кортикостероиды).
Меланоз — пигментация склеры врожденного гене-за, имеет характерную картину и обычно сочетается с пигментацией других структур глаза. На склере имеются пятна аспидного или слабо-фиолетового цвета на фоне нормальной беловатой ее окраски; отмечается более темная окраска радужки, а также темно-аспидный цвет глазного дна. Возможна пигментация кожи век и конъюнктивы. Врожденный меланоз чаще бывает односторонним. Лечение малоэффективно.
Врожденные аномалии формы и размеров склеры служат, как правило, следствием внутриутробного воспалительного процесса или повышения внутриглазного давления и проявляются в виде стафилом (участки истонченной склеры, которые выпячиваются под влиянием внутриглазного давления) и буфтальма (увеличение глаза — большой «бычий» глаз). Лечение стафилом оперативное.
Приобретенные аномалии окраски склеры могут вызывать инфекционный гепатит, механическая желтуха, холецистит, холангиты, желтая лихорадка, хлороз, холера, саркоидоз и др. Как правило, все эти болезни или токсические состояния сопровождаются желтоватым окрашиванием склер, служащим во многих случаях наиболее ранним признаком патологии. Лечение общее этиологическое. Желтое окрашивание склеры при общем выздоровлении исчезает.
Среди воспалительных заболеваний склеры различают эписклериты и склериты. Эписклериты отличаются от склеритов глубиной поражения и тяжестью течения (при эписклерите в процесс вовлекаются преимущественно поверхностные слои склеры). На склеру воспалительный процесс распространяется чаще из сосудистого тракта, и в первую очередь из цилиарного тела. Гнойные склериты развиваются метастатическим путем.
Узелковый эписклерит, как правило, двусторонний. Возникает чаще у лиц среднего и пожилого возраста.
Проявления. Вблизи от лимба появляются узелки округлой формы, покрытые гиперемированной, не спаянной с ними конъюнктивой. Пальпация глаза при этом болезненна. Заболевание продолжается обычно 1 — 1,5 месяца, затем узелки рассасываются, оставляя легкую аспидную окраску склеры. Течение заболевания длительное с частыми рецидивами, сменяющимися ремиссиями. При рецидивах заболевания узелки появляются на новых местах, иногда вокруг роговицы, по всей окружности лимба. Светобоязни и слезотечения обычно не наблюдается.
Дифференциальная диагностика с фликтенами (узелки туберкулезного происхождения): при узелковом эписклерите геперемия имеет фиолетовый оттенок, отсутствуют характерные поверхностные сосуды, подходящие к узелку.
Мигрирующий эписклерит. Внезапно то в одном, то в другом глазу вблизи от лимба появляется плоский гипе-ремированный очаг, нередко болезненный. В ряде случаев изменения со стороны глаз сопровождаются ангионевротическим отеком век и мигренью. Эти изменения быстро проходят, длительность их от нескольких часов до нескольких дней. Характерна правильная периодичность рецидивов.
Розацеа-эписклерит. При этом заболевании возникают узелки в эписклере, напоминающие изменения при мигрирующем эписклерите. Часто поражается роговица — розацеа-кератит. Закономерно сочетание с розовыми угрями кожи лица. Тяжесть процесса определяется поражением роговицы. Имеется склонность к рецидивам.
Лечение. Лечение начинают с частых инсталляций растворов кортикостероидов до 4—6 раз в день. Применяют суспензию гидрокортизона, растворы преднизолона, дексаметазона, капли «Софрадекс» (это комбинированный препарат для местного применения, включающий: фрамицетина сульфат — аминогликозидный антибиотик, обладающий широким спектром бактерицидного действия; грамицидин — антибиотик, действующий бактерицидно и бактериостатически, активен в отношении различных грамположительных микроорганизмов; дексаметазон — глюкокортикоид, оказывающий противовоспалительное, противоаллергическое и проти-возудное действие), глазные лекарственные пленки с дексаметазоном и канадексом (1—2 раза в день).
• Также применяют противомикробные препараты: инстиллируют растворы сульфацил-натрия, сульфа-пиридазин-натрия, «…»а, левомицетина.
• Назначают также десенсибилизирующие средства.
• Местно показаны сухое тепло, УВЧ.
• При установлении микробной этиологии процесса наряду с общим лечением под конъюнктиву вводят антибиотики (мономицин, гентамицин, ампициллин, канамицин).
Передний склерит обычно двусторонний, начало его медленное или подострое. На склере между лимбом — экватором глаза — появляются ограниченная припухлость и гиперемия с голубоватым оттенком, при пальпации эта область резко болезненна.
В тяжелых случаях воспалительные очаги охватывают всю перикорнеальную область (кольцевидный склерит). Нередко процесс распространяется на роговицу (склерозирующий кератит) и осложняется иридоциклитом, помутнением стекловидного тела, заращением зрачка и вторичной глаукомой.
Течение заболевания длительное. При возникновении осложнений острота зрения обычно снижается.
Гнойный склерит (абсцесс склеры) характеризуется появлением вблизи лимба ограниченной припухлости, быстро превращающейся в гнойный инфильтрат, который размягчается и вскрывается наружу.
Процесс может осложниться иритом с гипопионом, в тяжелых случаях — прободением склеры, эндофтальмитом и панофтальмитом.
Задний склерит (склеротенонит) встречается сравнительно редко и по клинической картине напоминает тенонит. Для него характерны боль при движении глаза, ограничение его подвижности, отек век, конъюнктивы, легкий экзофтальм.
Лечение:
• Местно — кортикостероиды в виде глазных капель (растворы преднизолона, дексаметазона) 4—6 раз в день.
• Субконъюнктивальные инъекции (кортикостерои-ды) — суспензия гидрокортизона, раствор декса-метазона 2-3 раза в неделю.
• Инстиллируют растворы амидопирина с раствором адреналина гидрохлорида в качестве противовоспалительных средств.
• В случаях вовлечения в процесс радужки при нормальном внутриглазном давлении применяют мид-риатические средства.
• При повышении внутриглазного давления местную противовоспалительную терапию продолжают в сочетании с приемом внутрь диакарба.
• Физиотерапевтическое лечение. Общее лечение заключается в проведении противоаллергической, противовоспалительной и специфической терапии.
—
Статья из книги: Офтальмология | Бойкова Н.Н.
Источник