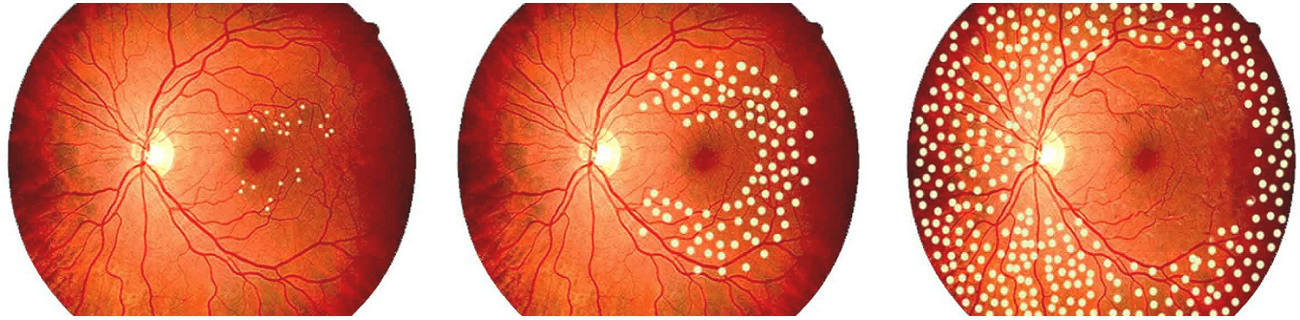
Панретинальная коагуляция сетчатки выполненная единомоментно
 Эта процедура наиболее популярна среди пациентов с сахарным диабетом. У лиц, страдающих СД, нередко имеет место поражение органа зрения, чаще всего оно проявляется в виде ДР. Что такое ДР? Это состояние, при котором нарушается функция сетчатки, а сетчатка, как мы знаем, — это структура, непосредственно участвующая в процессе зрения.
Эта процедура наиболее популярна среди пациентов с сахарным диабетом. У лиц, страдающих СД, нередко имеет место поражение органа зрения, чаще всего оно проявляется в виде ДР. Что такое ДР? Это состояние, при котором нарушается функция сетчатки, а сетчатка, как мы знаем, — это структура, непосредственно участвующая в процессе зрения.
Страдает сетчатка в результате нарушения функции сосудов мелкого калибра, т.е. повышенный уровень глюкозы в крови приводит к повышению их проницаемости, в дальнейшем происходит нарушение проходимости, с последующим разрастание новых сосудов и фиброзной ткани, что ведет к грубым нарушениям зрения. Наиболее грубые изменения возникают при запущенных и некомпенсированных формах диабета. Изменения эти сопровождаются заметным снижением остроты зрения.
ДР является основной причиной слепоты среди лиц трудоспособного возраста в экономически развитых странах. И лазеркоагуляция сетчатки на сегодняшний день является единственно действенным. Это подтверждается многочисленными исследованиями (отечественных и зарубежных), опубликованных за последние 35 лет.
К настоящему времени доказано, что своевременно выполненная панретинальная лазеркоагуляция сетчатки при пролиферативных процессах является единственно эффективным способом лечения, способствующим сохранению зрительных функций.
В то же время это воздействие это направлено в большей мере на предотвращение потери зрения, нежели на улучшение зрительных функций. Лазерное излучение поглощается сетчатой оболочкой.
Для предотвращения прогрессирования ДР также обязателен контроль уровня сахара крови, АД.
Больные с диабетической ретинопатией наблюдаются у нас, приходят регулярно на контрольные осмотры. При необходимости мы проводим сеансы лазерной терапии. При далекозашедших стадиях больные нуждаются в оперативном лечении, которое осуществляется им на базе нашей клиники
Панретинальная лазеркоагуляция сетчатки выполняется при препролиферативной и пролиферативной формах диабетической ретинопатии, посттромботической ретинопатии, а также других патологических процессах сетчатки, сопровождающихся так называемой ретинальной ишемией (т.е. недостаточным получением сетчаткой кислорода). В результате этих процессов развивается неоваскуляризация, т.е. рост новообразованных сосудов на сетчатке, которые, в свою очередь, приводят в развитию кровоизлияний в стекловидное тело и отслойке сетчатки. Лазеркоагуляция — это нанесение на поверхность сетчатки ожогов (коагулятов) различного размера и количества (в зависимости от варианта воздействия). С целью сохранения зрения воздействием лазера разрушается гипоксически измененная («голодающая») сетчатка, что препятствует развитию неоваскуляризации и способствует сохранению зрительных функций.
Данная процедура направлена на улучшение функционального состояния сетчатки, её укрепление и сохранение зрения. Острота зрения после лазерной коагуляции далеко не всегда улучшается, но лазерное лечение может остановить его дальнейшую потерю, особенно если центральные изменения выявляются на ранних стадиях.
Процедура требует расширения зрачка (при помощи закапывания капель, что занимает не более 20 минут, после которого отмечается временное снижение зрения в течение 2 часов). Выполняется в амбулаторном порядке под местной анестезией. Во время процедуры возникают вспышки зеленого света, как правило, не сопровождается болевыми ощущениями. Продолжительность процедуры – 10-20 минут.
Как правило, требуется провести 3-4 сеанса лазеркоагуляции сетчатки. Но если патологические новообразованные сосуды не исчезают или появляются вновь, может потребоваться дополнительное лазерное лечение.
Офтальмолог расскажет, как часто Вам нужно являться на осмотр и даст рекомендации по ограничению физических нагрузок.
Преимущества лазерных вмешательств:
- малая травматичность процедуры
- отсутствие серьезных интра — и послеоперационных осложнений
- возможность лечения в амбулаторных условиях
- возможность проведения повторных лазерных вмешательств
Источник
Панретинальная лазерная коагуляция сетчатки (ПРЛК) — наиболее действенный и эффективный современный метод лечения офтальмологических осложнений сахарного диабета, с целью предупреждения полной слепоты. Применяемая вот уже более 25 лет процедура ПРЛК, помогла сохранить возможность видеть сотням тысяч пациентов.
Квалифицированное, своевременно предпринятое лечение развитых и поздних стадий диабетической ретинопатии в 60% случаев позволяет сохранить зрение. Эта цифра возрастает практически до 100%, если лечение начато на ранних стадиях заболевания.
О методе
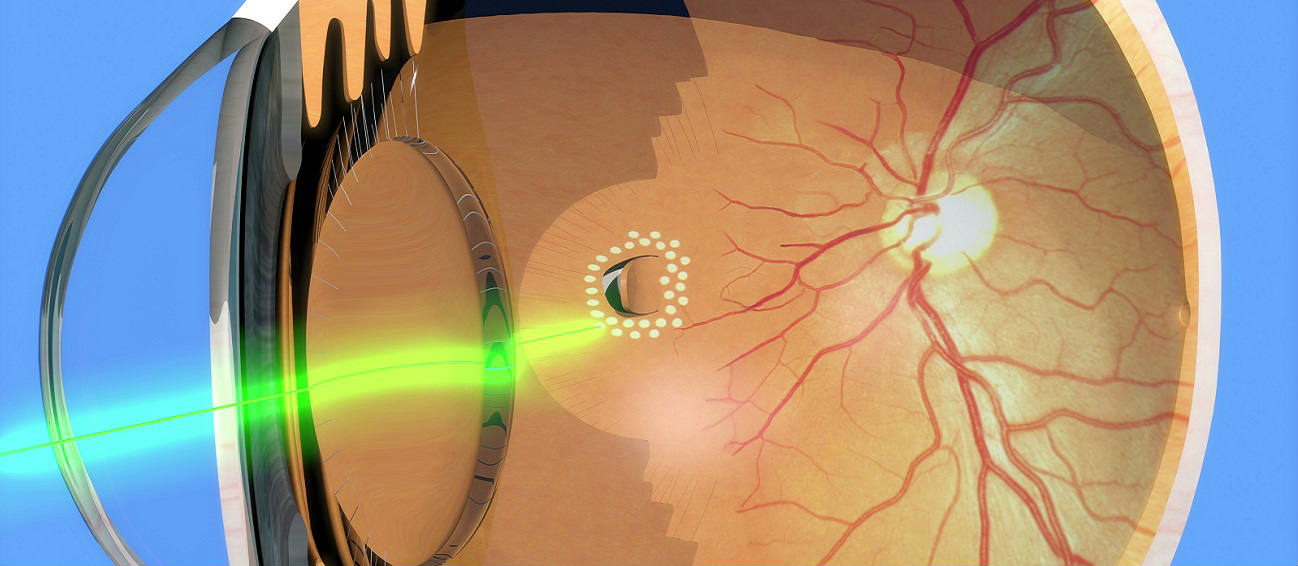
Процедура ПРЛК выполняется с нанесением лазерных микро-ожогов на пораженные болезнью области сетчатой оболочки. Лазерному воздействию подвергаются все области сетчатки, исключая центральную ее часть. Метод подразумевает проведение поэтапного лечения. Количество сеансов может колебаться от 3 до 5, что зависит от стадии болезни и объема поражения. За один сеанс может наноситься 500 — 800 точечных лазерных ожогов. Общая продолжительность лазерного воздействия за одну процедуру не превышает 60 минут, интервал между сеансами составляет 2-4 месяца.
ПРЛК проводится с медикаментозным расширением зрачка. В некоторых случаях, это капельный препарат-мидриатик, в других случаях – внутриглазная инъекция. Для точности лазерного воздействия на глаз пациента накладывается специальная линза, фокусирующая лазерный луч.
По окончанию процедуры, пациенту закапывают специальные препараты — противовоспалительные и антибактериальные капли, улучшающие заживление, подвергшихся воздействию внутриглазных тканей. Еще 5 послеоперационных дней, пациент продолжает использовать назначенные препараты самостоятельно.
Процедура ПРЛК преследует следующие цели:
- Разрушение областей сетчатки, не имеющих сосудов, для предупреждения появления аномальных сосудов с проницаемой стенкой, провоцирующих внутриглазные кровоизлияния и отек сетчатки
- «Заваривание» лазерным лучом новообразованных сосудов.
Первый плановый осмотр после панретинальной лазерной коагуляции сетчатки, обычно, назначается через месяц после процедуры. Частота последующих осмотров напрямую связана со степенью заболевания и тяжестью патологического процесса. Как правило, достаточно одно посещение врача в 1-3 месяца. Если того требует ситуация, лазерное лечение проводится по показаниям дополнительно.
Противопоказания
Роль панретинальной лазерной коагуляции сетчатки, при лечении диабетической ретинопатии, трудно переоценить. Но существуют некоторые патологические состояния и заболевания, при которых эту процедуру проводить нецелесообразно. Среди них:
- Помутнение оптических сред;
- Закрытоугольная глаукома в стадии декомпрессии;
- Зрелая катаракта;
- Дегенеративные процессы роговицы;
- Тяжелое течение сахарного диабета;
- Первый триместр беременности.
Панретинальная лазерная коагуляция сетчатки в нашей клинике проводится пациентам с диабетической ретинопатией на новейшем лазерном оборудовании от лучших европейских производителей. Работающие здесь специалисты-хирурги имеют огромный опыт выполнения данной процедуры, что обеспечивает высокие результаты лечения. Кроме того, в клинике гарантирован индивидуальный подход к каждому пациенту и соответствие схемы лечения высоким мировым стандартам оказания медицинских услуг.

Бесплатная онлайн консультация
Наш специалист с радостью ответит на ваши вопросы:
Можно ли помочь в вашей ситуации?
Сколько будет стоить лечение?
Какие исследования нужно пройти для уточнения диагноза?
Все другие интересующие вас вопросы относительно заболеваний глаз!
Есть возможность приложить имеющуюся медицинскую документацию, чтобы ответ был максимально полным!
Спросить
© Клиника диагностики и лечения заболеваний сетчатки глаза (Москва)
Источник
Процедура ППЛК – это профилактическая периферическая лазерная коагуляция. Данный офтальмологический метод подразумевает лазерную коагуляцию сетчатки – ее укрепление, с цель предупреждения отслойки.
Лазерная коагуляция позволяет максимально быстро достичь необходимого результата. Она получила широкое распространение в клинической практике, поскольку является неинвазивной и абсолютно безопасной. Ведь процедура исключает вскрытие глазного яблока, поэтому риск его инфицирования отсутствует. Восстановительный период ППЛК минимально короткий, так как в процессе ее проведения, практически отсутствует возможность травматизации сетчатки.
Методика проведения процедуры ППЛК
ППЛК – процедура амбулаторная, выполняется под местной анестезией (капельной), которая признана самой щадящей на настоящий момент. После обезболивания, пациента удобно усаживают перед планкой лазерного устройства и фиксируют его голову дугой. Человек опирается на планку подбородком, максимально плотно прижимая к дуге свой лоб. ППЛК включает несколько этапов:
- Пациента просят зафиксировать взгляд, смотря вперед. К глазу его приставляют определенную линзы, которая не позволяет векам совершать непроизвольные движения.
- Направляя лазерный луч на области поражения, врач наносит коагуляты.
- Линзу снимают, пациент заводит взгляд вверх, ему в глаза закапывают капли с антисептическими свойствами.
Как правило, время процедуры составляет около 30 минут.
Существует несколько видов ППЛК, которые подразделяются по месту и способу нанесения коагулятов:
Периферическая. Коагуляты наносят на боковые области сетчатки для предупреждения ее отслойки.
Барьерная. Коагуляты наносятся избирательно в определенном количестве, рядами, на центральную область сетчатки.
Фокальная. Ее применяют при очагах поражения сетчатки, которые и коагулируют.
Панретинальная. Коагуляции подвергается поверхность сетчатки полностью, за исключением центральной ее области.
Показания и противопоказания
Показаниями к проведению ППЛК, служат следующие патологические состояния сетчатки глаза:
- Диабетическая ретинопатия – осложнение сахарного диабета, с поражением ретинальных сосудов.
- Периферическая дистрофия сетчатки, с целью предупреждения ее отслойки.
- Ретинопатия недоношенных – врожденное нарушение развития сетчатки глаза. ППЛК дает возможность остановить прорастание в область стекловидного тела кровеносных сосудов.
- Прорастание сосудов в зону диска зрительного нерва. Процедура направлена на сохранение зрения и снижения риска кровоизлияний.
- Отслойка сетчатки. Коагуляция призвана исключить возможность наступления патологических последствий.
Ограничением к проведению ППЛК могут служить:
- Рубеоз радужной оболочки – неоваскуляризация.
- Кровоизлияния на глазном дне.
- Масштабная отслойка сетчатки.
- Непрозрачность оптических сред.
- Образование пленки над центром сетчатки – эпиретинальная мембрана.
- Последний триместр беременности.
Подготовка к процедуре ППЛК
Тщательно выполненная предварительная подготовка к операции, которая включает комплексное офтальмологическое обследование глаз, гарантирует достижение высоких результатов. Она дает возможность:
- Выявить участки сетчатки, нуждающиеся в коагуляции;
- Определить объем лазерного воздействия;
- Исключить противопоказания;
- Свести к минимуму риск возможных осложнений.
Проводимые для этого диагностические исследования включают:
- Прямую офтальмоскопию, для выявления целостности сетчатки, изменений в области диска зрительного нерва.
- Визометрию, которая точно определит остроту зрения.
- Биомикроскопию, для исследования роговицы, выявления возможных дистрофических поражений.
- В-сканирование, уточняющее исследование при дистрофических изменениях роговицы.
- Ангиографию, которая определяет, какие именно участки должны быть подвержены коагуляции.
Наша клиника оснащена необходимым для прохождения комплексного диагностического обследования оборудованием, лучших мировых производителей.
После ППЛК
В первые несколько часов после ППЛК пациенты обычно ощущают быстро проходящее жжение или несильную боль. Однако у процедуры есть и более серьезные последствия, к ним относятся:
- Воспаление радужной оболочки. Оно возникает при лазерном воздействии более высокой мощности, чем определено протоколом лечения.
- Кровоизлияние в стекловидное тело, которое провоцируют разрывы сосудов. Последствием кровоизлияния становится помутнение СТ.
- Инфаркт диска зрительного нерва, который развивается в случае, когда направленный лазерный луч задевает диск. Осложнение характеризуется моментальным снижением остроты зрения, но встречается крайне редко.
- Отслоение сетчатки. Это патологическое последствие грубого нарушения протокола операции.
- Серьезные осложнения ППЛК являются следствием недостаточно опыта лазерных хирургов.
Восстановительный период
Серьезных ограничений после ППЛК нет. До пяти дней после процедуры пациент не должен потреблять чрезмерное количество жидкости и соли. Кроме того, обязательно избегать физической активности, отложить на некоторое время спортивные занятия.
На следующий день после процедуры, необходимо пройти профилактический осмотр у лечащего врача. Это нужно для оценки проведенной ППЛК. В период восстановления после операции рекомендуется контролировать уровень внутриглазного давления.

Лазерные хирурги нашей клиники имеют огромный опыт проведения ППЛК. У нас собрано новейшими оборудование, в том числе лазерные системы, которые позволяют выполнять коагуляцию сетчатки намного быстрее и совершенно без боли. Обратившись к нам, каждый пациент может быть уверен, что получит необходимое лечение с гарантированно высокими результатами.
Цены на ППЛК сетчатки
| Панретинальная фотокоагуляция сетчатки | от 11 000 рублей |
| Отграничительная фотокоагуляция сетчатки | от 13 000 рублей |
| Фокальная фотокоагуляция сетчатки | от 15 000 рублей |
ВНИМАНИЕ! Точную стоимость лечения можно будет сказать только после очной коснультации, когда будет определено состояние сетчатки глаз пациента и составлен план лечения. Узнать стоимость основных процедур и операций вы можете в разделе ЦЕНЫ.
Источник
Лазерная коагуляция сетчатки проводится при разрывах и истончениях сетчатки. Разрывы сетчатки иногда могут проявляться возникновением «вспышек», «молний» перед глазом. Но чаще встречаются так называемые «немые» разрывы, которые пациент никак не ощущает (при этом они могут сопровождаться субклинической отслойкой сетчатки).
Самой опасной формой периферической дистрофии сетчатки являются разрывы сетчатки. Разрывы и истончения сетчатки возникают не только у близоруких людей. Они встречаются у людей среднего и пожилого возраста, у людей с дальнозоркостью, а также у людей с нормальным зрением.
Основной способ профилактики данного заболевания – это своевременная диагностика и лечение разрывов и истончений сетчатой оболочки глаза. Для этого необходимо тщательное обследование глазного дна через широкий зрачок при помощи специальной аппаратуры.
В СМ-клинике при выявлении разрывов и истончений сетчатки проводят лечение — профилактическую лазерную коагуляцию сетчатки или отграничивающую лазерную коагуляцию сетчатки. При помощи специального лазера производится воздействие на сетчатку по краю разрыва, и, таким образом, происходит «склеивание» зоны разрыва (рубцевание) с подлежащими оболочками глаза, что препятствует проникновению жидкости под сетчатку и ее отслаиванию в этом месте.
Лазерная коагуляция проводится амбулаторно, абсолютна безболезненна. Она занимает несколько минут и хорошо переносится даже детьми. Современные лазеры дают возможность лечить не только истончения и разрывы, но и субклинические (т. е. маленькие) и даже плоские ограниченные отслойки сетчатки.
Диабетическая ретинопатия — специфическое осложнение сахарного диабета, лечение которой является одной из приоритетных задач современной мировой медицины. Более чем двадцатипятилетний опыт использования лазеркоагуляции сетчатки показывает, что в настоящее время именно этот метод является наиболее эффективным в лечении диабетической ретинопатии и предупреждении слепоты.
Своевременно и квалифицированно проведенное лечение позволяет сохранить зрение на поздних стадиях диабетической ретинопатии у 60% больных в течение 10-12 лет. Этот показатель может быть и выше, если лечение начать на более ранних стадиях.
В пораженных отделах сетчатой оболочки происходит выработка эндотелиального сосудистого фактора роста, стимулирующего пролиферацию сосудов. Лазеркоагуляция сетчатки глаза направлена на прекращение функционирования и регресс новообразованных сосудов, представляющих основную угрозу развития инвалидизирующих изменений в органе зрения: гемофтальма, тракционной отслойки сетчатки, рубеоза радужки и вторичной глаукомы.
Таким образом, сущность лазерного воздействия сводится к:
- разрушению бессосудистых участков сетчатки, являющихся источником выделения факторов роста новообразованных (неполноценных) сосудов, являющихся источником кровоизлияний в полость глаза и отека сетчатки,
- увеличению прямого поступления в сетчатку кислорода из сосудистой оболочки,
- тепловой коагуляции новообразованных сосудов.
Фокальная лазерная коагуляция сетчатки (ФЛК) заключается в нанесении коагулятов в местах просвечивания флуоресцеина при проведении флуоресцентной ангиографии глазного дна, на участках локализации микроаневризм, мелких кровоизлияний, экссудатов. Фокальная лазерокоагуляция сетчатки глаза применяется для лечения диабетической макулопатии с фокальным или диффузным отеком сетчатки в центральных отделах.
Поражение центральной области сетчатки может наблюдаться при диабетической ретинопатии любой степени тяжести, чаще при пролиферативной, и является частным проявлением диабетической ретинопатии. Несмотря на значительные достижения современной офтальмологии последних лет, диабетический макулярный отек встречается примерно у 25-30% пациентов со стажем сахарного диабета 20 лет и более, являясь главной причиной снижения центрального зрения. Основными признаками, влияющими на состояние зрительных функций и прогноз для зрения, являются отек и ишемия центральных отделов сетчатки. Большое значение также имеет удаление патологических фокусов от центра макулы.
В зависимости от клинической картины выполняется фокальная лазеркоагуляция сетчатки по методу «решетки» при диффузной макулопатии, и фокальная «микрорешетка» в случае фокального или смешанного отека сетчатки макулярной области.
 |  |
| Фокальная «микрорешетка» | Методика «решетки» при диффузной макулопатии (на периферии лазеркоагуляты после ПРЛК) |
Результаты лазерного лечения диабетической макулопатии в большой степени зависят от ее клинических особенностей, стадии макулярного отека и методики лазеркоагуляции сетчатки. Полный регресс макулярного отека сетчатки после лазерного лечения достигается примерно у 63,2% — 86,4% пациентов. Безусловно, лечение ретинопатии с макулярным отеком наиболее эффективно при выполнении лазерокоагуляции сетчатки на ранней стадии, при высоких зрительных функциях и минимальных отложениях твердых экссудатов, сопровождается значительным улучшением и даже полным восстановлением зрительных функций.
Контроль уровня гликемии является краеугольным камнем лечения всех проявлений сахарного диабета, в том числе и диабетического макулярного отека. Компенсация нарушений углеводного, жирового и белкового обменов, нормализация артериального давления необходимы для эффективной борьбы с отечным процессом сетчатки. В этом случае оказывается возможным сохранить высокую остроту зрения в течение многих лет у большинства пациентов.
Панретинальная лазеркоагуляция сетчатки (ПРЛК). Панретинальная лазерокоагуляция сетчатки, как лечение диабетической ретинопатии, была разработана и предложена американскими офтальмологами MeyerSchwickerath и Aiello и заключается в нанесении коагулятов практически по всей площади сетчатки, исключая макулярную область.
Основная цель панретинальной лазеркоагуляции при лечении ретинопатии заключается в разрушении лазером всех зон сетчатки с нарушенным кровоснабжением. Лазерное воздействие на эти участки приводит к тому, что сетчатка прекращает вырабатывать вазопролиферативные вещества, стимулирующие неоваскуляризацию, вызывая регресс уже имеющихся новообразованных сосудов, тем самым приводя к стабилизации пролиферативного процесса. При своевременном выявлении новообразованных сосудов лазерная коагуляция сетчатки позволяет предупредить слепоту в подавляющем большинстве случаев.
Данный метод применяется, в основном, при пролиферативной форме диабетической ретинопатии и при препролиферативной диабетической ретинопатии, характеризующейся наличием обширных участков ишемии сетчатки с тенденцией к дальнейшему прогрессированию.
В зависимости от стадии диабетической ретинопатии, формы макулопатии Ваше лечение может включать в среднем 3-5 этапов по 500 – 800 ожогов за сеанс лечения с интервалом между сеансами 2 – 4 месяца.
Лазерное лечение диабетической ретинопатии в случаях с быстропрогрессирующей формой фиброваскулярной пролиферации при сахарном диабете I типа, при наличии новообразованных сосудов диска зрительного нерва, быстром прогрессировании процесса на другом глазу или при неоваскуляризации переднего отрезка глаза подразумевает более активную, «агрессивную» тактику и максимальные объемы лазерокоагуляции сетчатки. В таких случаях возможно выполнение за первый сеанс не менее 1000 коагулятов, с последующим добавлением еще 1000 коагулятов за второй сеанс, проводимый, как правило, через неделю.
Лечение ретинопатии при сахарном диабете обязательно должно включать последующие осмотры пациентов и при необходимости проведение им дополнительного лазерного лечения. Как правило, первый осмотр после первичного лазерного лечения (панретинальной лазеркоагуляции сетчатки) следует проводить через 1 месяц. В дальнейшем частота осмотров определяется индивидуально, в среднем 1 посещение в 1 — 3 месяца в зависимости от тяжести течения диабетической ретинопатии.
Лазерная коагуляция сетчатки эффективна в 59% — 86% случаев, позволяя добиться стабилизации пролиферативного процесса и сохранить зрение в течение многих лет у большинства пациентов, страдающих сахарным диабетом при условиии адекватной коррекции таких системных факторов, как гипергликемия, гипертония, нефропатия, сердечная недостаточность.
Лазерное лечение направлено на предотвращение дальнейшего снижения остроты зрения! Своевременно проведенная лазеркоагуляция сетчатки глаза позволяет избежать слепоты!
Источник


