Отслойка сетчатки вторичная катаракта
Помыткина Н.В., Кравченко И.З., Сорокин Е.Л.
Актуальность
Одним из важнейших факторов риска возникновения отслойки сетчатки – грозного заболевания, приводящего к снижению зрения, в ряде случаев необратимому, являются предшествующие хирургические и лазерные интраокулярные вмешательства. Ряд авторов указывают на развитие отслойки сетчатки после экстракапсулярной экстракции катаракты более чем у 1% пациентов. После факоэмульсификации катаракты частота возникновения отслойки сетчатки ниже, однако она встречается в 0,7% всех случаев и, в большинстве случаев, возникает на глазах с высокой миопией [1, 12, 13].
По данным литературы, в ранние сроки после факоэмульсификации катаракты – до 6 мес., причиной отслойки сетчатки чаще выступают клапанные разрывы сетчатки. В более поздние сроки отслойка сетчатки развивается на фоне прогрессирования «опасных» видов периферической витреохориоретинальной дистрофии (ПВХРД) [4].
Развитию отслойки сетчатки при артифакии способствуют ряд факторов. Удаление или ослабление зонуло-хрусталиковой перегородки, формирование дополнительного пространства приводят к повышенной статической и инерционной смещаемости стекловидного тела [10, 12, 13]. Воспалительный процесс в послеоперационном периоде ослабляет мукополисахаридную склейку наружных члеников фоторецепторов с охватывающими их микроворсинками пигментного эпителия, что способствует возникновению разрыва и последующей отслойки сетчатки [6, 10]. Ряд авторов отмечают, что при развитии отслойки сетчатки на артифакичных глазах отмечается более быстрое и выраженное проявление пролиферативных изменений сетчатки и стекловидного тела, чем на факичных глазах, что во многом предопределяет результаты хирургического лечения. В связи с этим хирургическое лечение артифакичной отслойки сетчатки не столь эффективно, как лечение отслойки на факичном глазу – процент прилегания сетчатки после операции ниже [4, 11].
Несмотря на постоянное совершенствование методов хирургии катаракты, появление новых материалов и вариантов дизайна интраокулярных линз частота вторичной катаракты продолжает варьировать в широких пределах от 4,5 до 78% и даже 96% [3, 7, 8, 9], приводя к необходимости проведения лазерной дисцизии задней капсулы хрусталика [2].
ИАГ-дисцизия вторичной катаракты представляет собой малоинвазивное вмешательство, сопровождающееся, как правило, минимальным энергетическим воздействием на внутриглазные структуры [2, 5]. Однако, приводя к определенным биомеханическим и метаболическим изменениям, в ряде случаев она способствует развитию отслойки сетчатки. По данным литературы частота развития отслойки сетчатки после ИАГ-дисцизии задней капсулы хрусталика составляет 8% от всех «артифакичных» отслоек [4].
Цель
Анализ случаев развития регматогенной отслойки сетчатки у пациентов после ИАГ-дисцизии вторичной катаракты.
Материал и методы
Был проведен ретроспективный анализ медицинских карт пациентов, прооперированных в Хабаровском филиале ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России по поводу регматогенной отслойки сетчатки в 2013-2016 гг., которые ранее перенесли ИАГ-дисцизию вторичной катаракты. Карты были отобраны методом сплошной выборки.
Результаты и обсуждение
За исследуемый период времени было выявлено 19 случаев развития отслойки сетчатки у пациентов, которым ранее проводилась ИАГ-дисцизия вторичной катаракты. Средний возраст пациентов составил 63±0,5 года (от 59 до 65 лет). Женщин было 5 (26%), мужчин – 14 (74%).
Все пациенты были разделены на 2 группы по срокам развития отслойки сетчатки после ИАГ-капсулотомии. В группу «ранних» отслоек (до 6 мес.) вошли 5 чел. (26,3%), причем у двух пациентов отслойка сетчатки развилась на следующий день после лазерной операции. Группу «поздних» отслоек составили 14 чел. (73,7%). В отдаленном периоде отслойка сетчатки чаще возникала через 2 года после дисцизии.
В ранние сроки после ИАГ-капсулотомии основной причиной развития отслойки сетчатки выступали клапанные разрывы, причем возникали они у пациентов с исходной эмметропией, гиперметропией или миопией слабой степени. Среднее значение ПЗО глаз у пациентов с клапанными разрывами составило 24,1 мм.
В поздние сроки у большинства пациентов (11 чел. – 78,6%) развитие отслойки сетчатки произошло на фоне прогрессирования регматогенноопасных форм ПВХРД. Фоновой рефракцией у 9 из этих 11 пациентов была миопия высокой степени и лишь у 2 пациентов отмечалась эмметропия. В группе «поздних» отслоек клапанный разрыв сетчатки был выявлен у 3 пациентов (21,4%). Среднее значение ПЗО глаз у пациентов с прогрессированием ПВХРД составило 26,57 мм.
У большинства пациентов была выявлена отслойка сетчатки во всех отделах и лишь у одного пациента она вовлекала только нижний квадрант. Всем пациентам проводилось эндовитреальное вмешательство, закончившееся тампонадой витреальной полости силиконом. Острота зрения перед операцией варьировала от правильной проекции света до 0,3 в случае локальной отслойки сетчатки. После завершения силиконовой тампонады острота зрения составляла от 0,005 п/ц до 0,8, но в большинстве случаев не превышала 0,3. У одного пациента на оперированном глазу развилась вторичная глаукома, компенсированная на гипотензивном режиме.
У 7 пациентов (36,8%), из которых 6 чел. с миопией высокой степени (ПЗО более 26,0 мм) и один эмметроп, в период, предшествовавший возникновению отслойки сетчатки, была проведена ограничительная лазеркоагуляция сетчатки на парном глазу в связи с наличием регматогенноопасных форм ПВХРД. У 2 пациентов (10,5%) с высокой миопией ограничительная лазеркоагуляция была проведена на глазу, на котором в дальнейшем развилась отслойка. На осмотре перед проведением ИАГ-дисцизии вторичной катаракты прогностически опасные изменения периферических отделов сетчатки выявлены не были.
В ранние сроки после ИАГ-капсулотомии к отслойке сетчатки приводило развитие клапанного разрыва, обусловленного формированием локальной отслойки заднего гиалоида на фоне плотной адгезии стекловидного тела к сетчатке с развитием тракционных моментов. Пусковым фактором являлось изменение биомеханических свойств внутриглазных структур после формирования дисцизионного окна в виде снижения прочности капсуло-зонулярной перегородки, потери структуры переднего гиалоида и, в итоге, увеличения сагитальных экскурсий стекловидного тела. Данному процессу способствовал ряд факторов: возраст пациентов не старше 65 лет, обусловливавший отсутствие инволюционного синерезиса и задней отслойки стекловидного тела, которые могли бы исключить тракционный компонент, небольшие размеры глазного яблока (значения ПЗО до 24,3 мм), также определявшие плотный контакт заднего гиалоида с сетчаткой.
В отдаленном периоде после ИАГ-капсулотомии в качестве причины развития отслойки сетчатки на первый план выходит прогрессирование «опасных» форм ПВХРД. В большинстве случаев развитие данного процесса происходило на фоне наличия у пациентов высокой миопии с большими значениями ПЗО. Выраженные миопические изменения стекловидного тела в виде разжижения и деструкции снижали риск развития клапанных разрывов сетчатки на фоне резкого изменения зонуло-хрусталиковой диафрагмы в раннем послеоперационном периоде, о чем свидетельствовало отсутствие пациентов с высокой миопией и прогрессированием ПВХРД в группе «ранних» отслоек.
Однако в группе с прогрессированием ПВХРД у 6 из 9 пациентов с высокой миопией (66,7%) и у одного эмметропа (50%) в периоде, предшествовавшем развитию отслойки сетчатки, проводилась ограничительная лазеркоагуляция сетчатки на парном глазу, причем у двух пациентов – на глазу с последующим возникновением отслойки. Это свидетельствует о предрасположенности данных пациентов к формированию прогностически опасных форм ПВХРД. И хотя с одной стороны к прогрессированию ПВХРД могли привести усиление деструкции и экскурсий стекловидного тела после ИАГ-лазерного воздействия, изменение метаболизма в виде усиления окислительных реакций со стимуляцией дистрофических изменений, нельзя исключить роль естественного течения процесса. Существует определенная вероятность, что прогрессирование ПВХРД могло бы возникнуть у этих пациентов и при отсутствии предшествовавшей ИАГ-капсулотомии. Таким образом, в группе пациентов с прогрессированием ПВХРД достаточно трудно однозначно рассматривать ИАГ-дисцизию вторичной катаракты в качестве пускового фактора отслойки сетчатки.
Важным моментом перед проведением ИАГ-капсулотомии являются проблемы предоперационного осмотра периферии сетчатки. Основными факторами, затрудняющими осмотр периферических отделов глазного дна у пациентов с вторичной катарактой, являются ригидность зрачка, обусловливающая невозможность достижения оптимального мидриаза, экранирование периферии сетчатки краем оптической части ИОЛ и сами изменения капсульного мешка, особенно в случае классической гиперрегенераторной вторичной катаракты. Поэтому важнейшую роль в качестве профилактики отслойки сетчатки после ИАГ-капсулотомии может сыграть тщательный осмотр периферии глазного дна как в раннем, так и в отдаленном послеоперационном периоде для выявления клапанных разрывов и других форм ПВХРД и своевременное проведение ограничительной лазеркоагуляции сетчатки.
Выводы
1. ИАГ-дисцизия вторичной катаракты может выступать в качестве одного из фактора риска развития отслойки сетчатки.
2. В раннем послеоперационном периоде развитие отслойки сетчатки обусловлено формированием клапанных разрывов и чаще возникает у пациентов с гиперметропией, эмметропией и миопией слабой степени в связи с плотной адгезией стекловидного тела к сетчатке.
3. В поздние сроки после операции развитие отслойки сетчатки обусловлено прогрессированием прогностически опасных форм периферических витреохориоретинальных дистрофий и чаще встречается у пациентов с высокой миопией.
4. Тщательный осмотр периферии сетчатки в раннем и отдаленном послеоперационном периоде с проведением ограничительной лазеркоагуляции сетчатки является мерой профилактики развития отслойки сетчатки после ИАГ-дисцизии вторичной катаракты.
Источник
Над статьей доктора
Орловой Ольги Михайловны
работали
литературный редактор
Юлия Липовская,
научный редактор
Сергей Федосов
Дата публикации 12 августа 2019 г.Обновлено 04 октября 2019 г.
Определение болезни. Причины заболевания
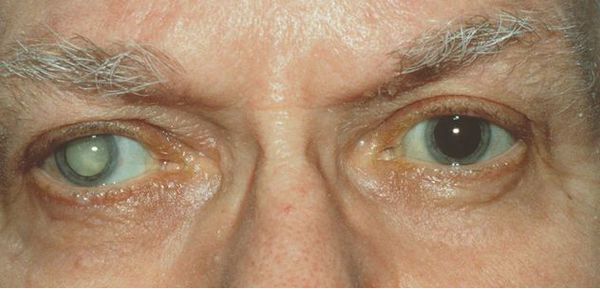
Вторичная катаракта — это помутнение задней капсулы хрусталика глаза. Помутнение может появиться после удаления катаракты и замены родного хрусталика на искусственный, также известный как искусственная или интраокулярная линза (ИОЛ).
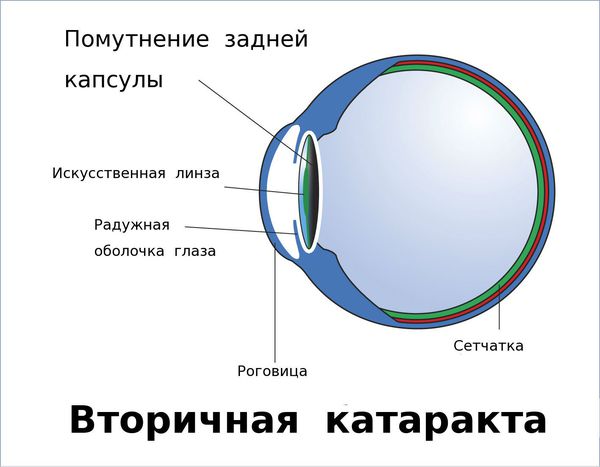
Это одна из наиболее распространённых патологий, возникающих после удаления катаракты. Прежде чем мы начнём обсуждать причины возникновения и методы лечения вторичной катаракты, важно отметить, что в большинстве случаев эта патология развивается не из-за халатности или непрофессионализма хирурга. Как правило, это индивидуальная особенность организма, результат клеточных реакций и обменных процессов в капсуле хрусталика.
Средний срок развития вторичной катаракты от двух месяцев до четырёх лет после хирургического лечения. Многие пациенты ошибочно считают вторичную катаракту видом помутнения родного хрусталика. На самом деле это помутнение его задней капсулы, возникающее уже после замены родного хрусталика на искусственный.
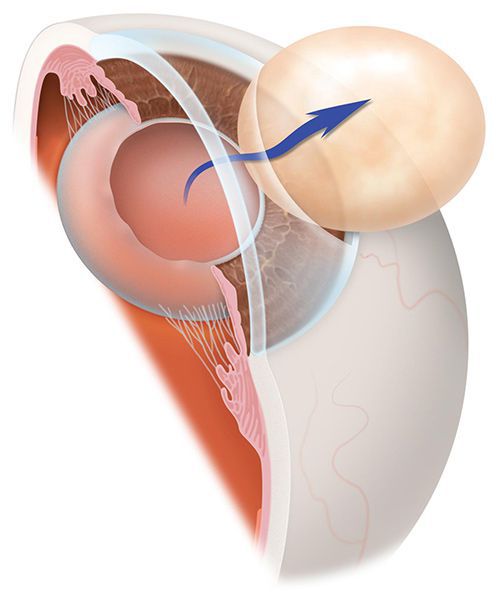
Основная причина развития вторичной катаракты — это разрастание клеток эпителия на задней капсуле хрусталика после хирургического лечения катаракты.
Также на формирование и скорость развития вторичной катаракты влияют сопутствующие факторы:
- возраст — чем старше становится человек, тем больше изменений происходит в обменных процессах организма, в том числе и на клеточном уровне;
- наличие сопутствующих заболеваний в организме, таких как сахарный диабет, ревматизм и другие болезни, связанные в первую очередь с нарушением обменных процессов;
- травмы глазного яблока;
- воспалительные процессы, возникающие в глазу после замены хрусталика, например, иридоциклит и увеиты.
Иногда фактором риска развития вторичной катаракты и скорости её прогрессирования может служить техника удаления катаракты. Например, при экстракапсулярной экстракции катаракты, когда поражённый хрусталик достаётся через небольшой разрез (10-12 мм) на роговице, риск возникновения вторичной катаракты выше, чем при факоэмульсифкации (разрез всего 2-3 мм). Однако сейчас метод экстракции практически не используется в связи с появлением новых, более современных технологий.
Также существует предположение о том, что на развитие вторичной катаракты влияет воздействие ультрафиолетовых лучей и различных препаратов. Однако эти сведения не подтверждены.
Таки образом, вероятность и скорость развития вторичной катаракты индивидуальна и зависит от многих факторов.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы вторичной катаракты
Основной жалобой пациентов является постепенное снижение остроты зрения после замены хрусталика. Зрение может ухудшаться как вдаль, так и вблизи, возможно нарушение фокусировки взгляда. Может снижаться контрастная чувствительность и/или цветовое восприятие (яркость изображения).

У некоторых пациентов возникают жалобы на расстройство темновой адаптации, появление бликов и ореолов, особенно в тёмное время суток при взгляде на яркий источник света (фонарь, свет фар).

Повышается утомляемость при чтении и обычных зрительных нагрузках. Возникает двоение и ощущение пелены или тумана перед оперированным глазом.

Патогенез вторичной катаракты
Чтобы понять, как формируется и развивается вторичная катаракта, нужно разобраться в строении глаза, а точнее хрусталика.
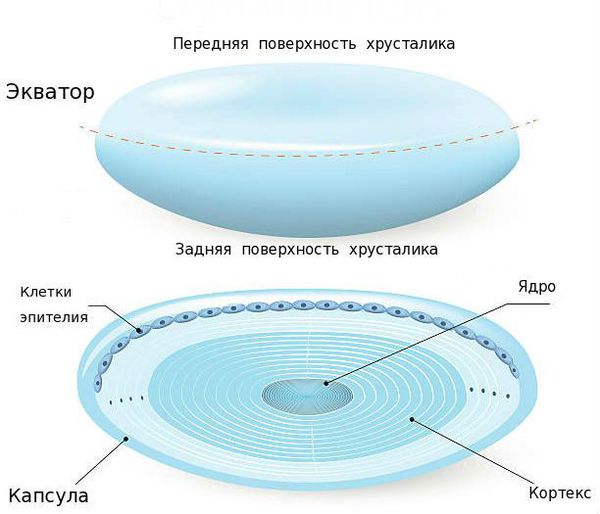
Хрусталик — это прозрачная, двояковыпуклая биологическая линза, одним из основных компонентов которой является белок[3]. То есть это белковая структура. В отличие от других структур глаза в нём очень мало воды (около 50-60 %). С возрастом количество воды уменьшается, клетки хрусталика мутнеют и уплотняются. В норме биологическая линза взрослого человека желтоватого цвета, а когда возникает катаракта, она приобретает более интенсивный жёлтый или красный оттенок[3]. Хрусталик в глазу находится в специальной капсульной сумке (капсульном мешке, капсуле). Часть капсулы, которая покрывает хрусталик спереди, называется «передней капсулой», капсульная сумка, покрывающая линзу сзади — это «задняя капсула».
Изнутри передняя капсула хрусталика покрыта клетками эпителия, а задняя часть капсульного мешка не имеет таких клеток, поэтому она тоньше почти в два раза. Эпителий передней капсулы на протяжении всей жизни активно размножается и участвует в обменных процессах хрусталика, избирательно пропуская к нему питательные вещества через переднюю капсулу[3].
Когда родной хрусталик мутнеет и образуется катаракта, возникает вопрос о хирургическом лечении.
Существует несколько видов операций по удалению катаракты. На сегодняшний день самый эффективный и быстрый способ лечения помутнения — факоэмульсификация с заменой помутневшего хрусталика на интраокулярную линзу. Техника операции достаточно простая и не требует длительной реабилитации. Вначале хирург делает микроразрезы на роговице 1 мм и 2-3 мм. Далее формируется круглое отверстие в передней капсуле и с помощью ультразвука мутный хрусталик удаляется через это отверстие. Задняя капсула хрусталика остается целой. После того, как хрусталиковые массы удалены, в капсульный мешок через это же отверстие имплантируют искусственный хрусталик (ИОЛ).
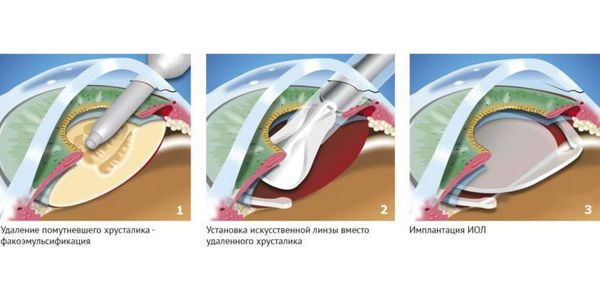
По своему строению интраокулярная линза намного тоньше биологической, поэтому в капсульной сумке первое время она находится в свободном положении. В срок от одной недели до месяца капсульный мешок плотно обволакивает искусственный хрусталик.
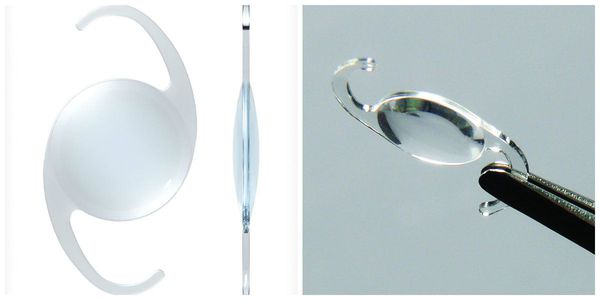
Иногда на передней капсуле хрусталика могут оставаться единичные эпителиальные клетки. В зависимости от обменных процессов и индивидуальных особенностей организма эти клетки могут разрастаться и переходить на заднюю капсулу хрусталика. Когда на ней скапливается большое количество этих клеток, капсула мутнеет и острота зрения постепенно снижается. Такое помутнение задней капсулы и называется вторичной катарактой. То есть патология представляет собой результат разрастания эпителиальных клеток на задней капсуле хрусталика.
Классификация и стадии развития вторичной катаракты
Существует несколько классификаций вторичных катаракт. В данном разделе мы рассмотрим наиболее распространённые.
- По морфологическим признакам:
- регенераторная форма — наличие на задней капсуле клеток хрусталикового эпителия и его форм, например, шаров Эльшнига — Адамюка (визуально шары похожи на лягушачью икру);
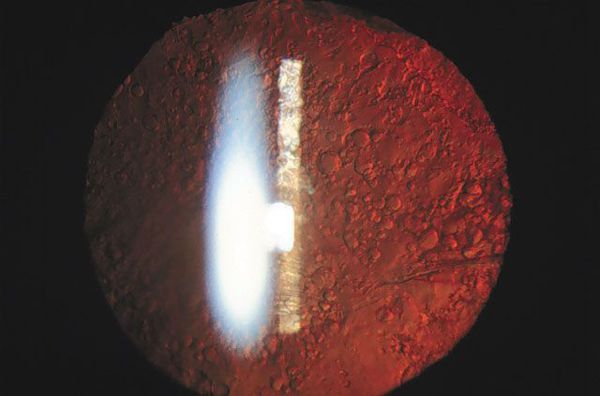
- фиброзная форма — фиброзная метаплазия (перерождение) эпителиальных клеток хрусталика в миофибробластные формы[1];
- остатки хрусталиковых масс на задней капсуле после хирургического лечения;
- смешанная форма содержит несколько вышеперечисленных признаков[1].
- По степени выраженности помутнений (оценивается с помощью специальных методов обследования и диагностики):
- начальное — лёгкое помутнение задней капсулы. Рефлекс с глазного дна чёткий, просматриваются все детали глазного дна. Плотность капсулы увеличена на 10-15 % за счёт нарастания клеток и её утолщения;
- умеренное — неравномерные полупрозрачные помутнения на задней капсуле. Рефлекс с глазного дна нечёткий, детали глазного дна не просматриваются. Плотность капсулы увеличена на 16-30 %;
- выраженное — помутнения на задней капсуле выглядят как белая или серая непрозрачная плёнка. Рефлекс с глазного дна слабый или отсутствует, глазное дно не просматривается. Плотность капсулы увеличена более чем на 30 %.
- По степени контакта искусственного хрусталика с задней капсулой:
- 0 — широкое пространство между интраокулярной линзой и задней капсулой (более 0,5 мм);
- I — расстояние между искусственным хрусталиком и задней капсулой практически отсутствует;
- II — плотный контакт ИОЛ с задней капсулой.
- Отдельно стоит упомянуть о ложных вторичных катарактах. Иногда у пациентов появляются жалобы, характерные для вторичной катаракты, однако задняя капсула хрусталика при этом прозрачна, а помутнение находится в самой интраокулярной линзе. Это крайне редкое явление, как правило, оно связано с несоблюдением техники производства линз[1]. В таком случае помутнение может возникнуть через некоторое время после операции.
Осложнения вторичной катаракты
Учитывая, что основные симптомы вторичной катаракты связаны с ухудшением зрительных функций после замены хрусталика, главным осложнением является снижение качества жизни пациента. Без лечения симптомы будут прогрессировать, постепенно увеличивая зрительный дискомфорт.
Вторичная катаракта может привести к потере трудоспособности и инвалидности. Но до этого, как правило, не доходит, так как пациенты обращаются к врачу гораздо раньше, на этапе ухудшения зрения.
Диагностика вторичной катаракты
Обычно для выявления вторичной катаракты требуется стандартное офтальмологическое обследование — биомикроскопия (проверка остроты зрения и осмотр в щелевой лампе с расширенным зрачком).
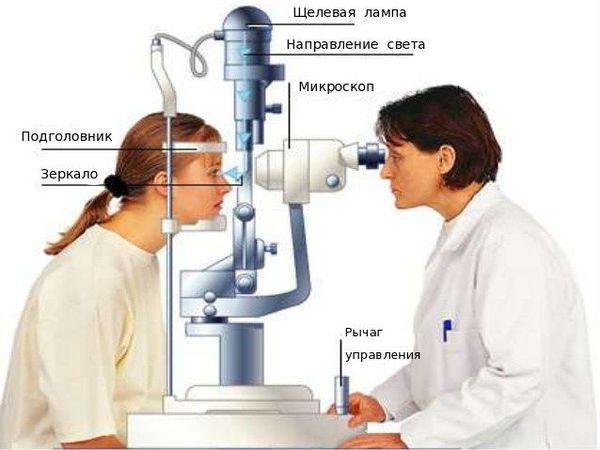
В некоторых случаях плотность помутнений на задней капсуле (толщину задней капсулы) определяют с помощью прибора Pentacam (используется для компьютерной топографии роговицы и комплексного исследования переднего сегмента глазного яблока). Этот вид диагностики чаще всего проводится с целью клинических исследований или для определения целесообразности удаления капсулы, а также для определения мощности лазера в ходе операции.
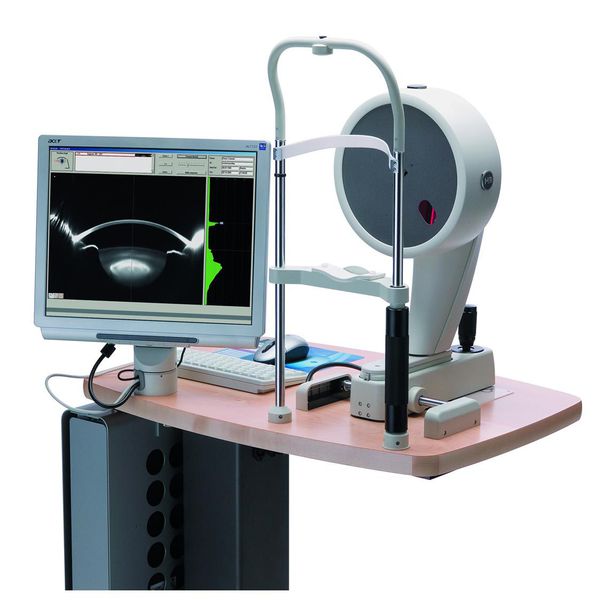
Дифференциальная диагностика заболевания не проводится, так как клинические и лабораторные признаки заболевания очевидны.
Если при наличии помутнения капсулы врач видит, что степень помутнения не соответствует степени снижения остроты зрения, тогда проводится дальнейшее дообследование. Специалист должен выявить другое заболевание, которое является причиной ухудшения зрения, и определить дальнейшую тактику лечения пациента.
Лечение вторичной катаракты
Основная задача лечения вторичной катаракты — сформировать круглое отверстие в помутневшей задней капсуле хрусталика с целью улучшения зрительных функций.
Существует два основных способа сделать такое отверстие:
- Хирургическое лечение (инвазивный метод, проникающая операция).
- Лазерное лечение (неинвазивный, непроникающая операция).
В первом случае хирург в условиях операционной делает разрезы, проникает в глазное яблоко и механически удаляет помутневшую капсулу, формируя круглое отверстие в ней. Это достаточно травматичный метод, поэтому используется крайне редко, обычно при наличии абсолютных противопоказаний к лазерному лечению.
В настоящее время при лечении пациентов с вторичной катарактой преимущественно применяют лазерную фотодеструкцию (ЛФД)[4][6]. ЛФД — это лазерная дисцизия вторичной катаракты (иначе её называют YAG-лазерной дисцизией капсулы хрусталика или лазерной капсулотомией), то есть рассечение помутневшей задней капсулы хрусталика с помощью лазерного луча.
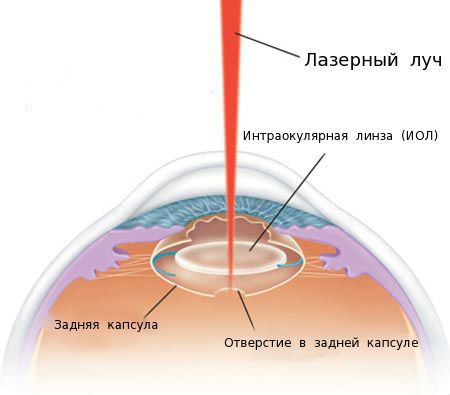
Точное и дозированное воздействие лазерного луча оказывает малую травматичность на структуры глаза и позволяет достичь высоких зрительных функций сразу после операции.
Данный вид операции не требует госпитализации. Сама процедура безболезненная, делается без анестезии и длится не более 5-10 минут. Лишь в некоторых случаях может потребоваться закапывание обезболивающих капель.
Методика проведения операции
За 30 минут до начала процедуры пациенту закапывают в глаз мидриатик (капли, расширяющие зрачок). В зависимости от вида помутнений задней капсулы и других факторов хирург определяет оптимальную тактику лазерного лечения и мощность лазерного излучения. Врач фокусирует луч лазера на задней капсуле, при его воздействии задняя капсула рассекается в нескольких местах и образуется круглое отверстие.
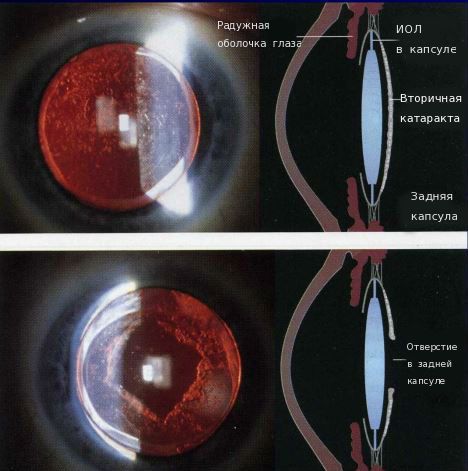
Показание к YAG-лазерной дисцизии:
- вторичная катаракта (помутнение задней капсулы хрусталика).
Возможные противопоказания:
- низкий прогнозируемый результат после проведения процедуры (как правило, это связано с сопутствующими заболеваниями на этом глазу);
- воспалительные процессы глаза в остром периоде;
- мутные среды глаза, которые затрудняют хирургу обзор задней капсулы и могут повлиять на качество проведения операции.
Послеоперационный период
Реабилитационный период после удаления вторичной катаракты не требуется. Пациент может сразу после операции вести привычный образ жизни. В некоторых случаях врач назначает глазные противовоспалительные и/или гипотензивные капли в течение нескольких дней после операции и/или ограничение физических нагрузок и активных действий на некоторый срок.
Любая терапия должна быть назначена лечащим врачом. Нужно понимать, что каждый случай индивидуален, и, чтобы правильно определить тактику лечения, важно знать общую картину сопутствующих заболеваний.
Осложнения в ходе лазерного лечения и послеоперационном периоде
Появление лазерного оборудования в офтальмологической практике до недавнего времени воспринималось лишь оптимистично. Однако с накоплением клинического опыта стали появляться сведения о риске развития различных осложнений.
- Наиболее часто встречается офтальмогипертензия (повышение внутриглазного давления) после лазерной дисцизии вторичной катаракты. Осложнение длится не более 3 дней. В этой ситуации врач назначает гипотензивные капли или препараты внутрь.
- Рецидив помутнения в постлазерном периоде может возникнуть у пациента с периодическими воспалительными заболеваниями глаза (иридоциклитом), сахарным диабетом или пигментным ретинитом. Для снижения риска развития осложнений назначаются нестероидные противовоспалительные препараты (НПВС) внутрь или в виде капель.
- Риск развития после операции кровотечения в переднюю камеру глаза возрастает, если у пациента есть новообразованные сосуды на радужке или склонность к кровотечениям и гематомам. В редких случаях может произойти кровоизлияние в стекловидное тело (гемофтальм).
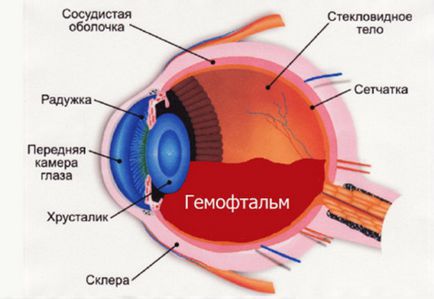
- Повреждение роговицы возможно при наличии у пациента ранее выявленной дистрофии роговицы, либо при механическом повреждении лазерным лучом.
- Макулярный отёк (отёк центральной зоны сетчатки) и отслойка сетчатки — крайне редкое осложнение после удаления вторичной катаракты. К группе риска относятся пациенты, у которых ранее уже были диагностированы отслойка, разрыв и иные заболевания сетчатки.
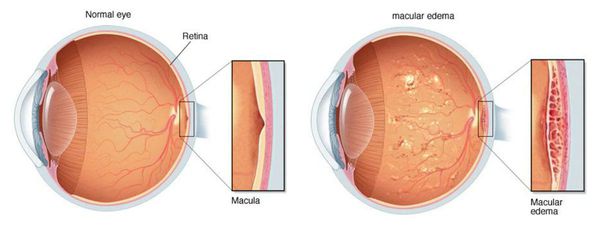
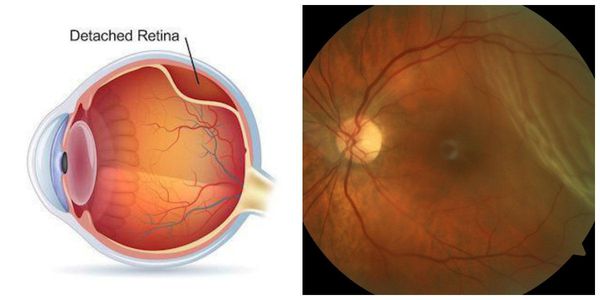
- Грыжи стекловидного тела — выпадение стекловидного тела в переднюю камеру глаза при повреждении связочного аппарата хрусталика и смещении искусственного хрусталика (ИОЛ).
- Смещение ИОЛ — выпадение искусственного хрусталика в стекловидное тело. Основная причина осложнения — слабый связочный аппарат хрусталика.
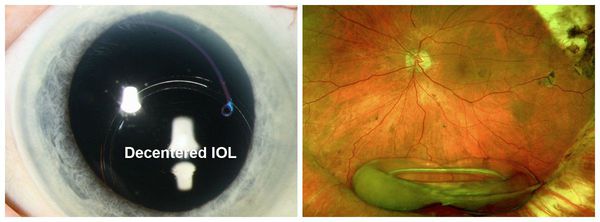
- Повреждение ИОЛ во время лазерного вмешательства. Луч лазера может повредить поверхность оптической части искусственного хрусталика. Однако на сегодняшний день большинство ИОЛ производят из лазеропрочного материала (акрила) и данное осложнение практически не сказывается на качестве и остроте зрения после операции.
Важнейшим преимуществом лазерной хирургии является формирование стабильного оптического отверстия в задней капсуле хрусталика. Точное дозированное воздействие лазерного луча обеспечивает высокие послеоперационные результаты. Однако, несмотря на простоту техники проведения операции, возможность развития указанных осложнений требует тщательного обследования пациентов и учёта всех возможных факторов риска. Такой подход позволяет провести процедуру безопасно и получить хороший послеоперационный результат.
Прогноз. Профилактика
Вторичная катаракта не возникает повторно. Причиной заболевания является помутнение капсулы хрусталика, которая в ходе операции рассекается лазером и удаляется. На её месте образуется пустое отверстие («окошко»), и клеткам, которые вызывали снижение зрения, больше негде расти. Некоторыми хирургами вопрос профилактики вторичной катаракты решается одновременно с удалением катаракты[2][7][9]. Это особенно актуально для пациентов с угрозой развития макулярного отёка или отслойки сетчатки и у детей младшего возраста[8]. Данная техника позволяет избежать развития вторичной катаракты и, как следствие, лазерного вмешательства.
Однако на сегодняшний день доказано, что удаление задней капсулы хрусталика одномоментно с удалением катаракты в целях профилактики вторичной катаракты не целесообразно, так как может привести к ряду осложнений.
Выше мы говорили о том, что одним из факторов развития вторичной катаракты являются воспалительные процессы в глазу после хирургического лечения. Следовательно, проведение противовоспалительной терапии в раннем послеоперационном периоде снижает вероятность возникновения помутнений на задней капсуле хрусталика[6].
В качестве профилактических мер может проводиться фотодинамическая терапия (фотохимическое воздействие на новообразованные сосуды) перед хирургическим лечением катаракты. Однако к ней есть множество противопоказаний и не всегда эффективность такой терапии оправдана.
Немаловажное значение имеет материал, из которого сделан искусственный хрусталик. На сегодняшний день предпочтение отдают ИОЛ из акрила. Помимо многих преимуществ такие линзы являются лазеропрочными. То есть, если возникнет необходимость удалить вторичную катаракту, вероятность того, что луч лазера повредит оптику линзы и повлияет на качество зрения после операции, практически отсутствует.
Необходимо помнить, что в целях профилактики рекомендуется проходить осмотр офтальмолога 1-2 раза в год и незамедлительно обращаться к врачу, если происходит резкое ухудшение зрения.
Источник


