Отслойка сетчатки при вторичной катаракте
Помыткина Н.В., Кравченко И.З., Сорокин Е.Л.
Актуальность
Одним из важнейших факторов риска возникновения отслойки сетчатки – грозного заболевания, приводящего к снижению зрения, в ряде случаев необратимому, являются предшествующие хирургические и лазерные интраокулярные вмешательства. Ряд авторов указывают на развитие отслойки сетчатки после экстракапсулярной экстракции катаракты более чем у 1% пациентов. После факоэмульсификации катаракты частота возникновения отслойки сетчатки ниже, однако она встречается в 0,7% всех случаев и, в большинстве случаев, возникает на глазах с высокой миопией [1, 12, 13].
По данным литературы, в ранние сроки после факоэмульсификации катаракты – до 6 мес., причиной отслойки сетчатки чаще выступают клапанные разрывы сетчатки. В более поздние сроки отслойка сетчатки развивается на фоне прогрессирования «опасных» видов периферической витреохориоретинальной дистрофии (ПВХРД) [4].
Развитию отслойки сетчатки при артифакии способствуют ряд факторов. Удаление или ослабление зонуло-хрусталиковой перегородки, формирование дополнительного пространства приводят к повышенной статической и инерционной смещаемости стекловидного тела [10, 12, 13]. Воспалительный процесс в послеоперационном периоде ослабляет мукополисахаридную склейку наружных члеников фоторецепторов с охватывающими их микроворсинками пигментного эпителия, что способствует возникновению разрыва и последующей отслойки сетчатки [6, 10]. Ряд авторов отмечают, что при развитии отслойки сетчатки на артифакичных глазах отмечается более быстрое и выраженное проявление пролиферативных изменений сетчатки и стекловидного тела, чем на факичных глазах, что во многом предопределяет результаты хирургического лечения. В связи с этим хирургическое лечение артифакичной отслойки сетчатки не столь эффективно, как лечение отслойки на факичном глазу – процент прилегания сетчатки после операции ниже [4, 11].
Несмотря на постоянное совершенствование методов хирургии катаракты, появление новых материалов и вариантов дизайна интраокулярных линз частота вторичной катаракты продолжает варьировать в широких пределах от 4,5 до 78% и даже 96% [3, 7, 8, 9], приводя к необходимости проведения лазерной дисцизии задней капсулы хрусталика [2].
ИАГ-дисцизия вторичной катаракты представляет собой малоинвазивное вмешательство, сопровождающееся, как правило, минимальным энергетическим воздействием на внутриглазные структуры [2, 5]. Однако, приводя к определенным биомеханическим и метаболическим изменениям, в ряде случаев она способствует развитию отслойки сетчатки. По данным литературы частота развития отслойки сетчатки после ИАГ-дисцизии задней капсулы хрусталика составляет 8% от всех «артифакичных» отслоек [4].
Цель
Анализ случаев развития регматогенной отслойки сетчатки у пациентов после ИАГ-дисцизии вторичной катаракты.
Материал и методы
Был проведен ретроспективный анализ медицинских карт пациентов, прооперированных в Хабаровском филиале ФГАУ «МНТК «Микрохирургия глаза» им. акад. С.Н. Федорова» Минздрава России по поводу регматогенной отслойки сетчатки в 2013-2016 гг., которые ранее перенесли ИАГ-дисцизию вторичной катаракты. Карты были отобраны методом сплошной выборки.
Результаты и обсуждение
За исследуемый период времени было выявлено 19 случаев развития отслойки сетчатки у пациентов, которым ранее проводилась ИАГ-дисцизия вторичной катаракты. Средний возраст пациентов составил 63±0,5 года (от 59 до 65 лет). Женщин было 5 (26%), мужчин – 14 (74%).
Все пациенты были разделены на 2 группы по срокам развития отслойки сетчатки после ИАГ-капсулотомии. В группу «ранних» отслоек (до 6 мес.) вошли 5 чел. (26,3%), причем у двух пациентов отслойка сетчатки развилась на следующий день после лазерной операции. Группу «поздних» отслоек составили 14 чел. (73,7%). В отдаленном периоде отслойка сетчатки чаще возникала через 2 года после дисцизии.
В ранние сроки после ИАГ-капсулотомии основной причиной развития отслойки сетчатки выступали клапанные разрывы, причем возникали они у пациентов с исходной эмметропией, гиперметропией или миопией слабой степени. Среднее значение ПЗО глаз у пациентов с клапанными разрывами составило 24,1 мм.
В поздние сроки у большинства пациентов (11 чел. – 78,6%) развитие отслойки сетчатки произошло на фоне прогрессирования регматогенноопасных форм ПВХРД. Фоновой рефракцией у 9 из этих 11 пациентов была миопия высокой степени и лишь у 2 пациентов отмечалась эмметропия. В группе «поздних» отслоек клапанный разрыв сетчатки был выявлен у 3 пациентов (21,4%). Среднее значение ПЗО глаз у пациентов с прогрессированием ПВХРД составило 26,57 мм.
У большинства пациентов была выявлена отслойка сетчатки во всех отделах и лишь у одного пациента она вовлекала только нижний квадрант. Всем пациентам проводилось эндовитреальное вмешательство, закончившееся тампонадой витреальной полости силиконом. Острота зрения перед операцией варьировала от правильной проекции света до 0,3 в случае локальной отслойки сетчатки. После завершения силиконовой тампонады острота зрения составляла от 0,005 п/ц до 0,8, но в большинстве случаев не превышала 0,3. У одного пациента на оперированном глазу развилась вторичная глаукома, компенсированная на гипотензивном режиме.
У 7 пациентов (36,8%), из которых 6 чел. с миопией высокой степени (ПЗО более 26,0 мм) и один эмметроп, в период, предшествовавший возникновению отслойки сетчатки, была проведена ограничительная лазеркоагуляция сетчатки на парном глазу в связи с наличием регматогенноопасных форм ПВХРД. У 2 пациентов (10,5%) с высокой миопией ограничительная лазеркоагуляция была проведена на глазу, на котором в дальнейшем развилась отслойка. На осмотре перед проведением ИАГ-дисцизии вторичной катаракты прогностически опасные изменения периферических отделов сетчатки выявлены не были.
В ранние сроки после ИАГ-капсулотомии к отслойке сетчатки приводило развитие клапанного разрыва, обусловленного формированием локальной отслойки заднего гиалоида на фоне плотной адгезии стекловидного тела к сетчатке с развитием тракционных моментов. Пусковым фактором являлось изменение биомеханических свойств внутриглазных структур после формирования дисцизионного окна в виде снижения прочности капсуло-зонулярной перегородки, потери структуры переднего гиалоида и, в итоге, увеличения сагитальных экскурсий стекловидного тела. Данному процессу способствовал ряд факторов: возраст пациентов не старше 65 лет, обусловливавший отсутствие инволюционного синерезиса и задней отслойки стекловидного тела, которые могли бы исключить тракционный компонент, небольшие размеры глазного яблока (значения ПЗО до 24,3 мм), также определявшие плотный контакт заднего гиалоида с сетчаткой.
В отдаленном периоде после ИАГ-капсулотомии в качестве причины развития отслойки сетчатки на первый план выходит прогрессирование «опасных» форм ПВХРД. В большинстве случаев развитие данного процесса происходило на фоне наличия у пациентов высокой миопии с большими значениями ПЗО. Выраженные миопические изменения стекловидного тела в виде разжижения и деструкции снижали риск развития клапанных разрывов сетчатки на фоне резкого изменения зонуло-хрусталиковой диафрагмы в раннем послеоперационном периоде, о чем свидетельствовало отсутствие пациентов с высокой миопией и прогрессированием ПВХРД в группе «ранних» отслоек.
Однако в группе с прогрессированием ПВХРД у 6 из 9 пациентов с высокой миопией (66,7%) и у одного эмметропа (50%) в периоде, предшествовавшем развитию отслойки сетчатки, проводилась ограничительная лазеркоагуляция сетчатки на парном глазу, причем у двух пациентов – на глазу с последующим возникновением отслойки. Это свидетельствует о предрасположенности данных пациентов к формированию прогностически опасных форм ПВХРД. И хотя с одной стороны к прогрессированию ПВХРД могли привести усиление деструкции и экскурсий стекловидного тела после ИАГ-лазерного воздействия, изменение метаболизма в виде усиления окислительных реакций со стимуляцией дистрофических изменений, нельзя исключить роль естественного течения процесса. Существует определенная вероятность, что прогрессирование ПВХРД могло бы возникнуть у этих пациентов и при отсутствии предшествовавшей ИАГ-капсулотомии. Таким образом, в группе пациентов с прогрессированием ПВХРД достаточно трудно однозначно рассматривать ИАГ-дисцизию вторичной катаракты в качестве пускового фактора отслойки сетчатки.
Важным моментом перед проведением ИАГ-капсулотомии являются проблемы предоперационного осмотра периферии сетчатки. Основными факторами, затрудняющими осмотр периферических отделов глазного дна у пациентов с вторичной катарактой, являются ригидность зрачка, обусловливающая невозможность достижения оптимального мидриаза, экранирование периферии сетчатки краем оптической части ИОЛ и сами изменения капсульного мешка, особенно в случае классической гиперрегенераторной вторичной катаракты. Поэтому важнейшую роль в качестве профилактики отслойки сетчатки после ИАГ-капсулотомии может сыграть тщательный осмотр периферии глазного дна как в раннем, так и в отдаленном послеоперационном периоде для выявления клапанных разрывов и других форм ПВХРД и своевременное проведение ограничительной лазеркоагуляции сетчатки.
Выводы
1. ИАГ-дисцизия вторичной катаракты может выступать в качестве одного из фактора риска развития отслойки сетчатки.
2. В раннем послеоперационном периоде развитие отслойки сетчатки обусловлено формированием клапанных разрывов и чаще возникает у пациентов с гиперметропией, эмметропией и миопией слабой степени в связи с плотной адгезией стекловидного тела к сетчатке.
3. В поздние сроки после операции развитие отслойки сетчатки обусловлено прогрессированием прогностически опасных форм периферических витреохориоретинальных дистрофий и чаще встречается у пациентов с высокой миопией.
4. Тщательный осмотр периферии сетчатки в раннем и отдаленном послеоперационном периоде с проведением ограничительной лазеркоагуляции сетчатки является мерой профилактики развития отслойки сетчатки после ИАГ-дисцизии вторичной катаракты.
Источник
Вторичная отслойка сетчатки – патологическое состояние, возникающее вследствие травм глаза или развития ряда заболеваний органа зрения (опухолей сетчатки и сосудистой оболочки, воспалительных процессов в хориоидее и пр.). При этом, вызванная каким-либо патологическим процессом вторичная отслойка сопровождается выходом жидкости (экссудата) под внутреннюю оболочку и последующим скоплением ее там. Подобное состояние в некоторых случаях приводит к разрывам сетчатки.
Вторичная отслойка сетчатки, называемая также экссудативной, отличается от первичной тем, что не является самостоятельной клинической формой заболевания, а всегда выступает лишь осложнением имеющейся патологии глаз.
Причины возникновения
Как уже указывалось выше, причиной вторичной отслойки сетчатки становятся заболевания и травмы глаза. К патологиям органа зрения, способным спровоцировать отслойку ретины, специалисты относят:
- Воспалительные процессы, включая симпатическую офтальмию, задний склерит, синдром Фогта-Канаяги-Харады и пр.;
- Неопластические состояния, такие как метастазирующие опухоли, миелома, хороидальная меланома и др.;
- Сосудистые патологии, в том числе болезнь Коатса, злокачественная гипертензия, преэклампсия;
- Генетически обусловленные аномалии — хориоидальная колобома, синдром восходящего солнца, ямка диска зрительного нерва;
- Синдром увеальной эффузии;
- Нанофтальм.
Риск возникновения вторичной отслойки сетчатки также существует при хирургических операциях с вторжением во внутренние среды глаза, проникающих ранениях органа зрения и прогрессировании опасных форм дистрофий сетчатки. Особенно он велик при злокачественной миопии и при имевшей место отслойке сетчатки у ближайших родственников.
Диагностика
Проблем с диагностированием вторичной отслойки сетчатки, как правило не возникает, так как отличить ее от первичной отслойки довольно легко. Диагноз устанавливается на основании собранного анамнеза, а также данных компьютерной томографии, ультразвукового исследования, офтальмоскопии и биомикроскопии глаз.
Лечение и прогноз
Для лечения вторичной экссудативной отслойки сетчатки применяются методы аналогичные лечению первичной отслойки. Единственным отличием является параллельная терапия основного заболевания, приведшего к возникновению патологии.
Если вторичная отслойка произошла по причине новообразования в глазных средах, в обязательном порядке проводится его оперативное лечение. В остальных случаях применяются известные хирургические методы:
- Экстрасклеральное пломбирование разрывов сетчатки;
- Экстрасклеральное баллонирование;
- Удаление стекловидного тела – витрэктомия.
Прогноз лечения отслойки сетчатки, напрямую связан с со степенью развития заболевания, ставшего ее причиной и характером его протекания.
Для предотвращения возникновения отслоек необходимо проходить регулярные офтальмологические обследования. Особенно актуальны такие обследования для людей, входящих в группы риска по указанным выше заболеваниям. Только своевременное выявление отслойки сетчатки и проведение ее хирургического лечения, способно помочь минимизировать риск возникновения серьезных проблем со зрением.
Источник
Вторичная катаракта является одним из наиболее часто встречаемых состояний после успешно проведенной операции замены хрусталика глаза. Миллионы людей с нарушениями зрения и слепотой получают возможность вновь четко видеть окружающий мир после удаления катаракты, ведь имплантация искусственного хрусталика, без сомнения, является одним из самых успешных изобретений современной офтальмохирургии. Однако, последствия этого вмешательства все же существуют. И одно из них – вторичная катаракта.
Несмотря на свое название, катарактой описываемые изменения после замены хрусталика называть неправильно. Будучи единожды удаленной, катаракта не может возникнуть у человека вновь. Впервые замена хрусталика была выполнена в 1950 году английским офтальмологом Сэром Гарольдом Ридли. После этого техника операции постоянно совершенствовалась, что позволило уменьшить частоту возникновения вторичной катаракты после замены хрусталика. Однако полностью избавиться от этого осложнения врачи не могут до сих пор.
Вторичная катаракта после замены хрусталика — что это?
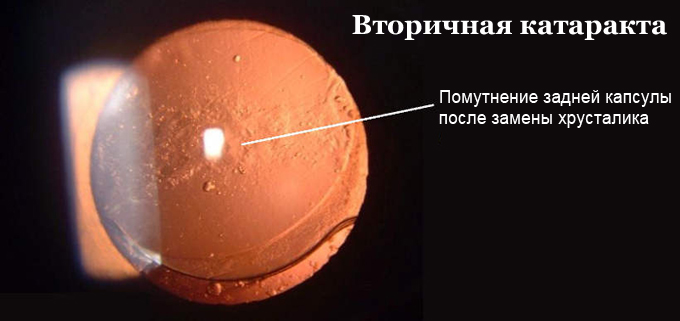
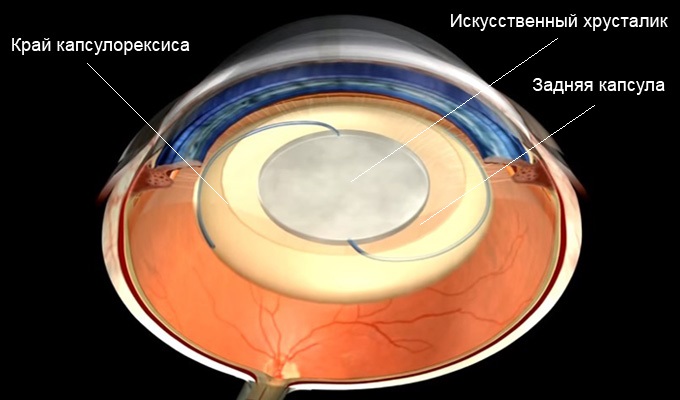
В процессе вмешательства офтальмохирург удаляет помутненный хрусталик, заменяя его искусственным. Анатомия глаза такова, что хрусталик у человека расположен в капсуле – капсульном мешке. В ходе операции хирург иссекает переднюю стенку капсульного мешка, удаляет собственно сам помутневший хрусталик, и внутрь капсулы имплантирует искусственный хрусталик. Задняя стенка капсульного мешка – задняя капсула – остается нетронутой, чтобы обеспечить в первые недели и месяцы после операции стабильное положение искусственного хрусталика в оперированном глазу. Изменения со стороны оставшейся задней капсулы, ее фиброзирование и помутнение через некоторое время после замены хрусталика и получили название «вторичная катаракта».
Вторичная катаракта после замены хрусталика является достаточно частым осложнением катарактальной хирургии. Причины развития вторичной катаракты предопределяют развитие двух форм данного заболевания:
- Фиброз задней капсулы – помутнение капсулы и развитие вторичной катаракты после замены хрусталика вызвано фиброзной метаплазией клеток эпителия хрусталика, что приводит к уплотнению и, впоследствии, к помутнению задней капсулы, и сопровождается значительным снижением остроты зрения после замены хрусталика.
- Жемчужная дистрофия или, собственно, «вторичная катаракта» — наиболее часто встречающийся морфологический вариант. При этом вторичная катаракта после замены хрусталика образуется за счет медленного роста эпителиальных хрусталиковых клеток, которые формируют хрусталиковые волокна, как это происходило бы в норме. Однако эти хрусталиковые волокна анатомически и функционально являются неполноценными и получили название шаров Адамюка-Эльшнига. При миграции из ростковой зоны в центральную оптическую часть клетки-шары Эльшнига формируют плотное помутнение задней капсулы в виде пленки, значительно снижая послеоперационное зрение. Вышеописанные изменения приводят к нарушению прохождения светового луча через заднюю капсулу хрусталика, что и вызывает значительное снижение остроты зрения.
Вторичная катаракта после замены хрусталика развивается у 20%-35% оперированных пациентов в течение 6-18 месяцев после операции катаракты.
Вероятность возникновения вторичной катаракты больше у пациентов молодого возраста. Часто такое осложнение имеет место у оперированных по поводу врожденной катаракты детей. При этом у пожилых пациентов, как правило, встречается фиброз задней капсулы хрусталика, в то время как у молодых чаще обнаруживается собственно вторичная катаракта.
Частота возникновения вторичной катаракты после операции также зависит от модели искусственного хрусталика и используемого при его изготовлении материала. Использование силиконовых интраокулярных линз с округлыми краями кромки оптической части ассоциировано с повышенной частотой вторичной катаракты, нежели применение акриловых искусственных хрусталиков с квадратным краем кромки.
Симптомы вторичной катаракты
Удаление катаракты и имплантация интраокулярной линзы приводят к заметному улучшению зрения. Однако через некоторое время после замены хрусталика – от нескольких месяцев до нескольких лет, регистрируется прогрессивное ухудшение зрения. Поскольку симптоматика схожа с проявлениями первичного заболевания, такое состояние получило название «вторичная катаракта». Основные признаки, появляющиеся после возникновения вторичной катаракты, достаточно характерны, и, как правило, их развитие никогда не происходит незаметно:
- Прогрессивное снижение остроты зрения и нечеткость изображения после заметного послеоперационного улучшения.
- Нарастающее чувство «тумана» или «дымки» в оперированном глазу. У подавляющего количества пациентов вторичная катаракта после замены хрусталика вызывает ощущение «целлофанового пакета».
- Черные или белые точки в поле зрения, вызывающие значительный зрительный дискомфорт.
- Иногда у пациентов после развития вторичной катаракты может появляться постоянное двоение в глазах или искажение изображения.
- Скорректировать возникшее помутнение и снижение зрения очками или контактными линзами, как ранее при первичной катаракте, не представляется возможным.
Появление таких симптомов после перенесенной в прошлом операции по замене хрусталика должно натолкнуть на мысль о наличии вторичной катаракты. Всем пациентам в такой ситуации рекомендуется не затягивать с обращением к врачу, так как симптомы будут только прогрессировать, постепенно увеличивая зрительный дискомфорт и значительно снижая остроту зрения.
Диагностический алгоритм
Перед тем как предложить пациенту дисцизию вторичной катаракты, врач проводит расширенное офтальмологическое обследование, изучает историю болезни на предмет сопутствующих заболеваний и проводит комплексное офтальмологическое обследование и осмотр:
- Оценка остроты зрения.
- Биомикроскопия глаза с помощью щелевой лампы – для определения протяженности и типа помутнения задней капсулы, а также с целью исключения отека и воспалительного процесса в передней части глазного яблока.
- Измерение внутриглазного давления.
- Обследование глазного дна на предмет отслойки сетчатки или проблем в макулярной области, которые могут снизить положительный эффект выполнения дисцизии вторичной катаракты.
- Если подозревается наличие отека макулы, что случается у 30% пациентов, перенесших оперативную коррекцию катаракты, возможно проведение флуоресцентной ангиографии или оптической когерентной томографии.
Такой диагностический алгоритм выполняется для достоверной постановки диагноза заболевания, а также для выявления ряда состояний, при которых лечение вторичной катаракты невозможно. Речь идет об активных воспалительных процессах и отеке макулы.
Лечение вторичной катаракты
Дисцизия вторичной катаракты или капсулотомия представляет собой иссечение измененной задней капсулы хрусталика и является основным методом лечения вторичной катаракты глаза.

Начиная с момента первой имплантации искусственного хрусталика при проведении экстракапсулярной экстракции катаракты, офтальмохирурги столкнулись с необходимость проведения капсулотомии в отдаленном послеоперационном периоде. И до «лазерной эры» удаление вторичной катаракты выполнялось механическим способом. Несмотря на амбулаторный характер проведения манипуляции и минимальную операционную травму, как и любое оперативное вмешательство механическая дисцизия вторичной катаракты могла сопровождаться рядом нежелательных осложнений.
С 2004 года стандартная практика офтальмохирурга современной глазной клиники подразумевает проведение лазерной капсулотомии, которая отличается не только безболезненным и неинвазивным характером оперативного вмешательства, но и минимальным количеством послеоперационных осложнений.
Лазерная дисцизия вторичной катаракты
Сегодня золотым стандартом лечения вторичной катаракты после замены хрусталика считается лазерная дисцизия вторичной катаракты – лазерная капсулотомия. Наиболее распространенный вариант удаления вторичной катаракты основывается на использовании лазера на алюмо-иттриевый гранате с неодимом. Его латинская аббревиатура выглядит как Nd:YAG, а врачи его называют YAG — лазер (ИАГ-лазер).
Механизм действия YAG — лазера – фотодеструкция помутненных тканей задней капсулы хрусталика. У такого лазера отсутствуют температурные реакции и коагуляционные свойства, что позволяет избежать различных осложнений.
Лазерная дисцизия вторичной катаракты заключается в формировании при помощи YAG-лазера круглого отверстия в задней капсуле хрусталика вдоль зрительной оси пациента. Это позволяет лучу света беспрепятственно попадать на центральную зону сетчатку, и все симптомы ухудшения зрения купируются.
Удаление вторичной катаракты YAG — лазером показано при наличии у пациентов симптомов вторичной катаракты, значительно ухудшающих качество жизни и затрудняющих выполнение повседневных задач. Также лазерная дисцизия вторичной катаракты должна быть проведена и при необходимости постоянного контроля за состоянием сетчатки у оперированных пациентов.
Противопоказания к лазерной капсулотомии:
- помутнение и рубцовое изменение роговицы,
- отек роговицы,
- воспалительные процессы глазного яблока,
- кистозный отек макулярной области,
- различная патология сетчатки и/или макулы, в частности, разрывы сетчатки и витрео-макулярные тракции.
Вторичная катаракта — лечение лазером в Москве
Лазерная дисцизия вторичной катаракты проводится амбулаторно в лазерном кабинете офтальмолога. Госпитализация в стационар для того вмешательства не требуется.
Удаление вторичной катаракты проводится под местной анестезией. За 30-60 минут до операции пациенту закапывают в глаз анестезирующие и расширяющие зрачок капли. Пациент должен удобно расположиться в кресле перед щелевой лампой. Особое внимание следует уделить фиксации головы в правильном положении.
Во время процедуры пациент может слышать «щелчки», возникающие в результате работы YAG-лазера, а также видеть вспышки света. Пугаться этого не нужно. Иногда, для лучшей фиксации века и глазного яблока во время удаления вторичной катаракты врачи используют специальную контактную линзу, подобную гониоскопической. Такая линза имеет увеличительные свойства, что позволяет лучше визуализировать область задней капсулы хрусталика.
YAG-лазером выполняется округлый разрез в области задней капсулы. На этом вмешательство можно считать завершенным. По окончанию операции в глаз закапываются антибактериальные и противовоспалительные капли.
Несмотря на амбулаторный характер операции, лазерная дисцизия вторичной катаракты требует соблюдение определенного послеоперационного режима.
Послеоперационный период
Как и любая офтальмологическая операция YAG-лазерная дисцизия вторичной катаракты может иметь определенные осложнения. Наиболее частое – повышение внутриглазного давления. Контроль его необходим через 30 и 60 минут после удаления вторичной катаракты. Если имеет место допустимый уровень внутриглазного давления, то пациента отпускают домой с рекомендациями по применению местной противовоспалительной и антибактериальной терапии. Максимальный пик повышения внутриглазного давления наблюдается в первые три часа после лазерного лечения вторичной катаракты, нормализация его происходит в течение суток. Пациентам с глаукомой, а также имеющим тенденцию к гипертензии, как правило, дополнительно назначаются гипотензивные капли и повторный осмотр офтальмолога на следующий день после лазерной капсулотомии.
Второе по частоте потенциальное осложнение – развитие переднего увеита. Предупредить его можно местным применением антибактериальных и противовоспалительных средств. Купирование воспалительной реакции необходимо в течение недели после лазерного лечения вторичной катаракты. Поэтому капли после вторичной катаракты назначаются сроком на 5-7 дней. Другие возможные осложнения – отслойка сетчатки, отек макулы, повреждение или смещение искусственного хрусталика, отек роговицы и кровоизлияние в радужку после вторичной катаракты, встречаются крайне редко, и, как правило, являются погрешностями в технике проведения лазерной дисцизии вторичной катаракты.
После вторичной катаракты
При успешном выполнении дисцизии вторичной катаракты вне зависимости от метода капсулотомии максимальная острота зрения возвращается в течение 1-2 дней у 98% пациентов.
Присутствие мушек или плавающих точек перед глазами допустимо в течение нескольких недель после вторичной катаракты. Пугаться не стоит – они возникают из-за нахождения в поле зрения частиц разрушенной задней капсулы. Постепенно такие проявления исчезнут.
Присутствие мушек перед глазами в течение месяца и более или появление вспышек света и пятен перед глазами без внимания оставлять нельзя и необходимо обратиться к своему лечащему врачу. Врачебного контроля также требует постепенное снижение остроты зрения после выраженной положительной динамики.
В большинстве случаев, дисцизия вторичной катаракты протекает без осложнений и имеет хорошие отдаленные результаты. Опасаться такого вмешательства не следует. Абсолютно безболезненное и нетравматичное удаление вторичной катаракты поможет вернуть остроту зрения и значительно улучшить качество жизни.
Стоимость лечения вторичной катаракты
Цена дисцизии вторичной катаракты варьирует в зависимости от метода проведения операции. При механической капсулотомии цена составляет 6-8 тысяч рублей. В то же время стоимость более щадящего по отношению к тканям глаза неинвазивного метода – лазерная дисцизия вторичной катаракты – находится в пределах 8-11 тысяч рублей. К этой цене лечения вторичной катаракты также необходимо добавить стоимость обследования, проводимого перед выполнением капсулотомии, средняя цена которого составляет 2-5 тысяч рублей.
| 20.07 | Лазерные операции при вторичной катаракте | |
| 2007010 | YAG-лазерная дисцизия вторичной катаракты для пациентов клиники | 6200 руб. |
| 2007011 | YAG-лазерная дисцизия вторичной катаракты для пациентов, оперированных в других клиниках | 8200 руб. |
Прайс-лист клиники

Источник