Отслоение сетчатки и авастин
Что такое экссудативная форма возрастной макулярной дегенерации1?
Согласно результатам эпидемиологических исследований, возрастная макулярная дегенерация (ВМД) является ведущей причиной слепоты и слабовидения у лиц старшей возрастной группы. Это заболевание с наследственной предрасположенностью и первичной локализацией патологического процесса на уровне пигментного эпителия и хориокапилляров макулярной (центральной) области сетчатки [подробнее об анатомии сетчатки…].
Более 90% случаев слепоты от ВМД связано с развитием так называемой «влажной» или экссудативной формы заболевания. Экссудативная форма ВМД характеризуется аномальным, патологическим ростом новообразованных сосудов, которые, беря начало из слоя хориокапилляров сосудистой оболочки, прорастают через дефекты мембраны Бруха под пигментный эпителий сетчатки и/или нейроэпителий. Специалисты-офтальмологи классифицируют эту ситуацию как формирование субретинальной (т.е. расположенной под сетчаткой) неоваскулярной мембраны.

Субретинальная неоваскулярная мембрана. 1- слой фоторецепторов (палочки и колбочки), 2- пигментный эпителий сетчатки, 3- мембрана Бруха, 4- слой хориокапилляров сосудистой оболочки
Через стенку новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, начинает просачиваться плазма крови, под сетчаткой накапливаются отложения липидов и холестерина. Очень часто в результате разрыва новообразованных сосудов возникают кровоизлияния (обычно локальные, но в редких случаях довольно значительные по объему). Эти процессы приводят к нарушению питания сетчатки, стимулируют развитие фиброза (замещение соединительной тканью). Исходом экссудативной формы ВМД является формирование субретинального рубца. Над областью рубца сетчатка подвергается столь грубым изменениям, что становится не способной выполнять свои функции.

Картина глазного дна при экссудативной форме возрастной макулярной дегенерации. Об активности субретинальной неоваскулярной мембраны свидетельствует наличие свежих кровоизлияний в макулярной области сетчатки.

Субретинальная неоваскулярная мембрана при возрастной макулярной дегенерации (срез через макулярную область): множественные отложения липидов, кровоизлияния под сетчатку и в ее толщу.
Центральная хориоретинальная дистрофия (ЦХРД) никогда не приводит к полной слепоте. Больной постепенно утрачивает центральное зрение, в центральной части поля зрения появляется темное пятно (абсолютная скотома). Периферическое поле зрения сохраняется, поскольку процесс затрагивает только центральную область сетчатки (макулу или желтое пятно). Острота зрения в исходе процесса обычно не превышает 0,1 (одной строчки), больной видит «боком», «боковым зрением».

Так видит пациент терминальной стадии процесса при возрастной макулярной дегенерации
Патологический процесс при возрастной макулодистрофии течет индивидуально, однако при развитии субретинальной неоваскулярной мембраны временной фактор приобретает ключевое значение. При ранней диагностике этого состояния и своевременно начатом лечении можно избежать потери зрительных функций, добиться длительной ремиссии (временного затухания процесса) или его обратного развития.
Методы лечения экссудативной формы возрастной макулярной дегенерации включают «классическую» лазеркоагуляцию, фотодинамическую терапию (ФДТ), транспупиллярную термотерапию (ТТТ) [trans – через, pupilla – зрачок, thermo – тепло], удаление субретинальной неоваскулярной мембраны хирургическим путем.
Последние 2 года ознаменовали собой начало новой «эры» в лечении возрастной макулодистрофии – эры применения препаратов, ингибирующих (угнетающих, подавляющих) выработку эндотелиального сосудистого фактора роста (VEGF2). Хотя причины развития субретинальной неоваскулярной мембраны при возрастной макулярной дегенерации до конца не понятны, исследования последних лет указывают на важную роль VEGF в ее развитии. Фармакологическое ингибирование VEGF может быть новым перспективным направлением в лечении этих заболеваний.
Мacugen® (Макуджен)
Одним из первых препаратов-ингибиторов VEGF, который стали применять в офтальмологии, был Мacugen® (Макуджен, пегаптаниб). Макуджен является так называемым анти-VEGF аптамером3. На фоне лечения Макудженом наблюдается замедление снижения остроты зрения у пациентов с экссудативной формой ВМД. По своей эффективности, лечение препаратом Мacugen сравнимо с фотодинамической терапией. Мacugen стал первым препаратом из этой группы, разрешенным для введения в полость стекловидного тела (интравитреально) с целью лечения всех форм субретинальной неоваскуляризации при ВМД (утвержден в 2004 году FDA). Лечение Макудженом более эффективно на ранних стадиях экссудативной формы ВМД.
Lucentis® (Луцентис)
Lucentis® (Луцентис, ранибизумаб) представляет собой антиген-связывающий фрагмент мышиного антитела к VEGF, полученный методом генной инженерии (рекомбинантный препарат). Являясь высокоспецифичной частью антитела к VEGF, молекула препарата Луцентис имеет низкий молекулярный вес (48 кДа) и способна проникать через все слои сетчатки к объекту воздействия (связывает [блокирует] рецепторы VEGF новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны). Lucentis стал первым лекарственным препаратом из этой группы, лечение которым приводит не только к замедлению прогрессирующего снижения центрального зрения, но и к частичному восстановлению остроты зрения (повышение остроты зрения у 25-40% пациентов и ее стабилизация у 95%). Основываясь на положительных результатах клинических исследований, в июне 2006 года Lucentis был утвержден FDA, как препарат для лечения хориоидальной неоваскуляризации, связанной с ВМД.
Avastin™ (Авастин)
Avastin™ (Авастин) представляет собой полноразмерное антитело против всех разновидностей (изоформ) VEGF. С 2004 года он активно используется в онкологии для лечения рака толстого кишечника и прямой кишки.
В 2005 году американские исследователи Rosenfeld и Puliafito сообщили о первом опыте применения Авастина у пациентов с экссудативной формой ВМД и прогрессирующим снижением остроты зрения, несмотря на предшествующее проведение фотодинамической терапии или лечение Макудженом. После 2-3 кратного внутривенного введения препарата в дозе 5 мг/кг с интервалом в 2 недели было отмечено достоверное повышение остроты зрения и уменьшение толщины сетчатки в макулярной области по данным оптической когерентной томографии (ОКТ, OCT).
Некоторое время эффективность интравитреального введения Авастина ставилось под сомнение. Поскольку молекулярная масса препарата примерно в три раза больше, чем масса Макуджена и Луцентиса, считалось, что теоретически он не способен проходить сквозь сетчатку (в экспериментальных исследованиях на животных была показана непроницаемость внутренней пограничной мембраны сетчатки для веществ с молекулярной массой более 70 кД). Однако, недавно опубликованные результаты исследований убедительно свидетельствуют, что Авастин (бевацизумаб), введенный в полость стекловидного тела, способен проникать через все слои сетчатки.
При системном введении Авастина (внутривенно) теоретически существует риск побочных эффектов, описанных при применении этого препарата у онкологических больных: повышение артериального давления, носовые кровотечения, протеинурия (появление белка в моче) и риск тромбоэмболии. Инъекция Авастина в полость стекловидного тела (интравитреальный путь введения) практически сводит на нет риск развития системных побочных эффектов (доза 1,25 мг, которая в 400-500 раз меньше той, что используется для внутривенного введения), и в тоже позволяет обеспечить высокую концентрацию лекарственного средства в месте его приложения.
Авастин вводят в полость стекловидного тела в дозе 1,25 мг с интервалом в 3-4 недели. Обобщая результаты многочисленных исследований, можно сказать, что введение Авастина приводит к повышению остроты зрения у 30-43% пациентов, у 53-56% пациентов отмечается стабилизация остроты зрения. Анатомический эффект от введения Авастина заключается в уменьшении толщины сетчатки в макулярной области (оценивается по данным оптической когерентной томографии), а также стабилизации размеров субретинальной неоваскулярной мембраны и уменьшении экстравазации флюоресцеина по данным флюоресцентной ангиографии4. Выраженность эффекта первых инъекций обычно бывает максимальной. Как показывают наблюдения, степень выраженности ответа на терапию Авастином не зависит от того, проводилась ли ранее пациенту фотодинамическая терапия и/или инъекции Макуджена, или же заболевание было выявлено впервые. По данным некоторых авторов, повторное снижение остроты зрения и накопление жидкости в субретинальном пространстве после однократного введения Авастина наблюдается в 30% случаев в среднем через 78 дней, что ставит вопрос о своевременном выполнении следующей инъекции.
Самыми частыми побочными эффектами интравитреального введения Авастина является преходящая (транзиторная) инъекция сосудов конъюнктивы и локальное кровоизлияние в месте инъекции. В настоящее время не описано ни одного случая развития системных побочных эффектов при таком способе введения препарата.
В настоящее время в странах Европы и США в официальном перечне показаний к использованию Авастина офтальмологические заболевания отсутствуют (препарат применяется «off-label»). Тем не менее, Авастин становится наиболее часто используемым препаратом из группы ингибиторов VEGF. Определенное значение в этом имеет экономический фактор – низкая стоимость инъекции Авастина по сравнению с препаратами аналогичного механизма действия (Мacugen®, Lucentis®) и фотодинамической терапией.
За последние 1,5 года было опубликовано большое количество работ, отражающих результаты лечения препаратом Avastin (Авастин) пациентов с экссудативной формой ВМД. Отдаленные результаты применения Авастина у пациентов с ВМД пока отсутствуют. Столь высокий процент положительных результатов при интравитреальном введении препаратов – ингибиторов VEGF свидетельствует о появлении высокоэффективного метода лечения пациентов с экссудативной формой ВМД. Применение Авастина и других препаратов – ингибиторов эндотелиального сосудистого фактора роста становится методом выбора в лечении этой категории больных, достойной альтернативой дорогостоящей фотодинамической терапии.
Примечания
- Возрастная макулярная дегенерация: синонимы – возрастная дегенерация (дистрофия) сетчатки, сенильная макулярная дегенерация, макулярная дегенерация, связанная с возрастом, возрастная макулодистрофия, центральная хориоретинальная дистрофия (ЦХРД); англ. Age Related Macular Degeneration (AMD, ARMD).
- VEGF (Vascular Endothelial Growth Factor, по-английски в русской транскрипции читается «ви – и – джи – эф») – эндотелиальный сосудистый фактор роста. VEGF имеет структуру пептида (молекулы, представляющей из себя короткую цепь аминокислот) и служит ключевым фактором, способствующим росту сосудов (ангиогенезу). Активация этого фактора также приводит к увеличению проницаемости сосудистой стенки.
- Аптамер – искусственно синтезированные короткие цепи аминокислот (олигонуклеотиды), имеющие сложную трехмерную пространственную структуру. Аптамер способен связывать различные молекулы-мишени с высокой специфичностью, сравнимой с действием специфических антитела.
- Флюоресцентная ангиография сетчатки – метод исследования, заключающийся в получении серии фотографий глазного дна, отражающих процесс прохождения флюоресцеина (специфического красителя) по сосудам хориоидеи и сетчатки после его внутривенного введения. Под экстравазацией флюоресцеина (leakage, ликедж) в данном случае имеется выход красителя за пределы сосудистой стенки новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, что выражается в возникновении аномальной гиперфлюоресценции (один из ключевых ангиографических признаков, указывающих на наличие активной неоваскулярной мембраны).
Источник
В медицине нередки случаи, когда средства, разработанные для лечения одних заболеваний, показывают неплохие результаты в терапии других. Это происходит в результате проведения многочисленных экспериментов до того, как препарат дойдет до потребителя. Так произошло с препаратом, разработанным для лечения онкологических опухолей, под названием «Авастин». В офтальмологии отзывы и результаты терапии им заставили медиков задуматься, с какой целью и при каком заболевании лучше использовать препарат.
«Авастин»
Потеря зрения – один из самых печальных спутников старения человека. До недавнего времени большую часть процессов внутри глаза было довольно сложно контролировать, но в последние годы в офтальмологии были сделаны открытия, которые позволили предупредить развитие опасных для зрения заболеваний в слепоту.

С этой целью используются препараты различных групп, например, с большим успехом применяется средство для лечения онкологии «Авастин» в офтальмологии. Отзывы пациентов подтверждают тот факт, что препарат обладает высокой степенью эффективности. Но для того, чтобы понять, насколько он действенен, необходимо рассмотреть механизм развития недугов глаза.
Механизм развития заболевания
Потеря зрения происходит в результате патологического разрастания кровеносных капилляров. Возникающие новые сосуды прорастают через мембрану, нарушая строение глаза. Более того, обилие кровеносных сосудов провоцирует частые кровоизлияния, которые могут ощущаться человеком и влиять на качество зрения. Поврежденные капилляры рубцуются, а большое количество соединительной ткани нарушает процесс питания сетчатки глаза.
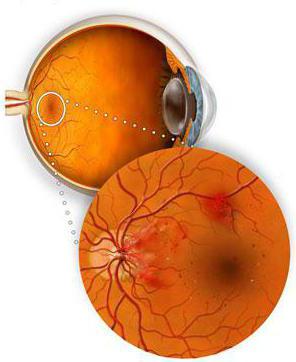
Этот момент можно считать отправной точкой нарушения зрения. Важно отметить, что зрение при подобном развитии соматической патологии не теряется полностью, так как периферийное обычно сохраняется. Но тем не менее качество жизни человека значительно падает.
Несмотря на то что картина заболевания выглядит крайне удручающе, при своевременной диагностике патологию можно остановить, сохранив зрение. С этой целью и применяется препарат «Авастин» в офтальмологии. Отзывы пациентов и врачей подтверждают положительную статистику.
Как работает препарат
«Авастин» является противоопухолевым препаратом, он применяется в онкологии уже много лет и демонстрирует превосходные результаты. Принцип его работы — в блокировке процесса разрастания ткани, патологического деления клеток. Поэтому, приостанавливая рост новых сосудов, он избавляет от самой причины заболевания.
Длительное время были сомнения относительно того, сможет ли произвести необходимый терапевтический эффект онкологический препарат «Авастин» в офтальмологии. Отзывы ученых и врачей говорили о том, что молекулярная масса его действующего вещества слишком высока: она примерно втрое превышает массу молекул других препаратов с аналогичным действием. Поэтому в теории препарат не может преодолеть слой мембраны сетчатки, а значит, оказать терапевтическое воздействие.

Но, согласно проведенным исследованиям, «Авастин» прекрасно проникает во все слои сетчатки, снижая скорость разрастания кровеносных капилляров. При своевременной диагностике и начатом лечении можно полностью сохранить зрение.
Побочные эффекты
Если рассматривать препарат «Авастин», инструкция по применению, отзывы и аналоги с руководством к использованию говорят исключительно о внутреннем приеме, который обычно происходит при лечении онкологических заболеваний. Поэтому побочные действия препарат имеет следующие:
- внутренние кровотечения;
- гипертония;
- нарушения в работе ЖКТ;
- протеинурия;
- дерматит;
- нейропатия;
- астения.
Список побочных эффектов при употреблении препарата во время лечения очень широк, как и при применении любого лекарства для лечения онкологии.
Применение в офтальмологии
Но в данном случае препарат вводится не внутривенно, а непосредственно в стекловидное тело. А во-вторых, дозировка значительно отличается от той, которая используется при онкологии. Например, внутривенно вводится около 500 мг препарата, в то время как в глаз — всего 1,25 мг.
Тем не менее один побочный эффект от приема «Авастина» существует: кровоизлияние в месте проведения инъекции, чувство жжения и сопутствующая ему слезоточивость. Никаких серьезных побочных признаков не было выявлено ни при проведенных исследованиях, ни на практике.
Способ применения
Дозировку в 1,25 мг вводят внутрь стекловидного тела раз в месяц, или три, или четыре раза. После этого можно оценить эффект терапии препаратом «Авастин» в офтальмологии. Отзывы больных показывают, что сразу после курса повышение остроты зрения отмечается у 4 из 10 испытуемых. У 6 из 10 человек курс лечения приводит к стабилизации зрения, то есть к уменьшению скорости прогрессирования разрастания капилляров и рубцевания.
Эффект заключается в том, что сетчатка глаза становится тоньше, то есть повышается ее проницаемость и питание тканей глаза. Обычно пациент чувствует повышение остроты зрения сразу после первой инъекции, а последующие уколы только закрепляют эффект. Как часто нужно повторять инъекции, зависит от анатомических особенностей человека. По статистике, следующий курс инъекций выполняется через 2-3 месяца.
Противопоказания
Препарат категорически не рекомендуется применять детям, беременным женщинам и кормящим мамам. Также с большой осторожностью следует применять «Авастин» в том случае, если есть нарушения работы печени и почек, в особенности функциональная недостаточность этих органов.

Но нужно принять во внимание факт, что указанные противопоказания действительны только при внутривенном введении, а при проведении инъекции в глаз они могут не иметь актуальности. В любом случае решение о назначении препарата «Авастин» в офтальмологии, отзывы о котором можно получить в любой соответствующей клинике, должен делать лечащий врач.
Однако следует помнить, что при классическом использовании препарата врачи настоятельно советуют предохраняться во избежание нежелательной беременности. Используя препарат как средство для лечения глаз, стоит тоже учитывать эту информацию, занимаясь планированием семьи.
Аналоги
Во всем мире такой способ сохранения зрения используется очень давно, но с этой целью используются другие препараты, например Macugen и Lucentis. Но в последние годы проводится все больше исследований, которые говорят о том, что «Авастин» очень эффективен в офтальмологии. Но до тех пор, пока не будет информации касательно отдаленных последствий использования препарата для лечения глаз, официально он будет оставаться препаратом для терапии онкологических опухолей.
На сегодняшний день во вкладыше-инструкции не сказано ничего о лечении глаз. Поэтому единственный источник информации о применении препарата «Авастин» в офтальмологии – отзывы. Цена препарата довольно лояльная, что делает его более доступным по сравнению с аналогами.
Под понятием «аналог» обычно подразумевается препарат, который имеют схожий состав, одно и то же действующее вещество. На рынке российской фармацевтической продукции таких препаратов нет, что можно выяснить путем сравнения составов, изучив документы, к которым относится приложенная к препарату «Авастин» инструкция по применению. Аналоги, цена которых колеблется от доступных до довольно дорогих, имеют схожий перечень показаний. Но аналогичный механизм воздействия происходит за счет других компонентов.
К таким препаратам, которые можно найти в любой аптеке, относятся:
- «Арзерра».
- «Ацеллбия».
- «Вектибикс».
- «Герцептин лиофилизат».
- «Герцептин».
- «Кэмпас».
- «Мабтера».
- «Перьета».
- «Ремоваб».
- «Ритуксимаб».
- «Эрбитукс».
Правомерность применения
Официальная медицина на сегодняшний день не рекомендует использовать «Авастин» в офтальмологии. Отзывы пациентов чаще всего имеют положительный характер, но есть и весомая степень риска, о которой необходимо знать.
Существует противоречие, связанное с препаратом «Авастин»: инструкция по применению в офтальмологии (отзывы представителей науки и другие источники тоже) не допускает использование средства в лечении глаз. Производитель препарата официально заявляет, что ни оригинал, ни непатентованный вариант лекарства «Бевацизумаб», выпускаемый в России, не должны использовать в офтальмологии. Подтверждение этой информации можно найти на сайте Росздравнадзора.

Но на определенных ресурсах, например на сайтах, посвященных офтальмологии, часто можно найти информацию о том, что препарат очень действенен при заболеваниях глаз. Это происходит из-за того, что научные исследования относительно использования этого препарата проводились и проводятся до сих пор, показывая хорошие результаты. Правда, до того, как будет доказана полная безопасность препарата на фоне его высокой эффективности, в инструкцию не будет внесена соответствующая информация в раздел «Показания к применению».
Прецеденты использования
В связи с этим «Авастин» используют только в случаях крайней необходимости, когда альтернативой является полная потеря зрения. При проведенном эксперименте в одной из клиник России было выявлено, что инъекция «Авастина» не привела к тяжелым последствиям, не ухудшила зрение и не привела к слепоте. Но пациенты жаловались на слезоточивость и жжение в области глаз.
Таким образом, «Авастин» — высокоэффективный препарат для лечения онкологических опухолей. Практика, согласно которой стал приняться «Авастин» в офтальмологии, отзывы пациентов имеет преимущественно положительные. Но при возможности выбора необходимо прибегать к использованию только тех препаратов, которые созданы специально для решения определенной проблемы, тем более на рынке фармацевтической продукции уже существуют специальные средства, способные снизить прогрессирование диабетической ретинопатии, влажной формы макулодегенерации.
Поэтому «Авастин» можно использовать только в самых крайних случаях под пристальным контролем врача.
Источник

