Осмотр роговицы щелевой лампой
В глазных клиниках вместо бокового фокального или комбинированного методов исследования используют осмотр глаза с помощью щелевой лампы (биомикроскопию глаза). Биомикроскопия представляет собой усовершенствованный метод комбинированного осмотра с помощью микроскопа специального дизайна и источника света. Исследуют веки, конъюнктиву и передний отрезок глаза на половину глубины стекловидного тела. Еще в 1823 г. Пуркинье пытался сделать прототип щелевой лампы, используя одну лупу для увеличения, а вторую — для фокусирования сильного бокового освещения, но только почти через 100 лет появился прообраз современной щелевой лампы. Сейчас эти приборы работают с интенсивностью 200 мВ/см2. Большинство щелевых ламп предоставляют возможности увеличения в 5-50 раз, при этом наиболее популярными являются увеличения в 10, 16 и 25 раз.
Щелевая лампа представляет собой установленный на столике бинокулярный микроскоп со специальным вмонтированным источником света. Освещение может варьировать по ширине, длине и интенсивности светового пучка. Щелевая лампа — это бинокулярный микроскоп, поэтому получается стереоскопический или трехмерный обзор. Биомикроскопия производится при удобных для больного и врача условиях. Больной сидит во время исследования, голова пациента удобно фиксируется на приборе. Ее положение стабилизируется регулируемым подбородником и налобным фиксатором.
Основой развития метода биомикроскопии является феномен световой контрастности (феномен Тиндаля). Контрастность освещения позволяет видеть многие дефекты строения глаза. Применяя различные виды освещения (диффузное, прямое фокальное, непрямое, переменное, проходящий свет, скользящий луч, метод зеркального поля), врач определяет на большом увеличении минимальные изменения в тканях глаза.
При диффузном освещении используется боковая фокальная подсветка глаза под различным углом, а щель раскрытия диафрагмы может быть достаточно широкой, вплоть до максимальной. Такое исследование позволяет осмотреть одновременно всю поверхность роговицы и радужки.
Луч щелевой лампы может быть расширен до полного круга для освещения всей поверхности глаза или сужен до тончайшей щели для определения толщины различных структур переднего сегмента. Слои, видимые в здоровой роговице, — это эпителий, строма и эндотелий, в здоровом хрусталике — кора и ядро.
Присутствие патологических клеток во внутриглазной жидкости (эритроцитов, лейкоцитов или пигментных гранул), а также повышенное количество белка во влаге камер или стекловидном теле, невидимые при обычном освещении или увеличении, могут быть замечены при использовании узкого пучка щелевой лампы. Луч щелевой лампы может быть сужен до единственной маленькой световой точки, которую фокусируют через переднюю поверхность глаза для выявления изменений в плотности водянистой влаги передней камеры. При этом используется наибольшее увеличение. Такое исследование особенно важно при наличии внутриглазного воспаления или после травмы. Мутность влаги от повышенной концентрации белка называют флером. Нормальная водяная влага оптически чистая (пустая), без клеток или флера, но при увеличении содержания белка, например при воспалении, в свете луча видны уплотнения. Интенсивность данного симптома измеряется субъективно градацией от 0 до +4.
С помощью щелевой лампы можно осмотреть передний сегмент — переднюю часть глазного яблока (роговицу, склеру, радужку, влагу передней камеры). Через расширенный зрачок видны хрусталик и передняя зона стекловидного тела. Кроме этого исследуются детали края век и ресниц, пальпебральные и конъюнктивальные поверхности, слезная пленка.
Щелевидный луч света дает оптический срез прозрачных тканей глаза, поэтому может быть определена точная передняя или задняя локализация аномалий в каждой из прозрачных глазных структур (роговице, хрусталике, стекловидном теле).
При осмотре роговицы определяют, сохранены ли ее нормальные свойства. В норме роговица прозрачная, поверхность ее блестящая, зеркальная, она имеет определенные размеры. Диаметр ее по горизонтали — 11 мм, по вертикали — 10 мм; роговица сферична и высокочувствительна, в ней отсутствуют сосуды. Нарушение одного из этих свойств свидетельствует о патологических изменениях данной оболочки. При воспалениях роговицы отмечается изменение прозрачности: появляются инфильтраты в сочетании с другими признаками воспаления (слезотечением, светобоязнью, болью, перикорнеальной инъекцией). Воспаления, травмы роговицы могут сопровождаться нарушением целостности ее эпителия. При этом утрачиваются блеск и зеркальность корнеа в месте локализации патологического процесса.
Используют специальные красители (флюоресцеин натрия — для определения дефектов ткани; бенгальскую розу — для выявления умерших или отмирающих клеток на поверхности глаза). В конъюнктивальный мешок закапывают 1% раствор флюоресцеина, а затем промывают его любыми глазными каплями. Краска смывается с участков роговицы, покрытых эпителием. Там же, где эпителия нет, флюоресцеин остается и этот участок окрашивается в зеленый цвет (рис. 3.10 на цв. вкл.). При инстилляции флюоресцеина в щелевой лампе устанавливается кобальтовый фильтр. При окрашивании бенгальской розой пользуются белым или зеленым светом.
При рубцовых помутнениях роговицы нет признаков воспаления. Нежные помутнения, запустевшие и активные сосуды, а также отложения в строме роговицы сложно увидеть невооруженным глазом. При осмотре без щелевой лампы можно пропустить мелкие инородные тела в конъюнктиве и роговице.
Большинство патологических изменений роговой оболочки сопровождаются понижением или даже полным отсутствием ее тактильной чувствительности. Определение чувствительности роговицы (эстезиометрия) должно быть проведено до инстилляции местных анестетиков, особенно если врач подозревает заболевание вирусом простого герпеса. Исследуют чувствительность жгутиком, свернутым из стерильной ваты и содержащим несколько ее волосков. Веки в это время держат раскрытыми. Тонким кончиком жгутика слегка дотрагиваются до роговицы. Чтобы больной рефлекторно не закрыл глаза, жгутик приближают с той стороны, с которой пациент его не видит. Если чувствительность роговицы сохранена, то больной быстро смыкает веки. Если она резко снижена или отсутствует, то защитный мигательный рефлекс не возникает. Один глаз сравнивают со вторым по шкале 0-10 и делают отметку о снижении чувствительности.
Более точное определение чувствительности роговицы проводят с помощью анестезиометра Cochet — Bonet, настраивая длину выдвигающихся нейлоновых нарезок. Определяют длину, при которой нарезка впервые определяется каждой роговицей, и сопоставляют данные обоих глаз.
Добавочные методики исследования на щелевой лампе
Исследование глаза с помощью щелевой лампы дополняется использованием различных инструментов, которые позволяют выполнять специальные методы обследования.
На щелевой лампе проводят гониоскопию (осмотр угла передней камеры — радужно-роговичного угла). Особенности структуры радужнороговичного угла важно знать в диагностике глаукомы. Трабекулярная сеть представляет собой решетоподобную структуру, состоящую из трех порций: увеальной — внутренней части, которая содержит шнуроподобную сеть и распространяется от крыши радужки к линии Швальбе.
Межтрабекулярные пространства относительно крупные и представляют небольшое препятствие для прохождения влаги. Корнеосклеральная сеть образует самую крупную среднюю порцию, которая распространяется от склеральной шпоры к линии Швальбе. Она имеет пластообразное строение и меньшие межтрабекулярные пространства, чем в увеальной сети. Эндотелиальная (юкстраканаликулярная) сеть — это узкая наружная часть трабекулы, которая связывает корнеосклеральную сеть с эндотелием внутренней стенки шлеммова канала. Она очень важна, так как представляет основное сопротивление оттоку жидкости. Шлеммов канал проходит по окружности и соединяется перегородками. Внутренняя стенка канала представлена веретенообразными эндотелиальными клетками неправильной формы, которые содержат гигантские вакуоли. Наружная стенка канала представлена гладкими плоскими клетками и имеет отверстия в коллекторных каналах, которые покидают шлеммов канал под косым углом и соединяются с эписклеральными венами.
Т. Бирич, Л. Марченко, А. Чекина
«Исследование глаз с помощью щелевой лампы» статья из раздела Офтальмология
Дополнительная информация:
- Исследование глаза методом бокового освещения
- Осмотр передней камеры глаза
Источник
Описание
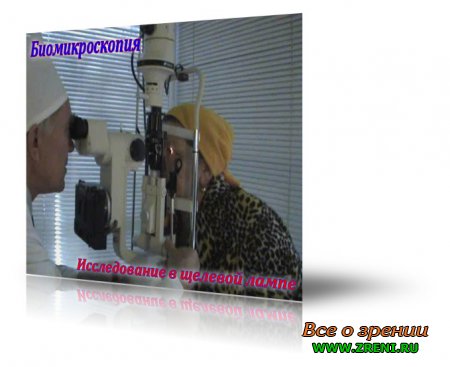
Биомикроскопия. Осмотр в щелевой лампе
Разработчик: Medelit Studio, КГМУ 2006
Биомикроскопия — это прижизненная микроскопия тканей глаза, метод, позволяющий исследовать передний и задний отделы глазного яблока при различных освещении и величине изображения.
Исследование проводят с помощью специального прибора — щелевой лампы, представляющей собой комбинацию осветительной системы и бинокулярного микроскопа (рис. 1).
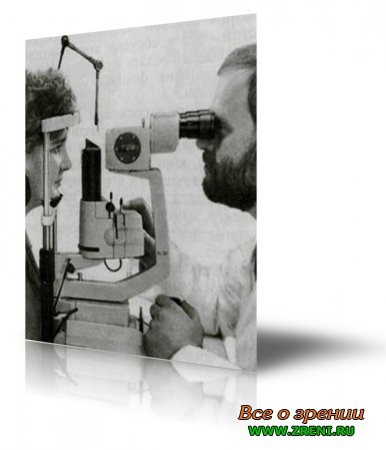
Рис. 1. Биомикроскопия с использованием щелевой лампы.
Благодаря использованию щелевой лампы можно увидеть детали строения тканей в живом глазу.
Осветительная система включает щелевидную диафрагму, ширину которой можно регулировать, и фильтры различного цвета. Проходящий через щель пучок света образует световой срез оптических структур глазного яблока, который рассматривают через микроскоп щелевой лампы. Перемещая световую щель, врач исследует все структуры переднего отдела глаза.
Голову пациента устанавливают на специальную подставку щелевой лампы с упором подбородка и лба. При этом осветитель и микроскоп перемещают на уровень глаз пациента.
Световую щель поочередно фокусируют на той ткани глазного яблока, которая подлежит осмотру. Направляемый на полупрозрачные ткани световой пучок суживают и увеличивают силу света, чтобы получить тонкий световой срез.
В оптическом срезе роговицы можно увидеть очаги помутнений, новообразованные сосуды, инфильтраты, оценить глубину их залегания, выявить различные мельчайшие отложения на ее задней поверхности. При исследовании краевой петлистой сосудистой сети и сосудов конъюнктивы можно наблюдать кровоток в них, перемещение форменных элементов крови.
При биомикроскопии удается отчетливо рассмотреть различные зоны хрусталика (передний и задний полюсы, корковое вещество, ядро), а при нарушении его прозрачности определить локализацию патологических изменений.
За хрусталиком видны передние слои стекловидного тела.
Различают
четыре способа биомикроскопии
в зависимости от характера освещения:
— в прямом фокусированном свете, когда световой пучок щелевой лампы фокусируют на исследуемом участке глазного яблока. При этом можно оценить степень прозрачности оптических сред и выявить участки помутнений;
— в отраженном свете. Так можно рассматривать роговицу в лучах, отраженных от радужки, при поиске инородных тел или выявлении зон отечности;
— в непрямом фокусированном свете, когда световой пучок фокусируют рядом с исследуемым участком, что позволяет лучше видеть изменения, благодаря контракту сильно и слабо освещенных зон;
— при непрямом диафаноскопическом просвечивании, когда образуются отсвечивающиеся (зеркальные) зоны на границе раздела оптических сред с различными показателями преломления света, что позволяет исследовать участки ткани рядом с местом выхода отраженного пучка света (исследовании угла передней камеры).
При указанных видах освещения можно использовать также два приема:
—
проводить исследование в скользящем луче
(когда рукояткой щелевой лампы световую полоску перемещают по поверхности влево-вправо), что позволяет уловить неровности рельефа (дефекты роговицы, новообразованные сосуды, инфильтраты) и определить глубину залегания этих изменений;
—
выполнять исследование в зеркальном поле
, что также помогает изучить рельеф поверхности и при этом еще выявить неровности и шероховатости.
Использование при биомикроскопии дополнительно асферических линз (типа линзы Груби) дает возможность проводить офтальмоскопию глазного дна (на фоне медикаментозного мидриаза), выявляя тонкие изменения стекловидного тела, сетчатки и сосудистой оболочки.
Современная конструкция и приспособления щелевых ламп позволяют также дополнительно определить толщину роговицы и ее наружных параметров, оценить ее зеркальность и сферичность, а также измерить глубину передней камеры глазного яблока.
Источник
Щелевая лампа — распространенный в офтальмологической практике прибор. Используя ее, можно детально осмотреть почти все отделы глаза. Конструкция лампы такова, что изображение получается правильным и нет необходимости его «переворачивать». Некоторые устройства также оснащены камерой для снимков. Рассмотрим подробнее, как работает лампа.
Какие участки глаза можно исследовать с помощью щелевой лампы?
Используя прибор, врач может под увеличением произвести полный осмотр органов зрения. Лампа позволяет определить имеющиеся патологии роговицы, помутнение хрусталика (катаракту). Также с помощью щелевой лампы и дополнительного прибора — гониоскопа — можно распознать форму глаукомы: открыто- или закрытоугольную. Это возможно благодаря осмотру угла передней камеры глаза, через который происходит отток внутриглазной жидкости. Доступно также изучение и других глазных структур: конъюнктивы, век, радужки.
Использование щелевой лампы позволяет диагностировать различные воспаления, сосудистые нарушения, наличие опухолей во внутренних тканях уже на ранних стадиях, а также обнаружить имеющиеся рубцы, инородные тела, микротравмы, патологии радужной оболочки, склерит и прочие глазные болезни.
В комплекте к некоторым моделям идут специальные цветные фильтры, например, красный, кобальтовый нейтральный, теплопоглощающий. Одни позволяют лучше рассмотреть различные участки глаза.
Устройство щелевых ламп
Данный прибор состоит из следующих элементов:
- бинокулярного микроскопа, позволяющего многократно увеличивать исследуемые структуры глаз, отражая их в трехмерном и прямом виде;
- источника освещения — светодиодной или галогеновой лампы;
- регулируемых опор для лица пациента, повышающих комфорт при прохождении процедуры;
- дополнительных крепежных и иных элементов.
Наличие стереоскопического микроскопа позволяет добиться значительного увеличения рассматриваемых глазных структур, так что становятся хорошо видны малейшие нарушения в их строении. При комплектации лампы дополнительной насадкой появляется возможность измерять толщину роговицы. Некоторые типы щелевых ламп можно подключить к монитору, на котором наглядно демонстрируется строение зрительных органов в многократном увеличении. Эту функцию используют офтальмологи для обучения студентов-медиков. Таким образом, помимо диагностического предназначения, щелевая лампа выступает и как учебный инструмент, позволяющий дать важную информацию для будущих врачей.
Расположение щелевой лампы
Прибор ставится на стол врача либо на специально оборудованное место, прикрепляясь к поверхности винтами. Современные модели имеют высокую прочность элементов, которые не повредятся даже в процессе частого использования.
Конструкция щелевой лампы весьма продумана. Управление освещением и настройка установок легко производится одной рукой. Специальная рукоятка позволяет осуществлять перемещение щелевой лампы в нужную сторону и фиксировать ее в нужной позиции. Можно быть уверенным в абсолютной надежности этого прибора в любом положении, следовательно, в достоверности его показаний.
Современные щелевые лампы выпускают ведущие производители оптики в мире: компания Inami (Япония), Keeler (Великобритания), Quantel Medical (Франция). Устройства имеют стильный дизайн, изготовлены из высококачественных материалов, им доступен обширный диапазон настроек щели — это важная особенность, благодаря которой возможности исследования глаз увеличиваются. Приборы рассчитаны на длительный срок службы.
Еще один вид щелевых ламп — ручные, которыми врачи пользуются на выездах. Конечно, их функционал не так велик, как у кабинетных стационарных устройств, однако они прекрасно подходят в качестве вспомогательного инструмента вне помещений для лежачих больных или в экстренных ситуациях.
Как проходит осмотр?
Процедура проводится в затемненном кабинете. Никакой специальной предварительной подготовки не требуется. Для осмотра хрусталика или стекловидного тела за 15 минут до начала диагностики в глаз вводят специальные капли. При наличии заболеваний роговицы она окрашивается слабым раствором флуоресцеина.
Сама процедура занимает около 10 минут, обычно проходит безболезненно и без осложнений. Однако нужно иметь в виду некоторые особенности. При наличии аллергии на препараты, используемые для подготовки, нужно предупредить об этом офтальмолога. Биомикроскопия не проводится лицам в наркотическом и алкогольном опьянении, а также имеющим психические расстройства, сопровождающиеся агрессивным настроем. Также во время осмотра щелевой лампой следует как можно реже моргать, тогда качество и точность исследования возрастают. Иногда от яркого светового пучка у пациента могут возникнуть дискомфортные ощущения и слезотечение.
Пациенту нужно сесть перед лампой, а врач помогает ему зафиксировать голову неподвижно. Высота подставки регулируется для максимального комфорта. Напротив исследуемого садится офтальмолог и выставляет настройки лампы. Затем он направляет в глаза световой луч и производит их детальный осмотр.
Осмотр на щелевой лампе — наилучший способ увидеть ткани органов зрения в увеличенном размере. Биомикроскопия совершенно безопасна и практически не имеет противопоказаний. С ее помощью врачи диагностируют большую часть заболеваний органов зрения. Поэтому методика прочно вошла в повседневную офтальмологическую практику. В Центре Контактной Коррекции Зрения на Тверской Вы сможете пройти данную процедуру у квалифицированных специалистов. Предварительную запись к врачу можно осуществить по телефонам +7 (495) 587 95 95, +7 (800) 100 95 96 или оставить заявку в специальной форме на сайте. Центр работает каждый день без выходных с 9.00 до 20.00.
Источник
Памятка для начинающих биомикроофтальмоскопистов
Данная статья скопирована с блога Антона Вурдафта — создателя проекта Terra-Ophthalmica
Целью данной памятки является восполнение пробела в русскоязычной литературе по технике одного из самых важных для офтальмолога навыков. Данная памятка адресована в первую очередь интернам и ординаторам-офтальмологам, впервые заинтересовавшимся техникой офтальмоскопии с помощью щелевой лампы. Не исключено, что памятка окажется полезной и практикующим врачам.
Антон Вурдафт

Асферическая высокодиоптрийная линза. В данном случае – Поиск-ТР, 60Д
Биомикроофтальмоскопия — это осмотр глазного дна с помощью щелевой лампы и высокодиоптрийной линзы. Синонимы техники: непрямая офтальмоскопия со щелевой лампой, офтальмоскопия с асферическими линзами, фундускопия со щелевой лампой. Используются стандартные линзы +60Д, +78Д, +90Д и более сильные. Такой метод офтальмоскопии является одним из самых трудных, но является стандартом в офтальмологическом осмотре. Метод даёт самую чёткую картину глазного дна (изображение увеличенное, объёмное и очень яркое).
Офтальмоскопия со щелевой лампой и линзой позволяет осматривать глазное дно как на широкий, так и на узкий зрачок. Последнее, разумеется, гораздо труднее для начинающего офтальмоскописта. Кроме того осмотр на узкий зрачок менее информативен — при осмотре со стандартными линзами крайнюю периферию рассматривать затруднительно.
Принцип биомикроофтальмоскопии аналогичен осмотру других частей глаза со щелевой лампой. На глазном дне фокусируется щель света, с помощью которой производится поэтапный осмотр сетчатки. Всё, что находится вне зоны световой щели — освещено плохо, либо вообще не освещено.
 |
| Данное фото иллюстрирует тот факт, что при биомикроофтальмоскопии мы получаем только щелевидное изображение. Осветить всё глазное дно одновременно, увы, со щелевой лампой не получится. Поэтому приходится сканировать сетчатку этой щелью поэтапно. Заметьте, ненужные блики сдвинуты в левую сторону, скорее всего простым наклоном линзы. |
Подготовка к исследованию:
— Затемните комнату насколько это возможно
— По возможности локти должны быть удобно фиксированы на столе или подставке
— При необходимости — используйте медикаментозный мидриаз (тропикамид, фенилэфрин, или их комбинация)

Длинная подставка под локоть особенно важна офтальмологам с короткими руками. Доктора с длинными руками могут использовать в качестве подставки простой футляр от асферической линзы.
Настройка щелевой лампы:
— Удобнее всего начинать изучение методики с увеличением x15 или меньше (например, х10). Чем выше увеличение на лампе, тем труднее начинающему офтальмоскописту ориентироваться в пучине глазного дна и настраивать фокус.
— Настройте щель света. Чем уже зрачок, тем уже должна быть щель. Высота щели не столь принципиальна. Расширить щель можно по ходу исследования.
— Настройте яркость щели света на удобном для Вас и комфортном для пациента уровне. Чем ярче свет, тем ярче будет изображение глазного дна. И наоборот, чем менее ярок будет свет — тем более тусклое изображение будет получаться.
— Высоту, ширину щели, а также яркость света можно убавлять при обследовании беспокойных пациентов и пациентов с выраженной светобоязнью.
— Осветитель и окуляры микроскопа должны совпадать по оси (90 градусов к пациенту).
— До начала исследования сфокусируйте щель света на центре зрачка.
Настройка пациента:
— Пациент фиксирует подбородок и лоб до упора
— Пациент фиксирует глаза прямо либо в той позиции, которая требуется исследователю
— Зафиксируйте щель на центре зрачка после фиксации взора пациента
— Зафиксируйте кисть с линзой на щеке пациента или на лобоупорнике
— Удобнее исследовать правый глаз пациента с линзой в вашей левой руке, и наоборот.
У новичка есть большой соблазн держать линзу только одной, привычной рукой (т.е. у правшей — левой), и манипулировать щелевой лампой другой рукой, также привычной (т.е. у правшей — правой). Соблазн этот многие не преодолевают, и приучают себя производить осмотр одной рукой. Что на самом деле не есть удобно, по следующим причинам. Основное неудобство заключается в том, что при сочетании выраженной переносицы у пациента и необходимости детального осмотра верхне- и нижне-носовой периферии левого глаза линза не имеет должной амплитуды движений. И в этих особо неудобных случаях приученному работать одной рукой приходится осматривать периферию с помощью трёхрезкальной линзы. Кроме того, неудобство состоит в том, что пациенту нечем фиксировать взгляд при осмотре левого глаза (своей ладонью левой руки вы полностью перегораживаете его незасвечиваемый глаз). Не смотря на то, что 99% пациентов без особых трудностей можно осмотреть и одной рукой, лучше с самого начала учиться манипулировать лампой обеими руками. Для того, чтобы успешно освоить биомикроофтальмоскопию другой рукой, необходимо научиться свободно манипулировать лампой не ведущей рукой. Именно в манипуляции лампой ключ к успеху (подъём, опускание осветителя, отодвигание и пододвигание лампы, вращение осветителя).
— Линза обхватывается указательным и большим пальцами, остальные помогают наклонять линзу или отодвигать веки
— Линза устанавливается в проекции центра зрачка
— Отодвиньте линзу от глаза примерно на 5-10 мм
— В случае, если линза — двойная асферика — не принципиально, какой стороной оборачивать её к пациенту; в остальных случаях буквы на ободке должны быть обращены своей верхней частью к исследователю — в этом случае по краям изображения будет меньше искажений (см. ободок линзы на след. схеме)
 |
| Данное фото показывает, где находится получаемое изображение глазного дна в пространстве – оно находится между объективом микроскопа и линзой. Буквы на ободке линзы своей верхней частью обращены в сторону доктора. См. пояснение в тексте. |
Процесс исследования:
— Пациент смотрит в ту сторону, в которую ему указал врач
— Линза установлена по центру зрачка на расстоянии 5-10 мм
— Осветитель вместе с микроскопом придвинут к пациенту до фокуса роговицы или зрачка
— Щель сфокусирована по центру зрачка
— Осветитель с микроскопом потихоньку отодвигается от пациента. Фокус смещается сначала на роговицу, затем на линзу, и наконец — получается висячее в воздухе изображение глазного дна. Через месяц практики поймать изображение глазного дна не будет проблемой, и вы не будете задумываться, в какую сторону двигать щелевую лампу, и не переборщили ли вы.
— Изображение «висит» между линзой и объективом микроскопа щелевой лампы (см. фото выше)
— Производится поэтапное сканирование необходимых участков глазного дна
Об изображении глазного дна:
— Изображение глазного дна — обратное (перевёрнутое слева направо и одновременно сверху вниз). Соответственно, найдя что-нибудь сверху изображения, мы должны понимать, что на самом деле это «что-нибудь» находится снизу этого участка сетчатки. Найдя что-нибудь в левой части кусочка изображения, мы должны понимать, что это «что-нибудь» располагается на самом деле в правой части этого кусочка изображения.
Главной иллюстрацией этой «обратности» изображения является тот факт, что зрительный нерв, анатомически располагающийся медиальнее (ближе к носу), чем макула, на получаемых изображениях всегда располагается латеральнее (височнее) макулы. Этот момент можно имитировать с помощью простого яйца.
 |
| Глазное дно левого глаза (яйца) в фас (как мы видели бы его, разрезав глаз). Как и положено левому глазу, диск зрительного нерва располагается ближе к носу, чем макула. |
 |
| Глазное дно того же левого глаза (яйца) при использовании дополнительной собирательной линзы. В данном случае использована линза +18,0Д, но принцип переворачивания изображения тот же и с более сильными линзами. Можно заметить, что макула и диск зрительного нерва поменялись местами и перевернулись вверх тормашками. Это и называется обратным изображением. |
— При зарисовке в истории болезни или карточке изменений глазного дна можно избежать неразберихи, если просто зарисовать изображение так, как оно было видно через линзу, но при этом перевернув лист на 180 градусов (сверху вниз). Однако эта рекомендация для ленивых, и по сути немного деструктивная. Упражняться в ментальной гимнастике – полезно. Делать это можно и нужно прямо во время исследования с линзой (каждый раз про себя проговаривая, в какой на самом деле области сетчатки вы сейчас находитесь). Зарисовывать надо так, как вы это поняли. Опыт сделает это рутиной.
— Площадь глазного дна, видимая одномоментно, зависит от преломляющей силы асферической линзы. Чем сильнее линза, тем больший участок глазного дна попадает в одно изображение. Соответственно, наиболее крупное изображение получается при использовании линзы +60Д, а наиболее мелкое изображение получается при использовании линз от 90Д и выше. Соответственное преимущество более сильных линз — они позволяют осмотреть за один раз больший участок глазного дна. Это удобно при исследовании на узкий зрачок.
— Поле зрения, видимое при исследовании, зависит не только от силы линзы, но и от кооперации пациента. Чем точнее пациент выполняет команды по фиксации глаза, тем больше глазного дна мы можем созерцать.
— Наиболее удобным порядком исследования глазного дна является исследование сначала зрительного нерва (пациент своим глазом фиксирует противоположное ухо врача), затем исследуется макула (пациент смотрит прямо на щель), затем исследуется периферия глазного дна.
— Наиболее удобным для начинающего офтальмоскописта порядком исследования периферии глазного дна является осмотр его по кругу, в 8 меридианах, начиная с 12 часов (пациент смотрит вверх), и идя по часовой стрелке по кругу.
Альтернативным вариантом, который требует более чёткого понимания «обратности» изображения, является исследование сначала верхних трёх меридианов периферии, затем горизонтальных двух, и затем нижних трёх.
— Начинающему офтальмоскописту трудно понять, какой участок глазного дна он видит при фиксации взора пациента в определённой позиции. На помощь приходит довольно простой факт: вы видите тот участок глазного дна, в сторону которого смотрит пациент.
Пациент смотрит вниз — мы видим нижнюю периферию. Пациент смотрит вверх — мы видим верхнюю периферию. Пациент смотрит влево правым глазом — мы видим его носовую периферию. Пациент смотрит вниз+вправо своим правым глазом — мы видим его нижне-височную периферию. Ничего сложного. Для иллюстрации можно посмотреть глазное дно того же яйца.
 |
| Глазное дно левого глаза. Пациент фиксирует взгляд прямо на осветитель. В центре изображения получится макула. |
 |
| Глазное дно левого глаза. Пациент фиксирует своим яйцеподобным глазом левое ухо врача. Таким образом в центре изображения получился диск зрительного нерва. |
 |
| Пациент смотрит вверх. В центр изображения выезжает верхняя периферия, которая обычно обозначается подобно циферблату – «12 часов». |
 |
| Пациента попросили посмотреть вниз. В поле зрения попала нижняя периферия (обозначают как «6 часов») |
 Связанные материалы |


