Операция при развивающейся близорукости
Близорукость — распространённое заболевание глаз, оно наблюдается у людей разных возрастов и сфер деятельности. Чаще всего оно корректируется очками и контактными линзами. Избавиться от недуга можно с помощью хирургического вмешательства. Рассмотрим существующие типы операций.
Что такое близорукость?

Чтобы понимать, как проходит операция, необходимо знать, что происходит со зрением при возникновении близорукости (миопии) и как она проявляется.
Пациенты с такой зрительной патологией размыто видят объекты, расположенные на дальних расстояниях, при этом хорошо различают предметы вблизи. Такое нарушение связано с неправильным развитием глазного яблока и изменением его формы — оно имеет увеличенную переднезаднюю ось. В связи с этим световые лучи фокусируются не на сетчатку глаза (как в нормальных условиях), а перед ней — головной мозг получает искаженную картинку.
Миопия бывает как врожденной, так и приобретенной. Определить врожденную патологию на первых этапах жизни младенца невозможно. Лишь через некоторое время, когда малыш начинает передвигаться, родители могут наблюдать проблемы с его координацией. Появляется необходимость обратиться к врачу, который сможет поставить диагноз.
Важно знать, что операции на глаза по исправлению близорукости не проводятся в детском возрасте, поскольку зрительная система ребенка продолжает свое формирование. Поэтому остановить прогрессирование заболевания можно только терапевтическими методами: ношением очков или контактных линз, физиотерапией, сбалансированным питанием и приемом витаминов.
Приобретенная близорукость возникает по разным причинам. Как правило, это связано с большими нагрузками на глаза из-за регулярной непрерывной работы за компьютером, длительного просмотра телевизора, использования гаджетов, чтения, в особенности при плохом освещении и пр. Чаще всего миопии подвержены дети школьного возраста и люди, чья работа проходит в офисе за документами и другими видами деятельности, вызывающими напряжение глаз.
Степени близорукости
Как упоминалось выше, ключевое проявление миопии — размытое видение объектов, находящихся вдали. Однако степень размытости может быть разной, что напрямую зависит от тяжести патологии.
Так, специалисты различают три степени близорукости: слабую, среднюю и высокую.
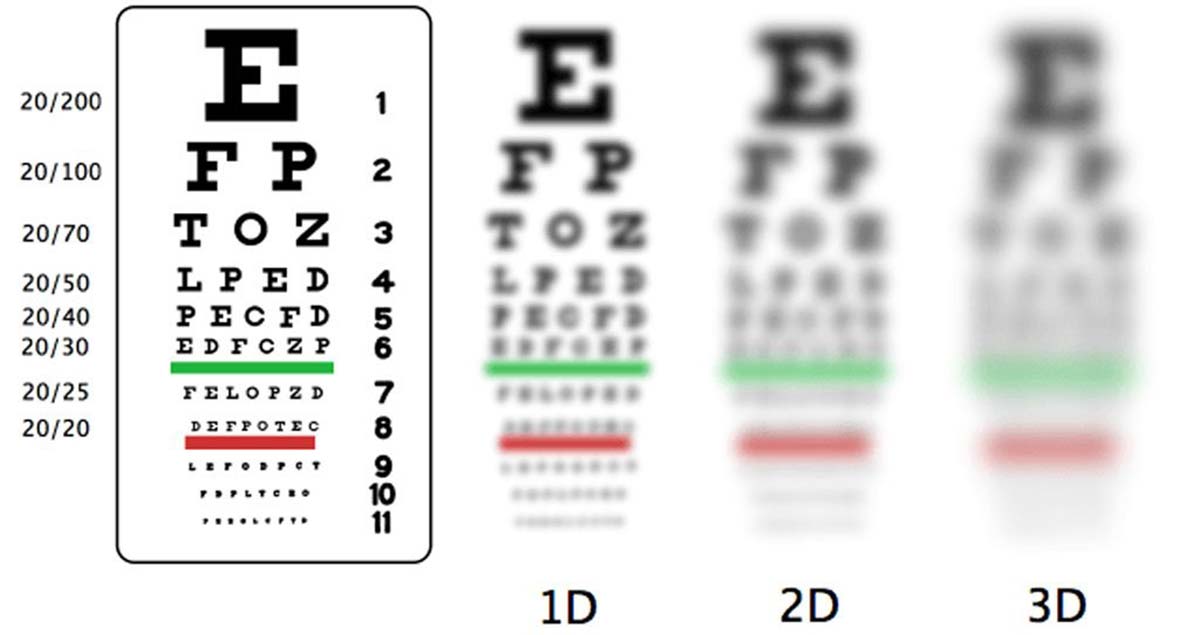
Слабая характеризуется удлинением глазного яблока от 1 до 1,5 мм, зрение падает до -3 диоптрий. Человек отлично видит вблизи, при этом плохо различает объекты, которые находятся на расстоянии, удаленном на 6-8 метров от него. Возникает потребность в коррекции зрения. В данном случае ему назначаются очки или контактные линзы. Однако если человек захочет сделать операцию по устранению близорукости, она будет высокоэффективной и позволит полностью восстановить зрение.
При средней степени миопии переднезадняя ось глазного яблока удлиняется на 3-3,5 мм, поэтому зрение снижается от -3 до -6 диоптрий. У пациента ухудшается ориентация в пространстве, а мелкие предметы могут выглядеть размытыми на расстоянии вытянутой руки. Возраст 25-35 лет наиболее распространен для проявления близорукости глаз. Так как люди в данной возрастной категории чаще всего ведут активный образ жизни, у них появляется острая необходимость в операции. Очки сковывают движения и уменьшают угол обзора, а контактные линзы требуют соблюдения норм гигиены и правил по уходу.
Однако операция на глаза при близорукости наиболее необходима людям с высокой степенью заболевания. У пациентов с таким недугом происходит значительное вытягивание глазного яблока, при котором истончаются сосуды сетчатки и глазного дна, а зрение падает до показателей от -6 диоптрий. Такая патология серьезно снижает качество жизни человека, при сильном отклонении оптического показателя зрительной способности от нормы (например, до -20 диоптрий) даже хирургическое вмешательство на исправление близорукости не всегда помогает решить проблему.
Показания и противопоказания для операции при близорукости
Операция при близорукости необходима в том случае, если у пациента происходит прогрессирование заболевания. А также при значительном дискомфорте во время рассмотрения объектов окружающего мира и дезориентации в пространстве без корректирующих зрение средств. В каждом из этих случаев человеку назначаются различные по методике проведения операции.
Однако осуществлять хирургическое вмешательство можно не всем, существует ряд противопоказаний. К ним относятся:
- Возраст меньше 18 лет (в некоторых случаях бывают исключения);
- Период беременности и лактации;
- Острые и хронические инфекционные заболевания;
- Аутоиммунные нарушения;
- Инфекционные болезни;
- Нарушения эндокринной системы;
- Сахарный диабет;
- Снижение зрительной способности более 1 диоптрии в год;
- Воспалительные процессы в органах зрения;
- Такие заболевания глаз, как дистрофия или отслойка сетчатка, глаукома, катаракта.
Некоторые из ограничений являются временными, поэтому после устранения имеющейся проблемы операция, устраняющая близорукость, становится возможной. Помимо этого, существуют индивидуальные случаи (при наличии лишь некоторых противопоказаний из вышеуказанного перечня), когда специалист решает делать такую операцию.
Какие типы операций на глаза бывают?
При выявлении у пациента близорукости в зависимости от индивидуальных особенностей ему могут назначить различные по типу операции глаз. Наиболее оптимальным методом устранения дефектов зрения является лазерная операция. Она проходит довольно быстро, безболезненно и не требует длительного времени для реабилитации.
Самые часто применяемые на практике лазерные операции по устранению близорукости — фоторефракционная кератэктомия (ФРК) и лазерный кератомилез (LASIK).
Однако в особых случаях проявления миопии и сопутствующих ей заболеваний делают на глаза операции следующих типов:
- Склеропластика;
- Радиальная кератотомия;
- Удаление и замена хрусталика глаза.
Делают операцию на глаза при близорукости только после комплексного обследования не только зрительного аппарата, но и организма в целом. После получения результатов анализов при отсутствии противопоказаний врач может выбрать метод проведения процедуры.
Лазерная коррекция миопии: как делают операцию?
Лазерная операция — самая распространенная процедура при слабой и средней степени тяжести рефракционного нарушения. Она проходит под воздействием высокоточного прибора (лазера), что позволяет изменить форму роговицы глаз. Благодаря этому стабилизируется преломление световых лучей в зрительной системе (они попадают на сетчатку). Нередко после удаления верхнего слоя роговичной оболочки к пациентам возвращается стопроцентное зрение.
Лазерные операции считаются косметическими, поскольку они высокоэффективны, протекают быстро, безболезненно и не являются травматичными.
ФРК
Метод фоторефракционной кератэктомии подразумевает работу офтальмолога исключительно с поверхностью роговицы. В процессе проведения операции с помощью луча лазера удаляется часть слоя роговичной ткани, что позволяет изменить кривизну глазного яблока (уменьшить его длину). Перед тем как приступить к процедуре, специалисты проводят особые компьютерные измерения (индивидуально для каждого пациента), поэтому луч лазера в точности попадает в назначенную зону и производит удаление лишних тканей.
Такая операция на глаза при близорукости проходит под местной анестезией — человеку закапывают глаза особыми обезболивающими средствами. Также зрительные органы фиксируются расширителем, чтобы исключить моргание. Процесс проведения процедуры занимает от 10 до 15 минут.
Важно знать, что ФРК показана людям с такими степенями близорукости, как слабая и средняя, то есть с оптическим показателем зрения до -6 диоптрий.
LASIK
Лазерный кератомилез для исправления такой патологии, как близорукость, технически проводится практически так же, как и ФРК. Данный тип операции считается очень эффективным и позволяет устранять проблемы зрения даже при тяжелых формах заболевания. Отличие LASIK от ФРК в том, что воздействие лазерного луча производится не на внешнем, а на среднем слое роговицы. Во время операции для удаления лишних тканей специалист вырезает микроскопический клапан в верхнем слое и отгибает его. После окончания процедуры уже через пару часов пациент может отправляться домой.
Удаление и замена хрусталика
Замена хрусталика (двояковыпуклой естественной линзы) назначается при близорукости в редких случаях. К примеру, когда человеку противопоказана лазерное хирургическое вмешательство или показатели зрения превышают -15 диоптрий.
При проведении операции на глаза (как при LASIK) офтальмолог делает прокол и обеспечивает доступ к хрусталику. После чего от измельчает естественную линзу и извлекает получившуюся массу. Следующий этап — имплантация искусственного хрусталика, который будет обеспечивать человеку хорошее зрение. Продолжительность процедуры составляет 20-40 минут.
Склеропластика
При выявлении у пациента прогрессирующей миопии офтальмологи назначают микрохирургическую операцию — склеропластику. Основная задача данной процедуры — укрепить склеру глаз и замедлить ухудшение зрения. Такое хирургическое вмешательство чаще всего проводят детям.
В процессе процедуры врач вводит особый материал за заднюю стенку глаза, что в дальнейшем предотвращает увеличение его переднезадней оси и способствуют улучшению кровоснабжения. Важно понимать, что процедура не улучшает зрение, а лишь приостанавливает его ухудшение.
Радиальная передняя кератотомия
Данная процедура предназначена для исправления слабой и средней степеней миопии, сочетающейся с астигматизмом. Она по алгоритму проведения похожа на ФРК, однако специалист во время операции использует не лазерный прибор, а специальный скальпель. Предварительно он наносит на глаз разметки, а затем делает микронадрезы на поверхности роговицы, изменяя ее кривизну. Период реабилитации после радикальной передней кератотомии проходит дольше, чем после ФРК, поскольку она подразумевает механические травмы глаз.
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Близорукость или миопия представляет собой нарушение рефракции – преломления света в глазу. В результате заболевания изображение формируется перед сетчаткой, и человек плохо видит вдаль, ему необходимо держать предмет непосредственно перед глазами, чтобы сфокусироваться. Близорукость может быть врожденной или приобретенной, как правило, усиливается с возрастом.
Миопию можно скорректировать при помощи очков и контактных линз или путем хирургического вмешательства. Операция при близорукости позволяет исправить ситуацию радикально, хотя и связана с определенными рисками. Она может затрагивать роговицу или хрусталик в зависимости от в степени патологии.
Виды операций и показания к хирургической коррекции
Операции при близорукости относятся к числу косметических. Это означает, что нет абсолютных показаний к их проведению, все зависит от желания пациента, его стремления к комфорту и отказа от очков из эстетических соображений.

Однако все операции имеют некоторые ограничения. Так выделяют следующие методы коррекции близорукости:
- Передняя радиальная кератотомия. Она подходит для коррекции миопии от 0.5 до 6 дптр. При осложнении миопии астигматизмом используются определенные разновидности кератотомии для коррекции обоих заболеваний. Хотя некоторые авторы не советуют проводить данный вид вмешательства при миопии меньше 1.5 дптр. Это связано с тем, что при низких значениях рефракции высок риск избыточной коррекции и развития дальнозоркости после операции.
- Миопический кератомиелез. Операцию применяют при близорукости выше 6 дптр.
- Экстримлазерная коррекция. Ее, как правило, выделяют отдельно, хотя она напоминает кератотомию. Особенность этой операции использование лазера для испарения тканей роговицы вместо ножа. Используется для коррекции миопий до 6 дптр.
- Удаление прозрачного хрусталика. Операция связана с высоким риском осложнений, но ее можно применять при близорукости до 20 дптр. Также показаниями к ней является миопия с сопутствующими заболеваниями, которые затрудняют применение других методов.
Передняя радиальная кератотомия
 Кератотомия – хирургическая операция, которая заключается в разрезании роговицы глаза.
Кератотомия – хирургическая операция, которая заключается в разрезании роговицы глаза.
Данная операция противопоказана следующим группам лиц:
- Беременные женщины;
- Страдающие сахарным диабетом;
- Больные с прогрессирующей миопией;
- Лица с тонкой роговицей;
- Пациенты с психическими заболеваниями;
- При сопутствующих воспалениях глаз.
Операция проводится под местным наркозом. В глаз пациента закапываются анестетик и антисептические капли. После этого хирург маркирует будущие места разрезов. Рассчитывается их толщина, исходя из степени миопии, возраста и состояния пациента. Она должна составлять не более 90% от объема роговицы. Производятся разрезы алмазным ножом на периферии. Их количество колеблется от 4 до 12. За счет внутриглазного давления роговица выбухает в местах разрезов и утончается.
Пациенты после операции могут столкнуться со следующими осложнениями:
- Боль. Она длится до 2 суток и хорошо поддается коррекции современными анальгезирующими препаратами в форме капель. Первые сутки на глазу находится повязка, что ослабляет неприятные ощущения.
- Послеоперационное воспаление. Для его предупреждения пациент также получает соответствующие лекарственные средства.
- Эндофтальмит. Это гнойное воспаление стекловидного тела. Оно может развиться через некоторое время после операции. При отсутствии своевременной терапии приводит к полной слепоте.
- Срастание роговицы и радужки. Между ними образуются спайки. В результате этого из передней камеры глаза не происходит отток жидкости, что приводит к росту внутриглазного давления и глаукоме.
- Высокий риск разрыва роговицы в будущем при травме. Это особенно опасно в пожилом возрасте и тонкой роговице.
- Образование грубых рубцов на роговице. При периферическом их местонахождении зрение может не страдать.
- Гиперметропический сдвиг. Это смещение показателя рефракции в сторону дальнозоркости. Его возникновению способствует возраст пациента более 40 лет и использование лезвий старого образца (металлических).
Миопический кератомилез
 Кератомилез – хирургическая операция, которая заключается в срезании тонкого слоя роговичной ткани при помощи лазера или другого устройства.
Кератомилез – хирургическая операция, которая заключается в срезании тонкого слоя роговичной ткани при помощи лазера или другого устройства.
Операция проходит под местной анестезией, ретробульбарно (через глазное яблоко) вводят 10% лидокаин и 7% полиглюкин. Первое средство используется в качестве обезболивающего, а второе – кровезамещающего. На веки накладывается блефаростат (прибор для полного отгибания век), зрачок расширяется, производится измерение внутриглазного давления. После этого врач наносит на глаз разметку.
Из роговицы выкраивается округлый лоскут и отгибается (так называемый большой диск). После этого вырезается еще один небольшой участок ткани, большой диск возвращается на место согласно нанесенным ранее меткам. Он пришивается непрерывным швом. Еще раз определяется внутриглазное давление. В конъюнктиву производят инъекцию антибиотика. Таким образом, роговица уплощается. В своем стандартном проведении кератомилез имеет те же противопоказания и последствия, что и предыдущий метод.
Экстримлазерная коррекция
Суть операции при этом не изменяется, однако используется лазер для испарения тканей вместо ножа или скальпеля. Объем удаленных структур рассчитывается математически при помощи компьютерных программ.

Лазер, направленный на роговицу, разрушает межмолекулярные связи, при этом не затрагивая других глазных структур – хрусталика, стекловидного тела, ретины. Этот метод является на данный момент наиболее прогрессивным, используемым. Он отличается высокой точностью и низким риском осложнений.
В течение первых суток после процедуры пациент сталкивается с такими симптомами, как:
- Боль;
- Слезотечение;
- Светобоязнь.
К прочим послеоперационным осложнениям относят:
- Незаживающую эрозию роговицы. Это заболевание требует аккуратного и вдумчивого подхода. Важно! Пускать его на самотек нельзя! Помочь в его лечении могут специальные коллагеновые покрытия и мягкие линзы. В некоторых случаях прибегают к повторному использованию лазера, “прижигая” края раны для ее лучшего затягивания. Также применяют мазь с депротеинизированным дериватом (безбелковым экстрактом) крови телят, которая ускоряет заживление.
- Помутнения роговицы. При лечении сначала устраняется причина осложнения – обычно это воспаление. После этого назначаются средства для рассасывания помутнения. Это могут быть протеолитические ферменты, антигистаминные препараты или йодид калия.
- Гиперкоррекцию. Как правило, это осложнение проходит самостоятельно в течение месяца. В противном случае некоторое время пациенту могут понадобиться очки. В самых крайних случаях возможно проведение повторной операции.
- Дистрофический или инфекционный кератит – воспаление роговицы глаза. В этом случае используются мази, усиливающие эпителизацию, образование новых тканей. При инфекционном характере заболевания возможно применение антибиотиков, противовирусных препаратов.
- Миопизацию – развитие вторичной близорукости. Такое явление наблюдается, как правило, после 40 лет. Врачи предупреждают пациентов, что возможности даже лазерной коррекции близорукости ограничены. Возможно, больному придется вернуться к очкам.
- Неправильный астигматизм. Он развивается в результате нарушения преломления света в пределах меридиана одного глаза. Это происходит вследствие рубцов и помутнений роговицы или хрусталика. Его коррекция осуществляется путем ношения очков или операционно.
- Синдром “сухого глаза”. Это неприятное ощущения рези и дискомфорта развивается в результате нарушения выработки слезной жидкости, что приводит к недостаточному увлажнению. Синдром легко снимается применением специальных капель, например, Дефислез или Систейн Баланс.
Видео: лазерная коррекция близорукости
УПХ (удаление прозрачного хрусталика)
Удаление хрусталика не производят при:
- Маленьких размерах передней камеры или глазного яблока, недостаточных для проведения необходимых манипуляций;
- Воспалении в активной стадии;
- Отслойке сетчатки или ретинопатии.
Операция обычно проводится при противопоказаниях к лазерной коррекции зрения при близорукости и состоит из 2 этапов:
- Собственно разрушение и эвакуация хрусталика.
- Установка искусственной линзы.
 Операция проходит под местной анестезией. Во время процедуры врач может попросить пациента совершать определенные действия: смотреть, не моргая; сконцентрироваться на одной точке. Хирург совершает узкий (тоннельный) разрез наружной оболочки глаза. Через него вводится тонкая игла, которая испускает ультразвук. В результате хрусталик разрушается, дробится. Полученная эмульсия отсасывается.
Операция проходит под местной анестезией. Во время процедуры врач может попросить пациента совершать определенные действия: смотреть, не моргая; сконцентрироваться на одной точке. Хирург совершает узкий (тоннельный) разрез наружной оболочки глаза. Через него вводится тонкая игла, которая испускает ультразвук. В результате хрусталик разрушается, дробится. Полученная эмульсия отсасывается.
Сама капсула хрусталика остается. В нее в свернутом виде при помощи трубки помещается искусственная линза. Она расправляется и занимает весь свободный объем. Врач может поправить ее руками. Сам прокол не требует зашивания. Глаз промывается, на него помещается повязка, которую можно будет снять через 7-14 дней после операции.
После протезирования хрусталика пациенту придется соблюдать определенные рекомендации:
- Не наклоняться в первые дни после вмешательства;
- Стараться спать на спине или на стороне, противоположной прооперированному глазу;
- Не посещать бани и сауны около месяца;
- Отказаться от физических перегрузок и поднятия тяжестей до полного восстановления глаза.
Отзывы пациентов
Среди лиц, прошедших через операционную коррекцию близорукости, большинство оставляет положительные отзывы о произведенном вмешательстве. Пациенты с восторгом пишут о том, как улучшилась их жизнь после отказа от очков и контактных линз.
У некоторых случаются осложнения или восстановительный период проходит не совсем гладко, но все же они не склонны винить в этом врачей. Из минусов отмечают, главным образом, длительную реабилитацию и сильные болезненные ощущения в первый месяц после коррекции. Также довольно часто возникает отек, нечеткость изображения, ощущение дискомфорта, соринки в глазу. Неполное исправление близорукости тоже встречается, но и в этом случае пациенты, как правило, не раскаиваются в проведенной операции.
Самой популярной является лазерная коррекция. В этом случае пациенты предпочитают обращаться в частные клиники, к проверенным специалистам. Многие готовы переплатить, но получить гарантированный результат. К сожалению, даже лучшие клиники и офтальмологи не могут дать 100% уверенности в положительном исходе операции. Никто не застрахован от случайности, и к этому необходимо также быть готовым.
Цена операции
 Исправление близорукости, как правило, не проводят бесплатно, поскольку предполагается, что это косметический дефект. В некоторых случаях возможно осуществление операции по полису ОМС, когда речь идет о сопутствующем дефекте, например при протезировании хрусталика при катаракте.
Исправление близорукости, как правило, не проводят бесплатно, поскольку предполагается, что это косметический дефект. В некоторых случаях возможно осуществление операции по полису ОМС, когда речь идет о сопутствующем дефекте, например при протезировании хрусталика при катаракте.
Радиальная кератотомия в Москве стоит от 10 000 до 35 000 рублей. Миопический кератомилез классическим способом проводится сегодня довольно редко, стоимость подобной операции нужно узнавать индивидуально в крупных медицинских учреждениях. Гораздо популярнее лазерная коррекция. Цена в данном случае будет варьироваться в зависимости от категории сложности операции и разновидности методики. В среднем за один глаз она колеблется от 30 000 до 50 000 рублей.
Протезирование хрусталика стоит значительно дороже – от 45 000 до 100 000 рублей. При проведении операции бесплатно пациент может самостоятельно купить импортную искусственную линзу. Ее стоимость составляет 10 000 – 20 000 рублей.
Несмотря на отсутствие бесплатных услуг в сфере коррекции зрения при близорукости такие операции становятся все более популярными. Причина – в росте качества жизни, уверенности пациента в себе при отказе от очков и контактных линз.
Источник


