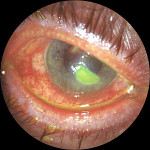
Операция на глаза при искривлении роговицы
Что это такое?
Кератопластика роговицы – это ее частичная или полная замена трансплантатом. При этой операции биоматериалы могут подсаживать на пораженные участки (в верхние или глубокие слои роговицы) или заменять все клетки послойно.

Пересадка роговицы позволяет многим людям восстановить зрительные функции и вернуться к активному образу жизни.
Ожидаемые результаты от операции:
- возвращение остроты зрения пациентам;
- торможение прогрессирующих заболеваний роговицы, стабилизация ее зрительных функций из-за улучшения ее прозрачности;
- реконструкция роговицы (восстановление ее нормальной формы).
Показания к кератопластике

- врожденные аномалии роговицы (кератоконус или кератоглобус);
- бельмо или рубцы на глазу, возникшие из-за травм, ожогов, ранений, дегенеративных поражений тканей, хирургических вмешательств;.
- дистрофические изменения роговицы;
- кисты, фистулы и деформации роговичного слоя;
- случаи когда после оптической алмазной кератотомии не удается остановить прогрессирование керотоконуса.

Материалы для замены роговицы
Специальный трансплантат для офтальмологических операций изготавливают различные лицензированные медицинские учреждения. Существуют глазные банки, которые занимаются сбором и хранением донорских роговиц и готовых изделий для осуществления пересадки.

Удобные заготовки точно повторяют естественную форму этой глазной структуры и при успешном «приживании» могут выполнять все ее функции. Они называются –»материал для восстановления роговицы», он создается в стерильных лабораторных условиях и проходит ряд вирусологических и биологических испытаний.
Виды
В хирургической офтальмологии операции по пересадке роговицы классифицируют:
- по размерам вживляемого участка: частичная (локальная и субтотальная) и полная (тотальная);
- по слоям, который планируется заменять (сквозная, передняя или задняя послойная кератопластика).

Сквозная пересадка роговицы – это самый распространенный вид кератопластики. Выполняется людям с полным помутнением роговицы или при врожденных аномалиях ее анатомии (кератоконусе и др.), а также обширных травмах, некрозах, атрофии. В данном случае поврежденный роговичный слой заменяется биоматериалом полностью на всю глубину.
Послойная кератопластика показана больным у которых повреждения роговицы носят поверхностный характер. Операции на передней или задней оболочке роговичного слоя обычно проводят пациентам с ожогами, помутнениями, дистрофиями или кератопатиями различной этиологии. В ходе операции патологически измененные участки заменяют на прозрачный донорский материал, при этом здоровые ткани и прочность роговицы полностью сохраняются.
Цена
Стоимость операции по пересадке роговичной оболочки глаза обуславливается:
- количеством обследований перед проведением кератопластики (анализы, врачебные консультации), инструментальная диагностика);
- типом биологического трансплантата (его качеством и ценой);
- уровнем технического оборудования;
- способом ведения хирургического вмешательства (при помощи механического скальпеля или лазера);
- комплексом мероприятий по послеоперационному уходу;
- подбором медикаментов для анестезии, асептических и восстановительных процедур;
- врачебным мониторингом в период реабилитации (осмотры и рекомендации);
- содержанием в клинике при необходимости (питание, палатный режим и др.).
В зависимости от вышеперечисленных критериев цена в Москве колеблется от 50 тыс.руб. до 600 тыс. рублей, а в клиниках Европы операция стоит 3-5 тысяч евро.
Где делают кератопластику
Пересадку роговицы осуществляют ведущие офтальмологи в столице (клиники «Эксимер», доктора Шиловой, профессора Столяренко, МНТК им. Федорова, Центр лечения кератоконуса, НИИ им. Гельмгольца и др. ) и в крупных областных центрах нашей страны (в Уфе, в Самаре, в Тамбове и др.).

За рубежом на офтальмологических операциях специализируются германские, израильские, французские и испанские врачи. Кератопластику можно сделать и в Белоруссии (в Минске).
Где лучше проводить операцию, каждый решает для себя, это вопросы доверия к офтальмологу и уровня финансового благосостояния.
В мире современной медицины эта операция проводится очень часто как в нашей стране, так и за рубежом. Ее суть состоит в иссечении больных участков и имплантировании на их место здоровых тканей.

В советские времена пересадка роговицы широко практиковалась Святославом Федоровым и его последователями, основным инструментом для нее являлся микрохирургический инструмент (кератом). Но сегодня такие операции чаще проводят фемтосекундным лазерным скальпелем, воздействие которого позволяет более мягко изменять структуры глаза, то есть исключает механическое воздействие.
Лазерная технология, ее достижения и пути дальнейшего развития в медицине позволяют постоянно усовершенствовать керотопластику: проводить операции быстро, с высокой точностью и с низким риском осложнений.
Отзывы
Статистика по проведению пересадки роговицы утверждает, что в 90% случаев она проходит успешно.
Мама Влада (15-ти лет)
После травмы глаза сыну понадобилась сквозная кератопластика. Выбрали хорошую клинику в Москве.
Врач осмотрел Влада и сразу назначил день операции. Сдали все анализы, сделали ЭКГ. Через несколько дней под общим наркозом заменили роговицу.
На третьи сутки Владику уже разрешили вставать и ходить.
Прошло четыре месяца, мы еще капаем капли, но уже практически полноценно видим мир. Столичный хирург, который оперировал, сказал, что операция прошла хорошо, и осложнений нет. Наши местные доктора также не находят никаких отклонений, наблюдаемся каждый месяц.
Сергей, 24 года
Страдал кератоконусом на обоих глазах, долго искал информацию в интернете по вопросу можно ли делать керотопластику после кератотомии (она, к сожалению, не помогла – на одном глазу развилась 4-я стадия болезни).
Затем обратился в клинику, прошел обследование и методом фемтосекундного лазера мне пересадили донорскую роговицу.
Болезненность беспокоила только после операции несколько дней. Выписали меня через неделю и больным глазом я уже видел первые две строчки, сейчас (спустя месяц )– пять. Результатами, отношением персонала и условиями в клинике доволен.
Видео:

Источник
 Астигматизмом называется заболевание, при котором глаз не способен фокусировать на сетчатке четкое изображение. Название заболевания произошло от греческого stigma, т.е. точка.
Астигматизмом называется заболевание, при котором глаз не способен фокусировать на сетчатке четкое изображение. Название заболевания произошло от греческого stigma, т.е. точка.
Причины и симптомы заболевания
В норме луч света, проходящий через оптические преломляющие среды глаза, хрусталик и роговицу, фокусируется на сетчатой оболочке в виде точки. При астигматизме вследствие искривления поверхности роговицы или хрусталика фокусных точек несколько, и вместо фокусной точки образуется фокусная линия. Чем более искривлена поверхность роговицы или хрусталика, тем более длинной будет фокусная линия и тем выше – степень астигматизма.
Заболевание чаще всего врожденное, большей частью оно передается по наследству. Приобретенный астигматизм может развиться как результат перенесенной травмы или операции на роговице, а также при кератоконусе.
ЭТО НАДО ЗНАТЬ!
Форма глазного яблока у подавляющего большинства людей не является идеально сферической. Незначительный астигматизм степенью до 0,5 Д не ощутим и считается физиологическим.
При более сильной степени заболевание негативно отражается на способности четко видеть предметы. Искривление поверхности роговицы или хрусталика зачастую сочетается с близорукостью или дальнозоркостью (миопический, гиперметропический или смешанный астигматизм).
Заподозрить неладное можно в случае, когда человек видит предметы, окружающие его, искаженно или не четко. Дополняет картину головная боль, возникающая при напряжении зрения, а также ощущение тяжести и рези в глазах. Если заболевание не лечить, со временем острота зрения может снижаться.
ЭТО НАДО ЗНАТЬ!
Отличительной особенностью астигматизма от других нарушений зрения является то, что снижение четкости восприятия предметов не зависит от их расположения в пространстве.
Для подтверждения диагноза необходимо будет пройти обследование у врача-окулиста. По результатам компьютерной диагностики и исследования с помощью цилиндрических линз врач сможет поставить окончательный диагноз и порекомендовать соответствующее лечение.
Лечение
Радикального улучшения остроты зрения при лечении астигматизма можно добиться только хирургическим путем, в остальных случаях следует говорить о коррекции зрения.
В прошлом для коррекции зрения при этом заболевании прописывали сложные очки с цилиндрическими линзами. Помимо того, что правильно подобрать и изготовить такие очки было делом не простым, а сами очки нужно было регулярно менять, у многих пациентов их ношение вызывало головную боль, головокружение, боль в глазах. Сегодня появилась возможность использовать при астигматизме специальные контактные линзы, которые называются торическими. Решение о том, какой метод коррекции подойдет именно вам, необходимо принимать только после консультации с врачом-офтальмологом. В процессе коррекции зрения необходимо будет систематически проходить осмотр у специалиста, и менять очки или линзы в соответствии с произошедшими изменениями.
Для исправления астигматизма хирургическим путем в настоящее время применяют несколько методик, выбор наиболее подходящей из них осуществляет офтальмолог по результатам комплексного обследования больного.
Самым современным и совершенным на сегодня методом хирургической коррекции остроты зрения при астигматизме является метод эксимерлазерной терапии. Суть технологии эксимерлазерной коррекции зрения состоит в моделировании новой поверхности роговицы глаза путем удаления ее части методом выпаривания. Преимуществами метода является низкая травматичность, безболезненность, высокая точность расчетов и выполнения, меньшая вероятность развития осложнений.

Закрепите четыре круга в ряд и смотрите на линии. Важно: сначала проверьте каждый глаз отдельно, а затем оба вместе. Вы можете пройти тест как в очках, так и без очков.
Вы видите четкие черные линии во всех кругах?
Анализ результатов
Если линии кажутся расплывчатыми в одном или нескольких направлениях, это может указывать на различные нарушения функционирования глаза. В этом случае вам следует обратиться к офтальмологу или специалисту-оптику. Если даже в очках вы замечаете различия в линиях, вам следует проверить ваши очки, так как нескорректированный астигматизм значительно снижает остроту зрения.

Астигматизм – искривление роговицы глаза или хрусталика, вследствие чего они не имеют ровной сферической формы. Из-за кривизны роговицы появляется разная преломляющая на отдельных участках глаза. В результате изображение на сетчатку глаза передаётся размытым, возможны варианты, когда часть увиденного фиксируется до сетчатки, а часть – за сетчаткой. При астигматизме человек видит часть изображения чётко, а часть размыто (возможны варианты). Часто астигматизм сопровождается близорукостью или дальнозоркостью.
В зависимости от того, какая часть глаза имеет искривление сферы, различают хрусталиковый и роговичный астигматизм. Поскольку роговица имеет большую преломляющую способность, роговичный астигматизм оказывеат на качество зрения большее влияние, чем хрусталиковый. Измеряется астигматизм в диоптриях.
Бывает врождённый и приобретённый астигматизм. Врождённый до 0,5 диоптрий отмечается у многих детей и не оказывает особого влияния на качество зрения, его также называют «функциональным». Если врождённый астигматизм превышает 1 D, проводится коррекция с помощью очков.
Приобретённый астигматизм появляется после травм, хирургического вмешательства на глаза (если были допущены ошибки во время операции).
Чтобы быть уверенным в диагнозе, следует пройти полное обследование у офтальмолога. Многие клиники сегодня предлагают такие виды обследования: проверка остроты зрения, УЗИ внутреннего глаза, измерение рефракции, диагностика различных патологий, обследование формы и преломляющих характеристик роговицы, комплексный анализ состояния зрительного нерва и сетчатки.
Лечение астигматизм допускает как консервативное – линзы и очки, так и оперативное – лазерная коррекция или кератопластика.
Очки позволяют проводить коррекцию астигматизма уже в детском возрасте, главная задача – правильно подобрать линзы, поскольку при астигматизме обязательны цилиндрические линзы. Если у пациента фиксируется высокая степень астигматизма, у него возможны головные боли и резь в глазах как реакция организма на ношение очков. Поэтому очень важно регулярно посещать офтальмолога и при необходимости менять очки на сильные или слабые.
Контактные линзы при астигматизме должны быть торическими. Это мягкие контактные линзы, на площади которых создаётся торическая сфера. Они позволяют корректировать астигматизм до 4,5 – 6 диоптрий. Линзы имеют ряд преимуществ:
эстетические: не меняют внешность; практические: не разбиваются, не запотевают; медицинские: позволяют более точно корректировать роговичный астигматизм, минимизируют оптические аберрации, характерные для очков.
Однако иногда у пациентов при длительном ношении линз возможна деформация роговицы. При отказе от линз восстанавливается прежняя форма. Это следует учитывать при подборе торических контактных линз.
Лазерная коррекция (около 20 методик) является самой безопасной. Но и она имеет ограничения для применения (не проводится при сахарном диабете в тяжёлой форме, глаукоме и высоких стадиях катаракты, при прогрессирующей миопии). Как способ лечения астигматизма лазерная коррекция имеет такие преимущества:
минимальна по времени (длительность всей операции – до 15 минут, воздействие лазера – около 30-40 секунд); имеет широкий возрастной спектр (от 18 до 45 лет) ; применяется при различных диагнозах; минимальный восстановительный период и высокий уровень безопасности.
Важно помнить, что при астигматизме лечение назначается и проводится только специалистом после тщательного обследования.
Источник
Нейлон 10/0 (чтобы шить роговицу)
Для операции «последнего шанса» или пересадки роговицы нужны донорские ткани. Конкретно нас интересует ткань толщиной 500–600 микрон для сквозной кератопластики. Дальше с этой плёнкой нужно работать руками, шить тонкой нейлоновой нитью. Потом, когда роговица срастётся, снимать шов. Никаких биоразлагаемых материалов — их продукты распада начнут лизироваться и могут вызывать воспаление, что исключит положительный результат операции. Более того, трансплантат рекомендуется прошить по периметру дважды — это повышает шансы его правильной и равномерной фиксации. Второй слой нейлона чаще всего вообще не снимается, потому что пока он не мешает — не трогаем.
Но давайте начнём с самого начала. Конкретно — с ситуаций, когда человеку может потребоваться эта непростая для России, но совершенно привычная в Германии операция. Она бывает трёх видов:
- Сквозная, то есть удаление всей роговицы пациента, например, диаметром от 7 до 8,5 мм и пришивание новой.
- DALK, то есть пересадка роговичной ткани за исключением десцеметовой мембраны и эндотелия.
- DMEK, то есть «установка» только слоя десцеметовой мембраны и эндотелиальных клеток вместо такого же слоя у пациента.
Кератопластика в Германии — операция очень распространенная. В нашей клинике в Марбурге я и мой заведующий отделением за прошлый год сделали 210 пересадок, за год до этого — 236 пересадок. С марта этого года в московской клинике SMILE EYES мы начали пересаживать роговичную ткань — и послойные, и сквозные пересадки.
Показания
DALK (Deep Anterior Lamellar Keratoplasty) делается в случае, если повреждены верхние слои роговицы — это чаще всего кератоконус и рубцы, язвы, связанные с ДТП и другими травмами, не затронувшие эндотелий. Если роговица лопнула целиком — надо делать сквозную, если же задняя часть (слой эндотелия) сохранилась, его в современной хирургии стараются не трогать. Важно, что при этом у вас остаётся ваш собственный эндотелий, который вам нужен, ибо эндотелиальные клетки не восстанавливаются. Это самая сложная операция технически, и потому довольно трудоёмкая. Ну, и поэтому дорогая.
DMEK (Descemet Membrane Endothelial Keratoplasty) делается при проблемах с эндотелием, но при сохранении переднего слоя.
Сквозная кератопластика может делаться в обоих случаях, но сегодня это просто страховка на тот случай, если во время операции что-то пошло не так или, как свыше сказано, если повреждены все слои роговицы. Чаще всего применяется при язвах с перфорацией.
Основные показания для DMEK в Германии: генетические проблемы с эндотелием (например, дистрофия Фукса), куда реже — последствия сложных операций по катаракте, когда она долго зрела — или после очень травмирующей операции. Потом — послеоперационные травмы, например, после двух-трёх операций (катаракта, глаукома, витреоретинальные вмешательства с использованием силиконового масла и т.п.). В России, наоборот, генетические факторы существенно меньше представлены (возможно, из-за разницы в продолжительности жизни — в Германии пациенты успевают дожить или дообследоваться), зато катаракту доводят до предела, во время удаления хрусталика за счёт избыточного количества передаваемой ультразвуковой энергии могут начать разрушаться клетки эндотелия глаза, и всё. Приехали. Эндотелий роговицы у человека не размножается. У кролика — пожалуйста. А у человека — нет.
Раньше роговицу пересаживали достаточно простым образом: срезали слой у пациента, пришили слой от донора, ждали, пока зарастёт. Проблема в том, что чем больший слой трансплантировался, тем глубже заходили в роговицу. А чем глубже — тем больше объём ткани, и тем выше шансы на отторжение тканей. Сквозная кератопластика сегодня используется только по редким показаниям. В нашей клинике это где-то 15%. Почти по всем остальным показаниям с ней сегодня уверенно конкурируют малоинвазивные (сравнительно) DMEK и DALK — в зависимости от того, какой слой пострадал. Делать в разы сложнее, но зато пациент имеет куда больше положительных шансов.
DMEK-методику разработал голландский врач Геррит Меллес (кстати как и DSAEK, методику, из которой эволюционировал DMEK). В нашем холдинге SMILE EYES ей начали заниматься впервые в 2010 году. Итак, берётся целая роговица, и от неё отделяется нужный слой в 20-30 микрон. При должной осторожности можно заранее (например, за час до операции) отсепарировать так, что получится сразу два трансплантата — для DMEK и для DALK. Либо можно заказать трансплантант, который уже подготовлен, но это существенно дороже и не всегда лучше, и любой хирург чаще всего делает это самостоятельно. Я рекомендую делать самостоятельно до операции, потому что хирург лично контролирует качество и получает свежий материал. Те, кто делает мало операций, иногда пользуется готовыми (потому что сепарация иногда сложнее самой операции), но у кого не обе руки левые — готовят сами.
Самое важное, что придумал Меллес — это не то, что все исторически пытались делать — пришить трансплантат. 150 лет подряд люди шили. Уважаемый профессор Бузин из Италии (один из моих бывших наставников) — он пробовал то же самое на кроликах задолго до Меллеса, но он пришивал. Не получалось. А Меллес сказал — я впрысну воздушный пузырь, и всё само присосётся. Считали, что он чокнутый, а на деле он оказался гением. Это была революция в пересадке роговицы, и произошла она за считанные годы.
Отсепарированная плёнка заботливо устанавливается в глаз и придавливается воздушным пузырём, чтобы не отходила. Вот видео DMEK, примерно даёт представление:
Что важно именно для этой операции: пациенту очень рекомендуется находиться под наркозом (спать и быть обездвиженным), чтобы не дёрнуться. Под местной анестезией без транквилизаторов при напряженности человека в глазу поднимается давление, и это оставляет меньше места в передней камере глаза для бестравматичных манипуляций трансплантата. И вероятность кровоизлияния под местной анестезией выше. Особенно важен хороший наркоз при сквозных пересадках. А то, если пациент кашлянет во время сквозной пересадки, — потеряем глаз.
На видео пациентка не спит, потому что следующий наркоз вполне может оказаться последним в её жизни по медицинским показаниям (не переносит). Я оперирую её под местной анестезией, что несколько увеличивает сложность операции.
Операция DMEK (на видео) выполняется без прямого касания эндотелиальных клеток — слой двигается воздушным пузырём.
Операции по внешним слоям (DALK) делаются тонким ручным инструментом с прямым касанием.
Осложнения
Каждая операция — это лотерея по приживляемости ткани. Частично можно предсказать шансы на успех по качеству донорского продукта. Роговичные банки считают клетки и знают их свежесть, но витальное качество невозможно предсказать. То есть клетки могут быть «включены», но функциональность их почти исчерпана — может, у них ресурс через 2 месяца кончится. В результате у одного пациента трансплантация позволяет хорошо видеть 10 лет, а у другого — всего пару лет.
На втором месте — работа хирурга. Здесь невероятно легко ошибиться, поэтому никто и никогда не обещает «чистый» DALK. Один слой клеток может порваться от чего угодно — от неверного движения хирурга, от дыхания пациента, от того, что что-то изменилось в глазу и так далее. Да, есть методы, которые уменьшают вероятность, но всё равно риск ошибок есть, и по ходу пьесы можно перейти на сквозную кератопластику, если что-то пойдёт не так.
Оборудование начиная с какого-то момента почти не влияет — операция полностью зависит от навыка. Роговица может оперироваться и лазером на первом этапе (снимается им), но фемтосекундный лазер пока не показал существенных результатов в сравнении с традиционными методами. Минимальные отличия есть, но они настолько малы, что не имеет смысла удлинять операцию (лазер увеличивает операцию с 40 минут до 70 минут, если лазер, например, стоит в другой операционной). Доступ делается часто вручную, имея хорошие вакуумные системы трепанирования.
DMEK получается почти всегда у обученного хирурга, у меня и коллег ни разу не было случая перехода на сквозную с DMEK.
На риски сильно влияет состояние организма пациента, в частности, его возраст. И самое неприятное — это васкуляризация роговицы, те самые кровеносные сосуды, которые прорастают в роговицу в результате отсутствия правильного доступа кислорода (чаще всего от ношения контактных линз, а также после ожогов и инфекций). Резко увеличивается вероятность отторжения. Если роговица без сосудов, то иммунная система не имеет прямого доступа к верхнему слою, все иммунные процессы протекают медленно и нежно. Как только появляется кровь (сосуды) — иммунная система начинает очень резко реагировать на трансплантат. Поэтому стараются сначала убрать сосуды при таких случаях, а убираются они лазерными или непосредственными прижиганиями, или специальными инъекциями ингибиторов роста.
Дальше, есть риск инфекции. Он предсказуем, и его можно сильно купировать, особенно, если вести спокойный образ жизни.
Восстановление
Глаз держится под защитной повязкой 1 день.
В случае DMEK в начале сохраняется газовый пузырь в передней камере глаза. Пациент от 5 дней до двух недель не видит прооперированным глазом почти ничего, только изменения уровня освещения. С примерно третей недели картинка становится ясной, а через месяц доступно уже хорошее зрение. Самое долгое, в случае запущенных состояний дистрофии Фукса — можно не видеть и месяц.
По нашим исследованиям в 8% случаев нужно впрыскивать второй пузырь — если пересаженный слой вдруг начинает отходить. Необходимость это делать определяется на осмотрах после операции.
По мере хода заживления DALK и сквозной кератопластики (но не после DMEK) осложнением может стать расхождение послеоперационной раны. К примеру, пациент может с кем-то подраться и получить кулаком в глаз. У пожилых людей хватает совсем небольшой травмы, чтобы соединение лопнуло.
Нейлон или мерсилен (нити 10/0) снимаются так: через полгода первый слой, а второй — бывает до 3–5 лет в зависимости от степени приживления. У пожилых людей второй слой вообще часто не снимается, если не создаёт проблем, пока нить хорошо натянута, она не мешает. Бывает, что вторую нить вытягиваешь — и зрение падает, потому что эта нить была каркасом трансплантата, и это индуцирует астигматизм.
После сквозной операции или DALK часто появляется астигматизм: потому что даже если очень хорошо шьешь, рубцы будут зависеть от заживления. Роговица не приживляется на 360 градусов равномерно. Можно через два года сделать ФРК, LASIK или ReLEx SMILE прямо внутри трансплантата (последнее я сам не делал, но это уже выполняли коллеги из Александрийского университета). Другой элегантный подход к проблеме астигматизма — менять хрусталик на новый, если лечение катаракты ещё не производилось. Если катаракта была прооперирована, то ставится торический рюкзачный хрусталик (Аdd-on) к искусственному хрусталику — линза впереди первичной линзы в капсульном мешке. Если собственный хрусталик ещё прозрачный, пациент молод, и операция по удалению хрусталика не нужна, то можно поставить торическую ICL.
Что ещё надо знать про операции кератопластики в России
Донорский материал в России — это боль. Достаётся в большинстве случаев с трудом, долго и дорого. Тем не менее, варианты есть, просто цена далеко не такая, как в Европе. Большая удача, что появился консервированный материал в глазном банке в России, и у людей появился шанс на выздоровление. Очень мало врачей, умеющих делать послойные пересадки. Сквозную же могут делать десятки хирургов, благо мануальных хирургов с хорошими навыками много, причём как в европейской части страны, так и в восточной. В российской клинике нашего холдинга я делаю сложные операции трансплантации, а между ними мне как раз профессор Шилова ставит лазерную коррекцию ReLEx SMILE в график, — поэтому получается, что где-то раз в три месяца я приезжаю в Россию, например, следующий раз буду уже 28-го июня. Русский язык я знаю с детства, поэтому с пациентами общаться довольно просто. Ещё одна причина приезда — набираются пациенты, которые хотят оперироваться именно у меня, и хоть я и работаю по немецким ценам, но перспектива сделать всё без выезда из страны для многих решающая. В операционной клинике Шиловой лежат привычные для меня инструменты, в частности, скальпели под мою руку. Само оборудование медцентра полностью соответствует аналогичному в Марбурге.
Источник