Окклюзии вен сетчатки этиология патогенез клиника диагностика лечение
Окклюзия центральной вены сетчатки (ОЦВС), как и многие другие глазные сосудистые нарушения [91], является многофакторным, системным процессом. Очевидно, что некоторые факторы риска предрасполагают к развитию ОЦВС (предрасполагающие факторы риска), тогда как другие непосредственно запускают патологический процесс. Различают локальные, системные или связанные с реологическими свойствами крови факторы риска развития окклюзии вен сетчатки. Факторы риска варьируют в зависимости от исходного состояния организма, чаще всего у индивидуумов со сходными факторами риска развивается ОЦВС. При общем понимании основополагающей концепции многофакторной причинно-следственной связи в развитии окклюзии вен сетчатки необходимо обращать внимание на отдельные факторы риска.
К локальным факторам рискаотносят, в первую очередь, особенности кровоснабжения глаза. Учитывая, что центральная артерия и вена сетчатки при выходе из диска зрительного нерва располагаются внутри общей фиброзно-тканевой оболочки (рис. 4.1.1), любые патологические изменения в артерии (атеросклероз, эндартериит) ведут к изменению венозного тока крови, повреждению эндотелия в ретроламинарной части, альтерации волокон коллагена, агрегации тромбоцитов и развитию предрасполагающих факторов окклюзии.
Объемный процесс головного мозга, церебральные кровоизлияния, каротидно-кавернозное соустье, тромбоз кавернозного синуса, травма органа зрения, опухолевые поражения зрительного нерва, друзы, отек и воспалительный процесс в самом зрительном нерве и васкулиты также относятся к местным факторам развития тромбоза вен сетчатки как у лиц молодого, так и пожилого возраста.
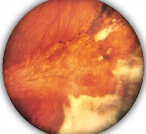
Причиной тромбозов, согласно классической триаде Р. Вирхова (1856) могут быть: 1) изменение состава и свойств крови, 2) патология кровеносных сосудов и 3) нарушение тока крови. Схематически ключевые компоненты триады Вирхова представлены на рис. 4.1.2. Эти составляющие в формировании тромботических осложнений на настоящий момент конкретизированы и дополнены. Повышенное свертывание крови определяется как тромбофилия. Тромбофилические состояния на современном этапе многие ученые рассматривают как многофакторные заболевания, под которыми подразумевают наследственные (генетически обусловленные) или приобретенные сдвиги в гемореологии и системе гемостаза, приводящие к окклюзии сосудов различного калибра, чаще у лиц молодого возраста. Несмотря на высокий уровень заболеваемости венозными тромбозами и большое количество исследований этой патологии, их патогенез продолжает обсуждаться в отличие от артериальных окклюзий, при которых основные механизмы известны даже на молекулярном уровне [15, 55].
Klein и Olwin в 1956 году предложили три механизма окклюзии ЦВС: 1) окклюзия вены сетчатки происходит в результате внешнего сжатия склерозированных структур (например, центральной артерией сетчатки и фиброзно-тканевой оболочкой) и вторичной эндотелиальной пролиферации; 2) окклюзия развивается вследствие первичного заболевания венозной стенки (дегенеративной или воспалительной природы); 3) к окклюзии приводят гемодинамические нарушения, вызванные множеством факторов (например, субэндотелиальные атероматозные поражения центральной вены сетчатки, артериальный спазм, резкое снижение артериального давления и т.д.), в дальнейшем осложненные атеросклерозом или аномальным анатомическим строением сосуда. Эти механизмы вызывают застой кровотока в вене и приводят к формированию первичного тромбоза.
Известно, что наиболее частой местной причиной развития окклюзии у лиц пожилого возраста являются повышение ВГД и глаукома [16, 89, 90, 91]. Около 19% пациентов с ОВС имеют уровень ВГД более 22 мм рт.ст. [144, 166]. Давление в центральной вене сетчатки на уровне диска зрительного нерва зависит от ВГД, оно всегда несколько выше внутриглазного и играет важную роль в поддержании скорости кровотока. У пациентов с глаукомой повышение ВГД приводит к ретинальному венозному стазу, одному из факторов тромбоза согласно триаде Вирхова. Морфологические исследования зрительного нерва при экспериментально вызванной глаукоматозной оптической нейропатии с хроническим повышением ВГД у макак-резус [90] показали, что по сравнению с контрольной группой в группе исследования отмечались значительное утолщение фиброзно-тканной оболочки и сужение центральных ретинальных сосудов, особенно центральной вены сетчатки. Центральная вена сетчатки на уровне зрительного нерва имела гораздо более низкое внутрисосудистое давление и очень тонкие стенки по сравнению с центральной артерией сетчатки, что делает её более уязвимой для компрессии и стеноза. Hayreh в 1998 году показал, что тяжесть тромбоза центральной вены сетчатки зависит от места окклюзии и наличия коллатеральных каналов. Было доказано, что чем дальше окклюзия к задней части зрительного нерва, тем работоспособнее коллатеральные сосуды и легче степень окклюзии.
Системные факторы риска. Многочисленные исследования, проведенные рядом авторов, доказали, что в большинстве случаев окклюзия вен сетчатки развивается на фоне артериальной гипертонии сетчатки с другими системными заболеваниями, такими как болезнь Крона, саркоидоз, сифилис, легочный туберкулез, кавернозная фистула сонной артерии, ВИЧ, легочная гипертензия, почечная недостаточность и системная красная волчанка [32, 44, 95, 101, 103, 153, 156, 172, 178]. Кроме того, ОВС наблюдается при приеме оральных контрацептивов [125] и даже после вакцинации против гепатита В.
Гемодинамические факторы риска. ОВС и формирование тромбоза в месте повреждения эндотелия обусловлены агрегацией тромбоцитов и образованием фибрина. Преобразование фибриногена в фибрин сопровождается каскадом реакций, затрагивающих большое количество факторов свертывания [8]. В норме для предотвращения коагуляции in vivo работает антикоагуляционная система, наиболее важными факторами которой являются протеин С, протеин S и антитромбин III. Кроме того, нормальный эндотелий содержит тромбомодулин, который инактивирует тромбин. Взаимодействие тромбина с тромбомодулином активирует протеин С, который подавляет свертывание, обусловленное действием коагуляционных факторов Va и VIIIa [160]. Поражение эндотелия изменяет баланс между коагуляционной и антикоагуляционной системами и приводит к тромбозу [19, 63]. Так, одной из причин венозного тромбоза может быть устойчивость активированного протеина С [33, 60, 61], однако при аутосомно-доминантной точечной мутации в факторном гене V активированный протеин С не подавляет коагуляцию [160]. В дальнейшем появились сообщения Williamson и др. о том, что уровень протеина С был ниже при ишемическом типе окклюзии, чем при неишемическом. L. Engesser и др. при исследовании 136 пациентов из 12 семей с наследственным дефицитом протеина С обнаружили, что ни у одного из них не было венозного тромбоза [68, 69, 99]. Авторы сделали вывод, что тестирование на устойчивость активированного протеина С, как и скрининговый тест на фактор V, не являются диагностическими критериями развития ретинальной венозной окклюзии.
Имеются сообщения о выявлении антифосфолипидных антител при ОЦВС [27, 141]. Обратные результаты были получены GlacetBernard и др. при исследовании 75 пациентов с окклюзией ретинальных вен (44 из них с ОВС). Они не обнаружили в клинической группе по сравнению с группой контроля преобладания антифосфолипидных антител. Speicher и др. сообщали о двух молодых пациентах (39 и 35 лет) с ОЦВС, имеющих дефицит фактора XII при отсутствии других системных или гематологических аномалий [80]. В международной литературе имеются данные о значительном усилении агрегации тромбоцитов у пациентов с окклюзией. Исследования Walsh и др. показали, что в течение первых 6 месяцев развития окклюзии ретинальных вен деятельность коагулянтных факторов тромбоцитов увеличивается в 2-4 раза, а их агрегация остается нормальной. Эти изменения гематологического статуса требуют назначения антикоагулянтов или антиагрегантов. В то же время было показано, что эти методы лечения могут усиливать ретинальное кровотечение и неблагоприятно влияют на исход окклюзии. Подтверждением этому является и тот факт, что у многих пациентов окклюзия вен сетчатки развивалась на фоне лечения антикоагулянтами. Эти противоречивые результаты гематологических исследований показывают, что наличие некоторых из этих аномалий могут быть лишь совпадениями у пациентов с окклюзией вен сетчатки [174].
Одним из направлений, изучающих причины формирования тромбозов, являются исследования вязкости плазмы [105, 116, 128, 146]. Вязкость плазмы может повышаться вследствие увеличения количества форменных элементов крови, таких как эритроциты и лейкоциты, вследствие нарушения сывороточных протеинов, на фоне макроглобулинемии, криоглобулинемии, множественной миеломы и других парапротеинемий. Были сообщения о сочетании ОЦВС с парапротеинемией, включая множественную миелому [97, 169] и макроглобулинемию [51]. Повышение вязкости крови также может быть связано и с такими системными заболеваниями, как злокачественные образования, болезнь Бехчета и хронические заболевания легких. A. Glacet-Bernard и др. сообщали о значительном увеличении уровня гематокрита при ОЦВС и аномальных реологических тестах в подгруппе пациентов, у которых неишемическая форма ОЦВС преобразовалась в ишемическую [80]. Arend и др. обнаружили значительное повышение гематокрита и вязкости плазмы при ишемическом и неишемическом типе ОЦВС по сравнению с контрольной группой, но эти показатели не различались между ишемическим и неишемическим типами окклюзии [29, 70, 146]. Dodson и др. вообще не обнаружили значимых различий в средней вязкости плазмы при ОЦВС по сравнению с группой контроля.
Глубокое осмысление патогенеза заболевания исключительно важно для полного понимания клинических признаков болезни и разработки принципов патогенетически ориентированного лечения [89]. Патогистологический анализ показал, что окклюзия ЦВС происходит в области решетчатой пластинки или непосредственно за ней [56, 81, 164, 176].
У пожилых пациентов одним из факторов риска являются склеротические изменения в центральной артерии сетчатки и соединительнотканной оболочке вокруг центральных ретинальных сосудов внутри зрительного нерва и вторичная эндотелиальная пролиферация в центральной вене сетчатки, что вызывает сужение её просвета, циркуляторный застой и стагнационный тромбоз [33, 102]. Гемодинамические нарушения артериальной системы также могут играть важную роль в развитии тромбозов. Это обусловлено тем, что кровоток в ретинальных сосудах зависит от уровня перфузионного давления (перфузионное давление = среднее артериальное кровяное давление минус венозное давление). При венозном стазе вследствие сужения просвета сосуда (из-за частичного тромбоза и т.д.) венозное давление вблизи места тромбоза поднимается, а это приводит к падению перфузионного давления и замедляет циркуляцию крови. В дальнейшем падение системного артериального давления вызывает снижение перфузионного давления в ретинальном сосудистом ложе. Значительное снижение общего артериального давления во время сна, которое наблюдается у пациентов с гипертонической болезнью и людей пожилого возраста, может преобразовать частичный тромбоз в полный из-за снижения скорости перфузии [91, 177].
Известно, что резкое снижение зрения на фоне тромбоза происходит чаще всего в утренние часы, что позволяет предположить, что ночная артериальная гипотония играет важную роль в развитии тромбоза у некоторых пациентов [90]. Нередко в анамнезе заболевания у пациентов с тромбозом наблюдаются временные рецидивирующие эпизоды молниеносного амавроза. Постепенно в этой группе пациентов тромбоз прогрессирует до полной окклюзии, что является причиной внезапной остановки кровотока в закрытой ретинальной циркуляторной системе, приводя к временной ишемии сетчатки и ассоциированной потере зрения. Эта внезапная остановка венозного кровотока вызывает резкий подъем давления до артериального уровня в ретинальном сосудистом ложе и в месте, ближайшем к тромбу. Свежий тромб не может противостоять этому подъему артериального давления, и ретинальная циркуляция и острота зрения восстанавливаются. Постепенное и прогрессирующее увеличение размера тромба, а также ночная артериальная гипотония в течение многих часов в конечном итоге приводят к необратимой и постоянной окклюзии и развитию клинической картины тромбоза вен сетчатки.
Тяжесть ретинопатии зависит от места окклюзии и количества коллатеральных сосудов – чем дальше окклюзия от ДЗН, тем умереннее ретинопатия. В ряде исследований обнаружено, что в 81% случаев тромбоз формируется по неишемическому типу [91]. При этом местом окклюзии является не lamina cribrosa, не прилегающий ретроламинарный участок, а зона на протяжении зрительного нерва.
Как показывает большинство гистологических исследований, при ишемическом типе тромбоза наиболее вероятным местом окклюзии является зона решетчатой пластинки или участок сразу за ней. Патологические изменения в вене сопровождаются возрастными дегенеративными изменениями в сосудистой стенке прилегающей центральной артерии сетчатки. Все это приводит к выраженному сужению просвета вены и артерии и вызывает циркуляторный застой крови и венозный тромбоз. Особенностями формирования ишемического типа окклюзии центральной вены сетчатки является то, что, во-первых, местом окклюзии является участок решетчатой пластинки, снабженный малым количеством коллатеральных каналов, что сопровождается значительным повышением венозного давления, во-вторых, в закрытой ретинальной циркуляторной системе полная или почти полная блокада венозного оттока приводит к остановке артериального оттока [89]. Эти случаи были ошибочно описаны как отдельная нозологическая форма «одновременной окклюзии центральной вены и центральной артерии сетчатки» [46]. Ночная артериальная гипотония приводит к падению перфузионного давления (связанного с почти полной остановкой ретинального кровотока) во время сна, что может длиться несколько часов. Важная роль пролонгированной временной ишемии сетчатки в возникновении ишемической формы тромбоза ясно показана в экспериментальных исследованиях S.S. Hayreh, W.A.J. van Heuven, M.S.Hayreh [89]. Как только уровень кровяного давления возвращается к нормальному во время бодрствования, ретинальная циркуляция восстанавливается, давление в ретинальных капиллярах повышается, происходит разрушение ослабленных ишемических капилляров, вызывая обширные ретинальные кровоизлияния.
Вероятность перехода неишемической окклюзии в ишемическую составляет 9,4% в течение 6 месяцев и 12,5% в течение 18 месяцев от начала неишемической ОЦВС. Причем у пациентов 65 лет и старше уровень конверсии будет значительно выше (13,2% за 6 месяцев и 18,6% за 18 месяцев) по сравнению с молодыми пациентами (моложе 45 лет) и пациентами среднего возраста (45-65 лет) (6,7 и 8,1% соответственно). Это может быть обусловлено следующими механизмами. Во-первых, при неишемической ОЦВС перфузионное давление снижается в результате подъема венозного давления. Стремительное падение перфузионного давления из-за значительной ночной артериальной гипотонии вызывает ретинальную ишемию во время сна и может преобразовать неишемическую форму ОЦВС в ишемическую, особенно у пожилых людей с сердечно-сосудистыми заболеваниями, которые принимают артериальные гипотензивные препараты [91]. Во-вторых, многочисленные исследования показывают, что при неишемической ОЦВС место окклюзии расположено кзади от диска зрительного нерва. В этих случаях происходит постепенное распространение тромботического процесса в направлении зрительного диска вплоть до lamina cribrosa, который охватывает и уничтожает коллатерали в зрительном нерве, что также преобразует неишемическую ОЦВС в ишемическую [90].
Исходя из вышеописанного, патологический процесс при окклюзии центральной вены сетчатки запускается только при наличии одномоментных или последовательных локальных и общих факторов риска – locus minoris resistentiae. Повышенное давление в центральной артерии сетчатки приводит к компрессии одноименной вены в области решетчатой пластинки или в месте артериовенозного перекреста. Возрастает внутрисосудистое давление по всему ретинальному венозному дереву, скорость кровотока замедляется, что приводит к образованию тромбоцитарных и эритроцитарных агрегатов, повышается вязкость крови, что, в конечном итоге, приводит к окклюзии. На этом этапе происходит развитие венозной гиперемии и венозной гипертензии. Значительно нарушается функция эндотелия сосудов, что сопровождается массивным экстракапиллярным выходом форменных элементов крови и плазмы с развитием выраженного отека сетчатки и кровоизлияний. Ацидоз и тканевая гипоксия приводят к развитию ишемии. В микроциркуляторном русле наблюдаются полный стаз и капиллярная окклюзия. Происходит уменьшение интенсивности тканевого метаболизма вследствие снижения притока артериальной крови к тканям в регионе венозной гиперемии. В артериолах также отмечаются гематологические и гемодинамические изменения, усиливающие, в свою очередь, явления венозной гиперемии и ведущие к формированию патологического порочного круга.
Источник
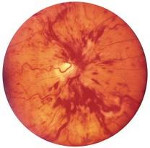
Окклюзия центральной вены сетчатки – нарушение ретинального венозного кровотока, обусловленное тромбозом ЦВС или ее ветвей. Окклюзия центральной вены сетчатки сопровождается резким ухудшением зрения пораженного глаза, чему иногда предшествует периодическое затуманивание зрения, искажение видимости предметов, тупые боли в глубине глазницы. Диагностический алгоритм при окклюзии центральной вены сетчатки включает проведение визометрии, периметрии, тонометрии, биомикроскопии, офтальмоскопии, ФАГ, электрофизиологических исследований, томографии сетчатки. Лечение окклюзии центральной вены сетчатки требует системного введения тромболитиков, вазодилататоров, антиагрегантов; проведения местной и общей гипотензивной терапии; при необходимости – оказания хирургического пособия.
Общие сведения
Окклюзию центральной артерии и вены сетчатки в офтальмологии относят к числу сосудистых катастроф, ввиду стремительности их развития и тяжести последствий для зрительной функции. Окклюзия центральной вены сетчатки развивается у 214 человек на 100 000 населения, преимущественно в возрасте старше 65 лет. В большей части случаев (67,2%) нарушается проходимость ветвей ЦВС, чаще всего (82,4%) – верхневисочной ветви центральной вены сетчатки. Двусторонняя окклюзия центральной вены сетчатки встречается в 10% наблюдений, обычно у пациентов с системными заболеваниями (атеросклерозом, артериальной гипертензией, сахарным диабетом и др.).
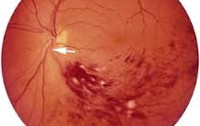
Окклюзия центральной вены сетчатки
Классификация
Клиническая классификация окклюзирующих поражений ЦВС учитывает стадию и локализацию процесса. В ней выделяют:
- Претромбоз центральной вены сетчатки и ее ветвей (нижневисочной, верхневисочной, нижненосовой, верхненосовой).
- Тромбоз (неполный и полный) ЦВС и ее ветвей с отеком или без отека макулярной зоны.
- Посттромботическую ретинопатию.
По тяжести тромбоза ретинальных вен дифференцируют:
1. Окклюзию центральной вены сетчатки:
- ишемическую (полную) с неперфузируемой областью сетчатки 10 диаметров ДЗН;
- неишемическую (неполную).
2. Окклюзию ветвей центральной вены сетчатки:
- главной ветви ЦВС с площадью поражения сетчатки от 5 диаметров ДЗН;
- ветвей второго порядка с площадью поражения сетчатки 2-5 диаметров ДЗН;
- ветвей третьего порядка с площадью поражения сетчатки менее 2 диаметров ДЗН.
3. Гемицентральную ретинальную окклюзию (ишемическую и неишемическую).
Причины
Ведущим патогенетическим звеном венозной окклюзии выступает тромбоз центральной вены сетчатки или ее ветвей. Механизм тромбообразования обусловлен компрессией венозного сосуда центральной артерией сетчатки (обычно в области артериовенозного перекреста или на уровне решетчатой пластинки склеры). Это сопровождается турбулентным током крови и повреждением эндотелия, провоцирующим образование венозного тромба. Данному процессу нередко сопутствует артериальный спазм, вызывающий нарушение перфузии сетчатки.
В результате венозного застоя происходит резкое повышение гидростатического давления в капиллярах и венулах сетчатки, что приводит к выпотеванию в околососудистое пространство плазмы и клеточных элементов крови. В свою очередь, отек еще более усугубляет компрессию капилляров, венозный застой и гипоксию сетчатки.
Причинами, предрасполагающими к окклюзии центральной артерии сетчатки, могут выступать местные и системные процессы. Среди местных факторов главная роль принадлежит глазной гипертензии и первичной открытоугольной глаукоме. Также имеет значение сдавление сосудов опухолью орбиты, наличие отека и друз ДЗН, тиреоидной офтальмопатии и др. Повышает вероятность венозной окклюзии перифлебит сетчатки, который нередко развивается на фоне саркоидоза и болезни Бехчета.
К системным заболеваниям, ассоциированным с повышенным риском окклюзии центральной вены сетчатки, относят гиперлипидемию, ожирение, артериальную гипертонию, сахарный диабет, врожденную и приобретенную тромбофилию, повышенную вязкость крови и т. д.
Следует отметить, что в 50% случаев окклюзии центральной вены сетчатки развивается на фоне имеющейся артериальной гипертензии или офтальмогипертензии.
Симптомы
Окклюзия центральной вены сетчатки сопровождается резким безболезненным снижением зрения чаще одного глаза. В отличие от окклюзии центральной артерии сетчатки, при венозном тромбозе падение остроты зрения происходит не столь стремительно: обычно этот процесс развивается в течение нескольких часов или суток (реже — недель). Степень ухудшения зрения при неишемической окклюзии варьирует от умеренной до выраженной; при ишемической окклюзии центральной вены сетчатки зрение падает до слабовидения или нуля.
Иногда этому предшествуют эпизоды периодического затуманивания зрения, искаженное видение предметов, появление темного пятна перед глазами. В некоторых случаях отмечаются тупые боли в полости глазницы.
При гемиретинальном тромбозе или окклюзии ветвей центральной вены сетчатки, кроме снижения центрального зрения, страдает соответствующая половина или сектор поля зрения.
Диагностика
Диагноз окклюзии центральной вены сетчатки ставится офтальмологом с учетом данных анамнеза, физикального и инструментального обследования, консультативных заключений кардиолога, эндокринолога, ревматолога, гематолога.
Методами объективной диагностики окклюзии центральной вены сетчатки служат: проверка остроты зрения, периметрия, тонометрия, биомикроскопия, офтальмоскопия, ангиография сосудов сетчатки, электрофизиологические исследования.
В стадии претромбоза, а также при окклюзии ветвей ЦВС второго и третьего порядка острота зрения снижается незначительно или совсем не изменяется. При неишемической окклюзии центральной вены сетчатки и ее ветвей визометрия выявляет остроту зрения выше 0,1. Ишемический тромбоз ЦВС и височных вен сопровождается снижением остроты зрения ниже 0,1. Исследование полей зрения обнаруживает центральные или парацентральные скотомы в соответствующих поражению квадрантах сетчатки, концентрическое сужение полей зрения.
Тонометрия позволяет выявить офтальмогипертензию; с помощью суточной тонометрии ВГД оценивается в динамике. Изменения, выявляемые при биомикроскопии, могут быть различными: неоваскуляризация радужки; относительный афферентный зрачковый дефект; наличие взвеси элементов крови, экссудата, плавающих сгустков крови в стекловидном теле и др.
Типичные для окклюзии центральной вены сетчатки признаки обнаруживаются с помощью офтальмоскопии. Характерен отек ДЗН и макулы, геморрагии в виде «языков пламени», извитость и умеренное расширение вен, их неравномерный калибр и микроаневризмы, ватообразные очаги. Офтальмоскопическая картина при поражениях различных ветвей ЦВС имеет свои особенности.
Флюоресцентная ангиография сосудов отражает запоздалое контрастирование сетчатки, неравномерность контрастирования вен, удлинение фазы венозной перфузии, зернистость кровотока. По результатам ангиограмм судят о давности тромбоза, локализации и степени окклюзии центральной вены сетчатки, развитии неоваскуляризации, состоянии макулы и ДЗН.
Электроретинография, отражающая степень ишемии сетчатки, позволяет отслеживать динамику и строить прогноз в отношении зрительной функции.
Из лабораторных методов при окклюзии центральной вены сетчатки существенную роль играют исследование сахара крови, коагулограммы, определение холестерина и липопротеидов, факторов свертывания.
Дифференциальную диагностику окклюзии центральной вены сетчатки проводят с вторичными ретинопатиями (гипертонической, атеросклеротической, диабетической и др.).
Лечение
В острой стадии лечение окклюзии центральной вены сетчатки проводят в офтальмологическом стационаре; в дальнейшем – амбулаторно, под контролем окулиста. На первом этапе с помощью интенсивной терапии добиваются восстановления венозного кровотока, рассасывания кровоизлияний, уменьшения отека, улучшения трофики сетчатки.
При тромбозе вен сетчатки назначаются субконъюнктивальные, парабульбарные, иногда интравитреальные инъекции тромболитических препаратов (тканевого активатора плазминогена, проурокиназы, урокиназы). Проводится местная (инстилляции капель) и общая гипотензивная и антиоксидантная терапия. Показан прием антиагрегантов (аспирин), эндотелиопротекторов (сулодексид), мочегонных препаратов (диакарб, фуросемид); введение вазодилататоров (пентоксифиллин, винпоцетин). При окклюзии центральной вены сетчатки возможно введение тромболитиков и сосудорасширяющих препаратов через катетер непосредственно в ветвь ЦВС.
Применение хирургической тактики показано при макулярном отеке и неоваскуляризации. С этой целью используют лазерную коагуляцию сетчатки (панретинальную, секторальную, профилактическую и др.), позволяющую закрыть ишемические зоны и разрушить неоваскулярные комплексы. При нерассасывающихся кровоизлияниях в стекловидное тело проводится витрэктомия.
Прогноз и профилактика
При неишемическом тромбозе ЦВС прогноз в большинстве случаев благоприятный; отмечается постепенное улучшение и восстановление зрения. Ишемическая окклюзия центральной вены сетчатки, как правило, осложняется посттромботической неоваскулярной глаукомой, рецидивирующими кровоизлияниями в стекловидное тело, тракционной отслойкой сетчатки, стойким падением остроты зрения.
Пациентам, перенесшим окклюзию центральной вены сетчатки, в течение полугода показано диспансерное наблюдение офтальмолога с периодическим контрольным обследованием (офтальмоскопией, биомикроскопией, гониоскопией, контролем ВГД). Необходимо исключить факторы, способствующие венозному тромбозу, проводить лечение сопутствующей патологии у специалистов соответствующего профиля.
Источник