Очки для близорукости для детей
Миопия может проявиться у детей очень рано, даже в 2-3 года. Многих родителей волнует вопрос, можно ли таким маленьким пациентам носить очки. При близорукости средства коррекции помогают остановить ее развитие и улучшить качество жизни человека, компенсируя аномалию рефракции. Узнаем, как подобрать оптику и как правильно ее носить.
Нужно ли носить очки при близорукости постоянно?
Очки — это наиболее распространенный способ корригирования дефектов рефракции. Они назначаются детям и взрослым при близорукости, дальнозоркости и астигматизме. После 40 лет с помощью такой оптики корректируется пресбиопия — возрастная дальнозоркость. Подбираются очки в кабинете офтальмолога. Только врач сможет определить, какие Вам потребуются линзы. Кроме того, он объяснит, как правильно носить очки: постоянно или время от времени.
Несоблюдение режима ношения может привести к прогрессированию зрительной патологии. От чего зависит этот режим? Прежде чем ответить на этот вопрос, следует подробнее выяснить, что такое близорукость, из-за чего она возникает, как развивается, проявляется и можно ли ее вылечить.
Механизм развития близорукости
В офтальмологии близорукость называется миопией. Под данным понятием понимается нарушение рефракции, при котором изображение формируется не на сетчатке глаза, а перед ней. Результатом этого становится плохое зрение вдаль. Развитие миопии приводит к сокращению дистанции, с которой человек видит предметы отчетливо. В конечном итоге это может вызвать полную утрату зрения. Есть три основных причины близорукости:

- аномальное строение и развитие глазных яблок;
- повреждение преломляющей системы глаз;
- несоблюдение гигиены зрения.
Строение глаза и развитие миопии
Глазное яблоко — это сложная структура, обеспечивающая формирование изображения на сетчатой оболочке с последующей передачей его в головной мозг. При этом каждая структурная единица в глазу отвечает за выполнение определенных функций. Всего можно выделить три основные части глазного яблока:
1. Наружная оболочка со склерой и роговицей, которая является прозрачной полусферой, выгнутой наружу. Роговая оболочка за счет своей формы и прозрачности обеспечивает беспрепятственное прохождение световых лучей через нее.
2. Сосудистая оболочка, отвечающую за кровоснабжение глаза. Все его ткани получают питание вместе с кислородом, доставляемым с кровью. В сосудистую оболочку (увеальный тракт) входят также радужка и цилиарное тело. Они регулируют объем проникающего в глаз света. Мышцы радужной оболочки сокращаются в зависимости от интенсивности освещения. Если свет слишком яркий, зрачок сужается. Благодаря этому в глазное яблоко попадает меньше световых лучей. Когда человек находится в помещении с плохим освещением, зрачок, напротив, расширяется, чтобы в глаз попадало больше света.
3. Внутренняя оболочка, или сетчатка, которая состоит из огромного числа фоторецепторов — светочувствительных клеток. Они преобразуют световые лучи в нервные импульсы, которые поступают в кору головного мозга.
Главные роли в преломлении лучей играют роговица и хрусталик — естественная двояковыпуклая прозрачная линза, обладающая повышенной эластичностью и способностью изменять свою форму. Сила преломления роговицы остается неизменной. В норме она равна 40 диоптриям. Данный показатель у хрусталика может быть различным — от 19 до 33D. Сила преломления изменяется при изменении хрусталиком своей формы, то есть при его искривлении. Это происходит во время перевода взгляда с предметов, находящихся рядом с человеком, на удаленные объекты и наоборот. В обеспечении качественного зрения участвуют все перечисленные глазные структуры. Не менее важное значение имеют глазодвигательные мышцы, отвечающие за фокусировку.
Как было отмечено ранее, всего есть три основных причины близорукости.
Первая связана с неправильной формой глазных яблок, слишком большим их диаметром.
Вторая причина — повреждение преломляющей системы или отдельных ее составляющих, главным образом, роговицы или хрусталика.
Третий фактор — несоблюдение гигиены зрения, из-за чего происходит ослабление глазодвигательных мышц.
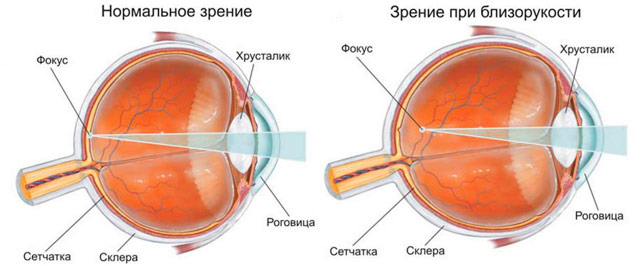
Все эти причины приводят к неправильному функционированию глаза. Световые лучи после преломления оказываются не на сетчатке, а в плоскости перед ней. Чтобы уменьшить преломляющую силу, требуются рассеивающие, вогнутые линзы. По этой причине при миопии назначают очки с отрицательными («минусовыми») диоптриями. Такие оптические изделия передвигают изображение на центр сетчатой оболочки.
Нужно ли носить очки при близорукости постоянно? Почему некоторые люди используют их только при вождении и для просмотра телевизора, а другим приходится надевать очки утром и снимать их только перед сном? Это зависит от степени патологии зрения и других факторов.
Как носят очки при близорукости? Степени патологии
Очки для постоянного ношения при миопии назначаются только при сложной форме данной патологии. Она проходит в развитии несколько стадий. Их называют степенями. Первая (слабая) характеризуется показателем зрения от −0.25 до −3D. На этой стадии носить очки нужно не всегда. За руль автомобиля необходимо садиться только в оптике, так как удаленные предметы кажутся размытыми, что может быть опасным. Но в остальное время можно обойтись и без ее помощи.
Вторая, средняя, степень — это отклонение зрения от −3.25 до −6.0D. При таких показателях потребуется носить очки постоянно. Человек может не различать черты лица своего собеседника. Кроме того, при таком состоянии зрения ориентироваться в пространстве без средств коррекции будет достаточно сложно.
Высокая степень миопии (сильная) диагностируется при отклонении в −6.25D и выше. Таким пациентам могут быть назначены две пары очков: для постоянного ношения и для чтения. При тяжелых формах близорукости больной может практически ничего не видеть на расстоянии 10 см от глаз. Обойтись без средств коррекции невозможно.

Степени — это не все факторы, которые влияют на способ корригирования близорукости. Многое зависит от возраста пациента, индивидуальных физиологических особенностей, вида патологии, который обуславливается причинами заболевания. Попробуем разобраться, нужно ли носить очки ребенку, с какого возраста оптика назначается детям и в каком режиме следует ее использовать.
Виды близорукости
Есть множество располагающих факторов, которые приводят к возникновению данной патологии. От них зависит ее форма и способ коррекции. Так, при поражении преломляющей системы, в частности, увеличении силы преломления хрусталика, развивается лентикулярная миопия. Это происходит зачастую при сахарном диабете. При неправильной форме глазных яблок, их увеличении в размере выше нормы (24 мм), диагностируется осевая близорукость. Существуют и другие разновидности этой болезни: врожденная, приобретенная, ночная, физиологическая, ложная, наследственная. Очки носить приходится не при каждой форме миопии.
Нужны ли очки при ложной близорукости?
Миопия бывает истинной и ложной. В первом случае речь идет, собственно, о патологическом состоянии зрения, когда человек плохо видит вдаль из-за проблем с преломляющей системой или формой глаз. Эту разновидность дефекта необходимо лечить, иначе она прогрессирует, а зрительные функции ухудшаются все больше. Ложной близорукостью называют спазм аккомодации глаза. Это не аномалия рефракции, а функциональное нарушение зрения. Из-за чего оно возникает и нужны ли очки при таком состоянии?

Под аккомодацией понимается способность глаза адаптироваться к внешним факторам. Это позволяет человеку хорошо видеть на различных дистанциях. Когда он смотрит на предметы, расположенные рядом, ресничная мышца напрягается. Хрусталик из-за этого искривляется, в результате чего обеспечивается полноценное зрение вблизи. Если ресничная мышца долго находится в напряженном состоянии, например, при работе человека за компьютером или во время чтения им книги, обмен веществ в ней нарушается. После перевода фокуса вдаль цилиарная мышца остается напряженной. Хрусталик не может изменить свою форму. По этой причине удаленные предметы кажутся размытыми. Это проходит, если дать глазам немного отдохнуть, сделать несколько упражнений для расслабления глазных мышц.
Очки носить при ложной близорукости не нужно. Однако и без внимания это функциональное расстройство зрения оставлять нельзя. Со временем спазмы будут происходить чаще. В итоге может развиться истинная миопия, при которой придется носить очки или контактные линзы.
Наследственная и приобретенная миопия — когда нужно носить очки?
Наследственная близорукость является самой распространенной из всех форм данной патологии. Собственно, в большинстве случаев, когда диагностируется миопия, речь идет именно о наследственном факторе. Кроме того, наследуется не только само заболевание, но и его степень. Так, слабая и средняя миопия передаются по аутосомно-доминантному признаку. Если от родителей к их ребенку передан хотя бы один ген патологии, вероятность того, что у него впоследствии разовьется первая или вторая степень этого заболевания, составляет 50% и выше. Если в семье только один взрослый человек страдает от близорукости, риск возникновения ее у детей — 50-100%. Когда близорукие и мама, и папа, миопия будет у их ребенка с долей вероятности 75-100%.
Высокая степень наследуется по аутосомно-рецессивному признаку. При этом не факт, что патология разовьется, в принципе. Ребенок может стать лишь носителем гена. Он передаст его своим детям, но сам болеть не будет. Если бессимптомными носителями гена миопии являются оба родителя, ребенок их с вероятностью в 50% будет распространителем болезни, но болеть не будет. 25% детей от подобных союзов будут страдать от близорукости высокой степени.
Понятно, что такая форма аномалии рефракции требует лечения и коррекции. Скорее всего, носить очки при близорукости наследственного типа больному придется уже в детстве. При высокой степени делать это придется постоянно. Иногда окулисты назначают средства коррекции детям в 2-3 года. Так удается избежать прогрессирования патологии. Когда необходимо носить очки при приобретенной миопии?
Как носить очки при близорукости приобретенной?
Если генетический фактор полностью исключен, то при ухудшении зрения вдаль у человека диагностируется приобретенная миопия. Развивается она по следующим причинам:

- Отсутствие гигиены зрения. Современные люди много времени проводят за компьютерами, постоянно используют телефоны, смартфоны, планшеты и другие гаджеты для работы и развлечения. Офтальмологи по всему миру бьют тревогу по этому поводу. Электронные устройства становятся виновниками ухудшения зрения у миллионов детей. Нивелировать их воздействие можно с помощью специальных упражнений для глаз, приемом витаминных комплексов, правильным питанием, спортом. Однако немногие придерживаются даже элементарных правил работы за компьютером: минимальная дистанция до монитора, перерывы в работе, гимнастика для глаз трижды в день и пр. Глаза ребенка растут примерно до 18 лет. В период их формирования большая зрительная нагрузка без мер профилактики может привести к серьезному ухудшению зрения.
- Авитаминоз. Риск развития миопии увеличивается при нехватке витамина B2. Сумеречное зрение ухудшается, глаза быстрее утомляются, развивается астенопия. В детском возрасте, когда ребенку приходится постоянно напрягать глаза, нагружать их чтением, недостатка в витаминах быть не должно.
- Первичная слабость аккомодационного аппарата. При этом состоянии хрусталик или роговица обладают недостаточной преломляющей силой. Из-за этого световые лучи после преломления формируют картинку за сетчаткой, как при гиперметропии. Организм пытается компенсировать этот дефект и заставляет глаза увеличиваться в диаметре. Первичная слабость аккомодации таким способом устраняется, однако вместо нее появляется близорукость.
- Травмы глаз, при которых происходит повреждение системы преломления и изменение формы оптических сред.
Приобретенная близорукость развивается по такому же алгоритму, что и наследственная, то есть она может быть первой, второй или третьей степени. Как уже было отмечено, носить постоянно очки приходится при средней и сильной миопии.
Ночная близорукость — что это и нужно ли носить очки?

Данная форма миопии — не патология. Она встречается у людей, которые не имеют проблем со зрением. При этом наблюдается она у многих, просто не все ее замечают. Когда человек заходит в темное помещение, зрачки его расширяются. Преломляющая сила хрусталика увеличивается, в результате чего попадающие в глаз световые лучи оказываются перед сетчаткой, а не на ней, как это и бывает при близорукости. Носить очки, конечно, не нужно. Ночная близорукость — это лишь защитная реакция организма на изменение уровня освещения.
Физиологическая и врожденная близорукость — в чем разница?
Физиологическая форма миопии проявляется у некоторых детей в возрасте от 5 до 10 лет. В это время глаза растут особенно быстро. Иногда рост глазных яблок бывает настолько ускоренным, что опережает аналогичные показатели у его сверстников. Переднезадняя ось глаза становится слишком длинной. Носить очки приходится в том случае, если близорукость прогрессирует. Обычно к 18 годам, когда глазные яблоки перестают расти, степень ее снижается.
Врожденная близорукость наблюдается у детей, которые появились на свет раньше положенного срока или с аномальным строением глазных яблок. Примерно к 9 месяцам они приобретают нормальную форму. Если этого не происходит, диагностируется патологическая миопия.

Прогрессирующая близорукость — нужно ли носить очки постоянно?
При прогрессирующей миопии зрение ухудшается стремительно — не менее чем на 1 диоптрию за 1 год. Носить очки при такой форме близорукости придется практически все время бодрствования. В противном случае зрительные функции будут продолжать снижаться. Коррекция не лечит патологию, но помогает остановить ее развитие.
Как очки подбираются при близорукости?
Подбор осуществляется врачом. Важно установить степень миопии, ее причины и форму. От них зависит способ ношения оптики. Детям линзы при данном дефекте рефракции подбираются с оптической силой меньшей на 1 диоптрию реального отклонения зрения. Так будет происходить стимуляция аккомодационного аппарата. При высокой степени очки должны полностью компенсировать патологию. Взрослым подбираются линзы, которые по оптическим параметрам соответствуют остроте зрения. Многие дети стесняются носить очки, поэтому средства контактной коррекции станут для них прекрасной альтернативой. К тому же в них удобнее заниматься спортом, что приходится делать почти всем детям.

Источник
Офтальмологи предлагают избавляться от близорукости у детей с помощью аппаратного лечения. Этот нехирургический способ коррекции миопии представляет собой совокупность упражнений и тренировок на специальных компьютерных, лазерных, магнитных, электронных и других устройствах. О преимуществах данного комплекса — в этой статье.
Что такое близорукость? Особенность заболевания

Миопия характеризуется нарушением фокусировки на дальние расстояния, при этом вблизи человек видит хорошо. Данное заболевание достаточно распространенное, особенно среди детей и подростков, так как именно в этом возрасте на зрительные органы приходится большая нагрузка. Важно вовремя диагностировать заболевание и начать оперативное лечение. Оно может включать в себя ряд способов: коррекцию с помощью очков или линз, лазера или хирургического вмешательства. Если речь идет о первой (до 3 диоптрий) или средней (от 3 до 6 диоптрий) степени заболевания, то прибегают к безоперационным методам, но если близорукость сильная (от 6 диоптрий) или прогрессирующая, то офтальмолог в праве назначить хирургическое вмешательство. Часто на помощь приходит восстановление при близорукости зрения с помощью аппарата.
Виды миопии
Как уже говорилось выше, близорукость может быть слабой, средней и высокой. Также окулисты выделяют ложную или истинную миопию. Последней называют ряд патологических состояний, при которых происходит органическое поражение глазного яблока, роговицы или хрусталика.Она может быть врожденной или приобретенной. Без своевременного устранения причины истинная близорукость может прогрессировать. Ложной близорукостью называют спазм аккомодации глаза, который появляется от перенапряжения зрительных органов. Спазм можно устранить, если выявить его причину (длительная работа за компьютером, неправильно обустроенное место для занятий, плохо освещенное помещение, сколиоз и др.) и на регулярной основе проводить профилактические мероприятия. Близорукость бывает наследственной и приобретенной. На наличие последнего вида влияют все вышеперечисленные факторы внешней среды. К ним также плюсуются авитаминоз, первичная слабость аккомодации, травмы.
Симптомы близорукости у детей
Ниже мы расскажем об очевидных, но по каким-то причинам не всегда заметным родителям симптомах, которые игнорировать не стоит ни в коем случае. Лучше сразу записываться на прием к офтальмологу. Возможно, Вы будете иметь дело лишь с ложной близорукостью, лечение которой не стоит откладывать в долгий ящик. Данные признаки также характерны при близорукости у взрослых.

Итак, какие симптомы скажут, что у Вашего ребенка близорукость. Во-первых, ребенок не может сфокусировать взгляд на предмете, расположенном на дальнем расстоянии. Потом он начинает прищуриваться, учащенно моргать, подносить предметы ближе к глазам. В большинстве случаев миопия обнаруживается у детей в возрасте от пяти до двенадцати лет. Именно в этот период происходит наибольшая нагрузка на глаза. Ко всем вышеизложенным симптомам добавляются головные боли, туманность зрения и постоянное переутомление.
Причины возникновения близорукости у детей
К сожалению, одним из частых факторов считается именно наследственность. Ребенок уже появляется на свет с этим нарушением зрения. Интересно, что по наследству передается не само заболевание, а предрасположенность к нему. Эту предрасположенность усугубляют факторы извне: несбалансированное питание, отсутствие физических нагрузок и гигиены зрения, плохое освещение при работе за компьютером или чтении и пр.
Проблемы со зрением также могут возникать по причине нехватки витаминов или ускоренного роста ребенка. Прогрессирование близорукости может стать результатом других заболеваний (сколиоза, сахарного диабета), травм (например, позвоночника) или инфекций.
Аппаратное лечение — что это такое?
Помимо очков, контактных линз, популярностью пользуется и такой метод коррекции близорукости, как аппаратное лечение. Восстановление зрения таким способом включает в себя комплекс процедур, которые проводятся целыми курсами. Сколько их будет, какие они будут по продолжительности и по наполнению? На этот вопрос может ответить только окулист после осмотра ребенка, учитывая также его индивидуальные особенности и характер заболевания (степени миопии, ее формы и прогресса). Что дает аппаратное лечение? Данный вид терапии не только повышает остроту зрения, но и способствует активации работы мышц глаз и хрусталика, а также улучшает функцию зрительных нервов, повышает фокусировку зрительных органов на отдельные предметы, расположенные на дальних расстояниях, нормализуется бинокулярное зрение. Помимо всего указанного, аппаратное лечение стимулирует работу сетчатки, повышает общий тонус мышц глаза. Обычно курс лечения продолжается от десяти до двадцати дней. Примерно после пяти занятий ребенок проходит дополнительный осмотр, чтобы врач провел оценку результатов.
Окулист смотрит, изменилась ли острота зрения, и при необходимости корректирует курс аппаратного лечения близорукости у детей. После семидневной терапии специалист проводит полноценную диагностику. Повторный курс лечения у детей назначается только в том случае, если близорукость прогрессирующая. Если же все стабильно, то аппаратное лечение проводится через год.
Почему следует прибегать к аппаратному лечению?
Выявлено, что при своевременном аппаратном вмешательстве шанс вернуть нормальное зрение ребенку резко увеличивается. При этом Вашему малышу не придется носить очки или контактные линзы. К тому же при таком методе терапии структуры глаза не подвергаются изменениям, так как действие лечения базируется на приведении к нормальному функционированию и повышению остроты зрения. Из чего чаще всего состоит аппаратная терапия? Во-первых, это оптические тренировки аккомодации глаза, посредством которых улучшается фокусировка еще не окрепшего детского зрительного аппарата. Окулист также прибегает к электро- и цвето- лазеростимуляции сетчатки глаза, рефлексотерапии и вакуумному и вибрационному массажу. Помимо всего прочего, ребенка направляют на физиотерапию, например, на массаж шейного отдела позвоночника. Насколько эффективным будет лечение? Ответить на этот вопрос не может даже окулист, потому что точно спрогнозировать реакцию глаз на процедуры достаточно сложно.

Эффективность лечения близорукости будет зависеть от многих факторов: степени миопии, соблюдения и выполнения назначений, общего состояния здоровья, образа жизни. В большинстве случаев после аппаратного лечения близорукости у детей наблюдается значительное улучшение в работе зрительных органов.
В каком возрасте можно проводить аппаратное лечение у детей?
К данному методу лучше всего прибегать, как только были обнаружены первые признаки близорукости. Это повысит эффективность лечения на аппарате. Стоит также учесть, чем меньше ребенок, тем больше вероятность скорейшего выздоровления.
Профилактика после аппаратного лечения
Как и любой другой способ лечения, аппаратная терапия требует регулярных профилактических мер. Они не только помогут не усугублять ситуацию, но и положительно скажутся на детях, которые никогда не имели понятия о том, что такое близорукость.
Итак, не разрешайте детям младше шести лет смотреть телевизор больше получаса в день, откажитесь от игр на компьютере и других гаджетах. Читать, писать, рисовать нужно с прямой спиной на расстоянии не меньше 30 сантиметров, выполнять все вышеперечисленные действия лежа запрещено. Следите за тем, чтобы освещение в комнате было достаточным, не игнорируйте прием витаминных комплексов, прописанных офтальмологом. На регулярной основе проводите с ребенком гимнастические упражнения, соблюдайте режим сна, следите за тем, что ест Ваш ребенок. Приветствуются активный образ жизни и прогулки на свежем воздухе.
Детский возраст — лучшее время для начала лечения близорукости с помощью аппаратной терапии. Если меры приняты своевременно и проявления заболевания еще незначительны, то возможно полноценное восстановление зрения. Если же офтальмолог обнаружил снижение остроты зрения и считает, что консервативное лечение не принесет нужного эффекта, то целесообразно будет согласиться на аппаратный курс.
Не затягивайте с терапией, чаще посещайте кабинет офтальмолога в любом возрасте и не игнорируйте предписания специалистов.
Источник