Нерва сетчатку глаза сосуды глазного
Атрофия любого органа характеризуется уменьшением его размеров и утратой функций из-за отсутствия питания. Атрофические процессы являются необратимыми и говорят о тяжелой форме какой-либо болезни. Атрофия зрительного нерва — сложное патологическое состояние, которое почти не поддается лечению и часто заканчивается потерей зрения.
Функции зрительного нерва
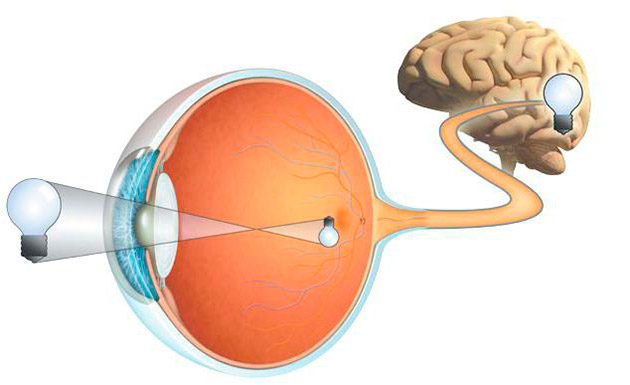
Зрительный нерв представляет собой белое вещество большого мозга, словно вынесенное на периферию и связанное с мозгом. Это вещество проводит зрительные образы из сетчатой оболочки, на которую падают световые лучи, в кору головного мозга, где формируется окончательное изображение, которое и видит человек. Иными словами, зрительный нерв выполняет роль поставщика сообщений в мозг и является самой важной составляющей всего процесса преобразования получаемой глазами световой информации.
Атрофия зрительного нерва: общее описание
При атрофии зрительного нерва его волокна полностью или частично разрушаются. Они впоследствии замещаются соединительной тканью. Отмирание волокон приводит к тому, что световые сигналы, получаемые сетчаткой, преобразуются в электрические сигналы, которые передаются в головной мозг. Для мозга и глаз этот процесс является патологическим и очень опасным. На его фоне развиваются различные нарушения, включая снижение остроты зрения и сужение его полей. Атрофия зрительного нерва встречается на практике достаточно редко, хотя и спровоцировать ее начало могут даже самые незначительные травмы глаза. Однако примерно 26% случаев заболеваний заканчивается тем, что больной полностью теряет зрение на одном глазу.
Причины атрофии зрительного нерва
Атрофия зрительного нерва — это один из симптомов различных глазных болезней либо стадия развития какого-либо недуга. Причин, которые могут привести к данной патологии, очень много. В числе офтальмологических болезней, которые способны спровоцировать атрофические изменения зрительного нерва, следующие недуги:
- глаукома;
- пигментная дистрофия сетчатки;
- близорукость;
- увеиты;
- ретинит;
- неврит зрительного нерва,
- повреждения центральной артерии сетчатой оболочки.
Также атрофия может быть связана с опухолями и болезнями глазницы: глиома зрительного нерва, невринома, рак орбиты, менингиома, остеосаркома и другие.
Всевозможные заболевания головного мозга и центральной нервной системы в некоторых случаях приводят к атрофическим процессам в глазах, затрагивая, прежде всего, зрительные нервы. К таким болезням относятся:
- рассеянный склероз;
- опухоли гипофиза;
- менингит;
- абсцесс головного мозга;
- энцефалит;
- черепно-мозговые травмы;
- повреждения скелета лица с ранением в зрительный нерв.
Довольно часто атрофия зрительного нерва возникает из-за гипертонической болезни, атеросклероза, сахарного диабета.
Зрительный нерв может начать атрофироваться при голодании, сильном отравлении алкоголем, никотином и лекарственными препаратами. Одномоментная большая потеря крови также может запустить атрофические изменения зрительного нерва. Еще его дегенерация развивается на фоне системной красной волчанки и таких редких патологий, как болезни Бехчета, Хортона, Такаясу. Иногда атрофию вызывают осложнения бактериальных инфекций, например, сифилиса и туберкулеза, паразитарных и вирусных патологий: грипп, ОРВИ, корь. Все эти причины относятся к атрофии приобретенной. Она может быть и врожденной и возникает при микро-, макро- и акроцефалии и на фоне различных наследственных синдромов. Факторов, приводящих к атрофии зрительного нерва, очень много. При этом этиология (то есть причины) 20% случаев остается неизвестной.
Виды и формы атрофии зрительного нерва
Данное патологическое состояние бывает врожденным и приобретенным. Приобретенная атрофия разделяется на нисходящую и восходящую. В первом случае поражаются волокна непосредственно зрительного нерва. Во втором — под удар попадают клетки сетчатой оболочки.
В соответствии с другой классификацией, приобретенная атрофия может быть:
- Первичной. Еще ее называют простой формой атрофии, при которой диск зрительного нерва бледнеет, но имеет четкие границы. Сосуды в сетчатке при этом виде патологии сужаются.
- Вторичной, которая развивается из-за воспаления зрительного нерва или его застоя. Границы диска становятся нечеткими.
- Глаукоматозной, сопровождающейся повышенным внутриглазным давлением.
По масштабу поражения волокон зрительного нерва атрофию разделяют на частичную и полную. Частичная (начальная) форма проявляется в сильном ухудшении зрения, которое не получается скорректировать контактными линзами и очками. На этом этапе можно сохранить оставшиеся зрительные функции, однако цветовосприятие будет сильно нарушено. Полная атрофия — это поражение всего зрительного нерва, при котором человек уже ничего не видит больным глазом. Атрофия зрительного нерва проявляется в стационарной форме (не развивается, а остается на одном уровне) и прогрессирующей. При стационарной атрофии зрительные функции остаются в стабильном состоянии. Прогрессирующая форма сопровождается быстрым снижением остроты зрения. Еще одна классификация разделяет атрофию на одностороннюю и двустороннюю, то есть с повреждением одного или обоих органов зрения.
Симптоматика атрофии зрительного нерва
Первый и основной симптом, который проявляется при любой форме атрофии зрительного нерва, это ухудшение зрения. При этом коррекции оно не поддается. Это и является признаком, по которому атрофический процесс можно отличить от аметропии — изменения способности человеческого глаза правильно преломлять световые лучи. Зрение может ухудшаться постепенно и стремительно. Это зависит от формы, в которой протекают атрофические изменения. В некоторых случаях зрительные функции снижаются в течение 3-4 месяцев, иногда человек полностью слепнет на один или оба глаза за несколько дней. Помимо общего снижения остроты зрения, сужаются его поля.
Больной практически полностью теряет боковое зрение, что приводит к развитию так называемого «туннельного» типа восприятия окружающей действительности, когда человеку все видится словно через трубу. Другими словами, видно только то, что находится непосредственно перед человеком, а не сбоку от него.
Еще один частый признак атрофии зрительного нерва — появление скотом — темных или слепых участков, возникающих в поле зрения. По местоположению скотом можно определить, волокна какой области нерва или сетчатки повреждены больше всего. Если пятна возникают прямо перед глазами, то поражены нервные волокна, расположенные ближе к центральному отделу сетчатой оболочки или непосредственно в ней. Расстройство цветовосприятия становится еще одной проблемой, с которой сталкивается человек при атрофии. Чаще всего нарушается восприятие зеленых и красных оттенков, редко — сине-желтого спектра.
Все эти симптомы являются признаками первичной формы, то есть ее начальной стадии. Их может заметить сам пациент. Симптоматика вторичной атрофии видна только при обследовании.
Симптомы вторичной атрофии зрительного нерва
Как только человек обращается к врачу с такими симптомами, как снижение остроты зрения и сужение его полей, врач проводит обследование. Одним из основных методов является офтальмоскопия — осмотр глазного дна с помощью специальных инструментов и приборов. В ходе офтальмоскопии выявляются следующие признаки атрофии зрительного нерва:
- сужение сосудов;
- расширение вен;
- побледнение диска;
- снижение реакции зрачка на свет.
Диагностика
Как уже было описано выше, первый метод, применяемый для выявления патологии, это офтальмоскопия. Однако симптомы, которые можно обнаружить при помощи данного исследования, не позволяют точно поставить диагноз. Ухудшение зрения, отсутствие реакции зрачка на свет, сужение сосудов глаза — это признаки многих глазных недугов, например, периферической формы катаракты. В связи с этим для диагностирования атрофии применяется много различных методов:
- визометрия — проверка остроты зрения;
- периметрия — исследование, позволяющее измерить поле зрения;
- исследование цветоощущения;
- компьютерная томография;
- осмотр глазного дна через зрачок после закапывания мидриатиков;
- рентгенография черепа;
- флуоресцентная ангиография — исследование глазного дна, сосудов сетчатки;
- МРТ головного мозга и орбиты.
Также проводятся лабораторные исследования. Пациент сдает кровь и мочу на анализ. Назначаются тесты на сифилис, боррелиоз и на определение иных болезней неофтальмологического характера.
Как лечится атрофия зрительного нерва?
Восстановить волокна, которые уже подверглись разрушению, невозможно. Лечение помогает остановить атрофию и спасти те волокна, которые еще функционируют. Есть три способа борьбы с данной патологией:
- консервативный;
- терапевтический;
- хирургический.
При консервативном лечении больному назначаются сосудосуживающие препараты и лекарства, действия которых направлено на нормализацию кровоснабжения зрительного нерва. Также врач прописывает антикоагулянты, которые угнетают активность свертываемости крови.
Помогают остановить отмирание волокон препараты, стимулирующие обмен веществ, и лекарства, снимающие воспаления, в том числе гормональные.
Физиотерапевтическое воздействие предполагает назначение:
- Электростимуляции — процедуры, при которой за глазное яблоко подводят специальный электрод и передают зрительному нерву электрические импульсы.
- Магнитостимуляции, при которой создается магнитное поле, воздействующее на нервные волокна. Благодаря этой процедуре ткани зрительного нерва насыщаются кислородом, так как улучшается кровоснабжение.
- Лазеростимуляции: на зрительный нерв через зрачок или роговицу воздействуют специальным излучателем.

- Ультразвуковой терапии, позволяющей активизировать обменные процессы в глазу. Данный метод лечения эффективен не всегда. Он не помогает, если атрофия вызвана энцефалитом или туберкулезным менингитом.
- Электрофореза. Это процедура, характеризующаяся воздействием током малой силы на ткани глазного яблока. Такой способ лечения приводит к расширению сосудов и улучшает обмен веществ.
- Кислородотерапии. Атрофия — это отсутствие питания клеток и тканей, поэтому одним из главных направлений терапии является насыщение волокон зрительного нерва кислородом.
Хирургический способ лечения ориентирован на удаление образований, которые давят на зрительный нерв. В ходе операции хирург может имплантировать больному биогенные материалы, которые будут способствовать улучшению кровообращения в глазу и в атрофированном нерве, в частности. Перенесенная патология в большинстве случаев приводит к тому, что человеку присваивают инвалидность. Слепые пациенты или слабовидящие отправляются на реабилитацию.
Профилактика
Для предотвращения атрофии зрительного нерва нужно своевременно начинать лечить офтальмологические заболевания.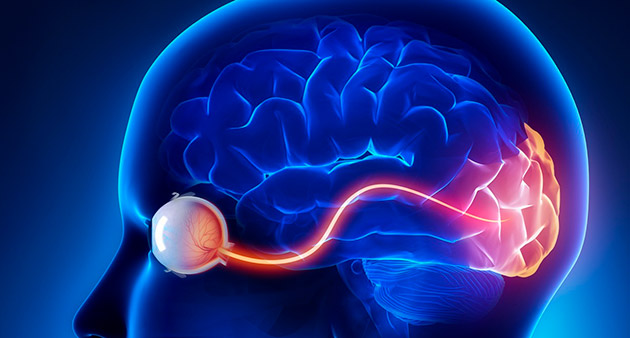
При первых признаках снижения остроты зрения необходимо сразу записаться на прием к офтальмологу. При начавшейся атрофии нельзя терять ни минуты. Если на начальной стадии еще можно сохранить большую часть зрительных функций, то в результате дальнейших атрофических изменений человек может стать инвалидом.
Источник

Фото носит иллюстративный характер. Из архива «МВ».
Материал адресован врачам-офтальмологам.
Татьяна Воронович, заведующая;
Ольга Кардаш, Наталья Сиденко,
врачи-офтальмологи, кандидаты мед. наук;
Жанна Автушко, Тамара Бороденя,
Наталья Галай, Наталья Коробовская,
Алла Сивашко, Ольга Чернушевич,
Лариса Ярута, врачи-офтальмологи;
отделение микрохирургии глаза № 1 10-й ГКБ Минска.
Острые нарушения кровообращения (ОНК) в сосудах сетчатки — одна из самых тяжелых форм глазной патологии, приводящей к стойкой потере зрения. Причина — системные заболевания (гипертензия, атеросклероз, сахарный диабет). ОНК требуют безотлагательного лечения.
Расстройства кровообращения в сосудах сетчатки и зрительного нерва имеют нозологические формы: окклюзия (эмболия) центральной артерии сетчатки и ее ветвей, тромбоз центральной вены сетчатки и ее ветвей, нарушение кровообращения в сосудах сетчатки по смешанному типу; в зрительном нерве — по артериальному, венозному и смешанному типам.
Наиболее частой и значимой по последствиям является ишемия. Риск развития ишемических состояний глаза обусловлен анатомическими особенностями его микроциркуляторного русла и зависит от степени развития коллатерального кровообращения.
Среди этиологических факторов возникновения острых ишемических состояний глаза (ишемическая оптиконейропатия, нарушения кровообращения в сосудах сетчатки) первенствуют артериальная гипертензия и атеросклероз. Эти и другие сосудистые заболевания, а также возрастное ослабление работы сердца усугубляют течение глаукомы, в т. ч. вторичной посттромботической, даже при нормализации внутриглазного давления (ВГД).
Причины
Непроходимость центральной артерии сетчатки (ЦАС) имеет место при спазме, тромбозе и эмболии. Спазм наблюдается при заболевании вегетативной нервной системы, у лиц с гипотонией, нарушениями функций эндокринной системы, у женщин в период менопаузы, при воздействии токсических веществ (табак, алкоголь), инфекции (грипп, малярия). Тромбы и эмболы заносятся в ЦАС из других органов и тканей. Чаще всего образуются при пороках сердца, эндокардитах, мерцательной аритмии, атеросклерозе сердечно-сосудистой системы, ревматической патологии, височном артериите, хронической инфекции. Иногда такое состояние возникает при антифосфолипидном синдроме, гипертензии.
Тромбоз развивается на фоне гипертензии, у пожилых с выраженным атеросклерозом сосудов, при заболевании почек, эндартериите, ревматизме, септицемии. Предрасполагающий фактор тромбоза — предшествующий спазм. Эмболия ЦАС встречается редко при эндокардите, тромбофлебите, травме (жировая эмболия).
Острая непроходимость ЦАС
Обычно регистрируется у молодых. Пациент жалуется на внезапную потерю зрения на одном глазу. При непроходимости основного ствола ЦАС человек внезапно перестает видеть (чаще это случается утром). Иногда отмечаются мелькания, искры, кратковременная потеря зрения с последующим восстановлением.
При осмотре глазного дна обнаруживаются резко суженные артерии, сетчатка молочно-белого цвета, на фоне которой выделяется темно-красная центральная ямка, напоминающая вишневую косточку (симптом «вишневой косточки»). Возникает из-за просвечивания сосудистой оболочки через тонкий слой сетчатки.
Диск зрительного нерва бледный с сероватым оттенком. Сетчатка, которую питала пораженная артерия, отекает; ее клетки в условиях кислородного голодания и отсутствия питания погибают.
Иногда у молодых людей происходит спазм артерии сетчатки. В этом случае через некоторое время зрение может полностью восстановиться. Но если спазм длительный, изменения необратимы.
Острая непроходимость ЦАС — тяжелое заболевание, приводящее к потере зрения. Наиболее грозное осложнение окклюзии — атрофия зрительного нерва.
При закупорке одной из ветвей ЦАС изменения на глазном дне ограничиваются зоной кровоснабжения пораженного сосуда.
Острота зрения зависит от локализации патологического процесса и колеблется от 0,02 до 0,1. Отмечаются секторальные абсолютные локальные выпадения, не доходящие до точки фиксации взора на 2–10° или сливающиеся с абсолютными центральными дефектами при поражении ЦАС. В итоге развивается атрофия диска зрительного нерва: полная — в случае непроходимости ЦАС, частичная — при закупорке одной из ветвей ЦАС (определяется потерей цвета части диска зрительного нерва).
Сужение, секторальное выпадение поля зрения, амавроз. При поражении ветвей секторальные абсолютные скотомы не доходят до точки фиксации взора на 2–10° или сливаются с абсолютными центральными скотомами, когда поражена макулярная зона сетчатки.
Контрастирование дистальной части дефектной артерии отсутствует, либо проходимость сосуда сохранена, но он резко сужен, сегментарный кровоток неравномерен.
Тромбоз вен сетчатки
Пристальное внимание врачей к тромбозу ретинальных вен объясняется тем, что на его долю приходится 60% всей острой сосудистой патологии органа зрения, по тяжести поражения сетчатки он занимает второе место (после диабетической ретинопатии). Тромбозы вен дают не только снижение остроты зрения, но и такие осложнения, как неоваскулярная глаукома, рецидивирующие геморрагии, приводящие к инвалидности и потере профессии.
В 1857 году Tеодор Лебер впервые описал это заболевание. С тех пор было предложено множество классификаций тромбозов вен сетчатки, среди которых выделяют схемы, разработанные группой Л. А. Кацнельсона в 1990 году (см. таблицу).
Большинство авторов считают прогностически более благоприятным неишемический тип тромбоза центральной вены сетчатки (ЦВС), при нем ишемические зоны занимают менее 50% площади поражения.
Тромбоз ретинальных вен часто возникает при гипертензии, атеросклерозе сосудов, заболеваниях крови с нарушением свертываемости, лейкозе, серповидно-клеточной анемии, сахарном диабете.
Классическое течение тромбоза
Офтальмоскопия: картина глазного дна зависит от стадии патологии.
— венозный застой: вены расширены, излишне извиты, широкий аспидно-серый неравномерный световой рефлекс с их поверхности. Артерии сужены.
Состояние претромбоза ЦВС определяется по наличию ранних сосудистых изменений, вызванных различными этиологическими факторами. Доминируют атеросклеротические изменения при артериальной гипертензии.
Претромбоз редко диагностируется и обычно не вызывает жалоб. В картине глазного дна должны настораживать извитость и расширение вен сетчатки, мелкие петехиальные геморрагии и отек макулярной области. Иногда пациенты говорят о непостоянном снижении остроты зрения, затуманивании, периодическом появлении (утром, а также после значительной физической или психоэмоциональной нагрузки) темного пятна перед глазами. Редко отмечают постоянный небольшой «туман», мешающий чтению (в большинстве случаев эта жалоба ассоциируется с начальным помутнением хрусталика).
Острота зрения обычно высокая (0,6–1,0), поле не изменено, иногда выявляется небольшая относительная парацентральная или центральная скотома.
— вены широкие, темные, напряженные, по их ходу определяется прозрачный транссудативный отек ткани. На периферии глазного дна, вдоль конечных венозных разветвлений появляются первые точечные или пятнистые кровоизлияния. В центральных отделах глазного дна их нет. Эта стадия диагностируется очень редко.
— увеличивается транссудативный отек тканей зрительного нерва и сетчатки, наиболее выраженный в макулярной зоне. Такая сетчатка постепенно теряет прозрачность. Возрастает количество кровоизлияний не только на периферии, но и в центре — в виде мазков, штрихов, пятен. Расширенные вены теряются в отечной сетчатке. Артерии сужены.
— массивные кровоизлияния (геморрагическая апоплексия), занимающие все глазное дно, особенно центр, с лучистой направленностью от диска зрительного нерва к периферии (симптом «раздавленного помидора»). Кроме единичных расширенных темных вен, другие структуры глазного дна рассмотреть невозможно.
Тромбоз ЦВС начинается внезапно с острого безболезненного снижения зрения и появления туманной пелены. Люди связывают эти симптомы с физической нагрузкой, стрессом или перегреванием накануне.
Острота зрения может варьировать от счета пальцев до 0,2–0,6. При биомикроскопии в стекловидном теле иногда видны геморрагии или пигментированная взвесь, что связано с преретинальными и интравитреальными кровоизлияниями пораженых крупных венозных сосудов. При офтальмоскопии границы диска зрительного нерва стушеваны или не определяются. На глазном дне — отек сетчатки и диска зрительного нерва, могут отмечаться ватообразные очаги и кистозный макулярный отек, вены напряжены, петлеобразно извиты, расширены, темно-красного цвета, вокруг сосудов множественные кровоизлияния. Наиболее характерны пламенеобразные кровоизлияния, иногда регистрируются массивные преретинальные.
Обычно тромботический процесс развивается постепенно, из одной стадии переходит в другую. Не исключен регресс на любой стадии.
Тромбоз ветвей ЦВС встречается в 63% случаев, причем темпоральные ветви, чаще верхневисочные, поражаются в 51%. При тромбозе ветвей ЦВС описанные изменения острого периода обнаруживаются в зоне сетчатки, соответствующей бассейну кровообращения этой сосудистой аркады. Дистальная часть вены после артериовенозного перекреста, где произошло ее сдавление и возник тромбоз, резко перерастянута. Начиная с этого участка и до крайней периферии глазного дна по ходу сосуда видны кровоизлияния в сетчатку. Проксимальный отдел сосуда до перекреста, наоборот, значительно сужен. По степени сужения можно судить о выраженности окклюзии вены и предположить динамику восстановления венозного оттока.
Особенность течения тромбоза ЦВС и ее ветвей — длительность острого периода. Обратное развитие симптомов медленное, функции глаза нестабильные. В такой период (от 6 месяцев до года) больные нуждаются в постоянном лечении. Если оно не закончено или внезапно прервано, могут возникнуть ретромбоз и другие осложнения, исход которых значительно тяжелее последствий первичного тромбоза.
Следует помнить, что на любом этапе тромботический процесс способен осложниться артериальной недостаточностью. В этом случае зрение еще ухудшится. На глазном дне появляется бледно-серый диффузный ишемический отек сетчатки с распространением на центральную зону, калибр вен уменьшается.
(в отличие от артериальной непроходимости) обусловлена в основном тромботическим процессом.
Выраженность нарушения и сохранность зрения определяются степенью венозной декомпенсации и давностью происходящего. Острый период заболевания непродолжителен. Через 2–3 недели начинается обратное развитие процесса, а через 4–6 недель отек сетчатки исчезает, но отмечаются вторичные дегенеративные и атрофические изменения тканей глазного дна.
Тромбоз обычно бывает на одном глазу, но изредка такое состояние возникает и на двух. При тромбозе ветви ЦВС изменения ограничиваются зоной пораженного сосуда. Расстройство зрения наступает в меньшей степени. После тромбоза ЦВС значительно восстановить его обычно не удается. Иногда возникают осложнения в виде глаукомы, атрофии зрительного нерва.
. Сужение, локальное выпадение поля зрения могут не доходить до точки фиксации взора (при поражении ветвей скотомы), что объясняет сохранность центрального зрения в несколько десятых.
. Динамика изменений при ангиографическом исследовании указывает на стадийность процесса.
Для начала тромбоза характерно замедление кровотока, при этом все временные фазы циркуляции флюоресцеина по сосудам сетчатки удлиняются. Далее фиксируются неравномерное контрастирование вен, зернистость кровотока, нарушение перфузии макулы (ишемия) разной степени выраженности.
При развитии посттромботической ретинопатии в поздней венозной фазе можно видеть коллатерали, шунты, а также расширенные ретинальные капилляры и микроаневризмы на фоне гипофлюоресценции макулярной области, кистовидные образования.
Системные заболевания
у людей с тромбозом вен сетчатки встречаются в 62,2% случаев.
У 47,8% пациентов имеется артериальная гипертензия,
у 31,0% — сахарный диабет,
у 36,0% — артериосклероз.
Обнаруживаются миокардит (7,0%), тромбофлебит вен конечностей (3,5%),
ревматизм (1,5%). У 5,6% выявлен ретинальный васкулит.
В группу риска развития окклюзионных ретинальных заболеваний входят имеющие артериальную гипертензию, сахарный диабет, а также врожденные петли и извитость сосудов сетчатки.
Таблица. Классификационная схема тромбозов ретинальных вен
Случаи из практики
Пациент Л., 71 год. Семь лет назад прошел курс лечения по поводу полного тромбоза ЦВС, открытоугольной глаукомы IIб. Состояние после лазеркоагуляции, гипертонической ангиоретинопатии.
Страдает артериальной гипертензией III, риск IV, ИБС, имеет постинфарктный кардиосклероз, стенокардию напряжения. Сахарный диабет 2-го типа, состояние клинико-метаболической субкомпенсации.
Семь лет наблюдался по поводу глаукомы и посттромботической ретинопатии. При гониоскопии выявлено, что угол передней камеры стремится к узкому, неоваскуляризация корнеосклеральной трабекулы. Проведена антиглаукоматозная операция правого глаза, которая на некоторое время облегчила состояние. В последующем выполнена дополнительная лазеркоагуляция сетчатки, а также транссклеральная лазерная циклопексия.
Пациент Х., 49 лет. Семь лет назад перенес ОНК в диске зрительного нерва по артериальному типу ОD. Неоднократно случались ЧМТ.
При осмотре глазного дна с фундус-линзой диск бледный, контурированный.
При реэнцефалографии: правая сторона — тонус мозговых сосудов в пределах нормы, сниженное кровенаполнение артериальных сосудов мозга. Оптическая когерентная томография выявила истончение толщины слоя нервных волокон ОD, выраженную экскавацию диска зрительного нерва. При исследовании критической частоты слияния мельканий: в правом глазу — не определяется, в левом — 27 в минуту (снижена незначительно). Внутриглазное давление ОD —13,5, ОS — 15,5 мм рт. ст. Острота зрения ОD — счет пальцев у лица, ОS — 1,0.
Рекомендовано допплерографическое исследование брахиоцефальных и сонных артерий для уточнения состояния кровообращения.
(Окончание следует)
Источник


