Неоваскулярная глаукома по мкб
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Неоваскулярная глаукома.
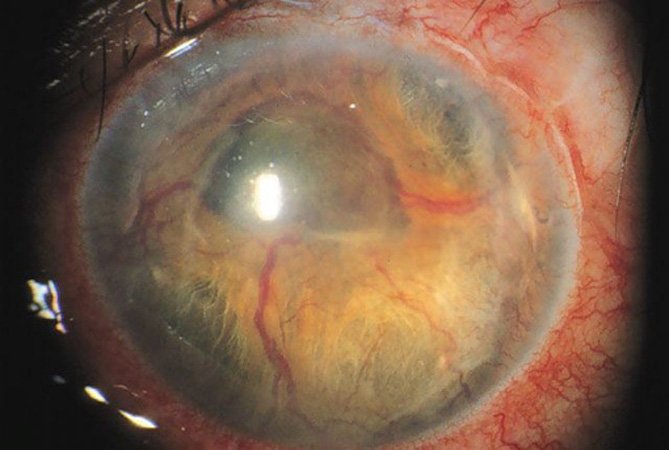
Неоваскулярная глаукома пр осмотре глазного дна
Описание
Неоваскулярная глаукома — относительно часто встречающаяся патология, связанная с неоваскуляризацией радужной оболочки(рубеозом радужки). Обычно патогенетическим фактором считается выраженная хроническая ишемия сетчатки. Возникающие гипоксические зоны сетчатки продуцируют вазопролиферативные факторы в процессе реваскуляризации этих областей. Кроме прогрессирующей неоваскуляризации сетчатки (пролиферативной ретинопатии), факторы гипоксии также распространяются и на передний сегмент глаза, вызывая рубеоз радужки и формирование фиброваскулярной мембраны в угле передней камеры. Последний фактор затрудняет отток водянистой влаги при наличии открытого угла и позднее приводит к вторичной закрытоугольной глаукоме, резистентной к разным видам лечения. Профилактикой неоваскулярной глаукомы может стать своевременная лазерная фотокоагуляция ишемических зон сетчатки.
Симптомы
В зависимости от степени выраженности неоваскуляризации неоваскулярную глаукому делят на 3 стадии:
• Рубеоз радужки.
• Вторичная открытоугольная глаукома.
• Вторичная синехиальная закрытоугольная глаукома.
Рубеоз радужки.
• По зрачковому краю выявляют мелкие капилляры, обычно в виде пучков или красных узелков , которые не всегда замечают при недостаточно внимательном осмотре (без применения большого увеличения).
• Новые сосуды располагаются радиально по поверхности радужки в направлении угла, иногда соединяя расширенные кровеносные сосуды в коллатерали. В этой стадии внутриглазное давление еще не изменено, и новообразованные сосуды могут регрессировать спонтанно или в результате лечения.
Неоваскуляризация угла передней камеры без вовлечения в процесс области зрачка может развиваться при окклюзии центральной вены сетчатки, поэтому в таких глазах с высоким риском осложнений гониоскопия должна быть выполнена с особой осторожностью.
Вторичная открытоугольная глаукома.
Новообразованные сосуды на радужке имеют обычно поперечное направление, устремляясь к ее корню. Иногда неоваскулярная ткань распространяется на поверхность ресничного тела и склеральной шпоры, проникая в угол передней камеры. Здесь сосуды разветвляются и формируют фиброваскулярную мембрану, которая блокирует трабекулярную зону и вызывает вторичную открытоугольную глаукому.
Вторичная закрытоугольная глаукома.
Развивается при закрытии угла передней камеры в результате сокращения фиброваскулярной ткани, натяжения и смещения.
Корня радужки к трабекуле. Угол закрывается по окружности наподобие застежки «молнии ».
Клинические особенности.
• Значительное ухудшение остроты зрения.
• Застойная инъекция и боль.
• Высокое внутриглазное давление и отек роговицы.
• Взвесь крови во влаге, пропотевание белков из новообразованных сосудов.
• Выраженный рубеоз радужки с изменением формы зрачка, иногда с выворотом из-за сокращения фиброваскулярной мембраны.
• При гониоскопии выявляют синехиальное закрытие угла с невозможностью визуализации его структур за линией Schwalbe.
Причины
1. Нарушение кровообращения при окклюзии центральной вены сетчатки встречается в 36% случаев всей сосудистой патологии. Приблизительно в 50% случаев у таких пациентов развивается неоваскулярная глаукома. Обширное свечение контраста по периферии сетчатки на уровне капилляров при флуоресцентной ангиографии — самое ценное свидетельство возможного риска развития неоваскулярной глаукомы, хотя в ряде случаев отсутствие ишемических зон при исследовании не означает, что они не могут появиться. Глаукому обычно выявляют через 3 мес после заболевания (100-дневная глаукома), в среднем от 4 нед до 2 лет.
2. При сахарном диабете неоваскулярная глаукома развивается в 32% случаев. Пациенты с диабетом в течение 10 или более лет, сопровождающимся пролиферативной ретинопатией, составляют группу особого риска. Риск глаукомы уменьшается после проведения панретинальной фотокоагуляции сетчатки и увеличивается после экстракции катаракты, особенно при повреждении задней капсулы. Регулярный осмотр обязателен в течение первых 4 нед после вмешательства, которые являются критическим периодом развития рубеоза радужки. Витрэктомия в зоне плоской части цилиарного тела может ускорить рубеоз радужки, если проведенная лазерная терапия была неадекватна или имеется тракционная отслойка сетчатки.
3. Другие иричины: сужение сонной и центральной артерий сетчатки, внутриглазные опухоли, старые отслойки сетчатки и хроническое внутриглазное воспаление.
Лечение
Направлено па устранение боли, поскольку прогноз для зрения, как правило, неблагоприятный.
1. Медикаментозное: местные и системные гипотензивные препараты с исключением миотиков. Назначают атропин и стероиды для купирования воспаления и стабилизации процесса даже при повышенном внутриглазном давлении.
2. Отслойка сетчатки. Выполняют аргонлазерную коагуляцию. В глазах с непрозрачными оптическими средами эффект достигается транссклеральной диодлазерной или криокоагуляцией сетчатки.
3. Хирургическое лечение рекомендовано при зрительных функций до движения руки и выше. Возможны 2 варианта: трабекулэктомия с применением митомицина С или дренажная хирургия.
При благоприятном исходе операции внутриглазное давление компенсируется, но возможно исчезновение световосприятия и развитие субатрофии гпазного яблока, поэтому основная цель — купирование болевого синдрома.
4. Транссклеральная диодлазериая циклодеструкция может быть эффективна с целью нормализации ВГД и стабилизации процесса, особенно в комбинации с медикаментозной терапией.
5. Ретробульбариую алкоголизацию применяют для купирования болевого синдрома, однако в ряде случаев она может привести к постоянному птозу.
6. Энуклеацию выполняют при отсутствии эффекта от других видов лечения.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Протокол оказания медицинской помощи больным с глаукомой неоваскулярной
Код МКБ-10
Н40.5
Признаки и критерии диагностики:
Неоваскулярная глаукома — имеет признаки как открытоугольной, так и закрытоугольной глаукомы и циклическое течение. Вследствие распространения ангиогенного фактора на радужку и дренажную систему глаза при сосудистых заболеваниях глаза (диабетическая ретинопатия, тромбоз центральной вены сетчатки, увеиты и проч.) новообразованные сосуды распрастраняются на радужку (рубеоз), угол передней камеры, что приводит к структурным изменениям угла передней камеры и повышение ВГД. Нередко клиническая картина сопровождается болевым синдромом, кровоизлияниями (гифема, гемофтальм).
Классификация неоваскулярных глаукомы:
Стадия 1 — рубеоз радужки-характеризуется нормальным внутриглазным давлением, появлением новообразованных сосудов у зрачкового края радужки, нормальным углом передней камеры, и изменениями зрительных функций, обусловленных заболеванием глаза, которое привело к неоваскуляризации.
Стадия 2 — открытого угла — характеризуется повышенным внутриглазным давлением, появлением новообразованных сосудов на всей поверхности радужки и во всех структурах угла передней камеры, образованием гониосинехий. Изменения зрительного нерва, зрительных функций имеют глаукомный характер и обусловлены повышенным внутриглазным давлением
Стадия 3 — закрытого угла — характеризуется значительным повышением внутриглазного давления, болевым синдромом. Значительный рубеоз и гиалиноз радужки, форма зрачка неправильная с выворотом пигментной каймы, есть как задние, так и передние синехии, дегенерация роговицы. Резко изменена структура угла передней камеры. Зрительные функции отсутствуют.
Уровни оказания медицинской помощи:
Третий уровень — стационар
Обследования:
1. Сбор жалоб и анамнеза (обратить внимание на воспалительные процессы, имевшие место, сосудистые катастрофы в глазу, наличие сопутствующей патологии)
2. Визометрия, рефрактометрия
3. Биомикроскопия (при необходимости — ультразвуковая биомикроскопия)
4. Офтальмоскопия
5. Тонометрия (суточная)
6. Периметрия (кампиметрия, компьютерная периметрия Humphrey 30-2, или 24-2, FDT)
7. Топография
8. Гониоскопия (при необходимости — компрессионная проба Форбса)
9. Ультразвуковая биометрия, b-scan
10. По показаниям — флюоресцентная ангиография сетчатки
Обязательные лабораторные исследования:
1. Общий анализ крови
2. Общий анализ мочи
3. Биохимия крови
4. Кровь на RW
5. Сахар крови, (в т.ч. фракционно)
6. Hbs-антиген
Консультации специалистов по показаниям:
1. Терапевта
2. Эндокринолога
3. Невропатолога
4. Нейрохирурга
Характеристика лечебных мероприятий:
Стадия рубеоза — предотвращение образования и распространения ангиогенного фактора, противовоспалительное, стабилизирующая терапия. Ретинодеструктивные вмешательства — лазерная коагуляция сетчатки, криокоагуляция, применение ингибиторов вазопролиферативного фактора.
Стадия открытого угла — предотвращене образования и распространения ангиогенного фактора, гипотензивная терапия (аналоги простагландинов, В-блокаторы, ингибиторы карбоангидразы). При отсутствии эффекта используют комбинацию аналогов простагландинов и В-блокаторов, и фиксированные формы — ксалаком. При неэффективности медикаментозной терапии — антиглаукоматозные операции: лазерная трабекулопластика, селективная лазерная трабекулопластика, глубокая непроникающая склерэктомия и фистулизующии операции с имплантами.
Стадия закрытого угла — YAG лазерная циклофотокоагуляция, циклодиализ, циклокриотерапия; субсклеральная цикловитрэктомия, дренирование угла передней камеры и задней камеры глаза, алкоголизация цилиарного узла, ретробульбарное введения аминозина, энуклеация.
Профилактика НВГ — своевременное адекватное лечение тех заболеваний, которые приводят к возникновению НВГ (в первую очередь — диабетической ретинопатии, окклюзии центральной вены и артерии сетчатки и т.д.)
Конечный ожидаемый результат — сохранение зрительных функций, адекватных жизненным потребностям с минимальным побочным действием лечения в течение всей жизни пациента, сохранение качества жизни пациента
Срок лечения в стационаре — 7-10 дней
Критерии качества лечения:
Нормализация глазного давления, стабилизация зрительных функций
Возможные побочные эффекты и осложнения:
Гифема, гемофтальм, послеоперационный увеит, экспульсивная геморрагия, отслойка сетчатки, эндофтальмит, вторичная катаракта, потеря зрения, потеря глаза.
Требования к диетическим назначениям и ограничений:
Согласно консультации.
Требования к режиму труда, отдыха и реабилитации:
Больные нетрудоспособны 3-5 недель (в зависимости от послеоперационного увеита). Ограничение физической нагрузки, работы с нервным напряжением, работе в ночное время, водная диета, ограничение стимулирующих напитков. Диспансеризация — контроль ВГД, остроты зрения, состояния зрительного нерва, глаз, качества жизни пациента, выполнения пациентом рекомендаций врача
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Глаукома.
Глаукома
Описание
Глаукома (от греч. — цвет морской воды, лазурный) – тяжелое заболевание органа зрения, получившее название от зеленоватой окраски, которую приобретает расширенный и неподвижный зрачок в стадии наивысшего развития болезненного процесса – острого приступа глаукомы. Отсюда же происходит и второе название этого заболевания – «зеленая вода» или «зеленая катаракта» (от нем. «Grun Star»).
В настоящее время отсутствуют единые представления о причинах возникновения и механизмах развития этой болезни, встречаются определенные сложности даже в самой попытке определить понятие «глаукома».
Сегодня глаукомой принято называть хроническую болезнь глаз, характеризующуюся постоянным или периодическим повышением внутриглазного давления (ВГД) с развитием трофических расстройств в путях оттока внутриглазной жидкости (ВГЖ, водянистой влаги), в сетчатке и в зрительном нерве, обуславливающих появление типичных дефектов в поле зрения и развитие краевой экскавации (углубление, продавливание) диска зрительного нерва.
Таким образом, термин «глаукома» объединяет большую группу заболеваний глаза (около 60), имеющих следующие общие особенности:
1. Внутриглазное давление (ВГД) постоянно или периодически превышает индивидуально переносимый (толерантный) уровень;
2. Развивается характерное поражение волокон зрительного нерва – глаукомная оптическая нейропатия, приводящая в своей конечной стадии к его атрофии;
3. Возникают характерные для глаукомы нарушения зрительных функций.
Глаукома может возникнуть в любом возрасте, начиная с рождения, но распространенность заболевания значительно увеличивается в пожилом, и в старческом возрасте. Так, частота врожденной глаукомы составляет 1 случай на 10-20 тысяч новорожденных, в возрасте 40-45 лет первичная глаукома наблюдается примерно у 0,1% населения. В возрастной группе 50-60 лет глаукома встречается уже в 1,5% случаев, а у лиц старше 75 лет более чем у 3%. Это заболевание занимает одно из первых мест среди причин неизлечимой слепоты и имеет важнейшее социальное значение.
Симптомы
Различают врожденную глаукому, юношескую глаукому (ювенильную глаукому, или глаукому молодого возраста), первичную глаукому взрослых и вторичную глаукому.
Врожденная глаукома может быть генетически детерминирована (предопределена) или вызвана заболеваниями и травмами плода в период эмбрионального развития или в процессе родов. Этот тип глаукомы проявляется в первые недели и месяцы жизни, а иногда через несколько лет после рождения. Это довольно редкое заболевание (1 случай на 10-20 тысяч новорожденных).
Врожденная глаукома развивается вследствие аномалий развития (в основном, в углу передней камеры), нередко возникающих в результате различных патологических состояний матери (особенно, до VII месяца беременности). К развитию врожденной глаукомы приводят инфекционные заболевания (краснуха, паротит (свинка), полиомиелит, тиф, сифилис и ), авитаминоз А, тиреотоксикоз, механические травмы во время беременности, отравления, алкоголизация, воздействие ионизирующей радиации и.
В 60% случаев врожденную глаукому диагностируют у новорожденных. Это состояние в медицинской литературе иногда называют терминами «гидрофтальм» (водянка глаза) или «буфтальм» (бычий глаз). Кардинальными признаками врожденной глаукомы являются высокое внутриглазное давление (ВГД), двустороннее увеличение роговицы, а иногда и всего глазного яблока.
Врожденная глаукома.
Врожденная глаукома. Обратите внимание на большой диаметр роговицы. На левом глазу роговица отечна вследствие повышенного внутриглазного давления (~35 мм.
Ювенильная (юношеская) глаукома возникает у детей старше трех лет. Предельный возраст для этого вида глаукомы – 35 лет.
Первичная глаукома взрослых – наиболее часто встречаемый вид глаукомы, связанный с возрастными изменениями в глазу.
Вторичная глаукома является последствием других глазных или общих заболеваний, сопровождающихся поражением тех глазных структур, которые участвуют в циркуляции внутриглазной влаги или ее оттоке из глаза.
Рвота. Тошнота.
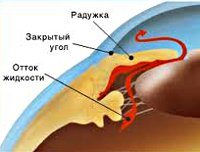
Глаукома
Причины
Глаукома это заболевание, возникающее вследствие нарушения гидродинамики глаза (движения внутриглазной жидкости). При глаукоме возникает периодическое или постоянное повышение внутриглазного давления. Под воздействием повышенного внутриглазного давления сужаются поля зрения, снижается центральное зрение, возникает атрофия зрительного нерва. Исходом заболевания бывает полная слепота. Считается, что каждый пятый слепой больной потерял зрение из-за глаукомы.
Лечение
Задача любой методики лечения глаукомы заключается в нормализации внутриглазного давления. На сегодняшний день существуют три направления лечения данного заболевания: медикаментозное, лазерное и хирургическое.
После проведения тщательного диагностического обследования и выявления глаукомы для каждого пациента составляют индивидуальную схему лечения. Она зависит от формы, стадии заболевания и наличия сопутствующей патологии. На ранних стадиях глаукомы может быть использовано консервативное лечение (глазные капли). К сожалению, медикаментозноевоздействие не всегда оказывается действенным. Наиболее эффективными методами приостановки развития глаукомы и сохранения зрения остаются лазерное лечение и хирургия.
Иридэктомия.
Это лазерная методика направленная на лечение закрытоугольнойглаукомы. При иридэктомии проводят крохотное лазерное отверстие в радужной оболочке глаза для создания дополнительного оттока внутриглазной жидкости. Выполняют иридэктомию в амбулаторных условиях.
Непроникающая глубокая склерэктомия (НГСЭ).
Это хирургическая операция непроникающего типа — без вскрытия глазного яблока. В ходе этой процедуры используют не сквозное отверстие, а создают специальный клапан в наружной оболочке глаза — склере, через который возможен беспрепятственный отток внутриглазной жидкости. Это позволяет восстановить баланс жидкости в глазу и нормализовать давление. Операцию проводят амбулаторно и она не провоцирует развитие катаракты. Срок реабилитации пациентов после НГСЭ составляет несколько дней.
Вискоканалостомия.
Очень популярная в настоящее время в Европе и США операция, направленная на стабилизацию зрения при глаукоме. Относится к хирургическим операциям непроникающего типа. Ее цель — восстановление физиологических путей оттока жидкости путем создания специального «окна» в склере.
Основное ее отличие от НГСЭ состоит в том, что для восстановления оттока жидкости в дренажные канальцы вводят специальное вязкое вещество — Геалон (Артивиск). Расширяя просвет дренажных канальцев, Геалон восстанавливает проходимость влаги и позволяет восстановить баланс жидкости без вскрытия глазного яблока. Операцию выполняют амбулаторно, не провоцируя развития катаракты. Сроки реабилитации пациентов составляют 1–2 дня.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Утратил силу — Архив

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Глаукома неуточненная (H40.9)
Общая информация
Краткое описание
Глаукома – группа заболеваний, характеризующихся постоянным или периодическим повышением внутриглазного давления (ВГД), вызванным нарушением оттока водянистой влаги из глаза, с последующим развитием специфических дефектов поля зрения и атрофии (с экскавацией) зрительного нерва.
Код протокола: P-S-011 «Глаукома»
Профиль: хирургический
Этап: ПМСП
Код (коды) по МКБ-10:
H40 Глаукома
Q15.0 Врожденная глаукома
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID
Классификация
Глаукомы классифицируют по: происхождению, возрасту пациента, механизму повышения внутриглазного давления, уровню ВГД, степени изменения полей зрения и поражению диска зрительного нерва и типу течения.
По происхождению: первичная, вторичная, сочетанная с дефектами развития глаза и других структур организма.
По возрасту пациента: врожденная, ювенильная, глаукома взрослых.
По механизму повышения ВГД: открытоугольная, закрытоугольная, глаукома с дисгенезом угла передней камеры, глаукома с претрабекулярным блоком.
По уровню ВГД: гипертензивная, нормотензивная; с нормальным, умеренно повышенным и высоким ВГД.
По степени изменения полей зрения и поражения диска зрительного нерва: начальная, развитая, далекозашедшая, терминальная.
По течению (динамике зрительных функций): стабилизированная, нестабилизированная.
Факторы и группы риска
1. Повышение внутриглазного давления.
2. Риск возникновения увеличивается с возрастом.
3. Имеющиеся в анамнезе случаи глаукомы у ближайших родственников.
4. Катаракта.
5. Сахарный диабет.
Диагностика
Диагностические критерии
Жалобы и анамнез: при закрытоугольной глаукоме — боли в глазу, может быть иррадиация боли в соответствующую часть головы, затуманивание, снижение остроты зрения, сужение поля зрения, при открытоугольной форме течение часто бывает бессимптомным.
Повышение ВГД, сужение полей зрения, снижение остроты зрения, экскавация диска зрительного нерва.
Следует заподозрить глаукому и провести обследование органа
зрения у больных с систематическими жалобами на радужные круги, прогрессирующим снижением зрительных функций, астенопические жалобы, связанные с ослаблением аккомодации, головную боль, тошноту и рвоту.
Обследование включает в
себя определение остроты зрения, ВГД, проведение биомикроскопии, офтальмоскопии и периметрии.
Необходимо помнить о вероятности повышения ВГД у больных, принимающих глюкокортикоиды (дексаметазон, преднизолон и др.), холиноблокаторы (атропин, метацин, пирензепин, ипратропия бромид) или адреномиметики (сальбутомол, формотерол, тербуталин).
Пациентам старше 40 лет следует измерять
ВГД и обследовать глазное дно не реже 1 раза в год.
Лабораторные исследования: специфических изменений нет.
Инструментальные исследования:
1. Визометрия — снижение остроты зрения.
2. Периметрия — сужение границ поля зрения.
3. Тонометрия — повышение ВГД.
4. Офтальмоскопия — расширение и углубление экскавации на диске зрительного нерва.
5. Оптическая когерентная томография (наличие глаукоматозной экскавации и снижение объема нервного волокна).
Перечень основных диагностических мероприятий:
1. Визометрия.
2. Биомикроскопия.
3. Офтальмоскопия.
4. Тонометрия.
5. Периметрия.
6. Определение центрального поля зрения.
7. Проверка остроты зрения.
8. Компьютерная томография (оптическая).
Перечень дополнительных диагностических мероприятий:
1. Тонография.
2. Гониоскопия.
Дифференциальный диагноз
| Острый иридоциклит | Острый приступ глаукомы | |
| Боль | Умеренная | Сильная |
| Инъекция | Глубокая цилиарная | Глубокая цилиарная |
| Зрачок | Суженый неправильной формы | Расширенный, овальный |
| ВГД | Нормальное, пониженное, м/б повышенное первые неск. часов | Высокое |
| Среды глаза | Преципитаты, экссудат в области зрачка | Отек роговицы |
| Зрение | Несколько снижено | Резко снижено |
| Секреция | Слезотечение | Слезотечение |
| Начало | Обычно постепенное | Внезапное |
Общие осложнения | Мало выражены | Прострация и рвота |
Лечение
Цели лечения
Снижение ВГД с целью предотвращения дальнейшего необратимого прогрессирования снижения зрительных функций, своевременное направление на хирургическое лечение.
Немедикаментозное лечение: режим общий, диета – стол №15.
Медикаментозное лечение
При первичной открытоугольной глаукоме эффективность предполагается: местное применение лекарственных препаратов, лазерная трабекулопластика. Преимущества и недостатки сопоставимы — хирургическая трабекулэктомия.
При глаукоме с нормальным ВГД эффективность предполагается: снижение ВГД, если удастся устранить побочный эффект трабекулэктомии, вызывающий катаракту.
При острой закрытоугольной глаукоме эффективность не установлена для лекарственной терапии.
Врожденная глаукома. Основной принцип – медикаментозное лечение первичной врожденной глаукомы малоэффективно и применяется только до момента проведения операции. С этой целью назначают препараты, угнетающие продукцию водянистой влаги (β-адреноблокаторы): 0,25-0,5% раствор тимолола 2 раза в день или пролонгированные формы тимолола 1 раз в день (0,5%).
При недостаточном снижении
ВГД (при утреннем измерении ВГД выше 25 мм рт.ст. без предварительного утреннего закапывания) – дополнительно местные ингибиторы карбоангидразы. При отсутствии компенсации ВГД – системное применение ингибиторов карбоангидразы и осмотических диуретиков. При неэффективности медикаментозного лечения (отсутствие нормализации ВГД) – оперативное лечение.
Лечение первичной открытоугольной глаукомы
1. Тимолол 0,5% (по 1 капле 2 раза/сут.).
2. Простагландины (по 1 капле 1 раз/сут. вечером).
3. Пилокарпин (по 1 капле 3 раза/сут.).
1. Бетаксолол 0,25%, 0,5% (по 1 капле 2 раза/сут.).
2. Дорзоламид 2% (по 1 капле 3 раза/сут.).
3. Дипивефрин 0,1% (по 1 капле 2 раза/сут.).
4. Клонидин 0,125-0,25 (по 1 капле 3 раза/сут.).
Первичная закрытоугольная глаукома
Лечечние острого приступа:
— по 1 капле 0,5% раствора тимолола в каждый глаз. Противопоказания – бронхиальная астма или нарушение сердечной проводимости (описаны случаи летального исхода);
— инстилляции 2% раствора пилокарпина дважды с 15-минутным интервалом, а затем 1-2 капли 4 раза в сутки.
Применение пилокарпина не показано при наличии у больного зрелой катаракты либо ирита:
1. В/м вводят литическую смесь: 1-2 мл 2,5% раствора хлорпромазина и 1 мл 2% раствора дифенгидрамина (можно в одном шприце).
2. Для снижения ВГД можно применять ацетазоламид (500 мг в/м, в/в или внутрь), анальгетики. Противопоказание – аллергия к сульфаниламидам. Наиболее эффективно в/в введение препарата. ЛС не назначают внутрь при рвоте.
3. Необходимо немедленно направить больного с острым приступом закрытоугольной глаукомы в офтальмологическое отделение для проведения лазерной периферической иридэктомии либо трабекулэктомии с базальной иридэктомией.
4. В случае, если снизить ВГД другими методами не удается, можно назначить препараты, повышающие осмотическое давление крови, в/в (маннитол 2 г/кг в виде 20% раствора, в течение 30 минут). Следует помнить, что применение этих препаратов может спровоцировать приступ острой сердечной недостаточности.
Лечение подострого приступа:
1. 3-4 инстилляции 1% раствора пилокарпина в течение нескольких часов.
2. 0,5% раствор тимолола закапывают 2 раза в день.
3. Внутрь назначают 0,25 г ацетазоламида 1-3 раза в день.
4. Для купирования приступа и предупреждения развития повторных приступов обязательно проводят лазерную иридэктомию на обоих глазах либо трабекулэктомию с базальной иридэктомией.
Нейропротекторная терапия эффективна только при условии достижения «толерантного давления» любой из выше перечисленных методик. Толерантное давление подразумевает диапазон ВГД, безопасный для конкретного человека.
Ферментивные антиоксиданты: супероксиддисмутаза.
Неферментативные антиоксиданты:
— 1% раствор метилэтилпиридинола гидрохлорида вводить субконъюнктивально и парабульбарно;
— 0,02% раствор пентагидроксиэтилнафтохинона вводить субконъюнктивально и парабульбарно;
— ретинол 35 мг + токоферол 100 мг внутрь по 1 капсуле 2-3 раза в день;
— кислота липоевая внутрь по 0,025-0,05 г 2-5 раз в день.
1. Производные пуринов:
— теофилин – внутрь по 250 мг 3 раза в день в течение 2 нед.;
— ксантинола никотинат – внутрь по 150 мг 3 раза в день после еды, в течение 2 мес. или в/м 15% раствор по 2 мл 1 раз в день, в течение 10 дней.
2. Индольные алкалоиды: винпоцетин – по 5 мг 3 раза в день, в течение 1 мес., далее по 5 мг один раз в день, длительно.
3. Пуриновые алколоиды:
— пентоксифиллин – внутрь во время или после еды по 400 мг 3 раза в день, в течение 2 нед., далее — 2 раза в день, в течение 2 нед.;
— дипиридамол – по 75-600 мг/сут. в несколько приемов за 1 час до еды.
Ангиопротекторы: этамзилат – по 0,25 г 3 раза в день, в течение 2-3 мес.
1. Пирацетам – внутрь по 30-160 мг/кг/сут, в течение 6-8 нед.
2. Никотиноил Y-аминомасляная кислота – внутрь по 1 таблетке (10 мг) 3 раза в день.
Подбор гипотензивных препаратов в течение 1-3 дней. При нормализации ВГД – проведение курса поддерживающей терапии, в течение 1 месяца.
Поддерживающее
лечение в виде месячных курсов 2 раза в год, с применением сосудорасширяющих препаратов, ангиопротекторов, антиоксидантов, а также препаратов, улучшающих мозговое и периферическое кровообращение.
Витамины и антиоксиданты в различных комбинациях:
1. Эмоксипин 0,5 мл парабульбарно — 10 дней.
2. Таурин 0,5 мл парабульбарно — 10 дней.
3. Милдронат парабульбарно — 0,5 — 10 дней, 1 тб. х 3 раза в день — 30 дней либо 1,0 в/м — 10 дней.
Показания к госпитализации:
1. Острый или подострый приступ ЗУГ.
2. Высокое ВГД.
3. Снижение зрительных функций при нормальном ВГД.
4. Нестабилизированная глаукома.
Перечень основных медикаментов:
1. *Тимолол глазные капли
2. *Пилокарпин раствор (глазные капли) (гидрохлорид) 2% 5 мл, 4% 10 мл
3. Бетаксолол 0,25% глазные капли
4. Дорзоламид мазь
5. Дипивефрин глазная мазь
6. Клонидин 0,075 мг, 0,3 мг, 0,15 мг табл.
7. *Хлорпромазин раствор для инъекций 2,5% в ампуле 2 мл; таблетка 25 мг, 100 мг
8. Дифенгидрамин гель для наружного применения 20 г
9. *Винпоцетин 5 мг, 10 мг табл.
10. Пентоксифиллин 100 мг драже
11. Этамзилат 250 мг табл.
12. Пирацетам 30 мг табл.
Перечень дополнительных медикаментов: нет.
Индикаторы эффективности лечения: нормализация ВГД, стабилизация зрительных функций.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 13. Список использованной литературы:
1. American Academy of Ophthalmology. Guideline. Primary Angle Closure. 2000.
2. American Academy of Ophthalmology. Guideline. Primary Open-Angle Glaucoma. 2003.
3. American Academy of Ophthalmology. Guideline. Primary Open-Angle Glaucoma
Suspect.
2002.
4. Prodigy Knowledge. Prodigy Guidance-Glaucoma. 2004.
5. EBM Guidelines. Glaucoma. 2004.
6. American Academy of Ophthalmology. Primary Open-Angle Glaucoma Suspect (Initial
and
Follow-up Evaluation). 2003.
7. ICO International Clinical Guidelines. . Primary Open-Angle Glaucoma (Initial and
Follow-up
Evaluation). 2005.
8. Rossetti L., Marchetti I., Orzalesi N. Randomised clinical trials on medical treatment of
glaucoma: are they appropriare to guide clinical practice? // Arch. Ophalmol/ — 1993, 111: 96-
103.
9. Glaucoma Laser Trial Group. The glaucoma laser trial (GLT) and glaucoma laser trial
follow-up study: results. Am.J.Ophtalmol 1995, 120: 718-731.
10. Migdal C, GregoryW., Hitchins R., Kolker AE. Long-term functional outcome after early
surgery compared with laser and medicine in open angle glaucoma. Ophthalmology 1994,
105: 1651-1657
11. Collaborative normal-tension glaucoma study group. The effectiveness of intraocular
pressure reduction in the treatment of normal0tension glaucoma. Am.J.Ophtalmol 1998, 126:
498-505.
12. Edwards RS. A comparative study of Ocuset Pilo 40, intensive pilocarpine and low-dose
pilocarpine in the initial treatment of primary acute angle-closure glaucoma. Curr Med Res
Opin 1997, 13: 501-509.
13. Evidence-Based Medicine Guidelines. DUODEMECUM Medical Publications. 2001.
- 13. Список использованной литературы:
Информация
Список разработчиков: Кобцева В.Ю., НИИ глазных болезней МЗ РК
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специа

