Насечки на роговице операция
Радиальная кератотомия — одна из первых методик хирургического лечения аномалий рефракции. Успешно применялась для коррекции слабых и средних степеней астигматизма (до 3 диоптрий) и миопии (до -6 диоптрий).
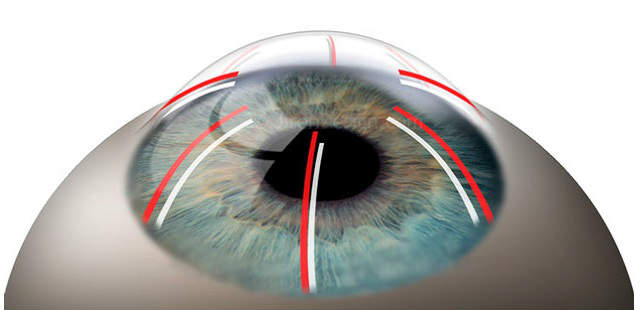
В процессе хирургического вмешательства, на роговичную поверхность в периферической зоне хирург наносил от 4 до 12 радиальных надрезов. При этом центральная оптическая часть роговицы уплощалась, корректируя таким образом проявления близорукости. К недостаткам методики специалисты относят вероятность травмирования роговицы, продолжительный период реабилитации, возникновение оптических искажений, плохую прогнозируемость конечного результата.
Сегодня радиальная кератотомия не используется, как в прежние годы, так как предпочтение отдается более безопасным и лучше прогнозируемым методам эксимерлазерной коррекции зрения.
История технологии
Первые попытки изменить оптическую силу глаза с помощью нанесения на роговицу неких надрезов предпринимались уже в конце XIX века. На современную технологию хирургического лечения близорукости большое влияние оказала концепция доктора Tsutomu Sato, представителя Токийского университета. Именно им была обнаружена способность роговицы несколько уплощаться вследствие разрывов десцеметовой оболочки при кератоконусе. Исследования японского профессора доказали, что со стороны боуменовой мембраны, глаз повреждается меньше, чем со стороны десцеметовой оболочки, что было очень важно при разработке учения о задних надрезах роговицы в лечении миопии.
В сороковые годы прошлого века стали проводить исследования изменения роговичной поверхности глаз кроликов после нанесения тангенсальных надрезов. В этом случае, передние роговичные надрезы дополнялись задними. Первые операции хирургического лечения миопии, японские специалисты стали выполнять в 1950 году. Однако вскоре профессор Tsutomu Sato умер, коллектив его единомышленников развалился, и исследования в этой области завершились.
Следующий этап работы в этом направлении предприняли советские исследователи. Согласившись в целом с концепцией доктора Сато, наши офтальмологи привнесли в технологию значительные поправки. Согласно их разработкам, эффективность вмешательства напрямую связана с правильным расчетом глубины надреза и определением его расстояния от лимба.
В 70-е годы коллективу офтальмохирургов под руководством Святослава Федорова удалось усовершенствовать технику радиальной кератотомии и добиться определенных успехов в применении метода на практике. Положительные результаты операций привлекли внимание специалистов США и Европы, так как новый метод был достаточно эффективен и с небольшим количеством осложнений.
Пик популярности радиальной кератотомии пришелся на 80-е годы прошлого века. Несколько десятилетий данной методикой корректировали близорукость и миопический астигматизм сотням тысяч пациентов. И только после появления в распоряжении офтальмохирургов эксимерных лазеров, методика стала уступать свои позиции более современным технологиям – LASIK и ФРК.
Техника операции
Успех радиальной кератотомии напрямую связан с верным определением толщины роговицы, так как на ее основе рассчитывается длина лезвия. В ходе операции, по периферии роговицы, радиально наносят определенной величины надрезы, чтобы оптический центр стал более плоским, что изменит имеющуюся рефракцию. Окончательный результат обусловлен количеством выполненных надрезов и их глубиной. По сходной схеме выполняется и астигматическая кератотомия, правда, в этом случае по оси астигматизма в проекции меридиана выполняются тангенциальные надрезы.
После операции
В течение 3-5 суток после проведения радиальной кератотомии у пациента может присутствовать выраженный болевой синдром. Для его купирования назначается обезболивающее, также назначаются антибактериальные препараты, которые необходимо применять не менее недели. Иногда, для снятия отека роговицы применяется гипертонический раствор.
Результаты операции со временем могут меняться, о чем свидетельствуют десятилетние наблюдения за группой пациентов в 790 человек. При этом 38% участников, которым выполнили радиальную кератотомию, демонстрировали результат рефракции 0,5, а 88% участников — 1 Д. таким образом, средний показатель спустя полгода после операции составлял -0.36D, а через 10 лет это среднее значение изменилось на +0,51D. Отмеченные изменения особенно ощутимы в первые 6-24 месяцев и составляют 0,06D за год. При этом, рост дальнозоркости напрямую связан с размером выполненных надрезов, значительным диаметром роговицы, а также маленькой оптической зоной. В очень небольшом проценте случаев была отмечена ухудшение остроты зрения на 2 строчки.
Показания к радиальной кератотомии
Подобная операция может быть рекомендована пациентам с небольшими степенями миопии (-) 1.50-6.00D. У близоруких людей с показателями < 1,5 D после выполнения операции высок риск чрезмерной коррекции. Соответственно, у лиц с высокими степенями миопии, вероятность удовлетворительных результатов крайне мала. Радиальная кератотомия не назначается пациентам до 21 года и при прогрессирующей миопии.
Не целесообразно выполнять операцию лицам с корригированным зрением < 0,5 и осложненной миопией. Данная процедура подходит только людям со слабыми и средними степенями миопии (-2, -3 D).

Противопоказания
Выполнение радиальной кератотомии противопоказано в следующих случаях:
- Аномальная толщина роговицы или ее топография.
- Глаукома.
- Кератоконус.
- Герпетический кератит.
- Дерматит.
- Беременность.
Риски и осложнения
В редких случаях после операции определяются микро- и макро- перфорации роговицы. Они могут стать причиной образования рубцов на десцеметовой оболочке, врастания эпителия, повреждения хрусталика, возникновения эндофтальмита. При смещении оптической зоны возникает риск увеличения глэр-эффекта, а также развития астигматизма. В процессе вмешательства существует риск травмы глаза с разрывом роговицы.
Достоверно выявлено, что чем меньше число роговичных насечек, тем ниже риск возникновения осложнений.
Источник
Радиальная кератотомия – микрохирургическая операция, направленная на коррекцию аномалии рефракции. Она выполнялась пациентам с миопией, астигматизмом, кератоконусом, а также при патологиях строения роговицы. Из-за серьезных последствий операции и невозможности прогнозировать результат, в настоящее время метод не применяется.
Хирургическое вмешательство выполняется под местной анестезией. На первом его этапе хирург маркирует места будущих радиальных разрезов роговицы, а затем моделирует их алмазным ножом. Под воздействием внутриглазного давления, конфигурация роговицы несколько меняется, из-за чего изменяется и ее рефракционная способность. В результате происходит коррекция зрительной дисфункции. Среди осложнений радиальной кератотомии можно выделить: возникновение гиперметропии, вторичного астигматизма, истончения или перфорации роговицы.
Немного о методе
Радиальная кератотомия или точнее, передняя дозированная радиальная кератотомия – метод, внедренный в клиническую практику в 1977 году. Технология была предложена советским офтальмологом академиком С. Н. Федоровым. Среди ее преимуществ — легкость выполнения и достаточная эффективность. Радиальная кератотомия не требует дорогостоящего оборудования и считается рутинным методом. Модификация ее традиционной техники сделала возможным использование метода для лечения пациентов с кератоконусом. С появлением в офтальмологии эксимерных лазеров радиальная кератотомия практически не применяется.
Современным аналогом данной операции является фоторефрактивная кератэктомия (ФРК). В ее основу положена абляция поверхностного роговичного слоя посредством эксимерного лазера. Данный метод более точен, однако в сравнении с радиальной кератотомией послеоперационный период ФРК намного чаще осложняется помутнением роговицы. Кроме того, восстановление зрительных функций после операции происходит достаточно долго.
Выполнение радиальной кератотомии сегодня, объясняется наличием у некоторых пациентов противопоказаний к выполнению лазерных процедур ЛАСИК и его модификаций.
Показания
Применение радиальной кератотомии показано при слабой и средней степенях миопии и астигматизма. Кроме того, классическая радиальная кератотомия адаптирована для хирургического лечения кератоконуса. Несколько реже эта методика используется у пациентов с аномальным строением роговицы, которое вызывает изменение клинической рефракции.
Операцию проводят только по достижении пациентом восемнадцатилетнего возраста.
Противопоказания
Выполнение радиальной кератотомии нецелесообразно при прогрессирующей миопии. Кроме того, ограничениями служат воспалительные заболевания глаз (в том числе и инфекционной природы) в стадии декомпенсации. Злокачественные новообразования внутри орбиты являются абсолютным противопоказанием к выполнению операции. Дистрофии роговицы серьезно усложняют технику хирургического вмешательства, кроме того, они связаны с высоким риском ее перфорации. Из-за опасности присоединения вторичной инфекции, у больных дерматитом радиальную кератотомию также не выполняют.
Подготовка к операции
Диагностические мероприятия в предоперационном периоде включают определение остроты зрения, а также бесконтактное измерение внутриглазного давления. При исследовании структуры роговицы выполняется биомикроскопия глаза, также назначается кератотопография.
Количество разрезов и их глубину рассчитывают с помощью специальной программы, с учетом возраста пациента и особенностей строения его глаза.
Ход операции
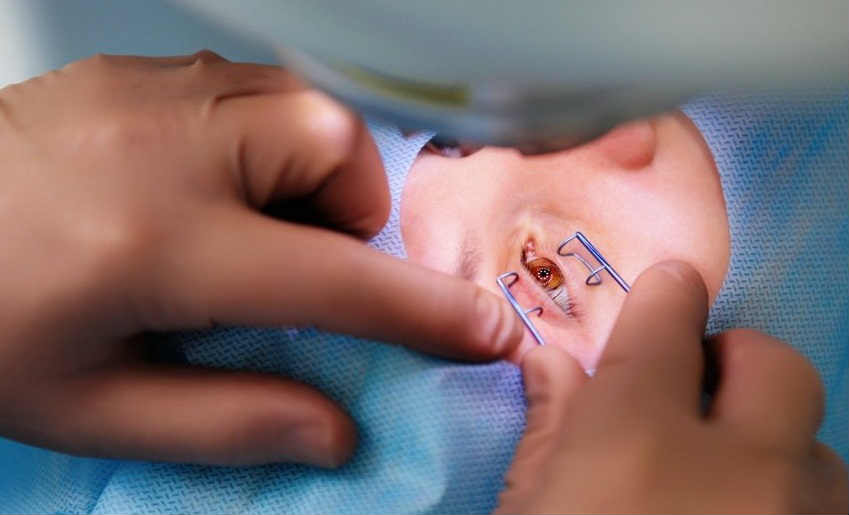
При выполнении радиальной кератотомии применяют местную анестезию. На первом этапе операции хирург выполняет маркировку центральной оптической зоны и центра зрачка. Затем маркируется зона проекции радиальных разрезов. Далее измеряется толщина роговицы и с помощью микрометра выполняется ой установка ножа. Под контролем микроскопа, выполняется калибровка специального алмазного ножа по всей его длине. Перед формированием разрезов жидкость с поверхности роговицы тщательно удаляется.
Наносимые хирургом в ходе операции радиальные надрезы проникают в роговицу на 9/10 ее толщины. После их нанесения раневая поверхность очищается. Периферические отделы роговицы после проведения надрезов несколько выступают кнаружи, при том, что центральная ее часть несколько уплощается. Такие изменения происходят под действием внутриглазного давления. Центр роговой оболочки диаметром 3,2-4 мм (оптическая зона) при этом остается нетронутым.
Для лечения кератоконуса применяется адаптированная радиальная кератотомия, когда насечки осуществляются в центральной части роговицы асимметрично.

После операции
Чтобы предотвратить развитие бактериального кератита, в раннем послеоперационном периоде назначается короткий курс антибиотиков в каплях. Также рекомендовано применение нестероидных противовоспалительных средств. Для оценки эффективности выполненной операции, после радиальной кератотомии проводится осмотр переднего отдела глаза – биомикроскопия. Выполняется визометрия, а также компьютерная рефрактометрия.
Риски и осложнения
Наиболее частое осложнение радиальной кератотомии — развитие обратного астигматизма. Кроме того, причиной дискомфорта в глазах или патологий рефракции может становиться фиброплазия послеоперационных рубцов.
Проведение радиальной кератотомии также может спровоцировать гиперметропический сдвиг, который возникает из-за образования отверстий на роговице, вследствие чрезмерного количества, большой глубины и протяженности нанесенных разрезов. Пациентам с проведенной радиальной кератотомией в дальнейшем при возникновении возрастной катаракты может быть затруднен подбор интраокулярной линзы.
Еще одним осложнения оперативного вмешательства является снижение плотности роговичных эндотелиоцитов, что может стать причиной ее истончения. Дегенеративно-дистрофические изменения роговицы в послеоперационном периоде встречаются редко, еще реже, развивается иридодиализ. Крайне редко после операции может отмечаться перфорация роговицы и травматический разрыв кератотомического рубца.
Таким образом, многочисленные серьезные осложнения радиальной кератотомии, как и невозможность прогнозировать результат операции, сделали данный метод сегодня практически невостребованным. Операцию выполняют только в редких случаях, по особым показаниям, когда невозможна широко применяемая сегодня лазерная коррекция зрения.
Источник
Как решить проблему?
На нынешнем этапе развития офтальмологических технологий, данная проблема теряет свою актуальность. Восстановить зрение после операции радиальной кератотомии всем нуждающимся помогут специалисты нашей клиники. Для этого будет применена одна из эффективных и безопасных методик, существующих на сегодняшний день. В каждом конкретном случае, ее выбор обусловлен результатами полного офтальмологического обследования. Нашим пациентам, мы можем предложить:
Лазерную коррекцию зрения
Возможность проведения лазерной коррекции зрения сохраняется во многих случаях даже при наличие рубцов от насечек на роговице. Коррекция зрения может быть проведена одним из следующих вариантов:
- ReLEx SMILE (СМАЙЛ) – микроинвазивная новейшая технология, сохраняющая биомеханическую стабильность роговицы.
- Персонализированный Фемто-ЛАСИК (Super Femto-LASIK).
- Транс-ФРК (Трансэпителиальная фоторефракционная кератотомия).
Имплантацию ICL – интраокулярных контактных линз
Если послеоперационные изменения в роговице носят выраженный характер с наличием истончений, грубых рубцов или приобретенного астигматизма высокой степени, лазерная коррекция зрения невозможна. В этом случае, отличный прогноз имеет восстановление зрительных функций методом имплантации ICL контактных линз. Это интраокулярные (внутриглазные) линзы, установка которых происходит за радужку, перед не имеющим изменений естественным хрусталиком глаза пациента. Линзы не требуют специального ухода и абсолютно не видны внешне. Операция является обратимой и линзы при необходимости могут быть удалены или заменены.
Рефракционную замену хрусталика
Пациентам старше 40 лет с имеющимися в естественном хрусталике глаза необратимыми изменениями (факосклероз, начальная катаракта) мы можем рекомендовать рефракционную замену патологически измененного естественного хрусталика глаза мультифокальной интраокулярной линзой (ИОЛ).
Операция аналогична вмешательствам, проводимым при хирургическом лечении катаракты. Проводится амбулаторно и имеет минимальный восстановительный период. Имплантируемая интраокулярная линза полностью берет на себя функции удаленного хрусталика и позволяет хорошо видеть на различных расстояниях абсолютно без очков.
Что нужно сделать?
Собственно, никаких экстраординарных шагов предпринимать не придется. Все, что необходимо сделать, это записаться на консультацию в клинику. По результатам офтальмологического осмотра и с учетом пожеланий пациента будет подобран оптимально возможный метод коррекции зрения, который гарантировано даст наилучший результат.
Все операции подобного рода, в клинике выполняют: заведующий офтальмологической клиникой в городе Марбурге профессор, доктор медицины – Вальтер Секундо (Германия) и профессор, доктор медицинских наук ведущий рефракционных хирург — Шилова Татьяна Юрьевна.
При этом, гарантией достижения максимально возможных результатов операции становятся: опыт и мастерство признанных специалистов, 100% немецкие технологии, которые внедрены в нашей клинике и высокие европейские стандарты услуг в области медицины, которых придерживается весь наш персонал.
Источник
Эта статья посвящена подготовке к тренингу «Секретные практики для орлиного зрения. Как за 2 недели обострить зрение на 0.2 единицы» 7-20 июня.
Окно продаж тренинга будет открыто только 36 часов — с 12:00 5 июня до 23:59 6 июня.
Кликните, чтобы скачать в формате MP3 Аудио «Как насечки убивают наше зрение» (6,0 Мб)
В этой статье я хочу поделиться с Вами историей операций на глазном яблоке для лечения близорукости.
Попытки корригировать близорукость хирургическим путем существовали давно. В последнее время они набрали большую популярность. Как всегда, на волне рекламной мути умалчивается о побочных эффектах и непредсказуемых последствиях данной операции.
Еще в 19 веке хирурги пытались корригировать миопию. Причиной ее является деформация глазного яблока, в том числе из-за неравномерного напряжения глазных мышц. Заболевание пытались исправлять хирургическим путем искусственно. Результаты были неоднозначные. В каких-то случаях в итоге хирургического вмешательства человек восстанавливал зрение, а в каких-то просто полностью терял его. Потом, во время Второй мировой войны, эти операции получили второй толчок в жизнь, когда медики обратили внимание, что у военных летчиков, которым в глаза попало стекло от кабины самолета, в ряде случаев зрение улучшалось. И затем советский хирург Федоров провел свои исследования и вдохнул новую жизнь в это направление глазной хирургии. Наконец, в последнее время интерес к нему подстегнуло развитие лазерных технологий в медицине. Сегодня мы наблюдаем настоящий бум таких операций, потому что везде в нашей стране рекламируется технология «Ласик» по методике лазерных насечек – комбинированная лазерная операция по коррекции близорукости, дальнозоркости и астигматизма как, якобы, безопасная и самая эффективная.
Однако есть «но», о которых я должен честно предупредить тех, кто задумывается – не пойти ли и сделать операцию?
Сначала плюсы:
- низкая стоимость, порядка 800 долларов,
- быстрый эффект: пациент буквально через день после операции начинает видеть мир.
Теперь минусы:
- Все может пойти не так успешно, как планировалось, и в результате может возникнуть ухудшение зрения. Это во многом зависит и от индивидуальных особенностей пациента, и от того, насколько высока квалификация хирурга. А проверить ее есть только один способ – на себе. Рисковать собственными глазами? Смотрите сами. Колхоз, что называется, дело добровольное.
- Суть операции в том, что, чем более близорук человек, тем больше насечек нужно сделать. Когда делается большое количество насечек, есть риск того, что глазное яблоко может лопнуть.
- При падениях, получении удара по голове, автокатастрофах, подъемах давления насечки на глазном яблоке также могут лопнуть, причем даже спустя много лет. Возникнет крайне тяжелое состояние, сопровождающееся смешением жидкости внутри глаза, гемофтальмом, то есть попаданием крови в глазное яблоко, и воспалением. Часто встает вопрос об удалении глазного яблока с целью сохранить головной мозг и жизнь пациента. Это бывает редко, но факт.
Поэтому, если Вы идете на операцию, Вы должны четко понимать, каковы риски.
А в завершение хочу сказать Вам – есть и другие, не операционные пути решения проблемы близорукости. Они связаны с применением определенных веществ и эффективными системами упражнений, о которых мы будем говорить позже.
Пока же напишите, пожалуйста, в комментариях, как Вы чувствуете – за последние три года Ваше зрение осталось на прежнем уровне, улучшилось или ослабло? И есть ли среди Ваших знакомых люди, которым Вы бы могли рекомендовать программу по улучшению зрения?
Если Вам понравился этот материал, нажмите «Мне нравится» и «Рассказать друзьям».
Источник

