Нарушение гидродинамики глаз глаукома
21
Глаукомы,
этиология, классификация, диагностика,
клиника, консервативное (офтальмогипотензивные
препараты) и оперативное лечение,
профилактика. Дифференциальная
диагностика. Врожденная глаукома,
классификациия, клиника, лечение.
Методика тонометрии
1.Актуальность
Термин
«глаукома» изначально происходит от
древнегреческого слова glaucos,
означающего «серо-синий». К сожалению,
нам точно неизвестно почему и когда
впервые появилось это название, но можно
предположить оно описывает цвет слепого
от глаукомы глаза.
Глаукома
относится к хроническим заболевания
глаза. Ее основной симптомокомплекс
характеризуется повышением внутриглазного
давления (ВГД), глаукоматозной оптической
нейропатией (ГОН) и прогрессирующим
ухудшением зрительных функций глаза.
Ежегодно вновь заболевает глаукомой 1
из 1000 человек в возрасте старше 40 лет.
Пораженность населения в этой возрастной
группе составляет 1,5%. Несмотря на
прогресс в методах лечения, глаукома
остается одной из главных причин снижения
зрения и необратимой слепоты. В России
14-15% слепых потеряли зрение о глаукомы
при общем количестве больных, превышающем
750 тысяч человек.
По данным
многих исследователей распространенность
глаукомы растет с каждым годом. Если в
1997 году в России она составляла 698 тысяч,
то в 2009 уже 1205 тысяч человек. Из них 60%
имеют продвинутые стадии, 70 тысяч больных
слепые от глаукомы. По прогнозу на 2020
год количество больных глаукомой в мире
составит 80 миллионов человек, из них
слепых на 2 глаза 11 миллионов. В мире
каждую минуту от глаукомы слепнет 1
человек, а каждые 10 минут 1 ребенок.
Глаукома
относится к разряду хронически текущих
неизлечимых заболеваний. Факт установления
диагноза глаукомы определяет пожизненную
диспансеризацию этой группы больных.
Наблюдение и лечение проводится и даже
после удачно проведенных гипотензивных
операций или нормализации ВГД другими
способами.
Повышенный
уровень офтальмотонуса является одним
из ведущих, но далеко не единственным
фактором риска прогрессирования
глаукомного процесса. Поэтому факт
снижения ВГД ни в коем случае не должен
усыплять бдительность лечащего врача.
Основными критериями при наблюдении в
этом случае будут состояние головки
зрительного нерва (наблюдение за
динамикой величины и формы экскавации),
а также изменения центрального и
периферического полей зрения.
Глаукома
– хроническое заболевание глаз,
сопровождающееся тирадой признаков:
— постоянным или
периодическим повышением ВГД;
— характерными
изменениями поля зрения;
— краевой экскавацией
зрительного нерва.
Внутриглазная
жидкость (1,5 – 4 мм³/мин) непрерывно
вырабатывается эпителием отростков
цилиарного тела и в меньшем количестве
в процессе ультрафильтрации из капиллярной
сети. Влага сначала поступает в заднюю
камеру глаза, объем которой составляет
около 80 мм³, а затем через зрачок переходит
в переднюю камеру (объем 150 – 250 мм³),
которая служит ее основным резервуаром.
Отток водянистой
влаги (ВВ) осуществляется через дренажную
систему глаза, которая расположена в
углу передней камеры глаза, образованном
роговицей и радужкой.
Дренажная
система глазасостоит из
трабекулярного аппарата, склерального
синуса (шлеммов канал) и коллекторных
канальцев, впадающих в склеральные
вены.В
вершине угла передней камеры расположен
трабекулярный аппарат, который
представляет собой кольцевидную
перекладину, переброшенную через вершину
угла. Трабекула имеет слоистое строение.
Каждый слой (всего их 10-15) представляет
собой пластинку, состоящую из коллагеновых
фибрилл и эластических волокон, покрытую
с обеих сторон базальной мембраной и
эндотелием. В пластинах имеются отверстия,
а между пластинами – щели, заполненные
водянистой влагой. На вершине угла
располагается юкстаканаликулярный
слой, отделяющий трабекулярный аппарат
от шлеммова канала. Он состоит из 2-3
слоев фиброцитов и рыхлой волокнистой
ткани и оказывает наибольшее сопротивление
отттоку внутриглазной жидкости из
глаза. Наружная поверхность
юкстаканаликулярного слоя покрыта
эндотелием, содержащим «гигантские»
вакуоли, которые являются динамическими
внутриклеточными канальцами, по которым
внутриглазная жидкость переходит из
трабекулярного аппарата в шлеммов
канал.

Рисунок 1. Водянистая
влага оттекает через трабекулярную
сеть в шлеммов канал.
Шлеммов
канал (склеральный синус) представляет
собой циркулярную щель, выстланную
эндотелием и расположенную в задненаружной
части угла передней камеры. От передней
камеры он отделен трабекулой, кнаружи
от канала расположены склера и эписклера
с венозными и артериальными сосудами.
Водянистая влага оттекает из шлеммова
канала по 20-30 коллекторным канальцам в
эписклеральные вены (вены-реципиенты).

Рисунок 2. Угол
передней камеры: а – трабекулярный
аппарат, б – шлеммов канал, в – коллекторы
водянистой влаги.
Патогенез открытоугольной глаукомы Патогенез глаукомы включает в себя три основных патофизиологических механизма: гидромеханический, гемоциркуляторный и метаболический.
Первый
из них начинается с ухудшения оттока
внутриглазной жидкости и повышения
ВГД.
Гидромеханический
механизм подразумевает нарушение
гидродинамики глаза с последующим
повышением офтальмотонуса, которое
обуславливает снижение перфузионного
артериального давления, а также деформацию
двух относительно слабых структур –
трабекулярной диафрагмы в дренажной
системе глаза и решетчатой пластинки
склеры.
Смещение
кнаружи трабекулярной диафрагмы приводит
к дальнейшему ухудшение оттока
внутриглазной жидкости из-за блокады
склерального синуса, а решетчатой
пластинки склеры к ущемлению волокон
зрительного нерва в канальцах решетчатой
пластинки.
Гемоциркуляторные
нарушения можно разделить на первичные
и вторичные. Первичные предшествуют
повышению ВГД, вторичные – возникают
в результате действия на гемодинамику
глаза повышенного ВГД.
Среди
причин возникновения метаболических
сдвигов выделяют гемоциркуляторные
нарушения, ведущие к ишемии и гипоксии.
Отрицательное влияние на метаболизм
дренажной системы глаза оказывает
возрастное снижение активности цилиарной
мышцы, сосудистая сеть которой участвует
в питании бессосудистой трабекулярной
диафрагмы.
Классификация
глаукомы
Наиболее
востребованными с практической точки
зрения классификационными признаками
глаукомы являются следующие.
По
происхождению:
первичная и вторичная глаукома.
При
первичной глаукоме патологические
процессы имеют строго интраокулярную
локализацию – возникают в углу передней
камеры, дренажной системе глаза или в
головке зрительного нерва. Предшествуют
проявлению клинических симптомов и
представляют собой начальный этап
патогенетического механизма глаукомы.
При
вторичной глаукоме причиной заболевания
могут быть как интра-, так и экстраокулярные
нарушения. Вторичная глаукома является
побочным и необязательным последствием
других болезней (например, увеита,
сосудистых катастроф, сахарного диабета,
отслойки сетчатки, внутриглазных
опухолей, травмы, неправильного положения
хрусталика или изменения его структуры).
По
механизму повышения ВГД:
открытоугольная и закрытоугольная.

Рисунок
3. Угол передней камеры при открытоугольной
глаукоме (слева) и закрытоугольной
глаукоме синехиями (справа).
Открытоугольная
глаукома
характеризуется прогрессирование
патологической триады при наличии
открытого угла передней камеры.
Эта группа включает
в себя следующие нозологические формы.
Простая
первичная открытоугольная глаукома
(ПОУГ) возникает в возрасте старше 35
лет, патогенетический механизм развития
– трабекулопатия и функциональный
трабекулярный блок (блокада склерального
синуса), повышение ВГД, изменения в ДЗН,
сетчатке, зрительных функциях, характерные
для глаукомы.
Эксфолиативная
открытоугольная глаукома (ЭОУГ) связана
с (псевдо)эксфолиативным синдромом,
развивается в пожилом или старческом
возрасте, характеризуется отложением
эксфолиативного материала в переднем
сегменте глаза, трабекулопатией,
каналикулярным блоком, повышением ВГД,
глаукомными изменениями в ДЗН, сетчатке
и состоянии зрительных функций.
Пигментная
глаукома (ПГ) развивается в молодом и
среднем возрасте у лиц с синдромом
пигментной дисперсии, нередко сочетается
с простой формой ПОУГ, возможна спонтанная
стабилизация глаукомного процесса.
Глаукома
с нормальным давлением (ГНД) возникает
в возрасте старше 35лет, ВГД находится
в пределах нормальных значений, но
снижен уровень индивидуального
толерантного ВГД. Изменения в ДЗН,
сетчатке и зрительных функциях,
характерные для глаукомы. Заболевание
часто сочетается с сосудистой дисфункцией.
В большинстве случаев заболевание можно
рассматривать как вариант ПОУГ с крайне
низкой толерантностью зрительного
нерва даже к нормальному уровню
офтальмотонуса.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
ГИДРОДИНАМИКА ГЛАЗА И МЕТОДЫ ЕЕ ИССЛЕДОВАНИЯ
Гидродинамика глаза (циркуляция водянистой влаги) играет важную роль в создании оптимальных условий для функционирования органа зрения. Нарушение гидродинамики глаза вызывает повышение или понижение внутриглазного давления, что губительно сказывается на зрительных функциях и может повлечь за собой грубые анатомические изменения глазного яблока.
Внутриглазное давление (ВГД)— давление, оказываемое содержимым глазного яблока на стенки глаза. Величина ВГД зависит от ригидности (упругости) оболочек, объема водянистой влаги и от кровенаполнения внутриглазных сосудов. ВГД (офтальмотонус) имеет максимальную величину в ранние утренние часы, снижается вечером и достигает минимума ночью. Относительное постоянство величины ВГД у здоровых лиц обусловлено правильным взаимоотношением продукции и оттока внутриглазной жидкости.
Внутриглазная жидкость вырабатывается отростками цилиарного тела, поступает в заднюю камеру, через зрачок переливается в переднюю камеру, затем через дренажную систему в углу передней камеры оттекает наружу в эписклеральные сосуды.
Второй путь оттока — увеосклеральный — из угла передней камеры в супрахориоидальное пространство, затем наружу через склеру.
Исследование внутриглазного давления проводится ориентировочным и тонометрическим методами.
При ориентировочном методе внутриглазное давление определяют пальпаторно через закрытые веки. Исследующий указательными пальцами обеих рук прикасается к верхнему веку пациента выше хряща и слегка надавливает на глаз попеременно каждым пальцем. Эти толчки подушечками пальцев дают ощущение упругости глазного яблока, что зависит от плотности глаза — ВГД; чем оно выше, тем глаз плотнее.
Для точного измерения офтальмотонуса пользуются специальными приборами — тонометрами. В ряде стран и в нашей стране используют отечественный тонометр Маклакова, устроенный на принципе сплющивания роговой оболочки. Измерение ВГД называют тонометрией. Для этого на глаз накладывают груз — полый металлический цилиндр высотой 4 см и массой 10 г. Основания цилиндра расширены и снабжены площадками диаметром 1 см из молочно-белого фарфора. В наборе есть также ручкадержалка, с помощью которой при измерении ВГД удерживают цилиндр в вертикальном положении, и подушечка для краски, которой окрашивают площадки тонометра перед измерением ВГД.
ВГД измеряют после инстилляционной анестезии роговой оболочки 0,5-1% раствором тетракаина (дикаином) или 0,4% раствором оксибупрокаина (инокаином) либо 2% раствором лидокаина. После наступления поверхностной анестезии раскрывают глазную щель, придерживая верхнее и нижнее веки большим и указательным пальцами левой руки. Если больной сильно сжимает веки, для разведения век целесообразно использовать векорасширитель. Больной должен смотреть прямо вверх, чтобы центр роговицы находился в середине раскрытой глазной щели. Правой рукой за ручку-держалку тонометр (цилиндр) осторожно вертикально опускают на центр роговицы исследуемого глаза на 1 с и снимают. Затем тонометр переворачивают и устанавливают на роговицу второй площадкой. В результате давления тонометра на глаз роговица сплющивается. Предварительно нанесенная на площадки тонометра краска (колларгол с глицерином) остается на роговице в области сплющивания. Соответственно этому на площадках тонометра получается светлое пятно с четкими краями, которое отпечатывают на бумагу, слегка смоченную спиртом. Диаметры кружков сплющивания на бумаге измеряют с точностью до 0,1 мм при помощи специальной прозрачной линейки-измерителя Поляка.
Нормальные границы ВГД, измеренного тонометром Маклакова (массой 10 г), у здоровых людей составляют 16-25 мм рт.ст. ВГД обычно одинаково в обоих глазах, иногда может быть разница в 1-2 мм рт.ст. У детей грудного и раннего возраста ВГД измеряют под наркозом. ВГД подвержено суточным колебаниям в пределах ±4 мм рт.ст., обычно оно выше утром и в 11-12 ч дня, а после 16 ч несколько понижается. В настоящее время имеются бесконтактные воздушные тонометры, позволяющие определить примерный уровень ВГД без прикосновения к глазу. Исследование проводят с помощью дозированной воздушной струи, направляемой на передний отрезок глаза.
ГЛАУКОМА
Глаукома — это группа заболеваний глаз с постоянным или периодическим повышением ВГД с последующим развитием дефектов поля зрения, атрофией зрительного нерва и снижением центрального зрения. В России насчитывается 1 млн 25 тыс. больных глаукомой. 30% инвалидов по зрению потеряли его от глаукомы. Различают три основных типа глаукомы: врожденную, первичную и вторичную.
ВРОЖДЕННАЯ ГЛАУКОМА
Врожденная глаукомаявляется следствием неправильного развития дренажной системы глаза, инфекционных заболеваний матери в период беременности, облучения беременной при рентгенодиагностике, авитаминозов, эндокринных расстройств, алкоголя. В возникновении врожденной глаукомы играют роль и наследственные факторы.
В 90% случаев эту патологию можно диагностировать уже в родильном доме, но она может проявить себя и позже — в возрасте 3-10 лет (инфантильная врожденная глаукома) и 11-35 лет (ювенильная врожденная глаукома).
Кардинальные признаки врожденной глаукомы:
— увеличение диаметра роговой оболочки на 2 мм и более;
— отек роговицы;
— расширение зрачка на 2 мм и более;
— замедление реакции зрачка на свет;
— атрофия диска зрительного нерва;
— снижение остроты зрения, сужение поля зрения;
— высокое ВГД;
— буфтальм («бычий глаз») — увеличение глазного яблока. Лечение врожденной глаукомы хирургическое, немедленное.
Операцию нужно производить как можно раньше, фактически сразу же после установления диагноза.
ПЕРВИЧНАЯ ГЛАУКОМА
Первичная глаукома— одна из самых частых причин необратимой слепоты.
Этиология и патогенез. Глаукома — мультифакториальное заболевание.
Факторы риска:
— наследственность;
— эндокринная патология (гипер- и гипофункция щитовидной железы, болезнь Иценко-Кушинга, сахарный диабет);
— гемодинамические нарушения (гипертоническая болезнь, гипотоническая болезнь, атеросклероз);
— обменные нарушения (нарушения холестеринового обмена, обмена липидов и др.);
— анатомический фактор (строение угла передней камеры, близорукость);
— возраст.
Классификация первичной глаукомы проводится по форме и стадии заболевания (степени развития патологического процесса), степени компенсации ВГД и динамике зрительных функций.
Формы глаукомы. Форма глаукомы зависит от строения угла передней камеры. Угол передней камеры определяют при гониоскопии — исследовании угла передней камеры глаза с помощью линзы, называемой гониоскопом, и щелевой лампы.
В зависимости от строения угла передней камеры первичную глаукому делят на открытоугольную и закрытоугольную.
При открытоугольной глаукоме видны все или почти все структуры угла передней камеры.
При закрытоугольной глаукоме корень радужки частично или полностью прикрывает фильтрующую зону угла — трабекулу.
Патогенез открытоугольной глаукомы связан с ухудшением оттока жидкости по дренажной системе глаза из-за дистрофических и дегенеративных изменений.
Клиническая картина открытоугольной глаукомы. В большинстве случаев открытоугольная глаукома развивается незаметно для пациента, он обращается к врачу уже с понижением зрения. Иногда больные жалуются на чувство полноты в глазу, периодические боли в глазу, головную боль, боли в области надбровья, мерцание перед глазами. Одними из ранних признаков, заставляющих заподозрить глаукому, являются повышенная утомляемость глаз при работе на близком расстоянии и необходимость частой смены очков.
При осмотре видны трофические изменения радужной оболочки: сегментарная атрофия радужки, нарушение целости пигментной каймы вокруг зрачка, распыление вокруг зрачка и на передней капсуле хрусталика псевдоэксфолиаций — серовато-белых чешуек. Через несколько лет после начала заболевания развивается атрофия зрительного нерва.
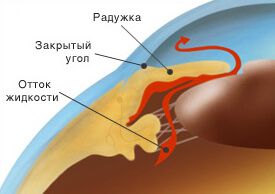
Патогенез закрытоугольной глаукомы связан с блокадой (закрытием) угла передней камеры глаза корнем радужки. К блокаде угла передней камеры приводят: анатомическая особенность (малые размеры глазного яблока, большой хрусталик), возрастные изменения хрусталика (постепенное его набухание), нарушения, возникающие под воздействием функциональных факторов (расширение зрачка, увеличение кровенаполнения сосудистой оболочки глаза). В результате перечисленных факторов радужка плотно прилежит к передней поверхности хрусталика, что затрудняет движение жидкости из задней камеры в переднюю. Это приводит к повышению давления в задней камере глаза и выпячиванию радужки кпереди. Радужная оболочка закрывает угол передней камеры, и ВГД повышается.
Клиническая картина закрытоугольной глаукомы. При закрытоугольной глаукоме больные жалуются на ломящие боли в глазу с иррадиацией в соответствующую половину головы, чувство тяжести в глазах. Для этой формы глаукомы характерно периодическое затуманивание зрения, чаще по утрам, сразу после сна, и появление радужных кругов при взгляде на источник света.
Иногда закрытоугольная глаукома начинается с острого или подострого приступа. Острый приступ глаукомы может возникнуть под влиянием эмоциональных факторов, при длительном пребывании в темноте, при медикаментозном расширении зрачка. При остром приступе глаукомы больные жалуются на сильные ломящие боли в глазу, но больше вокруг глаза, по ходу разветвления тройничного нерва (висок, лоб, челюсти, зубы), головную боль, затуманивание зрения, появление радужных кругов при взгляде на источник света. При осмотре отмечаются застойная инъекция сосудов глазного яблока, роговица отечная, зрачок расширен, ВГД повышено до 50-60 мм рт.ст.
Острый приступ глаукомы необходимо дифференцировать с острым иридоциклитом.
Таблица 1. Дифференциально-диагностические признаки острого приступа глаукомы и острого иридоциклита
| Острый приступ глаукомы | Острый иридоциклит |
| Причины: сильное эмоциональное возбуждение, стресс, расширение зрачка, тяжелая физическая работа, длительная работа с наклоненной головой, сильное охлаждение или перегревание, прием большого количества жидкости | Причины: простуда, ОРВИ, инфекции |
| Возраст старше 40 лет | Возраст любой |
| Боль вокруг глаза, иррадиирующая по ходу тройничного нерва, головная боль, радужные круги при взгляде на источник света, туман в глазу, снижение зрения | Боли в самом глазу, радужных кругов при взгляде на источник света нет, снижения зрения нет |
| Боли появляются во второй половине дня | Боли появляются ночью |
| Инъекция глазного яблока с синеватым оттенком, расширены все видимые сосуды глазного яблока (венозный застой) | Инъекция глазного яблока воспалительная, преобладает перикорнеальная инъекция |
| Роговица отечная, мутная, ее поверхность шероховатая | Роговица прозрачная, гладкая, блестящая, могут быть преципитаты на эндотелии |
| Передняя камера мелкая или отсутствует | Передняя камера средняя, глубокая, неравномерная |
| Радужка отечная, цвет не изменен | Радужка бывает отечной, изменен цвет |
| Зрачок широкий | Зрачок сужен или неровный |
| ВГД резко повышено (до 35-45 мм рт.ст. и более) | ВГД нормальное, пониженное, лишь иногда повышено |
Стадии глаукомы: начальная (I), развитая (II), далекозашедшая (III), терминальная (IV).
Стадии глаукомы определяются по состоянию поля зрения и диска зрительного нерва.
При начальной стадии периферические границы поля зрения нормальные, изменений диска зрительного нерва нет или может быть расширена экскавация диска зрительного нерва.
При развитой стадии имеются стойкое сужение периферических границ поля зрения более чем на 10° и изменения диска зрительного нерва (краевая экскавация диска зрительного нерва с перегибом сосудов;
При далекозашедшей стадии появляется сужение периферических границ с носовой стороны или концентрическое сужение более чем на 15° от точки фиксации. Имеется глаукоматозная атрофия диска зрительного нерва.
В терминальной стадии определить границы поля зрения не удается. Острота зрения падает до светоощущения с неправильной проекцией или имеется полная потеря зрительных функций (слепота). Экскавация диска зрительного нерва становится тотальной.
Классификация глаукомы по ВГД:
а — глаукома с нормальным ВГД (не выше 26 мм рт.ст.);
b — глаукома с умеренно повышенным ВГД (27-32 мм рт.ст.);
с — глаукома с высоким ВГД (выше 32 мм рт.ст.).
Динамика зрительных функций (показателей периферического и центрального зрения) определяет степень стабилизации патологического процесса. Если поле зрения длительно (6 мес и более) не изменяется, то можно говорить о стабилизации зрительных функций. Сужение границ поля зрения, увеличение экскавации диска зрительного нерва указывают на нестабилизированную динамику зрительных функций.
Источник