Наиболее характерным симптомом аллергического конъюнктивита является
Аллергический конъюнктивит — воспаление в конъюнктиве (мембране, покрывающей белую часть глаза) из-за аллергии.[2] Несмотря на то, аллергены разные среди пациентов, наиболее распространённой причиной является сенная лихорадка. Симптомы включают покраснение (в основном за счёт вазодилатации периферических мелких кровеносных сосудов), отёк в конъюнктиве, зуд и увеличение слезотечения (производство слёз). Если все это в сочетании с ринитом, состояние называется аллергическим риноконъюнктивитом .
Симптомы обусловлены высвобождением гистамина и других активных веществ тучными клетками, которые стимулируют расширение кровеносных сосудов, раздражают нервные окончания, а также повышают секрецию слез.
Лечение аллергического конъюнктивита — избегать аллергенов (например, , избегать травы в цвету во время «сезонной сенной лихорадки») и лечение антигистаминными препаратами, либо актуально (в виде глазных капель), или системно (в виде таблеток). Антигистаминные препараты, лекарства, что стабилизирует тучные клетки, и нестероидные противовоспалительные препараты (НПВП) являются безопасными и обычно эффективны.[3]
Признаки и симптомы[править | править код]
Вид при аллергическом конъюнктивите
Конъюнктива является тонкой мембраной, которая покрывает глаз. Когда аллергены раздражает конъюнктиву, общие симптомы, которые наблюдаются в глазе включают: глазной зуд, отёк век, слезотечение, светобоязнь, водянистые выделения и ощущение инородного тела(с болью).[2][4]
Зуд является наиболее типичным симптомом глазной аллергии, и более чем 75 % пациентов называют этот симптом, когда обращаются за лечением.[4] Симптомы у пациентов обычно тяжелее, когда погода тёплая и сухая, в то время как более низкие температур и дождь, как правило, успокаивают эти симптомы.[2] Признаки фликтенулезного кератоконъюнктивита включают маленькие жёлтые узелки, которые образуются на роговице и изъязвляются через несколько дней.[5]
Исследование Klein и др. показало, что в дополнение к физическому дискомфорту, причиняемому аллергическим конъюнктивитом, он также изменяет жизнедеятельность пациентов, ограничивая их в таких действиях, как выход наружу, чтение, сон, и вождение.[4] Таким образом, лечение пациентов с аллергическим конъюнктивитом может улучшить их ежедневное «качество жизни».
Причины[править | править код]
Причиной аллергического конъюнктивита является аллергическая реакция иммунной системы организма на аллергены. Аллергический конъюнктивит встречается у людей, которые склонны к другим аллергическим заболеваниям, таким как сенная лихорадка, астма и экзема.[6]
Среди наиболее распространённых аллергенов, которые вызывают конъюнктивит являются:
- Пыльца с деревьев, травы и амброзии
- Кожа животных и выделения, такие как слюна
- Парфюмерия
- Косметика
- Кожные лекарственные средства
- Загрязнение воздуха
- Дым
- Пылевые клещи
- Перуанский бальзам (используется в пище и напитках для ароматизации, в парфюмерии и туалетных принадлежностях для аромата, в медицинской и фармацевтической продукции для лечебных свойств)
- Глазные капли
Большинство случаев сезонного конъюнктивита связаны с пыльцой и происходят в сезон сенной лихорадки, с пыльцой травы в начале лета и различные другие виды цветочной пыльцы и плесени могут вызвать симптомы в конце лета.[7]
Круглогодичный конъюнктивит обычно бывает из-за аллергии на домашних пылевых клещей (крошечных насекомых, живущих в каждом доме).
Гигантский папиллярный конъюнктивит очень редкое явление, вызванное в основном, аллергической реакцией на «мусор». Хирургия может также вызвать этот тип аллергического конъюнктивита.
Причиной контактного дерматоконъюнктивита являются остальные аллергены, которые могут вступать в контакт с конъюнктивой: косметические средства, лекарства и так далее.
Патофизиология[править | править код]
Глазная аллергия — реакция на каскад событий, который координируется тучными клетками.[8] Бета хемокины, такие как эотаксин и MIP-1 alpha вовлекаются в подготовку и активацию тучных клеток на глазной поверхности. Когда соответствующий аллерген присутствует, происходит сенсибилизация и подготовка системы для запуска производства конкретного антигена. TH2 differentiated Т-клеток освобождает цитокины, которые способствуют производству антигена специфического иммуноглобулина Е (IgE). IgE затем связывается с IgE рецепторами на поверхности тучных клеток. Затем, тучные клетки высвобождают гистамин, который затем приводит к высвобождению цитокинов, простагландинов и фактора активации тромбоцитов . Посредники тучных клеток вызывают аллергическое воспаление и симптомы путём активации воспалительных клеток.[4]
Когда гистамин высвобождается из тучных клеток, он связывается с H1-рецепторами нервных окончаний и вызывает симптом глазнго зуда. Гистамин также связывается с H1 и H2 рецепторами конъюнктивальной сосудистой системы и вызывает расширение сосудов . Извлечённые из тучных клеток цитокины, такие как хемокин IL-8 участвуют в вербовке нейтрофилов . TH2 цитокины, такие как IL-5 набирают эозинофилов и IL-4 , IL-6, и IL-13, которые способствуют повышению чувствительности. Непосредственные симптомы — заслуга молекулярного каскада. Встреча аллергена, чувствительного для пациента, приводит к увеличению чувствительности системы и усилению реакции. Запущенные случаи аллергического конъюнктивита могут прогрессировать до состояния хронического аллергического воспаления.[4]
Классификация[править | править код]
SAC и PAC[править | править код]
Как сезонный аллергический конъюнктивит так и круглогодичный аллергический конъюнктивит — два острых аллергических расстройства конъюнктивы.[3] САК является наиболее общим типом глазной аллергии.[2][9] Симптомы вышеупомянутых глазных болезней включают зуд и окраску от розового до красноватого цвета глаза.[3] Эти два симптома образуются при посредстве тучных клеток глаза.[3][9] Неспецифические меры по снижению симптоматики включают в себя холодные компрессы, примочки с заменителями слезной жидкости и избегание аллергенов.[3] Лечение состоит из антигистаминов, стабилизаторов тучных клеток, антиаллергенных агентов двойного действия или актуальных антигистаминных препаратов.[3] Другой вариант — использование кортикостероидов но, с учётом побочных эффектов катаракты и увеличения внутриглазного давления, кортикостероиды зарезервированы для более серьёзных форм аллергического конъюнктивита, таких как весенний кератоконъюнктивит (VKC) и атопический кератоконъюнктивит (АКС).[3]
VKC и АКС[править | править код]
И весенний кератоконъюнктивит и атопический кератоконъюнктивит — хронические аллергические заболевания, там где эозинофилы, фибропласты конъюнктивы, эпителиальные клетки, тучные клетки, и Th2-лимфоциты усугубляют биохимию и гистологию конъюнктивы.[3] VKC является детской болезнью, распространённой у мужчин, проживающих в теплом климате.[3] AKC часто наблюдается у мужчин в возрасте от 30 и 50 лет.[3] VKC и АКС можно лечить с помощью препаратов, используемых для борьбы с аллергическим конъюнктивитом или использованием стероидов.[3] Знак Maxwell-Lyons, закрытая язва, окаменелые сосочки, желатиновые утолщения у лимба и точки Horner-Trantas точки являются особенности весеннего типа.
Гигантский папиллярный конъюнктивит[править | править код]
Гигантский папиллярный конъюнктивит не является истинно глазной аллергической реакцией и обусловлен повторным механическим раздражением конъюнктивы.[3] Повторный контакт с поверхностью конъюнктивы, вызванный применением контактных линз, ассоциируется с GPC.[9]
Фликтенулезный кератоконъюнктивит[править | править код]
Является результатом гиперчувствительной/воспалительной реакции на бактерии. Распространённые патогенные микроорганизмы включают в себя: стафилококк золотистый, микобактерии туберкулёза, хламидии и Candida.[5]
Лечение[править | править код]
Подробная история позволяет врачам определить, являются ли имеющиеся симптомы аллергенового или другого генеза. Диагностические тесты, такие как скобление конъюнктивы в поисках эозинофилов помогают в определении причин аллергической реакции.[3]Антигистаминные препараты (Алерзин, Супрастин) , медикаменты, что стабилизирует тучные клетки, и нестероидные противовоспалительные препараты (НПВП) являются безопасными и обычно эффективны.[3] Кортикостероиды резервируются для более тяжёлых случаях глазных заболеваний аллергией и их использование должно контролироваться глазным врачом из-за возможных побочных эффектов.[3] Когда вид аллергена выявлен, пациент должен избегать его по мере возможности.[9]
Нелекарственные методы[править | править код]
При столкновении с аллергеном при мягких симптомах, холодный компресс может быть использован для оказания помощи. Это быстрое и лёгкое решение без использования каких-либо препаратов. Холодная температура воды поможет снизить отечность, как при синяке или ожоге. Кроме того, существует много антигистаминных препаратов, доступных для приобретения.
Стабилизаторы тучных клеток[править | править код]
Стабилизаторы тучных клеток не могут помочь в лечении пациентов с аллергическим конъюнктивитом, если для них холодный компресс не эффективен. Они, как правило, дают замедленный результат, но они имеют меньше побочных эффектов, чем другие виды лечения и действуют гораздо дольше, чем антигистаминные препараты . Некоторые пациенты получают одновременно антигистамины, так что есть некоторое снижение симптоматики до начала действия стабилизаторов тучных клеток. Врачи обычно назначают lodoxamide и Nedocromil в качестве стабилизаторов тучных клеток, которые применяют в виде глазных капель.
Стабилизатор тучных клеток — класс нестероидных управляющих медикаментов, которые уменьшает высвобождение вызывающих воспаление химических веществ из тучных клеток. Они блокируют кальциевые каналы, необходимые для дегрануляции тучных клеток, стабилизируя клетки, тем самым предотвращая высвобождение гистамина . Противоотечные препараты также могут быть предписаны. Другой распространённым стабилизатором тучных клеток, используемым для лечения аллергического конъюнктивита является кромогликат натрия.
Антигистаминные препараты[править | править код]
Антигистаминные препараты, такие как дифенгидрамин и хлорфенирамин обычно применяются для лечения. У пациентов, получающих c H1 антигистаминные препараты, снижается производство гистамина и лейкотриенов, а также негативная регуляция экспрессии молекул адгезии на сосуды, что в свою очередь снижает симптомы аллергии на 40-50 %.[10]
Часто назначают препараты двойного действия. Olopatadine (Patanol)[11] и Ketotifen Fumarate (Alaway или Zaditor)[12] — оба способны обеспечить защиту, действуя как антигистамин и стабилизатор тучных клеток одновременно. Patanol является рецептурным препаратом, в то время как ketotifen fumarate нет.
Многие из глазных капель могут вызывать жжение и покалывание, и имеют побочные эффекты . Правильное гигиена глаз могут улучшить симптомы, особенно с контактными линзами. Провокацию аллергенов, например, пыльцы и плесени можно предупредить.
Иммунотерапия[править | править код]
Лечение методом аллергическая иммунотерапии (AIT) включает в себя введение дозы аллергенов, чтобы приучить организм к веществам, которые, как правило, безвредны (пыльца, клещи домашней пыли), таким образом, индуцируя специфическую долгосрочную устойчивость.[13] Аллергены иммунотерапии могут быть введены перорально (в виде подъязычных таблеток или подъязычных капель), или с помощью инъекций под кожу (подкожно). Открытая Leonard Noon и John Freeman в 1911 году, аллергическая иммунотерапия служила только для лечение дыхательной аллергии.
Экспериментальное исследование имело целью молекулы адгезии, известные как селектины на эпителиальных клетках. Эти молекулы инициируют быстрый захват и скопление лейкоцитов из циркуляции. Антагонисты селектинов были проверены в доклинических исследованиях, в том числе кожного воспаления, аллергии и ишемии-реперфузийной травмы. Есть четыре класса средств блокирования селектина: (I) карбогидратные ингибиторы на основе нацеленных на все P-, E-, и L-селектинов, (II) антигуманный селектин антител, (III) рекомбинантная укороченная форма PSGL-1 иммуноглобулина связанного белка, и (IV) ингибиторы малых молекул селектинов. В большинстве клинических испытаний блокаторов селектина не удавалась фазы II / III или исследования были прекращены из-за их неблагоприятной фармакокинетики или чрезмерно высокой стоимости.[10] Сфинголипиды, присутствующие в дрожжах, как Saccharomyces cerevisiae и растениях, также показали, смягчение последствий воздействия на подопытных животных гена нокаутных мышей.[10]
Эпидемиология[править | править код]
Аллергический конъюнктивит чаще встречается среди тех, аллергические условия которых и симптомы имеют сезонную корреляцию.[14]
Аллергический конъюнктивит часто составляет, по оценкам, 20 процентов населения на ежегодной основе и примерно половина из этих людей имеют личный или семейный анамнез атопии .[15]
Гигантский папиллярный конъюнктивит составляет 0,5-1,0 % от глазных болезней в большинстве стран.
См. также[править | править код]
- Поллиноз
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 3 4 Bielory L., Friedlaender M.H. Allergic conjunctivitis (неопр.) // Immunol Allergy Clin North Am. — 2008. — February (т. 28, № 1). — С. 43—58, vi. — doi:10.1016/j.iac.2007.12.005. — PMID 18282545.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 Ono S.J., Abelson M.B. Allergic conjunctivitis: update on pathophysiology and prospects for future treatment (англ.) // The Journal of Allergy and Clinical Immunology (англ.)русск. : journal. — 2005. — January (vol. 115, no. 1). — P. 118—122. — doi:10.1016/j.jaci.2004.10.042. — PMID 15637556.
- ↑ 1 2 3 4 5 Whitcup S.M. Recent advances in ocular therapeutics (неопр.) // Int Ophthalmol Clin / Cunningham ET Jr, Ng EWM. — 2006. — Т. 46, № 4. — С. 1—6. — doi:10.1097/01.iio.0000212140.70051.33. — PMID 17060786.
- ↑ 1 2 Allansmith M.R., Ross R.N. Phlyctenular keratoconjunctivitis // Duane’s Clinical Ophthalmology (неопр.) / Tasman W., Jaeger E.A.,. — revised. — Philadelphia: Harper & Row (англ.)русск., 1991. — Т. 1. — С. 1—5.
- ↑ Conjunctivitis (inflammation of the eye). netdoctor.co.uk. Дата обращения 6 апреля 2010. Архивировано 15 апреля 2010 года.
- ↑ What is conjunctivitis?. patient.co.uk. Дата обращения 6 апреля 2010. Архивировано 30 апреля 2010 года.
- ↑ Liu G., Keane-Myers A., Miyazaki D., Tai A., Ono S.J. Molecular and cellular aspects of allergic conjunctivitis (англ.) // Chem. Immunol. : journal. — 1999. — Vol. Chemical Immunology and Allergy. — P. 39—58. — ISBN 3-8055-6893-2. — doi:10.1159/000058748. — PMID 10590573.
- ↑ 1 2 3 4 Buckley R.J. Allergic eye disease-a clinical challenge (неопр.) // Clinical & Experimental Allergy (англ.)русск.. — 1998. — December (т. 28, № Suppl 6). — С. 39—43. — doi:10.1046/j.1365-2222.1998.0280s6039.x. — PMID 9988434.
- ↑ 1 2 3 Sun W. Y., Bonder C. S. Sphingolipids: a potential molecular approach to treat allergic inflammation. (англ.) // Journal of allergy. — 2012. — Vol. 2012. — P. 154174. — doi:10.1155/2012/154174. — PMID 23316248. [исправить]
- ↑ Rosenwasser L.J., O’Brien T., Weyne J. Mast cell stabilization and anti-histamine effects of olopatadine ophthalmic solution: a review of pre-clinical and clinical research (англ.) // Current Medical Research and Opinion (англ.)русск. : journal. — 2005. — September (vol. 21, no. 9). — P. 1377—1387. — doi:10.1185/030079905X56547. — PMID 16197656.
- ↑ Avunduk A.M., Tekelioglu Y., Turk A., Akyol N. Comparison of the effects of ketotifen fumarate 0.025% and olopatadine HCl 0.1% ophthalmic solutions in seasonal allergic conjunctivities: a 30-day, randomized, double-masked, artificial tear substitute-controlled trial (англ.) // Clinical Therapeutics (англ.)русск. : journal. — 2005. — September (vol. 27, no. 9). — P. 1392—1402. — doi:10.1016/j.clinthera.2005.09.013. — PMID 16291412.
- ↑ Van Overtvelt L. et al. Immune mechanisms of allergen-specific sublingual immunotherapy. Revue francaise d’allergologie et d’immunologie clinique. 2006; 46: 713—720.
- ↑ Conjunctivitis – Epidemiology, Diagnosis, Treatment and management. encyclopedia.stateuniversity.com. Дата обращения 6 апреля 2010. Архивировано 9 апреля 2010 года.
- ↑ Conjunctivitis: Differentiating Allergic, Bacterial & Viral Conjunctivitis. conjunctivitis.blogspot.com. Дата обращения 6 апреля 2010.
Источник
Дата публикации 30 октября 2019 г.Обновлено 30 октября 2019 г.
Определение болезни. Причины заболевания
Аллергический конъюнктивит — это воспаление слизистой оболочки глаз (конъюнктивы), которое вызвано воздействием аллергена [4].
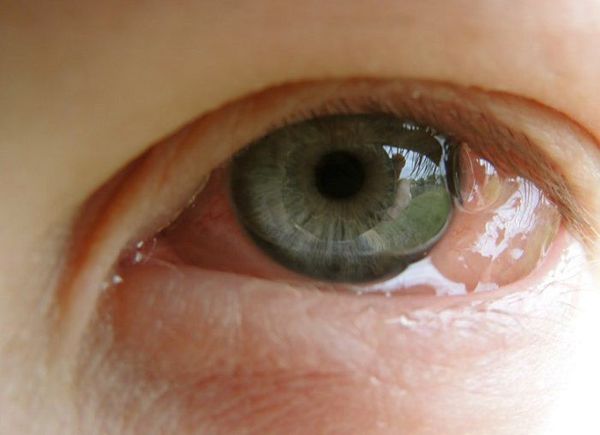
Чаще всего заболевание вызывают ингаляционные аллергены, которые попадают в организм вместе с воздухом:
- домашняя пыль, клещи домашней пыли, тараканы;
- пыльца деревьев, луговых и сорных трав;
- животные — кошки, собаки, лошади, мыши, крысы и др.;
- профессиональные аллергены — латекс, мука, формальдегид, клей, древесная пыль и др.
Значительно реже аллергический конъюнктивит провоцируют неингаляционные аллергены:
- еда — морепродукты, орехи, фрукты, мёд и др.;
- лекарственные препараты.
Как правило, болезнь дебютирует в возрасте 6-11 лет и в юности, иногда — в старшем возрасте, крайне редко — у детей до пяти лет. Это связано с особенностями «созревания» иммунной системы — её «критическими периодами». Дело в том, что в возрасте 4-6 лет концентрация иммуноглобулина Е — важной молекулы, играющей ключевую роль в формировании аллергии, — достигает своих максимальных значений из-за глистных и паразитарных заболеваний у детей. В результате чувствительность иммунной системы к ингаляционным аллергенам повышается.
Предрасположенность к аллергическому конъюнктивиту в первую очередь связана с наследственной отягощённостью по аллергии. На её активацию влияет целый ряд внешних факторов: стрессы, экологические проблемы в мегаполисах, доступность и неконтролируемый приём лекарств, вредные привычки, характер питания [2][5].
Также важную роль играет скорость движения воздуха в помещении. Если воздух находится в неподвижном (спокойном) состоянии, то крупные частицы, которые в основном вызывают аллергию, будут оседать на поверхности предметов, не скапливаясь в воздухе. Это объясняет, почему пыль не является главной причиной аллергического конъюнктивита в отличие от пыльцы [5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы аллергического конъюнктивита
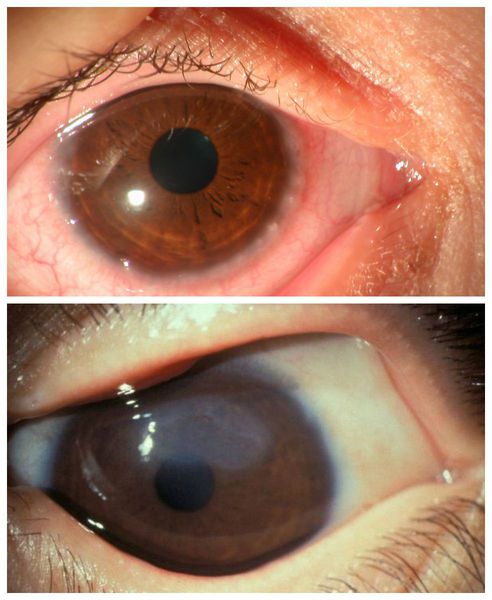
Внешне пациента с аллергическим конъюнктивитом можно заподозрить по наличию отёчной и покрасневшей конъюнктивы глаз, отёчных век, тёмных кругов под глазами, слезотечению. Также они жалуются на зуд и ощущение песка в глазах.
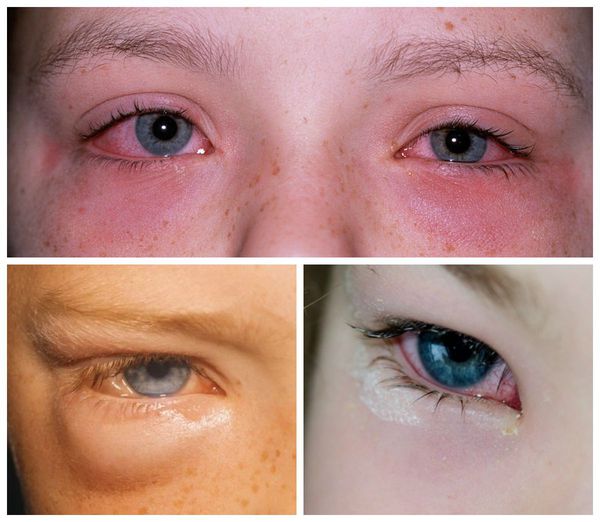
Все вышеописанные симптомы, как правило, возникают симметрично на обоих глазах. Если же эти признаки долгое время наблюдаются только в одном глазу, то нужно обязательно проконсультироваться с офтальмологом: такое течение болезни указывает на неаллергический характер воспаления.
Симптомы аллергического конъюнктивита могут беспокоить пациента круглый год или появляться только в весенне-летний период. Круглогодичные признаки не имеют выраженных периодов обострения (из-за чего болезнь трудно диагностировать) или возникают эпизодически при контакте с аллергеном: во время уборки квартиры, чтении старой книги, общения с животными. Симптомы сезонного аллергического конъюнктивита более выражены. Они беспокоят пациента в одно и то же время на протяжении нескольких лет, усиливаются при выходе на улицу, особенно в сухую ветреную погоду, во время работы на садовом участке, пребывания в загородной зоне, езды на автомобиле с открытыми окнами.
Изолированный аллергический конъюнктивит встречается редко. Чаще всего он сопряжён с признаками аллергического ринита (около 95 %). В таком случае пациента беспокоят ещё и заложенность носа, насморк, зуд в носу, многократные чихания. Только 55 % пациентов с аллергическим ринитом могут самостоятельно заподозрить у себя проявления аллергического конъюнктивита, остальные случаи диагностируются врачом-аллергологом [10]. Кроме того, аллергический риноконъюнктивит может сочетаться с бронхиальной астмой, для которой характерно удушье, чувство нехватки воздуха, приступообразный кашель, свисты и хрипы в груди.
Нередко аллергическому конъюнктивиту сопутствует атопический дерматит. Ему характерны сыпь на коже век, в области запястий, локтевых и подколенных сгибов, сопровождается выраженным зудом и сухостью кожи [2].
Патогенез аллергического конъюнктивита
Эпителиальные клетки поверхности глаз являются частью иммунной системы слизистой оболочки глаза. Помимо физического барьера против инфекции они выполняют функцию эффекторных клеток, которые способны отличать чужеродные клетки (микробы, аллергены) от клеток собственного организма, захватывать и переваривать их.
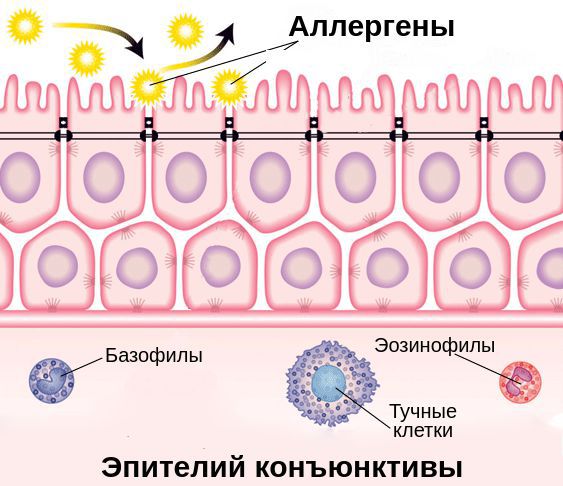
При проникновении аллергенов в конъюнктиву клетки иммунной системы начинают вырабатывать специальный белок — иммуноглобулин Е (IgE). Он связывается с аллергенами и чувствительными тучными клетками — клетками иммунной системы — через Fc-рецепторы (FceRI). Это становится пусковым механизмом развития воспалительной реакции в конъюнктиве [6][8].
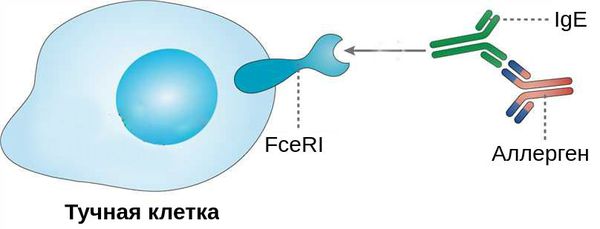
Выделяют две фазы аллергической реакции: раннюю и позднюю. Во время ранней фазы тучные клетки высвобождают медиаторы воспаления (гистамин, триптазу, простагландины и лейкотриены) спустя несколько секунд или минут после контакта аллергена со специфическими IgE. Молекулы этих медиаторов вызывают острые воспалительные симптомы, такие как покраснение, отёк и зуд глаз. Во время поздней фазы другие клетки иммунной системы (эозинофилы, базофилы, Т-клетки, нейтрофилы и макрофаги) проникают и скапливаются в поражённой ткани примерно 6-72 часа после воздействия аллергена. Тучные клетки и вырабатываемые ими молекулы являются мишенями при лечении возникшего воспаления.
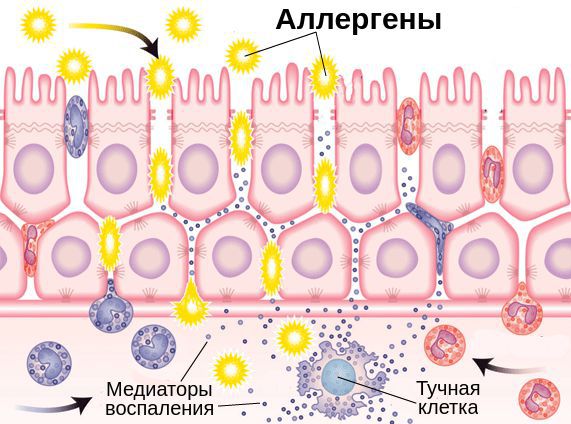
Помимо Fc-рецепторов на поверхности клеток иммунной системы есть неактивные Fcy-рецепторы, которые прикреплены к иммунным клеткам с помощью связывающих молекул — лиганд. Эти молекулы являются мощными хемоаттрактантами тучных клеток, т. е. заставляют их передвигаться в сторону очага воспаления.
Также стало известно, что в развитии аллергической болезни глаз участвуют дендритные клетки. Они играют ключевую роль в запуске Th2-клеток, которые отвечают за гуморальный иммунитет — защитные иммунные механизмы, расположенные в плазме крови. Активация Th2-клеток в свою очередь запускает каскад реакций, которые в конечном итоге приводят к кульминации аллергической реакции — отёку век и другим симптомам.
Классификация и стадии развития аллергического конъюнктивита
Как уже упоминалось, существует две формы заболевания:
- Круглогодичный аллергический конъюнктивит — симптомы беспокоят на протяжении всего года. Данная форма вызвана постоянным приёмом лекарств и воздействием на иммунную систему тех аллергенов, с которыми пациент контактирует постоянно, — бытовые, эпидермальные, грибковые, пищевые, профессиональные аллергены.
- Сезонный аллергический конъюнктивит — симптомы имеют чёткий сезонный характер, беспокоят обычно в весенне-летний период. Возникает под воздействием на иммунную систему пыльцы растений или грибковых аллергенов.
Отдельно выделяют весенний (атопический) кератоконъюнктивит. Он имеет те же симптомы, что и аллергический конъюнктивит, но помимо конъюнктивы в воспалительный процесс вовлекается ещё и роговица. Характерным отличием такой формы является бледность конъюнктивы и желтовато-белые точки в области края роговицы, которые можно обнаружить при проведении офтальмоскопии.
Течение каждой формы подразделяется на две стадии:
- стадия обострения;
- стадия ремиссии [4].
Также выделяют три степени тяжести заболевания:
- Лёгкая степень — невыраженные симптомы, которые не нарушают активность и сон пациента.
- Средняя степень — симптомы нарушают сон, мешают работе, учёбе, занятиям спортом, снижается качество жизни.
- Тяжёлая степень — нарушение качества жизни становится более выраженным, пациент не может полноценно работать, учиться, заниматься спортом.
Осложнения аллергического конъюнктивита
Чаще всего осложнения аллергического конъюнктивита возникают из-за того, что пациент не соблюдает режим лечения: накладывает повязку на глаза, носит контактные линзы во время обострения конъюнктивита, долгое время использует глюкокортикоиды (дексаметазон и гидрокортизон). Также появлению осложнений способствует недостаточный контроль тяжёлой формы заболевания.
Распространёнными осложнениями являются:
- сухость глаз;
- присоединение вторичной инфекции (вирусной, бактериальной, хламидийной), которая проникает в структуру глаза во время его трения и при ослаблении иммунитета конъюнктивы;
- кератит.
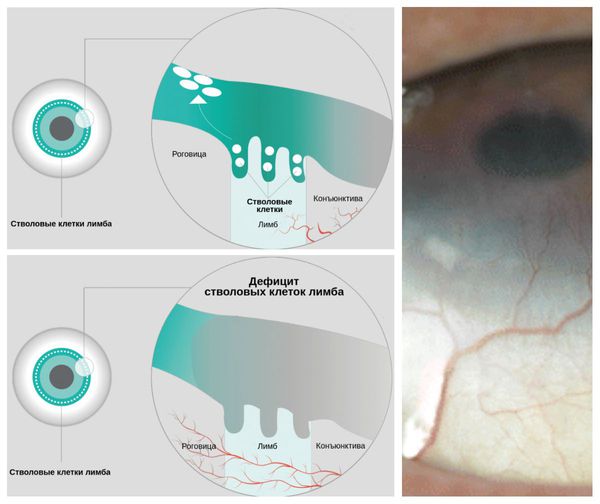
Длительно протекающее заболевание, трение глаз, а также неправильное лечение (использование глюкокортикоидов при вирусных конъюнктивитах; назначение каплей и мазей с антибиотиками и противогрибковыми компонентами при неосложнённых формах болезни) могут привести к угрожающим зрению проблемам, таким как дефицит лимбальных стволовых клеток (LSCD) и вторичному кератоконусу. Оба осложнения требуют своевременного хирургического лечения для предотвращения грозных зрительных нарушений [7].
LSCD — это состояние, при котором наблюдается дефицит стволовых клеток в лимбе — месте перехода склеры в роговицу. Вследствие этого дефицита эпителий роговицы теряет способность к обновлению и восстановлению, что в конечном итоге приводит к стойким дефектам эпителия роговицы или его разрушению. Так как лечение аллергического конъюнктивита включает использование глюкокортикостероидов, то у пациентов с LSCD может повыситься внутриглазное давление и развиться катаракта. У некоторых больных эти осложнения могут привести к необратимой потере зрения.
Диагностика аллергического конъюнктивита
Диагностика аллергического конъюнктивита основывается на сборе жалоб, истории болезни пациента (анамнеза), осмотре и проведении необходимых исследований. Зачастую уже на этапе сбора анамнеза заболевания врач может заподозрить причинный аллерген. Для его дальнейшей верификации проводится необходимый объём исследований, который будет зависеть от возраста пациента и стадии заболевания. В некоторых случаях может потребоваться консультация офтальмолога [2].
Неспецифические исследования — общий анализ крови, определение концентрации общего IgE — не всегда оказываются достоверными. Иногда при аллергическом конъюнктивите можно обнаружить увеличение числа эозинофилов (клеток иммунной системы, участвующих в развитии аллергических реакций) и увеличение концентрации общего IgE сыворотки крови. Но нормальные значения данных показателей не отрицают факт наличия аллергии.
Специфическое аллергологическое обследование включает в себя проведение кожных проб с аллергенами и/или определение аллерген-специфических IgE в сыворотке крови.
Кожные пробы проводит аллерголог-иммунолог или медсестра, владеющая специальными навыками. На кожу предплечья пациента наносят капли экстрактов аллергенов, затем стерильными скарификаторами повреждают эпидермис (верхний слой кожи) в области каждой капли. Через 15-20 мин врач оценивает результаты проб.
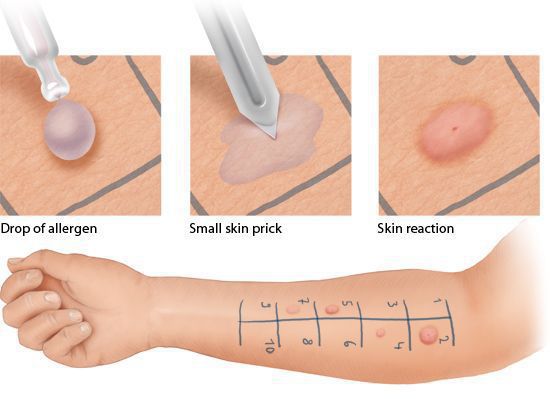
Кожные пробы имеют ряд ограничений и противопоказаний. Их нельзя проводить:
- детям младше двух лет;
- во время обострения аллергического конъюнктивита и других аллергических заболеваний;
- во время беременности;
- при приёме некоторых лекарств — антигистаминных (противоаллергических), трициклических антидепрессантов, топических стероидов, β-блокаторов и ингибиторов ангиотензин-конвертирующего энзима [3].
Альтернативным методом исследования является анализ венозной крови на определение специфических IgE к аллергенам. Данное исследование можно проводить пациентам в любом возрасте, в момент обострения или ремиссии заболевания, а также на фоне лечения противоаллергическими препаратами [5].
Лечение аллергического конъюнктивита
Лечение аллергического конъюнктивита в большинстве случаев проводится амбулаторно. Госпитализация в стационар может потребоваться при тяжёлом течении болезни или развитии осложнений.
В первую очередь необходимо минимизировать или полностью исключить контакт с причинным аллергеном: часто менять постельное бельё, отказаться от домашнего животного в квартире и др. При обострении аллергического конъюнктивита не следует носить контактные линзы, так как аллергены особенно хорошо оседают на их поверхности. Это может резко усилить симптомы и спровоцировать развитие осложнений.
Людям с сезонным аллергическим конъюнктивитом рекомендуется носить солнцезащитные очки в период цветения. Для удаления аллергена с поверхности глаз можно использовать препараты искусственной слезы.

При лёгких проявлениях конъюнктивита назначают препараты из группы стабилизаторов мембран тучных клеток (например, кромоглициевую кислоту), местные блокаторы Н1-рецепторов (азеластин, дифенгидрамин, олопатадин) или пероральные блокаторы H1-рецепторов (дезлоратадин, левоцетиризин, цетиризин, лоратадин).
Предпочтительно использовать антигистаминные препараты II поколения. От препаратов I поколения они отличаются тем, что:
- быстрее начинают действовать;
- обладают более продолжительным эффектом, что позволяет использовать их всего один раз в сутки;
- седативный эффект от их применения (нарушение координации, головокружение, вялость, снижение концентрации внимания) не развивается или выражен незначительно;
- в большинстве случаев не зависят от приёма пищи;
- не снижают терапевтический эффект при длительном применении.
При умеренных и выраженных симптомах конъюнктивита показана комбинация глазных противоаллергических капель с антигистаминными препаратами II поколения системного действия.
При тяжёлом течении болезни в первые 2-3 суток возможно парентеральное применение клемастина или хлоропирамина (минуя пищеварительный тракт), с последующим приёмом таблеток от аллергии. Возможно местное использование короткого курса глюкокортикоидов в форме капель, мазей или растворов (преднизолон, дексаметазон, гидрокортизон), но исключительно при отсутствии инфекционного компонента воспаления.
Во время аллергического конъюнктивита запрещено накладывать повязку на глаза: это замедляет эвакуацию отделяемого из конъюнктивальной полости и может привести к развитию кератита. При его появлении, а также присоединении вторичной инфекции и снижении зрения необходима консультация врача-офтальмолога.
В случаях вторичного инфицирования показано использование местных комбинированных лекарств с антибиотиком (например, бетаметазон + гентамицин, дексаметазон + гентамицин, дексаметазон + тобрамицин).
У пациентов с аллергическим риноконъюнктивитом эффективным методом устранения глазных симптомов является топические интраназальные стероиды. Это объясняется тем, что механизм развития признаков конъюнктивита предполагает участие назо-окулярного рефлекса, который формируется воспалением слизистой оболочки полости носа.
Основной метод лечения аллергического риноконъюнктивита, воздействующий на механизм развития болезни, — это аллерген-специфическая иммунотерапия (АСИТ). Она вырабатывает устойчивость иммунной системы к аллергенам. С этой целью по определённой схеме вводят дозы причинного аллергена, постепенно наращивая его концентрацию и дозу. АСИТ назначает и проводит исключительно аллерголог-иммунолог. Полный курс лечения может занять 3-5 лет. После его завершения наступает ремиссия, которая длится от 3-5 до 20 лет и более (в среднем 7-10 лет) [1][2][4].
Прогноз. Профилактика
Прогноз при аллергическом конъюнктивите, как правило, благоприятный. Всё зависит от индивидуальной чувствительности иммунной системы пациента, условий окружающей среды, своевременности диагностики и лечения. Если поздно диагностировать болезнь или провести неадекватное лечение, могут развиться более тяжёлые формы заболевания или осложнения.
При соблюдении рекомендаций, диеты (в случае необходимости), своевременном и адекватном лечении уменьшается выраженность симптомов конъюнктивита, снижается риск появления реакции на новые аллергены и возникновения других атопических заболеваний, сокращается количество принимаемых лекарств [2].
Профилактика аллергического конъюнктивита не отличается от профилактики других атопических заболеваний. Первичная профилактика направлена на подавление выработки IgE у детей, входящих в группу риска. Она включает в себя:
- устранение контакта с аллергенами во время беременности;
- отказ от активного и пассивного курения;
- естественное вскармливание (как минимум до 4-6 месяца жизни ребёнка);
- при наследственной отягощённости по аллергии у маленького ребёнка необходимо максимально уберечь его от респираторных аллергенов (животных, пыли, плесени);
- нормализация массы тела для детей с избыточным питанием.
Вторичная профилактика не допускает прогрессирование болезни, а также формирования новых видов атопических заболеваний. Она включает в себя своевременное лечение атопического дерматита у детей, что помогает предупредить формирование «атопического марша» — последовательной смены атопических заболеваний (например, переход атопического дерматита в аллергический ринит или риноконъюнктивит с последующим формированием бронхиальной астмы). Для этого требуется минимизировать или исключить контакты чувствительных пациентов с причинным аллергеном.
Третичная профилактика заключается в лечении сформировавшегося аллергического конъюнктивита. Она предполагает:
- полное устранение или максимальное ограничение контакта пациента с аллергеном;
- проведение терапии, направленной на устранение механизмов развития болезни [5].
Источник


