Могут ли при катаракте слезиться глаза
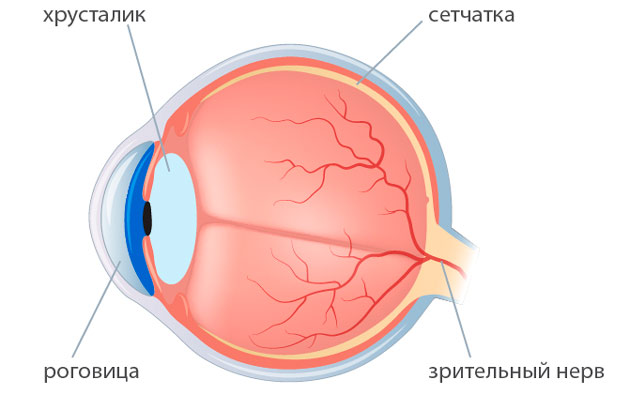
Операция по замене хрусталика, помутневшего при катаракте, является единственным возможным способом лечения заболевания. Такие оперативные вмешательства проводятся часто и во многих клиниках. Тем не менее осложнения после замены хрусталика глаза возможны. Какими они бывают и можно ли их избежать?
Почему возникают негативные последствия после замены хрусталика?
Если операция по замене хрусталика при катаракте выполнена опытным офтальмохирургом, то она не влечет за собой особых проблем. Для профессионалов, которые провели не одно оперативное вмешательство, удаление хрусталика и размещение на его месте импланта — интраокулярной линзы — простая и быстрая операция. Процесс выздоровления проходит спокойно у большинства пациентов. Вероятность осложнений возникает нечасто. Но все же их нельзя исключать, хоть они и являются достаточно редкими явлениями.
Любой из видов осложнений имеет конкретные причины происхождения. После проведения оперативного вмешательства часто возникает отек глаза. С такой неприятностью сталкиваются многие пациенты в послеоперационный период. Обычно она связана с ослабленным состоянием роговицы. Еще одна причина — особенность реакции организма на ультразвук. Он применяется в тех случаях, когда пациент слишком поздно обратился за медицинской помощью. Если катаракта была запущена, то офтальмохирургам требуется использовать более мощные ультразвуковые волны. Часто это оказывает повышенное воздействие на глазное яблоко.
Возможной причиной возникновения осложнений после замены хрусталика при катаракте может стать и врачебная ошибка. Такие ситуации не так часто встречаются в медицинской практике, но исключать их нельзя. Проблемы могут возникнуть из-за технических или тактических ошибок врача, который проводил операцию. Обычно врачебные ошибки совершаются случайно. Потому и предугадать их риск сложно. Проведение операции при катаракте — единственный возможный метод лечения и офтальмохирурги имеют достаточный опыт в ее выполнении. Но это не отменяет вероятности осложнений, возникших по вине врача.
Какие бывают интраоперационные осложнения при замене хрусталика?
Замена хрусталика при катаракте считается хорошо отлаженной процедурой. Но даже при проведении этой высокотехнологичной операции возможны осложнения. Одним из них является разрыв стенки капсулы, внутри которой прежде располагался помутневший хрусталик глаза, и выпадение его раздробленных частиц в область стекловидного тела. Это осложнение часто влечет за собой развитие глаукомы и поражение сетчатки. Исправить ситуацию может помочь проведение повторной операции. Обычно окулисты наблюдают за пациентом в течение 2-3 недель. После этого хирургическим способом происходит удаление засоренного стекловидного тела.
Смещение интраокулярной линзы в сторону сетчатки — еще один вид осложнений, возможных после замены хрусталика при катаракте. Происходит это из-за неправильного расположения импланта. Это и провоцирует отек макулы — самого центра сетчатой оболочки глаза, в которой фокусируются световые лучи. В этом случае единственным возможным способом устранения этой проблемы является проведение повторной операции и замена «неправильного» хрусталика новым.
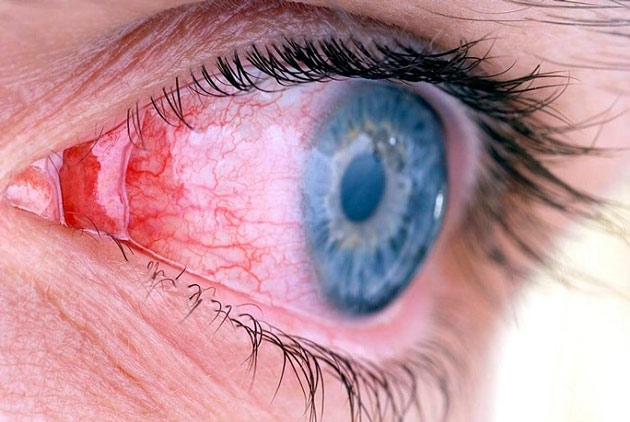
Особым видом осложнения является супрахориоидальное кровоизлияние. Это скопление геморрагического содержимого в пространстве между склерой — белковой оболочкой глаза и сосудистой. В большинстве случаев кровоизлияние при катаракте возникает у пациентов преклонного возраста или сопутствующих заболеваниях: глаукоме или гипертонии. Опасность такого осложнения в том, что оно может привести к стремительному снижению зрения и потере глаза.
Воспалительные процессы как осложнения после замены хрусталика
Применять их следует на протяжении 2-3 недель. Регулярность использования подбирается индивидуально.
Если иммунитет пациента был ослаблен еще до постановки диагноза «катаракта», то обычные признаки воспаления могут сопровождаться симптомами увеита или иридоциклита. При увеите воспаляются различные части сосудистой оболочки глаза:
- радужка;
- цилиарное тело;
- хориоидеа.
Проявляется это заболевание покраснением, болезненными ощущениями в области зрительных органов, светочувствительностью, затуманенностью зрения, повышенной слезливостью. В некоторых случаях перед глазами могут возникать мушки, плавающие пятна. Основа лечения увеита заключается в применение мидриатиков, стероидных, иммуносупрессивных препаратов.
Другим офтальмологическим заболеванием, которое может стать последствием воспалительного процесса является иридоциклит. Эта патология затрагивает собой радужную оболочку глаза и цилиарное тело. Болезнь «дает о себе знать» отеком, покраснением, болевыми ощущениями. В особо сложных случаях и при запущенной катаракте радужка может изменять окраску, зрачок — сужаться и деформироваться.
Консервативное лечение иридоциклита включает в себя следующие виды терапии:
- антибактериальную;
- противовоспалительную;
- противовирусную.
Виды осложнений, которые можно лечить консервативно
Гифема — негативное последствие, которое может возникать после операции по удалению катаракты. Это кровоизлияние в переднюю камеру глазного яблока, заполненную внутриглазной жидкостью. То есть, возникает скопление крови между хрусталиком и радужкой. Гифема возникает из-за того, что при проведении операции офтальмохирург нечаянно повредил сосуды цилиарного тела или радужной оболочки глаза. Такое состояние не представляет серьезной опасности для пациента, хотя может сохраняться несколько месяцев. Гифема не вызывает болевых ощущений и не нарушает зрение. Лечится она с помощью дополнительных промываний. Врачи чаще всего назначают гормональные капли, например, «Дексаметазон», и мидриатики, например, «Атропин».
Неудачно проведенная операция по удалению катаракты может стать причиной повышения внутриглазного давления. Такое состояние часто называют «послеоперационной глаукомой».

К причинам, которые вызывают повышение внутриглазного давление, относятся:
- воспалительные процессы или кровоизлияния внутри глаза;
- недостаточно хорошо смытые гелеобразные суспензии, применяемые при операции;
- смещение искусственного хрусталика ближе к радужке и его давление на зрачок;
- попадание влаги в прооперированный глаз в течение недели после операции;
- воздействие слишком яркого освещения на радужную оболочку глаза.
Пациенты с послеоперационной глаукомой отмечают возникновение болевых ощущений в глазах, повышенное слезотечение, затуманенную видимость. Давление нормализуется после использования специальных капель, например: «Тимолол», «Бринзопт», «Пилокарпин». Если лечение при помощи капель не помогает, то окулист назначает проведение пункции с промыванием засоренных протоков глазного яблока.
Послеоперационный астигматизм — еще одно возможное осложнение, которое может возникнуть после удаления катаракты. При замене хрусталика изменяется форма роговицы. Из-за этого нарушается рефракция глаза и зрение становится нечетким. Корректируется послеоперационный астигматизм контактными линзами, которые имеют торический дизайн, цилиндрическими или сфероцилиндрическими очками.
Очень важно различать симптомы астигматизма, который может развиться спустя несколько месяцев после установки импланта, и диплопию, которая является побочным эффектом хирургического вмешательства. При диплопии нарушаются функции мышц глаза, из-за чего изображение раздваивается. Это состояние проходит через несколько дней и не требует лечения.
Какие осложнения после замены хрусталика требуют проведения операции?
После удаления катаракты возможно возникновение серьезных осложнений. Они требуют проведения повторного оперативного вмешательства. При неправильной фиксации интраокулярной линзы, которая размещается внутри капсульного мешка вместо помутневшего хрусталика, ИОЛ может самостоятельно смещаться назад, вперед или в сторону. В таких ситуациях пациент жалуется на двоящееся изображение отдаленных предметов, быструю усталость зрительных органов. Этот вид осложнения считается довольно тяжелым. Его опасность в том, что при отсутствии принятых мер у пациента может развиться глаукома или отслоиться сетчатка. Консервативное лечение в этом случае будет бесполезно. Исправить ситуацию сможет только повторное проведение операции. Во время нее офтальмохирург скорректирует положение искусственного хрусталика.
Одним из возникающих после удаления катаракты осложнений является регматогенная отслойка сетчатки. Это довольно серьезная патология, которая требует хирургического вмешательства. Регматогенная отслойка происходит из-за того, что слой сетчатки при отделении от стенки глазного яблока, утрачивает доступ к питательным веществам и начинает отмирать. Опасно это состояние тем, что оно может привести к полной потере зрения. Выявить его можно по жалобам пациента на возникновение пелены перед глазами. Лечение осуществляется с помощью проведения:
- лазерной коагуляции — лечебной процедуры, при помощи которой офтальмохирурги устраняют дистрофические и дегенеративные изменения сетчатки;
- витрэктомии — хирургической операции, применяющейся при кровоизлияниях в стекловидное тело, отслоении сетчатки, травмах зрительного анализатора;
- экстрасклерального пломбирования — метода лечения патологий сетчатки путем сдавливания ее специальной пломбой, зафиксированной с наружной стороны склеры.
Редким, но весьма опасным осложнением после удаления катаракты глаза, является эндофтальмит. Это тяжелый воспалительный процесс, при котором происходит скопление гноя в стекловидном теле. Он возникает из-за попадания внутрь глаза инфекции во время операции, при инфицировании слезных протоков. Эндофтальмит часто развивается у людей с ослабленным иммунитетом и у тех, кто перенес другие офтальмологические патологии, например: блефарит, конъюнктивит и т. д. Симптомы заболевания:
- резкая боль в глазах;
- отечность в области век;
- существенное снижение зрения;
- покраснение склеры.

При эндофтальмите необходима экстренная госпитализация в офтальмологическое отделение. Если необходимые меры по лечению заболевания не будут своевременно приняты, это может привести к потере глаза или развитию менингита.
Могут ли осложнения возникнуть спустя несколько месяцев?
Некоторые виды осложнений могут «дать о себе знать» через несколько месяцев после операции. Основным из них является развитие вторичной катаракты. Обычно это состояние возникает спустя от 6 месяцев до года. В таком случае помутнение образуется не на хрусталике. Страдает капсула, внутри которой располагается интраокулярная линза. Пациенты отмечают симптомы, присущие катаракте. Осложнение характеризуется:
- размытостью очертаний изображения;
- ослабленной цветопередачей предметов;
- возникновением «мушек» перед глазами.
Лечение вторичной катаракты осуществляется двумя методами. Первый — хирургическая капсулотомия. Эта операция позволяет удалить засоренную пленку капсульного мешка. Второй способ — очистка задней стенки капсулы при помощи лазера.
Другой вид осложнения, который может возникнуть после замены хрусталика, помутневшего при катаракте, это кистоидный макулярный отек. Воспалительный процесс развивается в центральной части сетчатки. Его причиной является разрыв капсулы хрусталика или инфекций в стекловидном теле. При кистоидном макулярном отеке происходит поражение желтого тела — самой важной части сетчатки, в которой фокусируются лучи света.
Опасность этого состояния еще и в том, что ранняя диагностика затруднена. Симптомы выражены нечетко. Поставить точный диагноз возможно только при проведении оптической томографии глаза и ангиографии сетчатки. В лечении заболевания важную роль играет прием противовоспалительных препаратов.
Как избежать осложнений после замены хрусталика?

Для того, чтобы избежать осложнений после удаления катаракты, следует соблюдать рекомендации окулиста. Это позволит ускорить процесс реабилитации и избежать осложнений.
- Не следует резко наклонять голову.
- Спать лучше на том боку, где находится здоровый глаз.
- Следить за тем, чтобы во время гигиенических процедур в прооперированный глаз не попадала вода.
- Избегать зрительных нагрузок. Меньше читать, смотреть телевизор, работать за компьютером.
- Принимать витамины, употреблять больше фруктов и овощей.
- Отказаться от вредных привычек, особенно от курения.
- Не поднимать тяжести, вес которых более 10 кг.
- Отказаться от управления автомобилем.
При соблюдении рекомендаций, данных врачом после замены хрусталика, осложнений удастся избежать.
Источник
У меня появились плавающие тела в глазу. Скажите, есть ли какие-ни¬будь способы лечения этого?
Пациенты с плавающими телами «видят» одно или несколько темных пятен или линий, которые «плавают» по всему полю зрения. Эти тела — очень маленькие частицы, которые образуются группами клеток, медленно перемещающимися в жидкости, заполняющей глаз. Эта жидкость имеет консистенцию полужидкого желе.
Эти клетки отрываются от других клеток внутри глаза или появляются в результате кровоизлияния или повреждения глазного яблока. Большинство из них не являются последствием серьезных заболеваний, но поскольку некоторые из них образуются в результате таких болезней, как диабет, лейкемия, повышенное кровяное давление и другие редкие, но более серьезные болезни, каждый человек, у кого появляются плавающие тела, дол¬жен быть тщательно обследован врачом.
Единственное, что требуется в большинстве случаев при этом состоянии -бдительность, но если обнаружена болезнь, вызывающая эту проблему, необходимо лечение. Если эта проблема продолжительна и сильно досаждает, то специалист может устранить ее с помощью лазера.

У меня в глазах
иногда появляются темные и светлые пятна или различные фигуры. У меня отличное
зрение. Что вы думаете об этом?
У меня есть несколько предположений относительно
причин, но все они приводят к одному заключению — вы должны показаться врачу!
Самая вероятная причина — у вас в глазу плавающие тела. Это
группа клеток, плавающих в жидкости внутри глаза. Они иногда сильно досаждают,
и их можно удалить с помощью лазера. Но главный вопрос — что вызывает эти
плавающие тела?
Эти клетки могут появляться без всякой причины, но возможно,
что они являются первым признаком серьезной глазной болезни. Поэтому при
по¬явлении плавающих тел необходимо, чтобы офтальмолог провел обследование.
Пятна могут появляться также при мигренях (она не всегда
сопровождается головной болью), повреждении сетчатки (светочувствительный слой
клеток в задней части глазного яблока), катаракте (помутнение или повреждение
хрусталика), ухудшении кровоснабжения глаза (на¬пример, после инсульта) или в
результате опухоли в глазу, вокруг него или в мозгу.
Поскольку эта проблема может быть вызвана столь большим
числом серьезных причин, крайне важно, чтобы был правильно поставлен диагноз.
Я уверена, что у
моего сына косоглазие, но врач считает, что у него нет этой проблемы. Что мне
делать?
Диагностировать косоглазие не так легко, как может
показаться. Ряд некоторых нормальных состояний может приниматься за
косоглазие, или оно может появляться эпизодически, когда ребенок сильно устал.
Если у ребенка широкая переносица, также может создаваться
ложное впечатление, что у него косоглазие.
Если вас это все-таки беспокоит, покажите ребенка врачу
тогда, когда косоглазие будет очень заметно. Если объяснение врача будет
недостаточным, попросите его направить вас к глазному специалисту.
Врача беспокоит косоглазие у моей внучки. Что такое
косоглазие? Это серьезная проблема?
Косоглазие — это когда два глаза при взгляде на
удаленный предмет смотрят в разном направлении. При взгляде на близкий предмет
такого эффекта не возникает.
Если у ребенка сильное косоглазие, мозг постепенно подавляет
зрение в одном глазу, чтобы не было двоения. Пораженный глаз может так и не
на¬учиться смотреть правильно, что приводит к его слепоте.
Исправление косоглазия на ранней стадии крайне важно. Для
лечения обычно используются специальные очки, корректирующие эту проблему. Если
косоглазие более сильное, здоровый глаз ежедневно закрывают на некоторое время;
в этом случае также используются специальные очки. Это усиливает зрение
больного глаза и предотвращает его слепоту. При значительном косоглазии
необходима операция тонких мышц, контролирующих движение глаза, во время которой
укорачиваются те из них, которые не могут в достаточной мере приводить глаз в
движение.
Может ли яркий
свет повредить глаза?
Да. Яркий свет вызывает хроническое воспаление тонкого
сегмента глазного белка, который открыт воздействию солнечных лучей. Через
несколько лет это может привести к образованию шрама или толстого слоя ткани в
этой области. Это называется пингвекула. Она не причиняет большого вреда, но
может воспаляться и вызывать зуд.
Катаракта также может усугубиться под влиянием яркого света,
отражающегося в воде.
Эту проблему можно предотвратить, если носить солнцезащитные
очки высокого качества.
Как нужно
выбирать солнцезащитные очки?
На рынке продается очень широкий ряд солнцезащитных
очков, но лишь очень немногие производители дают информацию о характеристиках
линз, и большинство людей покупают очки, ориентируясь скорее на их внешние
характеристики, чем на их эффективность.
Хорошие солнцезащитные очки должны быть достаточно большими,
чтобы препятствовать попаданию яркого света на глаза с краев. Они должны
полностью поглощать ультрафиолетовое и инфракрасное излучение, поскольку оно
совершенно не нужно для зрения, но может нанести глазу вред. Солнцезащитные
линзы должны пропускать не более 40% света, но не¬которые линзы пропускают
менее 15%. Поляризованные линзы, которые значительно сокращают отраженный свет, лучше, чем
неполяризованные. Настоящие цветные линзы несильно искажают цвет, но различные
затемненные линзы лучше избегать, поскольку они не дают достаточной защиты от
отраженного яркого света.
Избыточное попадание света на глаз ухудшает катаракту и
может вызвать нарост ткани на белке глаза, называемый «крыловидная плева на
роговой оболочке». Защищать глаза с помощью хороших солнцезащитных очков так
же важно, как защищать кожу с помощью хорошего солнцезащитного лосьона.
Мое зрение ухудшалось в течение нескольких лет, и
когда я пошла к своему врачу, он сказал, что у меня катаракта, и направил меня
к специалисту. Мой врач считает, что мне нужна операция. Это самое лучше, что
можно сделать при катаракте?
В вашем глазу находится хрусталик. Он прозрачен и
способен менять форму с помощью тонких мышц, прикрепленных к его краю.
Изменение формы позволяет ему сфокусироваться на объектах, расположенных близко
и
далеко.
Катаракта — это мутное пятно на хрусталике. Если зрение
ухудшилось настолько, что вызывает значительное ухудшение зрения обоих глаз,
тот глаз, который видит хуже, необходимо прооперировать, поскольку это
единственный способ лечения катаракты. Не существует никаких медика¬ментов или
капель, которые помогают в этой ситуации.
Эта операция технически трудна, но она длится обычно полчаса
и делается под местным наркозом. Поврежденный хрусталик удаляется, и вместо
него вставляется пластиковый. Этот новый хрусталик неподвижен и не может менять
форму, поэтому обычно требуется две пары очков как для дальнего, так и для
близкого расстояния.
Когда лучше всего делать операцию по удалению катаракты,
— когда она еще не сильно беспокоит или это нужно делать позднее?
Катаракта — это медленное помутнение хрусталика,
который, в конце концов, становится как матовое стекло, через которое
невозможно ничего увидеть.
Нет необходимости в срочной операции, если ваше зрение не
ухудшилось настолько, что очки уже не помогают.
Обычно ухудшение зрения одного глаза происходит быстрее, чем
другого, и когда становится трудно читать, водить машину и делать многие
другие вещи, необходимо прооперировать тот глаз, который видит хуже. Толь¬ко в
очень редких случаях операцию делают на оба глаза сразу.
Как только прооперированный глаз оправился, можно лечить
другой, и большинство пациентов находят, что после операции цвета становятся
гораздо ярче. Медленное прогрессирование катаракты на протяжении многих лет
дает такой же эффект, как медленное убавление цвета при помощи регулятора
телевизора, который делает изображение очень размытым.
Моему другу
предстоит сделать операцию по удалению катаракты и установлению нового
хрусталика на один глаз. Почему можно оперировать только один глаз? Сможет ли он после операции читать
одним глазом без очков?
Катаракта — это помутнение хрусталика глаза. Оно
препятствует проникновению света в глаз и размывает видимость. Это похоже на
то, когда вы пытаетесь смотреть сквозь матовое стекло.
При операции естественный замутненный хрусталик удаляется и
вместо него вставляется искусственный.
Самый замечательный эффект после операции — это возможность
ви-деть мир в ярких красках. Цвета становятся гораздо ярче, чем до операции.
Способность читать и видеть предметы отчетливо, несомненно, повышается, но
обычно в этой ситуации трудно обходиться без очков. Через несколько недель
после операции глаза вашего друга будут проверены с по¬мощью теста, ему
подберут новые очки с линзами разной силы. Он может какой-то период времени
обходиться одним глазом, но это неудобно, и в дальнейшем приведет к ухудшению
зрения непрооперированного глаза.
В большинстве случаев операция делается только на одном
глазу. Хирур¬ги должны быть уверены, что первая операция прошла успешно, и
только после этого, через несколько месяцев, делают операцию второго глаза.
Мне 55 лет, и у меня слезятся глаза. Они слезятся еще
больше во время ходьбы или езды на велосипеде. Слезы раздражают кожу вокруг
глаз, что вызывает зуд, доставляющий мне большой дискомфорт.
Слезы вырабатываются слезной железой, которая находится
под кожей во внешнем углу глаза. Они вырабатываются беспрерывно и, медленно
омывая глаз, осушаются, выходя через трубочку, расположенную во внутреннем
углу глаза. Эта трубка проходит к задней части носа.
Если вы расстроены, слезы вырабатываются в избыточном
количестве и переполняют глаза. Избыток слез попадает в нос через трубку,
поэтому вы ощущаете их соленый вкус. Слегка солоноватая жидкость слез по
составу почти такая же, как жидкость крови, но она не содержит кровяных клеток,
протеинов и ферментов.
У пожилых людей складка кожи вдоль нижнего века не
удерживает слезы, которые в нормальном состоянии должны присутствовать внутри
глаза. Нижнее веко отделяется от поверхности глаза, что позволяет слезам
вытекать на кожу вокруг глаз. Постоянное соприкосновение кожи с соленой
жидкостью раздражает ее.
Когда ветер дует в лицо во время езды на велосипеде или при
ходьбе, выделяется больше слез, чем обычно, что защищает глаза от сухости.
Этим объясняется, почему у вас сильно слезятся глаза.
В вашем относительно молодом возрасте можно сделать
небольшую операцию, во время которой офтальмолог прижмет нижнее веко более
плотно к глазному яблоку и тем самым устранит проблему.
У меня постоянно слезятся глаза. Что делать?
Слезящиеся глаза могут быть следствием аллергии,
блокировки слезной железы, ношения контактных линз или попадания инородного
тела в глаз, инфекций, отхода нижнего века от глазного яблока у пожилых людей и
множества других проблем. Как и при любой медицинской проблеме, в этом случае очень важно правильно поставить диагноз перед
тем, как начать лечение.
Самая распространенная причина этой проблемы — аллергия.
Если у вас сенная лихорадка или астма, шансы, что причиной проблемы является
аллергия, очень большие. Аллергический конъюнктивит лечится с помощью простых
противовоспалительных глазных капель, которые доступны без рецепта, и иногда с
помощью антигистаминовых таблеток. Если эти простые средства не помогают,
применяются более сильные медикаменты, которые можно приобрести только по
рецепту.
Проблема с глазами заводит меня в тупик. Временами у
меня все в порядке, но потом начинает двоиться в глазах, и когда я смотрю в
зеркало, вижу, что мои глаза смотрят в разные стороны. Что здесь не так?
Я боюсь, что в вашем случае есть причина для
беспокойства. Двоение в глазах и косоглазие могут появляться, когда вы сильно
устаете, но это может также указывать на присутствие какой-нибудь существенной
патологии. Это может быть все что угодно — от расстройства щитовидной железы и
опухоли в мозгу до рассеянного склероза. Я настойчиво советую вам как можно
скорее проконсультироваться с вашим врачом.
Я была бы признательна за ваше мнение относительно
причин, вызывающих крыловидную плеву на роговой оболочке. Одни говорят, что
это бывает из-за яркого света, песка или других инородных тел, попа¬дающих в
глаз. Почему это заболевание появляется и как его предотвратить?
Крыловидная плева на роговой оболочке — это толстый
нарост на белой части глазного яблока (роговая оболочка), который
распространяется на цветную часть глаза .(радужная оболочка). Она развивается
очень медленно на протяжении многих лет, но если нарост пересекает половину
радужной оболочки, его необходимо устранить при помощи простой операции, чтобы
избежать его распространения на область зрачка, что приводит к слепоте.
Фермеры, моряки, люди, работающие на улице, и спортсмены
больше всего склонны к этому заболеванию, поскольку яркий свет и солнце являются
первой причиной появления этой болезни. Эту проблему можно предотвратить, нося
солнцезащитные (поляризованные) очки хорошего
качества.
Плева на роговой оболочке может вызывать раздражение,
покраснение и
зуд. Простые капли, которые можно приобрести в аптеке без
рецепта, олегчают проблему.
Нарост не исчезнет до тех пор, пока он не будет удален
хирургическим способом. Не существует капель, которые бы могли устранить его.
Моей матери предстоит сделать витректомию. Что
представляет собой эта операция?
Глаз содержит прозрачное желеобразное вещество,
называемое стекловидным телом. Если оно изменяет цвет, зрение в этом глазу
значительно ухудшается, вплоть до полной слепоты.
Самая распространенная причина изменения цвета —
кровоизлияние в глазном яблоке. Это может случиться при повышенном кровяном
давлении, диабете и травме. В течение последних нескольких лет практикуется
очень тонкая операция, при помощи которой окровавленное стекловидное вещество
из глаза удаляется и заменяется новым, искусственным веществом, что позволяет
восстановить зрение. Операция осуществляется под полным наркозом офтальмологом
(глазным врачом), который специально обучен делать такого рода операции.
Источник

