Мкб 10 ожог сетчатки

Описание
Химические, термические, лучевые повреждения глаз.
Т26.0. Термический ожог века и окологлазничной области.
Т26.1. Термический ожог роговицы и конъюнктивального мешка.
Т26.2. Термический ожог, ведущий к разрыву и разрушению глазного яблока.
Т26.3. Термический ожог других частей глаза и его придаточного аппарата.
Т26.4. Термический ожог глаза и его придаточного аппарата неуточнённой локализации.
Т26.5. Химический ожог века и окологлазничной области.
Т26.6. Химический ожог роговицы и конъюнктивального мешка.
Т26.7. Химический ожог, ведущий к разрыву и разрушению глазного яблока.
Т26.8. Химический ожог других частей глаза и его придаточного аппарата.
Т26.9. Химический ожог глаза и его придаточного аппарата неуточнённой локализации.
Т90.4. Последствие травмы глаза окологлазничной области.
- I степень — гиперемия различных отделов конъюнктивы и зоны лимба, поверхностные эрозии роговицы, а также гиперемия кожи век и их припухлость, лёгкая отёчность.
- II степень — ишемия и поверхностный некроз конъюнктивы с образованием легко снимаемых белесоватых струпьев, помутнение роговицы вследствие повреждения эпителия и поверхностных слоев стромы, образование пузырей на коже век.
- III степень — некроз конъюнктивы и роговицы до глубоких слоёв, но не более половины площади поверхности глазного яблока. Цвет роговицы — «матовый» или «фарфоровый». Отмечают изменения офтальмотонуса в виде кратковременного повышения ВГД или гипотонии. Возможно развитие токсической катаракты и иридоциклита.
- IV степень — глубокое поражение, некроз всех слоёв век (вплоть до обугливания). Поражение и некроз конъюнктивы и склеры с ишемией сосудов на поверхности свыше половины глазного яблока. Роговица «фарфоровая», возможен дефект ткани свыше 1/3 площади поверхности, в некоторых случаях возможно прободение. Вторичная глаукома и тяжёлые сосудистые нарушения — передние и задние увеиты.
Условно выделяют химические (рис. 37-18-21), термические (рис. 37-22), термохимические и лучевые ожоги.

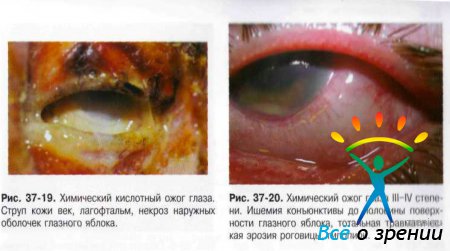
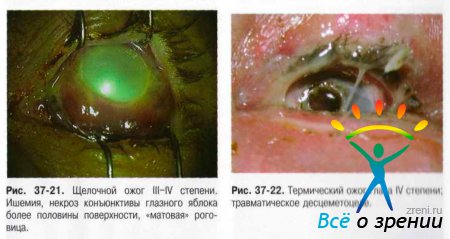
Общие признаки ожогов глаз:
- прогрессирующий характер ожогового процесса после прекращения воздействия повреждающего агента (из-за нарушения метаболизма в тканях глаза, образования токсичных продуктов и возникновения иммунологического конфликта вследствие аутоинтоксикации и аутосенсибилизации к послеожоговом периоде);
- склонность к рецидивированию воспалительного процесса в сосудистой оболочке в различные сроки после получения ожога;
- тенденция к образованию синехий, спаек, развитие массивной патологической васкуляризации роговицы и конъюнктивы.
Стадии ожогового процесса:
- I стадия (до 2 сут) — стремительное развитие некробиоза поражённых тканей, избыточная гидратация, набухание соединительнотканных элементов роговицы, диссоциация белково-полисахаридных комплексов, перераспределение кислых полисахаридов;
- II стадия (2-18-е сутки) — проявление выраженных трофических расстройств вследствие фибриноидного набухания:
- III стадия (до 2-3 мес) — трофические расстройства и васкуляризация роговой оболочки вследствие гипоксии тканей;
- IV стадия (от нескольких месяцев до нескольких лет) — период рубцевания, повышение количества коллагеновых белков вследствие усиления их синтеза клетками роговицы.
Диагноз ставят на основании анамнеза и клинической картины.
Основные принципы лечения ожогов глаз:
- оказание неотложной помощи, направленной на снижение повреждающего действия ожогового агента на ткани;
- последующее консервативное и (при необходимости) хирургическое лечение.
При оказании неотложной помощи пострадавшему обязательно интенсивно промывание коньюнктивальной полости водой в течение 10-15 мин с обязательным выворотом век и промыванием слёзных путей, тщательное удаление инородных частиц.
Промывание не проводят при термохимическом ожоге, если обнаружена проникающая рана!
Оперативные вмешательства на веках и глазном яблоке в ранние сроки осуществляются только с целью сохранения органа. Проводят витрэктомию обожжённых тканей, раннюю первичную (в первые часы и дни) или отсроченную (через 2-3 нед) блефаропластику свободным кожным лоскутом или кожным лоскутом на сосудистой ножке с одномоментной пересадкой аутослизистой на внутреннюю поверхность век, сводов и на склеру.
Плановые хирургические вмешательства на веках и глазном яблоке при последствиях термических ожогов рекомендовано проводить через 12-24 мес после ожоговой травмы, поскольку на фоне аутосенсибилизации организма возникает аллосенсибилизация к тканям трансплантата.
При тяжёлых ожогах необходимо ввести подкожно 1500-3000 ME противостолбнячной сыворотки.
Длительная ирригация конъюнктивальной полости (в течение 15-30 мин).
Химические нейтрализаторы используют в первые часы после ожога. В последующем применение данных препаратов нецелесообразно и может оказать повреждающее действие на обожжённые ткани. Для химической нейтрализации применяют следующие средства:
- щёлочь — 2% раствор борной кислоты, или 5% раствор лимонной кислоты, или 0,1% раствор молочной кислоты, или 0,01% уксусной кислоты:
- кислота — 2% раствор натрия гидрокарбоната.
При выраженных симптомах интоксикации назначают внутривенно капельно 1 раз в сутки белвидон по 200-400 мл на ночь капельно (до 8 сут после травмы), или 5% раствор декстрозы с аскорбиновой кислотой 2,0 г в объёме 200-400 мл, или 4-10% раствор декстран [ср. мол. масса 30 000-40 000], 400 мл внутривенно капельно.
НПВС: диклофенак (внутрь по 50 мг 2-3 раза в сутки до еды, курс 7-10 дней) или индометацин (внутрь по 25 мг 2-3 раза в сутки после еды, курс 10-14 дней).
Блокаторы Н1-рецепторов: хлоропирамин (внутрь по 25 мг 3 раза в сутки после еды в течение 7-10 дней), или лоратадин (внутрь по 10 мг 1 раз в сутки после еды в течение 7-10 дней), или фексофенадин (внутрь по 120-180 мг 1 раз в сутки после еды в течение 7-10 дней).
Антиоксиданты: метилэтилпиридинол (1% раствор по 1 мл внутримышечно или по 0,5 мл парабульбарно 1 раз в сутки, на курс 10-15 инъекций).
Анальгетики: метамизол натрия (50%, 1-2 мл внутримышечно при болях) или кеторолак (1 мл при болях внутримышечно).
Препараты для инстилляций в конъюнктивальную полость
При тяжёлых состояниях и в раннем послеоперационном периоде кратность инстилляций может достигать 6 раз в сутки. По мере уменьшения воспалительного процесса продолжительность между инстилляциями увеличивается.
Антибактериальные средства: ципрофлоксацин (глазные капли 0,3% по 1-2 капли 3-6 раз в сутки), или офлоксацин (глазные капли 0,3% по 1-2 капли 3-6 раз в сутки), или тобрамицин 0,3% (глазные капли, 1-2 капли 3-6 раз в сутки).
Антисептики: пиклоксидин 0,05% по 1 капле 2-6 раз в день.
Глюкокортикоиды: дексаметазон 0,1% (глазные капли, по 1-2 капли 3-6 раз в сутки), или гидрокортизон (глазная мазь 0,5% за нижнее веко 3-4 раза в сутки), или преднизолон (капли глазные 0.5% по 1-2 капли 3-6 раз в сутки).
НПВС: диклофенак (внутрь по 50 мг 2-3 раза в сутки до еды, курс 7-10 дней) или индометацин (внутрь по 25 мг 2-3 раза в сутки после еды, курс 10-14 дней).
Мидриатики: циклопентолат (глазные капли 1% по 1-2 капли 2-3 раза в сутки) или тропикамид (глазные капли 0,5-1% по 1-2 капли 2-3 раза в сутки) в сочетании с фенилэфрином (глазные капли 2,5% 2-3 раза в сутки 7-10 дней).
Стимуляторы регенерации роговицы: актовегин (гель глазной 20% за нижнее веко по одной капле 1-3 раза в сутки), или солкосерил (гель глазной 20% за нижнее веко по одной капле 1-3 раза в сутки), или декспантенол (гель глазной 5% за нижнее веко по 1 капле 2-3 раза в сутки).
Хирургическое лечение: секторальная конъюнктивотомия, парацентез poговицы, некрэктомия конъюнктивы и роговицы, генонопластика, биопокрытие роговицы, пластика век, послойная кератопластика.
К проводимому лечению добавляют группы ЛС, стимулирующие иммунные процессы, улучшающие утилизацию организмом кислорода и уменьшающие гипоксию тканей.
Ингибиторы фибринолиза: апротинин по 10 мл внутривенно, на курс 25 инъекций; инстилляции раствора в глаз 3-4 раза в день.
Иммуномодуляторы: левамизол по 150 мг 1 раз в сутки в течение 3 дней (2-3 курса с перерывом 7 дней).
Ферментные препараты: системные энзимы по 5 таблеток 3 раза в сутки за 30 мин до еды, запивая 150-200 мл воды, курс лечения составляет 2-3 нед.
Антиоксиданты: метилэтилпиридинол (1% раствор по 0,5 мл парабульбарно 1 раз в сутки, на курс 10-15 инъекций) или витамин Е (5% масляный раствор, внутрь по 100 мг, 20-40 дней).
Хирургическое лечение: послойная или сквозная кератопластика.
К описанному выше лечению добавляют следующие.
Мидриатики кратковременного действия: циклопентолат (глазные капли 1 % по 1-2 капли 2-3 раза в сутки) или тропикамид (глазные капли 0,5-1%, по 1-2 капли 2-3 раза в сутки).
Гипотензивные препараты: бетаксолол (0,5% глазные капли, 2 раза в сутки), или тимолол (0,5% глазные капли, 2 раза в сутки), или дорзоламид (2% глазные капли, 2 раза в сутки).
Хирургическое лечение: кератопластика по экстренным показаниям, антиглаукоматозные операции.
К проводимому лечению добавляют следующие.
Глюкокортикоиды: дексаметазон (парабульбарно или под конъюнктиву, 2-4 мг, на курс 7-10 инъекций) или бетаметазон (2 мг бетаметазона динатрия фосфата + 5 мг бетаметазона дипропионата) парабульбарно или под конъюнктиву 1 раз в неделю 3-4 инъекции. Триамцинолон 20 мг 1 раз в неделю 3-4 инъекции.
Ферментные препараты в виде инъекций:
- фибринолизин [человека] (по 400 ЕД парабульбарно):
- коллагеназа 100 или 500 КЕ (содержимое флакона растворяют в 0,5% растворе прокаина, 0,9% растворе натрия хлорида или воде для инъекций). Вводят субконъюнктивально (непосредственно в очаг поражения: спайка, рубец, СТ и т.д. с помощью электрофореза, фонофореза, а также наносят накожно. Перед применением проверяют чувствительность больного, для чего под конъюнктиву больного глаза вводят 1 КЕ и наблюдают 48 ч. При отсутствии аллергической реакции проводят лечение в течение 10 дней.
Физиотерапия, массаж век.
В зависимости от тяжести поражения составляют 14-28 дней. Возможна инвалидизация при возникновении осложнений, потере зрения.
Наблюдение офтальмолога по месту жительства в течение нескольких месяцев (до 1 года). Контроль офтальмотонуса, состояния СТ, сетчатки. При стойком повышении ВГД и отсутствии компенсации на медикаментозном режиме возможна антиглаукоматозная операция. При развитии травматической катаракты показано удаление мутного хрусталика.
Зависит от степени тяжести ожога, химической природы повреждающего вещества, сроков поступления пострадавшего в стационар, правильности назначения медикаментозной терапии.
—
Статья из книги: Офтальмология. Национальное руководство | Аветисов С.Э.
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Ожог глаза это неотложное состояние, требующее незамедлительных действий. Глазные ожоги, тепловые или химические, являются одними из наиболее опасных и могут повлечь потерю зрения. Едкие вещества могут вызвать ограниченное или диффузное повреждение роговицы. Последствия ожогов зависят от типа и концентрации раствора рН, продолжительности и температуры вещества.
 [1], [2], [3], [4], [5]
[1], [2], [3], [4], [5]
Код по МКБ-10
T26.4 Термический ожог глаза и его придаточного аппарата неуточненной локализации
T26.9 Химический ожог глаза и его придаточного аппарата неуточненной локализации
Причины ожога глаз
Повреждения глаз наиболее часто возникают в результате контакта с химическими веществами, термическими агентами, различными излучениями, электрическим током.
- Щелочи (гашеная или негашеная известь, известковый раствор) при контакте с глазами ведут к самым серьезным ожогам, вызывая некроз и разрушая структуру тканей. Конъюнктива приобретает зеленоватый оттенок, а роговица становится фарфорово-белой.
- Кислоты. Ожоги кислотами не столь серьезны, как щелочные. Кислота вызывает свертывание белка роговицы, что предотвращает повреждение более глубоких структур глаза.
- Ультрафиолетовое излучение. Ожог глаза ультрафиолетом может произойти после загара в солярии, или, если смотреть на яркие солнечные лучи, отраженные от поверхности воды или снега.
- Горячие газы и жидкости. Стадия ожога зависит от величины температуры и длительности воздействия.
- Особенностью ожога электрическим током является безболезненность, четкое разграничение здоровых и мертвых тканей. Сильные ожоги провоцируют кровоизлияния глаз и отек сетчатки. Также происходит помутнение роговицы. При воздействии электрическим током чаще страдают оба глаза.
 [6], [7], [8], [9]
[6], [7], [8], [9]
Ожог глаза сваркой
При работе сварочного аппарата возникает электродуга, излучающая ультрафиолет. Это излучение может вызывать электроофтальмию (сильный ожог слизистой оболочки). Причины возникновения – не соблюдение правил техники безопасности, мощное ультафиолетовое и инфракрасное излучения, влияние, образующегося при сварке дыма на глаза. Симптоматика: неукротимое слезотечение, острая боль, гиперемия глаз, опухшие веки, боль при движениях глазных яблок, светобоязнь. Если произошла электроофтальмия воспрещается тереть глаза руками, так как растирание боль только усиливает и приводит к распространию воспаления. Важно срочно осуществить промывание глаз. Если ожогом не повреждена сетчатка, то зрение восстановится уже через один три дня.
 [10], [11], [12], [13]
[10], [11], [12], [13]
Факторы риска
Наиболее распространены ожоги роговицы глаза в строительстве, на производстве, в сельском хозяйстве, но случаются также и в домашних условиях.
Особенно опасны щелочи, потому что они проникают в ткань роговицы быстрее и легче. Это приводит к отмиранию поверхностных тканей, часто повреждаются глубокие слои глаза. Как следствие может увеличиться внутриглазное давление и развивается катаракта.
Кислоты вызывают денатурацию белка поверхностных слоев роговицы с ограничением проникновения внутрь тканей, но тем не менее, могут привести к слепоте. Исключение представляет собой плавиковая кислота, которая быстро проникает через клеточные мембраны и вызывает некроз. Кроме того, ионы фтора, проникшие внутрь клетки, снижают активность гликолитических ферментов, а также связываясь с кальцием и магнием образуют нерастворимые соединения.
Следующая группа веществ, способных вызвать ожог роговицы состоит из раздражителей, имеющих нейтральную рН, и хотя их воздействие вызывает подобную симптоматику, их воздействие не наносит непоправимого ущерба.
В быту ожоги роговицы глаза происходят из-за попадания соединений гидроксида аммония, сульфита аммония, гидроксида калия, оксида магния и гидроксида кальция. Они содержатся в удобрениях для растений и чистящих средствах (аммиак). Часто в быту можно встретить: соляную, серную, азотную и уксусную. Серная кислота может высвобождаться вследствие разрыва радиатора автомобиля и его возгорания. Уксусную кислоту мы употребляем для приготовления консервации. Сильно поражают глаза смывка и лак для ногтей.
Раздражающие вещества также используются в бытовых моющих средствах, репеллентах и спреях. Все перечисленные выше химикаты могут вызывать Ожог глаза.
Особо осторожными необходимо быть с различными электроприборами. Следить за тем, чтобы не было повреждений на корпусе или проводе, за исправностью работы. Ожог возможен и при наблюдении за таким явлением, как затмение солнца, если долго находиться под лучами яркого солнца без тонированных очков. Ультрафиолетовый свет, который попадает в глаза может повреждать сетчатку, что приведет к нарушению зрения. От этого может произойти отек и покраснение глаз, кератоконъюнктивит. Иногда, происходит помутнение роговицы. Отправляясь на отдых к морю или в горы необходимо защищать глаза от яркого солнца.
 [14], [15], [16], [17], [18], [19], [20]
[14], [15], [16], [17], [18], [19], [20]
Патогенез
От воздействия кислоты, щелочи, различных излучений, горячих газов и жидкостей происходит отмирание ткани с дальнейшим ее отторжением.
 [21], [22], [23], [24], [25], [26], [27]
[21], [22], [23], [24], [25], [26], [27]
Симптомы ожога глаз
Наиболее частые симптомы ожогов глаз:
- сильная боль,
- тревожность,
- светобоязнь,
- слезотечение,
- помутнение зрения,
- спазм и отек век,
- ожог кожи вокруг глаз,
- покраснение глаз,
- помутнение роговицы,
- бледность конъюнктивы.
Первые признаки ожога роговицы глаза любой степени тяжести это — светобоязнь, слезотечение и помутнение зрения.
 [28], [29]
[28], [29]
Стадии
Ожоги бывают четырех стадий. Первая — наиболее легкая, соответственно четвертая – самая тяжелая.
- Первая степень — покраснение век и конъюнктивы, помутнением роговицы.
- Вторая степень – на коже век происходит образование волдырей и поверхностных пленок на конъюнктиве.
- Третья степень — некротические изменения кожи век, на конъюнктиве глубокие пленки, которые практически не снимаются и помутневшая роговица, напоминает непрозрачное стекло.
- Четвертая степень – некроз кожи, конъюнктивы и склер с глубоким помутнением роговицы. На месте некротических участков образуется язва, процесс заживления которой заканчивается рубцами.
 [30], [31], [32], [33], [34], [35], [36]
[30], [31], [32], [33], [34], [35], [36]
Формы
Классификацию видов ожогов роговицы глаза можно провести по причинам вызвавшим их и степени тяжести.
 [37], [38], [39], [40], [41], [42]
[37], [38], [39], [40], [41], [42]
Осложнения и последствия
Последствия и осложнения на прямую зависят от стадии ожога.
 [43], [44], [45], [46]
[43], [44], [45], [46]
Диагностика ожога глаз
Как правило, проблем с постановкой диагноза Ожог глаза не возникает. Устанавливается на основе характерных симптомов и опроса пациента или свидетелей этого события. Диагноз должен быть поставлен как можно в более короткие сроки. С помощью анализов и обследования: врач определяет фактор, который стал причиной ожога и составляет заключение.
После окончания острого периода, с целью оценки повреждений, рекомендуется провести инструментальную и дифференциальную диагностику — наружного осмотра глаза с помощью векоподъемника, измерять внутриглазное давление, провести биомикроскопию для выявления язв на роговице, офтальмоскопию.
 [47], [48], [49], [50], [51]
[47], [48], [49], [50], [51]
Лечение ожога глаз
Неотложная помощь, направлена на то, чтобы определить какое вещество вызвало ожог. В кратчайшие сроки необходимо удалить раздражитель из глаза. Он может быть удален с помощью ткани или ватного тампона. Если это возможно, материал удаляется с конъюнктивы, путем выворачивания верхнего века и очищения его с помощью тампона. Затем пострадавший глаз промыть водой или дезинфицирующим раствором, таким как двух процентный раствор борной кислоты, трех процентный раствор танина или другими жидкостями. Промывание должно повторяться в течение нескольких минут. Чтобы уменьшить, сопровождающую при ожоге сильную боль и страх можно сделать обезболивание пациенту и дать седирующие средства.
Можно для капельной анестезии использовать раствор дикаина (0,25-0,5%). Затем на глаз накладывают стерильную повязку, охватывающую весь глаз, а затем немедленно транспортируют пациента в больницу для дальнейших действий по сохранению зрения. В дальнейшем необходимо бороться с тем чтобы не было сращения век и разрушения роговицы.
На веки советуют класть прокладку из марли, которая пропитана антисептической мазью, используют капли эзерин 0,03%. Допускается использование капель в глаза с антибиотиками:
- тобрекс 0,3% (закапывают 1-2 капли через каждый час; противопоказания – непереносимость какого-либо компонента лекарства; может назначаться детям с рождения.),
- сигницеф 0,5% (1-две капли каждые два часа до восьми раз в сутки, уменьшая дозировку до четырех раз в сутки. Продолжительность лечения определяется индивидуально. Побочные эффекты – местные аллергические реакции.),
- капли левомицетина 0,25% закапывать пипеткой один раз три раза в день по одной капле)
- капли тауфона 4% (местно, в виде инстилляции две-три капли 3-4 раза в день. Противопоказаний и побочных явлений нет),
- при тяжелых состояниях назначают дексаметазон (может назначаться как местно, так и в инъекциях, в/м 4–20 мг три четыре раза в сутки).
Нельзя допустить пересыхания поврежденного глаза. Чтобы этого не произошло, проводят обильное смазывание вазелином и ксероформной мазью. Вводят сыворотку против столбняка. Для общего поддержания организма при ожоге роговицы глаза в реабилитационный период рекомендуют назначать витамины. Их используют внутрь или в виде внутримышечных или внутривенных инъекций.
Для улучшения кровообращения может быть применен массаж и физиотерапевтическое лечение.
Цель стационарного лечения — это максимальное сохранение функции глаз. При ожогах первой и второй степени прогноз благоприятный. При двух последних показано оперативное лечение — кератопластика послойная или сквозная.
После того как острая фаза ожога прошла можно применять народные, гомеопатические средства и лечение травами.
Лечение ожогов народными методами
Необходимо есть как можно больше моркови, так как она содержит каротин, полезный для наших глаз.
В свой рацион добавьте рыбий жир. В его состав входит азотистый материал и полинасыщенные кислоты, способствующие восстановлению тканей.
При легком ожоге электросваркой можно разрезать пополам картофелину и наложить на глаза.
Лечение травами
Одна столовая ложка сухих цветков клевера заливается одним стаканом кипятка и настаивается один час. Использовать для наружного применения.
Сухой чабрец (одна ложка) заливается одним стаканом кипятка. Дать настояться один час. Применять наружно.
Измельченные листья подорожника в количестве двадцати грамм залить 1 стаканом кипятка и настоять один час. Для наружного применения.
Гомеопатические средства
- Окулохеель — препарат применяется при раздражении глаз и конъюнктивите. Противовоспалительное. Назначается взрослым по одной две капли два раза в день. Противопоказаний нет. Побочные эффекты не известны.
- Мукоза композитум – применяется при воспалительных, эрозивных заболеваниях слизистых оболочек. Назначают в начале лечения каждый день по одной ампуле, в течение трех дней. Побочные эффекты не известны. Противопоказаний нет.
- Gelseminum. Гельземинум. Действующее вещество изготовлено из подземной части растения гельземий вечнозеленый. Рекомендовано при снятии острой колющей боли в глазу, глаукоме. Взрослым принимать 8 гранул от трех до пяти раз в день.
- Аурум. Aurum. Средство при глубоких поражениях органов и тканей. Рекомендуемый прием для взрослых 8 гранул от 3 раз в день. Противопоказаний не имеет.
Все приведенные в этой статье традиционные и не традиционные методы лечения являются ознакомительными. То, что может положительно влиять на одного человека, другому совершенно не подойдет. Поэтому не занимайтесь самолечением, посетите специалиста.
Профилактика
Специалисты утверждают, что в большинстве случаев ожоги можно предотвратить. Профилактические мероприятия могут быть сведены к простому выполнению правил техники безопасности при работе с легковоспламеняющимися жидкостями, химикатами, препаратами бытовой химии, работе с электроприборами. Когда находитесь на ярком солнце, надевайте солнцезащитные очки. Пациентам, которые перенесли ожоги роговицы глаза, рекомендовано находиться на диспансерном учете у офтальмолога в течение одного года после травмы.
 [52], [53], [54], [55]
[52], [53], [54], [55]
Прогноз
Благоприятный исход зависит от характера травмы, ее тяжести, быстроты оказания медицинской помощи, правильности терапии.
При ожогах глаз третьей и четвертой степени возможно заращение полости конъюнктивы, может образоваться бельмо, снижение остроты зрения.
 [56], [57]
[56], [57]
Источник


