Мкб 10 дегенерация сетчатки обоих глаз
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
Названия
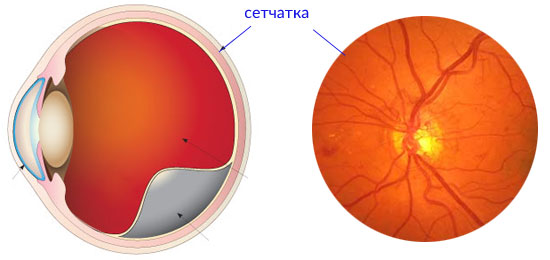
Название: Периферическая дистрофия сетчатки.
Периферическая дистрофия сетчатки
Описание
Периферическая дистрофия сетчатки. Заболевание, характеризующееся истончением внутренней оболочки глаза в периферических отделах. Длительное время патология имеет бессимптомное течение. При выраженном поражении сетчатой оболочки появляются «мушки» перед глазами, нарушается функция периферического зрения. Диагностика включает в себя офтальмоскопию, периметрию, УЗИ глаза, визометрию и рефрактометрию. При начальных проявлениях дистрофии показана консервативная терапия (ангиопротекторы, антиагреганты, антигипоксанты). Выраженные дегенеративные изменения требуют хирургической тактики (лазерной коагуляции в зонах поражения сетчатки).
Дополнительные факты
Периферическая дистрофия сетчатки – распространенная патология в современной офтальмологии. В промежуток времени с 1991 по 2010 год число пациентов возросло на 18,2%. В 50-55% случаев заболевание развивается у людей с аномалиями рефракции, среди них 40% – больные миопией. Вероятность дистрофических изменений при нормальной остроте зрения составляет 2-5%. Первые симптомы патологии могут возникать в любом возрасте. Нозология с одинаковой частотой встречается среди лиц мужского и женского пола, однако к решетчатой дистрофии наиболее предрасположены мужчины, что обусловлено генетическими особенностями наследования.
Периферическая дистрофия сетчатки
Причины
Патология может развиваться у лиц с миопическим или гиперметропическим типом рефракции, реже – при отсутствии нарушений зрительных функций. Более подвержены риску больные миопией. Этиология заболевания до конца не изучена. Решетчатая дистрофия наследуется по Х-сцепленному типу. Другие основные причины дистрофии сетчатки:
• Воспалительные заболевания глаз. Локальные поражения сетчатки, вызванные продолжительным течением ретинита или хориоретинита, лежат в основе дегенеративно-дистрофических изменений периферических отделов оболочки.
• Нарушение местного кровоснабжения. Региональные изменения кровотока приводят к трофическим расстройствам и истончению внутренней оболочки глазного яблока. Предрасполагающими факторами выступают артериальная гипертензия, атеросклеротическое поражение сосудов.
• Травматические повреждения. К периферической дистрофии приводит тяжелая черепно-мозговая травма и поражение костных стенок глазницы.
• Ятрогенное влияние. Изменения внутренней оболочки развиваются после витреоретинальных операций или превышения мощности воздействия при лазерной коагуляции сетчатой оболочки.
Патогенез
Пусковой фактор развития периферической дистрофии – расстройства локальной гемодинамики. Наиболее чувствительны к недостатку кислорода периферические отделы оболочки. При длительном нарушении трофики сетчатка истончается по периферии, что часто незаметно при осмотре глазного дна. Первые проявления возникают на фоне перенесенных инфекционных заболеваний, интоксикации или диабета в стадии декомпенсации. Потенцирует прогрессирование дистрофии миопический тип рефракции. Это связано с тем, что при увеличении продольной оси глазного яблока внутренняя оболочка глаза также поддается незначительному растяжению, что приводит к еще большему истончению по периферии. Определенную роль в механизме развития заболевания отводят дегенеративным изменениям стекловидного тела, при котором возникают тракции и вторичное повреждение сетчатки.
Классификация
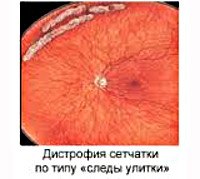
В зависимости от морфологической картины патологию классифицируют на решетчатый, инееподобный и кистевидный типы. Отдельные варианты дистрофических изменений по внешнему виду напоминают «след улитки» и «булыжную мостовую». С клинической точки зрения выделяют следующие формы заболевания:
• Периферическая хориоретинальная дистрофия (ПХРД). При данном варианте нозологии в патологический процесс вовлечена сетчатка и хориоидеа.
• Периферическая витреохориоретинальная дистрофия (ПВХРД). Характеризуется поражением стекловидного тела, сетчатой и сосудистой оболочки.
Классификация витреохориоретинальных дистрофий по локализации:
• Экваториальные. Это наиболее распространенная зона поражения сетчатки, т. Область истончения расположена по окружности глаза во фронтальной плоскости.
• Параоральные. При данном типе дистрофические изменения локализируются у зубчатой линии.
• Смешанные. Форма ассоциирована с наибольшим риском разрыва из-за наличия диффузных изменений по всей поверхности сетчатой оболочки.
Симптомы
Длительное время поражение сетчатой оболочки протекает без клинических проявлений. Для патологии характерно снижение периферического зрения, что ведет к затрудненной ориентации в пространстве. Из-за того, что поле зрения сужается по концентрическому типу, больные могут выполнять только определенные виды зрительной работы (читать, рисовать). Функция центрального зрения при условии отсутствия аномалий рефракции не страдает. В редких случаях пациенты предъявляют жалобы на появление плавающих мушек перед глазами или дефектов зрительного поля в виде скотом. Такие симптомы, как «молнии» или вспышки яркого света свидетельствуют о разрыве сетчатки и требуют немедленного вмешательства. Для периферической дистрофии характерно одностороннее течение, но при решетчатом варианте в большинстве случае поражаются оба глаза.
Возможные осложнения
Наиболее распространенное осложнение периферической дистрофии – разрыв сетчатки. Повреждение внутренней оболочки возникает в участках наибольшего истончения при воздействии таких факторов, как вибрация, погружение под воду, интенсивные физические нагрузки. Стекловидное тело часто фиксировано к краю дистрофии, что ведет к дополнительному возникновению тракции. У пациентов с изменениями периферии сетчатой оболочки также наблюдается высокий риск отслойки сетчатки. Больные более склонны к кровоизлияниям в полость стекловидного тела, реже – в переднюю камеру глаза.
Диагностика
В силу того, что для данной патологии часто характерно бессимптомное течение, тщательное обследованное пациента играет ведущую роль в постановке диагноза. Для визуализации дистрофии по периферии сетчатки необходимо проведение следующих офтальмологических исследований:
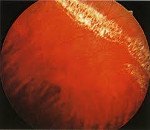
• Офтальмоскопия. Зона поражения при решетчатой форме и дистрофии по типу «следа улитки» локализируется в верхне-наружном квадранте у экватора глаза. Из-за зон облитерации сосудов на сетчатке образуются темные и светлые пятна, напоминающие решетку, или перерванные линии, которые называют «следами улитки». Инееподобная дистрофия имеет вид желто-белых включений, расположенных над поверхностью сетчатой оболочки.
• Периметрия. Методика позволяет выявить концентрическое сужение полей зрения. При подозрении на то, что у пациента имеются начальные проявления болезни, рекомендовано применять квантитативный способ периметрии.
• Визометрия. Исследование дает возможность диагностировать нормальное центральное зрение на фоне снижения периферического. Острота зрения снижается в случае возникновения патологии на фоне миопии.
• Рефрактометрия. Методика применяется для изучения клинической рефракции с целью выявления пациентов из группы риска.
• УЗИ глаза. Позволяет визуализировать начальные проявления патологии. При мелкокистозной дистрофии определяются множественные округлые образования разного диаметра. УЗИ используют для диагностики изменений стекловидного тела, выявления спаек и тракций, оценки размеров продольной оси глаза.
Лечение
Выбор терапевтической тактики зависит от характера течения патологии. Перед началом лечения глазное дно осматривают в условиях максимального мидриаза. Для устранения проявлений периферической дистрофии применяют:
• Консервативную терапию. Используется только при диагностике минимальных проявлений болезни. Пациентам показан пероральный прием лекарственных средств из группы антиагрегантов, ангиопротекторов и антигипоксантов. В качестве вспомогательных препаратов применяются биоактивные добавки, витамины группы С, В.
• Хирургическое вмешательство. Оперативное лечение периферической формы заболевания сводится к проведению лазерной коагуляции сосудов в зонах наибольшего истончения. Цель вмешательства – профилактика возможных разрывов. Операция проводится в амбулаторных условиях. В послеоперационном периоде необходима консервативная терапия, включающая метаболические средства, антигипоксанты и ангиопротекторы.
Прогноз
Прогноз для жизни и в отношении зрительных функций благоприятный. Пациентам из группы риска необходимо 1-2 раза в год, а также при появлении новых симптомов патологии проходить обследование у офтальмолога. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, артериального и внутриглазного давления. При миопической рефракции необходима коррекция остроты зрения при помощи очков или контактных линз. Выявление у больного объективных признаков дистрофии требует исключения экстремальных видов спорта, тяжелых физических нагрузок.
Источник
Что это за болезнь?
В центре сетчатки находится макула — чувствительный к свету элемент. Макулодистрофия — это заболевание сетчатки глаза, возникающее из-за патологии сосудов, нарушения их питания. Вследствие этих причин происходит повреждение центрального зрения.

Макулодистрофия считается возрастным заболеванием, которое чаще всего служит причиной слепоты людей после 50 лет.
Код по МКБ-10
Код заболевания по МКБ-10 — H35/3 — дегенерация макулы и заднего полюса.
Формы
Существует сухая и влажная формы болезни. Деление основывают на наличии или отсутствии в глазу новообразованных сосудов.

Сухая форма:
Диагностируется в 90% случаев. Возникает из-за возрастных изменений, при которых ткань становится более тонкой, и в ней откладывается пигмент.
Болезнь проходит три стадии. При первой у пациента обнаруживают несколько друз (отложения желтоватого цвета) небольшого размера, симптомы болезни не чувствуются.
На второй стадии небольшого размера друзы увеличиваются, в некоторых случаях обнаруживается единственная крупная. Появляется пятно в центре поля зрения глаза, которое мешает человеку хорошо видеть, он постоянно ощущает нехватку света.

На третьей стадии пятно увеличивается, чтение, тонкая работа значительно затруднены.
Влажная форма:
Характеризуется появлением новообразованных сосудов, в которых происходят кровоизлияния. От этого повреждаются светочувствительные клетки. Они со временем отмирают и в результате человек видит пятна в центре поля зрения.

Из-за ломкости новообразованных сосудов пациенту кажется, что линии искривлены, хотя на самом деле они прямые. Хрупкие сосуды действуют на зрительные клетки, создавая оптический эффект — искажение формы предметов.
Последствия микро-кровоизлияний: из-за образующейся жидкости происходит отслоение сетчатки и появление рубцовой ткани на этом месте, что приводит к потере зрения.
Симптомы
Характерные симптомы зависят от стадии заболевания.
Основные признаки:
- появляется ощущение нехватки освещения;
- практически полное отсутствие зрения в полумраке;
- прямые линии преломляются;
- перед глазами появляются пятна;
- из поля зрения при прямом взгляде выпадают фрагменты.

Симптомы могут проявляться на одном или на обоих глазах.
Почему развиваются дегенеративные изменения сетчатки, ученым выявить не удалось. По многочисленным исследованиям можно говорить лишь о факторах, способствующих появлению и развитию болезни:
- В первую очередь страдают пожилые люди, риск заболевания значительно повышается после 70 лет;
- Неправильный образ жизни — погрешности в питании, употребление крепких алкогольных напитков, курение, недостаток движения;
- Наследственный фактор — если болели родители, риск увеличивается почти в два раза;
- Проблемы со здоровьем — диабет, атеросклероз, инфаркт, инсульт, близорукость.
Причиной макулодистрофии может быть и цитомегаловирус — инфекционное заболевание, возбудителем которого является вирус герпеса. Здоровый человек его присутствия не замечает, но он опасен для людей с иммунодефицитом.
Лечение
Если диагностирована макулодистрофия, обратиться за помощью можно в специализированные лечебные учреждения. Одной из лучших считается клиника имени академика С.Н. Федорова «Микрохирургия глаза» — она признана во всем мире как один из ведущих центров в области офтальмологии. Уже много лет лечение в клинике Федорова осуществляют с применением самого современного оборудования и новейших технологий.

В зависимости от некоторых факторов — возраста больного, длительности и формы заболевания – консервативная терапия не всегда приносит видимое облегчение. В этом случае прибегают в оперативному лечению.
Методы лечения макулодистрофии:
- Препараты Авастин, Луцентис, Макуджден. Они вводятся интравитреально (внутрь глаза) для остановки роста сосудов. Делают эту процедуру в стационарных условиях, используя тонкую иглу. Курс — 3 инъекции с перерывом в один месяц. У большого числа пациентов наблюдается улучшение зрения.
- Внутривенно вводится лекарственное средство Вертепорфин. Его действие активируется с помощью лазерной хирургии. Фотодинамическая терапия улучшает зрительные функции, но через какое-то время действие препарата ослабевает и требуется повторная процедура.
- Лазерная коагуляция сетчатки — воздействие лазера происходит на новообразованные сосуды и на сетчатку. Применяется при прогрессирующей форме заболевания. После подобной операции улучшения зрения не наступает.
- Средства, укрепляющие стенки сосудов: Витамины Е, А, группы В.
- Препараты для снижения отеков.
На современном уровне развития медицины макулярная дегенерация сетчатки неизлечима. Все меры направлены на замедление процесса, улучшение качества жизни.
Профилактика
- Какие продукты рекомендуют врачи при возрастной макулодистрофии? — Доказано, что недугу в меньшей степени подвержены люди, употребляющие в больших количествах овощи и фрукты, ягоды (наиболее полезна черника). Зелень, морковь, шпинат, капуста, помидоры, яблоки — они должны постоянно присутствовать в повседневном рационе. Следует оптимизировать употребление жиров. Употребляйте не реже двух раз в неделю рыбу и морепродукты.
- Регулярно обследуйтесь у офтальмолога. После 60-ти лет рекомендуется посещать врача не реже одного раза в год.
- Придерживайтесь гигиены зрения: нельзя читать, писать, заниматься другими делами в помещениях с недостаточным освещением;
- Не допускайте перенапряжения глаз;
- Защищайте глаза при вредных работах (например, сварочных), от ультрафиолетовых лучей. Солнцезащитные очки должны быть с высокой степенью защиты.
- Принимайте витамины и минеральные вещества.
- Не курите и не находитесь в помещениях, где накурено.
Когда человек беспомощен, качество его жизни понижается. Чтобы быть активным и самостоятельным, надо бережно относиться к своему здоровью, особенно к глазам.Активный образ жизни, посильные физические упражнения, отказ от вредных привычек помогут отодвинуть потерю зрения на долгие годы.
Видео:

Источник

Пигментная дегенерация сетчатки глаза (абиотрофия, пигментный ретинит) представляет собой редкую патологию органов зрения, встречающуюся в одном случае из 5 тысяч.
Она связана с нарушением функций клеток, которые отвечают за периферическое зрение и способность видеть в условиях плохого освещения.
Пигментная дегенерация отличается медленным течением и может привести к полной слепоте.
Причины и симптомы, код по МКБ 10
Основной фактор, вызывающий развитие заболевания, — наследственные мутации генов, которые отвечают за питание и жизнедеятельность сетчатки. Из-за врожденных аномалий нарушается синтез специфических белков, что отрицательно сказывается на состоянии клеток органов зрения. Наследование патологических генов может проходить по-разному.

Симптомы заболевания часто обнаруживаются в детстве, но в некоторых случаях развиваются медленно, на протяжении нескольких десятков лет, из-за чего недуг диагностируют в преклонном возрасте.
В число признаков пигментной дегенерации сетчатки входят:
- снижение качества зрения в условиях слабого освещения, причем плохо видят сразу оба глаза;
- нарушение ориентации в пространстве при наступлении сумерек (ночная слепота);
- уменьшение границ периферического зрения, которое со временем прогрессирует;
- быстрая утомляемость глаз;
- на поздних этапах наблюдается кратковременное улучшение, а потом резкое снижение остроты зрения и восприятия цветов.
Заболевание было описано еще в 1857 году, позже ему был присвоен код Н35.5 в Международной Классификации Болезней.
Важно! Заболевание отличается большой вариабельностью развития и симптомов, поэтому у некоторых больных поражаются оба глаза, а у других — один или отдельные сегменты сетчатки.
Механизм развития болезни
Патологический процесс при пигментной дегенерации затрагивает палочки и колбочки — рецепторные клетки, располагающиеся по краям и в центре сетчатки. Они отвечают за периферическое и цветовое зрение, а также за его остроту. При развитии недуга слои сетчатки, где находятся рецепторы, постепенно разрушаются.

Человек плохо видит в сумерках, спотыкается и натыкается на предметы, после чего у пациента происходит сужение границ зрения.
Обычно прогрессирование пигментной абиотрофии происходит медленно, но при некоторых изменениях в организме (например, при беременности) патология начинает развиваться быстрее.
Виды заболевания: что это такое, признаки
В зависимости от особенностей клинического течения и проявлений, пигментная абиотрофия имеет несколько форм, причем каждая из них требует соответствующего лечения.
Центральная пигментная дегенерация
Механизм развития болезни связан с поражением пигментного слоя сетчатки, а также тканей, где находятся фоторецепторы. Данная форма затрагивает оба глаза и чаще всего проявляется в возрасте 8—16 лет. На первых стадиях у больного наблюдается небольшая светобоязнь и легкое, но прогрессирующее снижение зрения, а при детальном осмотре глаз можно заметить патологические изменения — пигментную крапчатость. По мере развития недуга появляются участки депигментации, острота зрения снижается до 0,2—0,1.
Справка. Центральная пигментная дегенерация имеет несколько разновидностей. Наиболее опасной из них считается врожденный амавроз Лебера, характеризующийся распространением патологического процесса на всю сетчатку.
Беловато-точечный ретинит
Точечная белая дегенерация сетчатки, или беловато-точечный ретинит проявляется образованием многочисленных очагов поражения. Они имеют разный размер (чаще всего небольшой), четко очерченные границы и белый оттенок. Заболевание медленно, но стойко прогрессирует, а основные его симптомы — снижение сумеречного и ночного зрения. Со временем у больных наблюдается сужение сосудов сетчатки и дегенеративные процессы зрительного нерва, что в итоге ведет к тяжелым осложнениям.

Фото 1. Изображение глазного дна при беловато-точечном ретините. Можно заметить множество очагов поражения.
Вам также будет интересно:
Беспигментная форма пигментной дегенерации
Название данной формы недуга связано с отсутствием характерных пигментных отложений на глазном дне. Характеризуется снижением остроты зрения в сумерках и изменением полей зрения, впоследствии развивается атрофия зрительного нерва и ухудшение кровообращения в сетчатке из-за сужения сосудов. Встречается беспигментная форма гораздо реже остальных разновидностей заболевания, а диагностика бывает затруднена по причине отсутствия видимых изменений в тканях глаз.
Диагностика
Диагноз при пигментной абиотрофии ставится на основе комплексного обследования, которое включает разные методы диагностики:
- проверку остроты зрения;
- измерение внуриглазного давления;
- периметрию, или оценку полей зрения;
- осмотр с помощью щелевой лампы и офтальмоскопа.

Наиболее информативным способом диагностики заболевания считается офтальмоскопия — исследование тканей глаза с помощью специального прибора (офтальмоскопа), который позволяет осмотреть полностью всю сетчатку.
Характерные признаки пигментного ретинита — отложения пигмента в виде белых или желтоватых пятен, сужение сосудов, изменения зрительного нерва.
В качестве дополнительных методов диагностики используются общие анализы крови и мочи, тест на уровень глюкозы и т. д.
Важно! При затруднениях в постановке диагноза рекомендуется провести осмотр близких родственников пациента, так как болезнь имеет наследственный характер.
Лечение
Современная медицина пока не знает методов, которые могут полностью избавить человека от этого заболевания. Способы лечения направлены на замедление патологического процесса, поддержание качества зрения и нормального состояния тканей глаз. В зависимости от стадии патологического процесса и клинического течения заболевания, терапия может осуществляться лекарственными средствами, физиотерапевтическими методами или с помощью хирургической операции.
Консервативная терапия
Для лечения пигментной дегенерации сетчатки используются препараты, которые улучшают кровоснабжение и питание тканей глаз. К ним относятся внутриглазные и внутривенные инъекции метаболических средств (Милдронат, Эмоксипин), лекарства с содержанием нуклеиновых кислот (Энкад), капли с аминокислотами (Тауфон), пептидные биорегуляторы (Ретиналамин). Больным назначается витаминотерапия, а также соответствующая диета.

Фото 2. Упаковка препарата Тауфон в форме глазных капель дозировкой 4%, объёмом 10 мл.
Физиотерапевтические методики
Для лечения заболевания рекомендованы магнито- и электростимуляция тканей органов зрения. Они благотворно воздействуют на кровообращение. В домашних условиях можно использовать аппарат под названием «Очки Сидоренко», воздействующий на ткани сразу в нескольких направлениях. При отсутствии специальных приспособлений можно делать простую гимнастику для глаз (зажмуривать и открывать глаза) и массаж, надавливая круговыми движениями на глазные яблоки.
Внимание! Методы физиотерапии наиболее эффективны на ранних стадиях заболевания и не могут заменить собой консервативное и хирургическое лечение.
Хирургическое вмешательство
В запущенных случаях больным с пигментной дегенерацией сетчатки проводят вазореконструктивные операции: в ходе вмешательства хирург пересекает поверхностную височную артерию, что улучшает кровоснабжение зрительного нерва и тканей сетчатки.
Для терапии заболевания применяется лазерная коагуляция пораженных сосудов с последующим образованием рубца. Сегодня врачами-офтальмологами ведутся разработки в сфере генной инженерии и регенерационной медицины, которые в будущем позволят восстанавливать поврежденные гены и внедрять в глаза специальные импланты, заменяющие собой ткани сетчатки.
Прогноз и профилактика

Прогноз при пигментной абиотрофии, как правило, неблагоприятный. При своевременной постановке диагноза и грамотном лечении патологический процесс можно замедлить, но полностью остановить его невозможно.
Если заболевание было выявлено в детстве, то в зрелом возрасте больные, как правило, полностью теряют зрение и способность обслуживать себя.
Недуг характеризуется такими осложнениями, как катаракта и глаукома. Так как пигментная дегенерация сетчатки носит наследственный характер, профилактических мер для предупреждения болезни не существует.
Полезное видео
Посмотрите отрывок из передачи «Жить здорово», в котором рассказывается о причинах появления, симптомах и лечении пигментной дегенерации сетчатки.
Как распознать пигментную дегенерацию сетчатки глаза вовремя?
Пигментная абитрофия — серьезное заболевание глаз, которое ведет к необратимым последствиям, но своевременная постановка диагноза может значительно замедлить его течение. Людям, которые имеют офтальмологические патологии в семейном анамнезе, необходимо внимательно следить за здоровьем глаз. Любое ухудшение зрения, особенно сумеречного и ночного, является серьезным поводом для обращения к врачу.
Оцени статью:
Средняя оценка: 5 из 5.
Оценили: 1 читатель.
Источник