Методическое пособие по глаукоме
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ
«КУБАНСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ »
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
(ГБОУ ВПО КубГМУ Минздрава России)
___________________________________________________________________

Кафедра глазных болезней
АЛГОРИТМЫ ВЕДЕНИЯ БОЛЬНЫХ ОТКРЫТОУГОЛЬНОЙ ГЛАУКОМОЙ
Методические рекомендации
для врачей, клинических ординаторов и интернов
Краснодар
2014
УДК 617.-007.681(075.8)
ББК 56.7
А45
Составители:
доцент кафедры глазных болезней КубГМУ к. м.н. ;
заведующий кафедрой глазных болезней к. м.н., к. э.н. ;
доцент кафедры глазных болезней к. м.н. ;
врач офтальмологического отделения ККБ№1
Рецензенты:
Зав. кафедрой травматологии, ортопедии и ВПХ ГБОУ ВПО КубГМУ Минздрава России, д. м.н.
Профессор кафедры нормальной физиологии ГБОУ ВПО КубГМУ Минздрава России, д. м.н.
«Алгоритмы ведения больных открытоугольной глаукомой»: учебно-методическое пособие.
Краснодар, КубГМУ, 2014. — 16 с
Методические рекомендации посвящены проблеме диагностики и лечения глаукомы — одной из основных причин слабовидения и слепоты во всём мире. Составлено в соответствии с примерной программой по глазным болезням для постдипломной подготовки.
Предназначено врачам, клиническим ординаторам и интернам для облегчения и ускорения принятия решения по диагностике и лечению больных глаукомой. Пособие может использоваться при проведении практических занятий для облегчения процесса обучения и запоминания.
Рекомендовано к изданию ЦМС ГБОУ ВПО КубГМУ Минздрава России,
протокол № 6 от 06.02. 2014 г.
ПРЕДИСЛОВИЕ
Глаукома — заболевание с хроническим течением и серьёзным прогнозом, является одной из основных причин слабовидения и слепоты во всём мире. Проблема диагностики и лечения глаукомы далека от окончательного решения.
Цель рекомендаций —
В данной методической разработке суммированы современные представления об открытоугольной глаукоме, основанные данных литературы и результаты практической и научной работы сотрудников кафедры глазных болезней Куб ГМУ и офтальмологического отделения ККБ №1 им. проф. Очаповского. Алгоритмы ведения больных глаукомой представлены в виде цветных таблиц на основе методики нейролингвистического программирования. Такая подача информации помогает быстрее усвоить материал и выбрать верную тактику в ситуации ограниченного по времени приёма врача — офтальмолога.
АКТУАЛЬНОСТЬ
Глаукома занимает одно из ранговых мест как причина инвалидности по зрению и устойчиво деожится на уровне 14-15% в России и развитых странах мира ( и соавт., 2008; 2008; с соавт., 2004; W. M. Таnget аl., 2000).
За последние десятилетия были предложены новые способы диагностики хирургического и медикаментозного воздействия при глаукоме ( и соавт., 2005; и соавт., 2005; JWеЬег еt аl., 1998). Тем не менее, эффективность лечения и в настоящее время остается недостаточной, т. к. не превышает 50% ( и соавт., 2000; и соавт., 1998; S. S.Наугесh, 2001).
Традиционный интерес офтальмологов к этой проблеме объясняется значительной частотой глаукомы, большим разнообразием её клинических форм, трудностями ранней диагностики и лечения ( и соавт., 2005.FriedmanS. еt аl.,2004). Поэтому разработка верной тактики диагностики и лечения является очень актуальной.
АЛГОРИТМЫ ВЕДЕНИЯ БОЛЬНЫХ С ГЛАУКОМОЙ
Рис. 1

Рис. 2


Рис. 3

Рис. 4

Рис. 5

Рис. 6

Рис. 7

Рис. 8
СПИСОК СОКРАЩЕНИЙ
ЛТП — лазерная трабекулопластика
НГСЭ — неперфорирующая глубокая склерэктомия
СТЭ — синустрабекулэктомия
Для постановки диагноза достаточно исследования поля зрения и уровня ВГД. Оценку состояния экскавации ДЗН мы предлагаем из критериев классификации пока исключить, т. к. ее визуальная (офтальмоскопическая) оценка крайне субъективна, а оснащение большинства клиник РФ не позволяет проводить дорогостоящие исследования.
Достоверным способом измерения истинного внутриглазного давления мы предлагаем считать пневмотонометрию. Любые контактные способы на сегодняшний день устарели, имеют риск инфицирования, травмы, требуют значительного времени и т. д.
Неоднократно нам приходилось видеть, как в нежелательных случаях повышения ВГД после пневмотонометрии выполнялась тонометрия по Маклакову и ВГД «чудом» нормализовалось.
Подозрение на глаукому выставляется при однократно зафиксированном подъеме ВГД до уровня 20 — 30 мм рт. ст., при отсутствии других, характерных для глаукомы изменений в поле зрения и на глазном дне. Подозрение должно быть снято или установлен диагноз в течение 7 — 12 месяцев. Человек не может всю жизнь жить с подозрением. Это заставляет его нервничать, обращаться в разные клиники, а иногда и писать жалобы.
В первой стадии поле периферическое зрение не изменено. Скотомы не учитываются, т. к. в этом периоде они редко встречаются, и их этиология требует уточнения.
Критерием перехода третьей стадии в четвертую является потеря центрального зрения. Утрата центрального зрения должна явиться поводом к прекращению хирургического лечения, направленного на сохранение зрительных функций (ЛТП, НГСЭ, СТЭ и др.) и переходом к вмешательствам, направленным на профилактику и купирование болевого синдрома (гипотензивная политерапия, дополнительное медикаментозное лечение, лазерная — или криоциклодеструкция, алкоголизация и т. д.).
В определении уровня ВГД мы предлагаем следующие изменения — разделить понятие нормы на два вида — норма для здоровых (Ав) и норма для больных(Аа). Норма для здоровых людей остается на уровне ниже 22мм рт. ст. Допустимым для больных глаукомой принять ВГД на уровне 12 — 18мм рт. ст. С целью уменьшения путаницы прировнять значения нормы для больных к понятиям давления цели и толерантного давления.
Переход уровня давления Вв уровень С. Мы предлагаем следующий ориентир — возможность выполнения лазерного вмешательства (трабекулопластики). По данным лазерных хирургов при ВГД выше 35 мм рт ст. эта операция становится практически невозможной. Поэтому степень повышения давления Вв алгоритмах закреплена между 23 и 35мм рт. ст.
Стандарт посещения пациентами офтальмолога 1 — 3 — 6 месяцев рекомендуется при положительной динамике и стабилизации заболевания.
Алгоритм частоты наблюдения нужен для того что бы помочь врачу преодолеть соблазн смотреть пациента каждый день, учитывая нагрузку офтальмолога, и в то же время не отпускать больного более чем на пол года. Если на сегодняшний день пациент компенсирован, ожидать появление каких либо изменений раньше чем через 6 месяцев просто не приходится (понятно, что есть редкие исключения).
В нашей схеме используются термины монотерапия и политерапия. Лечение начинают с препаратов первого выбора. При неэффективности или плохой переносимости их заменяют медикаментами другой фармакологической группы или переходят к политерапии. Предпочтение тому или иному лекарственному средству должно быть делом только лечащего врача.
Требования к оптимальному препарату: эффективное снижение уровня ВГД, минимальные суточные колебания, длительный гипотензивный эффект, минимум местных и системных реакций и простой режим дозирования.
В нашей клинике препаратом первого выбора является травопрост 0,004% (Траватан) — высокоселективный полный агонист FP – рецепторов. Он является одним из самых эффективных и безопасных препаратов для лечения глаукомы. По своей эффективности Траватан не уступает, а в ряде случаев превосходит латанопрост 0,005%.
Гипотензивный эффект травопроста сохраняется до 84 ч. после последней инстилляции. С 2013 г. вышла новая форма Траватана без бензалкония хлорида, что обеспечивает безопасное длительное лечение пациентов глаукомой.
Для политерапии целесообразнее использовать фиксированные комбинации: Дуотрав, Ксалаком, Ганфорт и Азарга, дающие высокую эффективность и удобство пациентам.
В 2014 году выходит новая форма Дуотрава без бензалкония хлорида, что позволит достичь максимального гипотензивного эффекта и безопасности для глазной поверхности при длительном применении.
Возможность повторения лазерных операций является спорной. Не смотря на то, что однократная ЛТП не всегда может обеспечить нужный уровень ВГД, мы не исключаем вероятности проведения повторного лазерного вмешательства через месяц. Например, если после первой операции ВГД могло снизиться до желаемых цифр (с 33 до 25мм рт. ст.) — повторное вмешательство может в данной ситуации действительно решить проблему. Лазерные операции могут быть использованы в комбинации с традиционными хирургическими вмешательствами. Если повышение ВГД отмечается только через год после ЛТП, так же можно обойтись повторной лазерной операцией.
Особое внимание необходимо уделить необходимости проведения пациентам нейропротекторной терапии, лечению сопутствующей патологии и конъюнктивальной полости т. к. общепризнано, что основной причиной развития глаукомной оптической нейропатии являются сосудистые проблемы. Вситуациях, когда хирургическое вмешательство (НГСЭ, СТЭ) оказалось не достаточно результативным, решение о следующей операции должно приниматься только после трехмесячного курса лечения пациента в амбулаторных условиях.
Алгоритмы разработаны до проникающей операции. Если и она оказалась в конечном итоге не эффективной, то дальнейшее ведение пациента крайне сложно алгоритмизировать и решение о дальнейшем лечении должно приниматься строго индивидуально, желательно с привлечением нескольких специалистов.
ОСНОВНАЯ ЛИТЕРАТУРА
, , / Национальное руководство по глаукоме для практикующих врачей. – М.: ГОЭТАР-Медиа – 2011.- 280с.
ДОПОЛНИТЕЛЬНАЯ ЛИТЕРАТУРА
1. , // Глаукома: проблемы и решения: Всерос. научно-практ. конф.: Материалы. — М.,2004. — С. 393-396.
2. , Ермолаев профилактики и диспансеризациисреди больных глаукомой по данным социологического исследования. //Глаукома: реальность и перспективы: Всерос. научно-практ. конф.: Материалы. — 2008. — С. 139-142.
3. Еричев принципы гипотензивной терапии глаукомы //Глаукома: реальность и перспективы: Всерос. научно-практ. конф.: Материалы.- 2008. — С. 220-223.
4. Лоскутов точности следования больными глаукомой режиму закапывания антиглаукоматозных капель // Клин. Фармакология и терапия. — 1997. -№ 4. — С. 18-20.
5. , Романенко глаукомы: прошлое и
настоящее // Клин. Офтальмология. — 2007.- Т. 8 — № 2. — С. 75-78.
6. Ashburn F. S., Goidberg I., Kass M. pliance with ocular therapy // Surv. Ophthalmology.- 1980 — Vol. 24. — P. 237-248.
ОГЛАВЛЕНИЕ
Введение…………..…………………………………………3
Актуальность ………………………………………………..4
Схемы алгоритмов ведения глаукомных больных………..5
Список литературы…………………………………………15
Источник
Егоров Е.А., Астахов Ю.С., Щуко А.Г.
(путеводитель) для поликлинических врачей
Москва 2008
Под редакцией Е.А. Егорова, Ю.С. Астахова, А.Г. Щуко
Введение
Введение
Использованные сокращения
От авторов
Классификация глаукомы
Классификация глаукомы
Клиника глаукомы
2.1. Первичная открытоугольная глаукома
2.2. Первичная закрытоугольная глаукома (ПЗУГ)
2.3. Вторичная глаукома
2.4. Гипертензия глаза
2.5. Врожденная глаукома
Весь список…
Диагностика глаукомы
Диагностика глаукомы — введение
3.1. Суточная тонометрия. Исследование внутриглазного давления и гидродинамики глаза
3.2. Биомикроскопические исследования
3.3. Гониоскопия
3.4. Исследование поля зрения
Весь список…
Медикаментозное лечение глаукомы
Медикаментозное лечение глаукомы — введение
4.1. Гипотензивная медикаментозная терапия
4.2. Препараты, улучшающие отток внутриглазной жидкости
4.3. Средства, уменьшающие продукцию внутриглазной жидкости
4.4. Комбинированные лекарственные средства
Весь список…
Лазерное лечение глаукомы
Лазерное лечение глаукомы — введение
5.1. Лазерная трабекулопластика
5.2. Лазерная иридэктомия
5.3. Лазерная десцеметогониопунктура (ЛДГП)
Хирургическое лечение глаукомы
Хирургическое лечение глаукомы — введение
6.1. Основные типы АГО
6.2. АГО фистулизирующего типа
6.3. Непроникающие вмешательства при глаукоме
6.4. Хирургическое лечение ЗУГ
Весь список…
Организация ранней диагностики глаукомы. Организационно-методические основы диспансеризации и мониторинга больных глаукомой
7.1. Организация ранней диагностики глаукомы
7.2. Организационно-методические основы диспансеризации и мониторинга больных с глаукомой
7.3. Организационные уровни распределения объемов работ при глаукоме
7.4. Система просветительской и информационной противоглаукомной работы с населением
7.5. Учебная работа по подготовке кадров
Весь список…
Литература
Литература
«НАЦИОНАЛЬНОЕ РУКОВОДСТВО ПО ГЛАУКОМЕ (ПУТЕВОДИТЕЛЬ)
ДЛЯ ПОЛИКЛИНИЧЕСКИХ ВРАЧЕЙ» подготовлено, издано и одобрено
Экспертным советом по глаукоме Российского глаукомного общества. Руководство разработано на основе консенсуса всех авторов. Цель руководства – улучшение понимания патогенеза и клиники глаукоматозного процесса, формирование рационального подхода к его диагностике и лечению. Мы надеемся, что оно дополнит имеющуюся офтальмологическую научную литературу и будет хорошим помощником в работе врачам поликлинического звена, в системе последипломного образования и студентам медицинских вузов.
Мы заранее выражаем благодарность за возможные дополнения, критику и новые идеи, которые могут быть высказаны в ходе ознакомления с данным руководством нашими коллегами-глаукоматологами.
Коллектив авторов
Национальное руководство по глаукоме (путеводитель) для поликлинических врачей / Под ред. Е.А. Егорова, Ю.С. Астахова, А.Г. Щуко.– М., 2008.– 136 с., ил.
УДК 617.7-007.681
Н 35
ISBN 978-5-94289-040-7
Редакционная коллегия
Редакторы Е.А. Егоров, Ю.С. Астахов, А.Г. Щуко
Авторы В.Н. Алексеев (Санкт-Петербург)
И.Б. Алексеев (Москва)
Ю.С. Астахов (Санкт-Петербург)
С.В. Балалин (Волгоград)
С.Н. Басинский (Орел)
В.В. Бржеский (Санкт-Петербург)
Я.М. Вургафт (Казань)
В.У. Галимова (Уфа)
Н.Н. Горина (Нижний Новгород)
О.Г. Гусаревич (Новосибирск)
Л.П. Догадова (Владивосток)
Е.А. Егоров (Москва)
В.П. Еричев (Москва)
В.В. Жаров (Ижевск)
Н.А. Коновалова (Тюмень) С.А. Коротких (Екатеринбург)
А.В. Куроедов (Москва)
Дж.Н. Ловпаче (Москва)
А.П. Нестеров (Москва)
С.Ю. Петров (Москва)
А.А. Рябцева (Москва)
Н.А. Собянин (Пермь)
Т.В. Ставицкая (Москва)
В.В. Страхов (Ярославль)
Н.С. Ходжаев (Москва)
И.И. Чугунова (Ростов-на-Дону)
М.В. Шевченко (Самара)
В.Ф. Шмырева (Москва)
А.А. Шпак (Москва)
А.Г. Щуко (Иркутск)В.Ф. Экгардт (Челябинск)
Москва 2008
© ООО «Алкон Фармацевтика», 2008
Источник
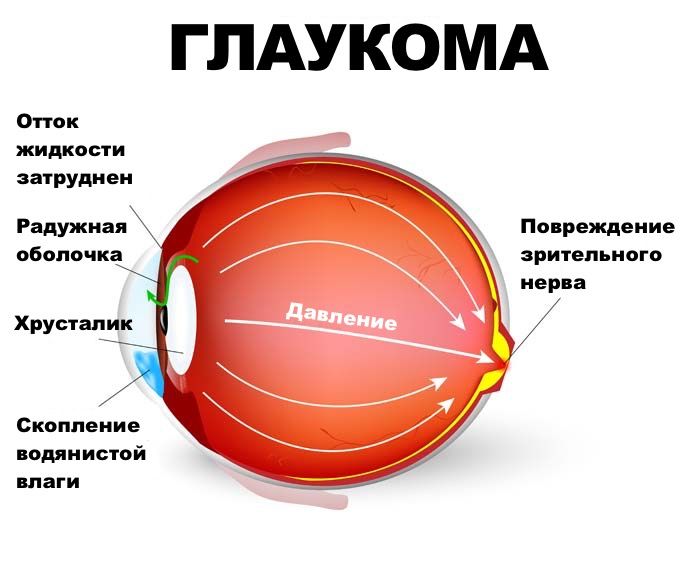
Патогенез глаукомы связан с гидродинамикой водянистой влаги. Водянистая влага — это прозрачная жидкость, заполняющая переднюю и заднюю камеры глаза. Ресничные отростки цилиарного тела продуцируют водянистую влагу. Водянистая влага течет из задней камеры в переднюю через зрачок с небольшим физиологическим сопротивлением. Из передней камеры внутриглазная жидкость оттекает по двум маршрутам: через трабекулярный и увеосклеральный отток.
Трабекулярный отток — это главный путь оттока водянистой влаги из передней камеры (приблизительно 90% всей водянистой влаги дренируется через этот путь). Трабекулярный аппарат расположен в углу передней камеры глаза. Угол передней камеры образован спереди корнеосклеральным соединением, сзади корнем радужной оболочки, вершиной угла является цилиарное тело. В корнеосклеральном соединении имеется внутренняя склеральная бороздка через которую перекинута перекладина — трабекула. Трабекула, как и бороздка, имеет форму кольца. Она заполняет только внутреннюю часть бороздки, оставляя кнаружи от себя узкую щель — склеральный синус или шлемов канал. Водянистая влага дренируется из передней камеры через трабекулу в шлемов канал, а затем в интра- и эписклеральные вены.
Некоторые внутренние механизмы влияют на продукцию ВГЖ. Пассивный механизм образования ВГЖ зависит от уровня кровяного давления в капиллярах цилиарного тела, осмотического давления плазмы и уровня ВГД.
Нормальное внутриглазной давление находится между 10 и 21 мм рт ст. Когда мы используем тонометр Маклакова, уровень ВГД находится между 18 и 27 мм рт ст.
Уровень ВГД определяется следующими факторами:
1. Уровень секреции водянистой влаги.
2. Сопротивления оттока, с которым сталкивается водянистая влага.
3. Уровень эписклерального венозного давления.
Колебание ВГД происходит в течение дня. В нормальном глазу ВГД выше утром и ниже днем и вечером. В здоровом глазу колебание ВГД в течение суток меньше 5 мм рт ст., в глаукомном глазу колебание ВГД может быть выше 10 мм рт ст или выше.
Методы осмотра глаукомного больного.
1. Исследование остроты зрения.
2. Исследование на шелевой лампе.
3. Измерение внутриглазного давления — тонометрия.
4. Офтальмоскопия — осмотр диска зрительного нерва.
5. Исследование периферического зрения.
6. Гониоскопия — осмотр угла передней камеры глаза.
7. Тонография — неинвазивный метод исследования оттока ВГЖ. Внутриглазное давление измеряется с помощью инструмента, — тонометра. Используются два основных типа тонометров: аппланационный тонометр (Гольдмана, Маклакова) и импрессионный тонометр (Шиотца). Ориентировочное определение ВГД может быть выполнено пальцевым методом.
Для диагностики глаукомы существую специальные провокационные тесты, такие как водно-питьевая проба, позиционная, темновая и другие.
Выделяют три основных типа глаукомы: врожденную, первичную и вторичную.
Основными признаками глаукомы являются:
1. Повышение ВГД (выше 21 мм рт ст).
2. Глаукоматозная атрофия зрительного нерва.
3. Глаукоматозные дефекты полей зрения.
Диск зрительного нерва изменяется при глаукоме. В центре диска зрительного нерва видно побледнение, атрофия нервных волокон. Глаукома приводит к прогрессивной потере ретинальных нервных волокон. Таким образом, глаукоматозная атрофия проявляется в побледнении диска и образовании углубления — экскавации, которая сначала занимает центральный и височный отделы диска, а затем охватывает и весь диск.
Изменения полей зрения при глаукоме включают в себя: расширение слепого пятна, парацентральные скотомы, дугообразные или скотомы Бьерума, сокращение периферического поля зрения с назальной стороны. В дальнейшем периферическое поле зрения сужается до трубочного и снижается центральное зрение вплоть до слепоты. В стадии абсолютной глаукомы отсутствуют все зрительные функции.
Первичная глаукома.
Классификация: выделяют три основных типа глаукомы:
1. Открытоугольная глаукома (ПОУГ)
2. Закрытоугольная глаукома (ПЗУГ)
3. Смешанная глаукома.
При ПОУГ внутриглазная жидкость имеет беспрепятственный доступ к трабекуле в углу передней камеры, но имеется высокое сопротивление оттоку внутриглазной жидкости (ВГЖ) в трабекуле и шлемовом канале. Повышение ВГД развивается в результате утолшения и склероза трабекулы, что приводит к ухудшению оттока ВГЖ через нее. Предрасполагающие факторы к развитию глаукомы: наследственность (приблизительно в 10%), возраст (с возрастом увеличивается риск заболевания). ПОУГ наиболее часто развивается после 40 лет. Миопия высокой степени и диабет также являются факторами риска развития глаукомы.
Клиническая картина.
ПОУГ медленный, прогрессивный процесс. Обычно протекает бесссимптомно. Только 15% больных жалуются на такие симптомы как небольшая головная и глазная боль.
Развивается постепенное сужение периферического зрения. Снижение центрального зрения происходит в последнюю очередь.
При осмотре глаза с помощью щелевой лампы можно диагностировать дистрофические изменения в переднем отрезке (атрофию радужной оболочки). При гониоскопии обнаруживается открытый угол передней камеры глаза.
Главный признак глаукомы повышение внутриглазного давления (ВГД). В начальных стадиях ВГД может быть высоким непостоянно, а колебаться в течение суток. Поэтому мы должны измерять ВГД 2 раза в день (утро и вечер) в течение нескольких дней.
У больных с ПОУГ происходят изменения диска зрительного нерва (ДЗН). Они обычно прогрессивны и ассиметричны. Дефекты полей зрения обычно параллельно изменениям ДЗН и прогрессируют если ВГД не компенсируется.
Диагноз ПОУГ устанавливается в том случае, если ВГД выше 21 мм рт ст, которое сочетается с типичной глаукоматозной атрофией ДЗН, дефектами полей зрения и снижением остроты зрения.
Дифференциальный диагноз ПОУГ проводят с катарактой: пациенты с ПОУГ имеют красный рефлекс при прямой офтальмоскопии. Офтальмоскопически видны глаукоматозные изменения ДЗН. ВГД остается высоким и имеются изменения полей зрения.
ПЗУГ это тип первичной глаукомы при которой происходит внезапное повышение ВГД из-за нарушения оттока ВГД в результате закрытия угла передней камеры (УПК). Периферическая ткань радужки (корень радужки) закрывает трабекулу, предотвращая доступ водянистой влаги к шлемову каналу.
Предрасполагающие факторы: 1. анатомические (глаза в которых иридохрусталиковая диафрагма смещена кпереди, глаза в которых узкий угол передней камеры, который может быть из-за маленького глазного яблока, слишком большой размер хрусталика и переднее расположение цилиарного тела); 2. провоцирующие факторы (плохое освещение, эмоциональный стресс и применение мидриатиков).
Относительный зрачковый блок возникает на глазах с чрезмерно передним положением хрусталика. Радужка на всем протяжении плотно прилежит к передней поверхности хрусталика, что затрудняет движение ВГЖ из задней камеры в переднюю. Это приводит к повышению давления в задней камере глаза и выпячиванию (бомбажу) радужки кпереди. Поскольку радужка тонка в области корня здесь она выпячивается в большей мере. Угол передней камеры суживается, а затем закрывается. Внутриглазное давление повышается.
Клиническая картина: этот тип глаукомы начинается обычно с острой или подострой атаки. Больные жалуются на головную и глазную боль, нечеткость зрения, цветные круги перед глазами при взгляде на источник света, развивающиеся из-за отека роговицы. Часто это сопровождается тошнотой, рвотой и слабостью. Иногда боль может иррадиировать в область живота и сердца.
При осмотре обнаруживается конъюнктивальная или цилиарная инъекция, отек роговицы и снижение ее чувствительности. Передняя камера очень мелкая. При гониоскопии угол передней камеры закрыт. Зрачок широкий. Диск зрительного нерва отечен и гиперемирован.. ВГД очень высокое, обычно между 40-70 мм рт ст.
Длительное закрытие угла передней камеры приводит к формированию синехий в углу передней камеры глаза и острый приступ глаукомы может быть продолжительным.
Подострый приступ глаукомы характеризуется теми же симптомами, но в меньшем проявлении. ВГД поднимается приблизительно до 35-45 мм рт ст. Подострый приступ глаукомы менее опасен чем острый.
Диагноз: на основе истории заболевания, результатов исследования и провокационных тестов.
Классификация первичной глаукомы
А. Выделяют три основных патогенетических формы глаукомы:
1. Открытоугольная глаукома.
2. Закрытоугольная глаукома.
3. Смешанная глаукома.
В. Стадии глаукомы. Они ставятся на основании изменений периферического поля зрения и изменения ДЗН
I. Нет изменений в ДЗН и периферическом поле зрения, возможно сужение поля зрения с носовой стороны до 10°.
II. Сужение периферического поля зрения с носовой стороны более чем на 10°, центральные и парацентральные скотомы, начальная глаукоматозная экскавация ДЗН.
III. Сужение периферического поля зрения (от точки фиксации осталось менее 15°), глаукоматозная экскавация ДЗН.
IV. Отсутствие зрения (vis=1/∞ proectio.lucisincerta или vis= «0»)
С. Состояние ВГД.
а) Нормальное ВГД (18-26 мм рт ст по Маклакову)
б) Умеренно повышенное (27-32 мм рт ст)
в) Высокое (33 мм рт ст и выше)
D. Динамика зрительных функций.
1. Стабилизированное.
2. Нестабидизированное.
Вторичные глаукомы.
Вторичные глаукомы это группа заболеваний, в которых повышение ВГД связано с первичным глазным или системным заболеванием. Поэтому клинически появляется первичное заболевание, и как следствие его повышение ВГД.
Все типы вторичных глауком могут быть сгруппированы в следующем виде:
1. Увеальная (поствоспалительная глаукома).
2. Факогенная глаукома.
3. Васкулярная глаукома.
4. Травматическая глаукома.
5. Глаукома связанная с внутриглазной опухолью (неопластическая глаукома).
Увеальная поствоспалительная глаукома является результатом организацией экссудата в трабекуле (воспалительными клетки, экссудат), блокадой зрачка в результате плоскостной задней синехии (сращение и заращение зрачка), закрытием угла передней камеры глаза воспалительным экссудатом.
Факогенная глакома. В этих случаях повышение ВГД является результатом заболевания хрусталика. Выделяю следующие типы:
1. Факоморфическая – в результате морфологических изменений в хрусталике (набухающая катаракта, подвывих и вывих хрусталика).
2. Фоколитическая глаукома. При этом типе трабекула забивается белками хрусталика и макрофагами. При перезрелой (Морганиевой катаракте) белки хрусталика проходят через капсулу хрусталика и попадают в трабекулу, забивая ее.
Выделяют два типа васкулярной глаукомы.
1. Посттромботическая – является результатом окклюзии (тромбоза) центральной вены сетчатки, в результате формируется неоваскулярная мембрана в углу передней камеры глаза.
2. Флебогипертензивная – обусловливется повышением давления в системе передних цилиарных или вортикозных вен. Главными причинами этого пита глаукомы является сосудистые опухоли орбиты, сдавлением верхней полой вены.
Травматическая глаукома. Вторичная глаукома может развиваться вследствие проникающей или контузионной травмы. Травматическая глаукома может развиваться по одному или нескольким механизмам: рецессия угла из-за разрушения трабекулярной сети, вследствие фиброза; развития передних синехий; вследствии разрушения хрусталика, его набухания или дислокации; из-за внутриглазного кровоизлияния; воспалительная глаукома из-за иридоциклита. Она может быть результатом глазной хирургии ( экстракции катаракты, кератопластики).
Неоваскулярная глаукома развивается в тех случаях, когда внутриглазная опухоль блокирует дренажную систему глаза.
Лечение.
Консервативное:
q Миотики. В зависимости от механизма действия они могут быть классифицированы на 1. Прямые (пилокарпин, карбохолин). Механизм действия заключается в их деблокирующем действии на угол передней камеры и склеральный синус. Под влиянием миотиков радужка оттягивается от угла передней камеры, уменьшается бомбирование, открывается склеральный синус и трабекулярные щели, повышается тонус ресничной мышцы. Это используется при остром приступе ПЗУГ с целью оттянуть радужку от угла передней камеры. 2. Непрямые (антихолинестеразные агенты) (физостигмин, фосфакол). Блокируют холинестеразы – ферменты, расщепляющие ацетилхолин.
q Симпатомиметики. Они действуют возбуждающе как на α- , и β- адренорецепторы. Действие связано с улучшением оттока ВГЖ и уменьшением скорости образования ее.
q Ингибиторы карбоангидразы (ацетозоламид, диакарб, трусопт, азопт). Ингибиторы карбоангидразы понижают уровень ВГД за счет снижения продукции ВГЖ. Побочные эффекты – парестезии, желудочно-кишечные расстройства. Трусоп и азопт не вызывают побочного действия.
q Средства осмотического действия (глицерол манитол, мочевина). Препараты длительное время создают гипертензию плазмы крови, повышается осмотическое градиент давления между кровью и стекловидным телом, которое теряет воду и таким образом снижается ВГД.
q β- адреноблокаторы (наиболее эффективно используются для лечения глаукомы), (тимолол, оптимол, арутимол, бетаксолол). Они подавляют продукции ВГЖ.
Лечение острого приступа глаукомы.
1. 1% пилокарпин закапывается 4 раза в первый час, 2 раза в течение 2 часа, затем 1 раз в течение нескольких часов.
2. β- адреноблокаторы 2 раза в день (арутимол, тимомол, окупресс и др.).
3. Ацетозоламид (250-500 мг) должен быть дан для снижения ВГД ниже 50-60 мм рт ст. Если ВГД не снижается в течение 12 часов, необходимо выполнить хирургическое лечение. Трусопт или азопт 2 раза в день.
4. Осмотические диуретики ( манитол, мочевина).
5. Литическая смесь (аминазин 1,0+димедрол 1,0+промедол 1,0 в/м).
Хирургическое лечение.
1. Периферическая иридэктомия (при ПЗУГ).
2. Гониотомия или трабекулотомия (при врожденной глаукоме).
3. Фильтрующая хирургия – трабекулэктомия (при ПОУГ).
Лазерная трабекулопластика является методом снижения ВГД с помощью нанесения лазерных ожогов на трабекулу.
Источник