Макулопатия сетчатки глаза что это такое
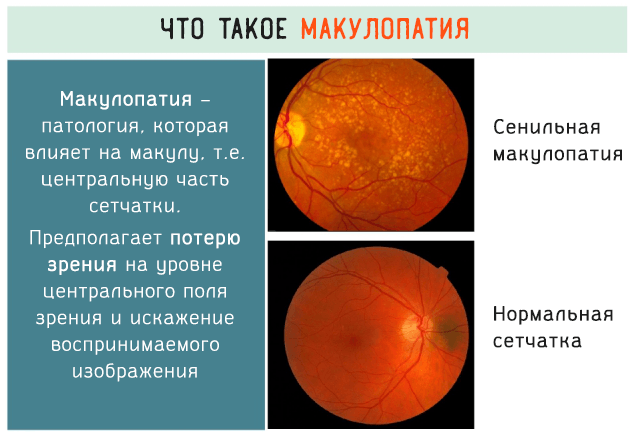
Макулопатия – это патология, которая влияет на центральный участок сетчатки глаза, называемый макулярным пятном, что может быть вызвано возрастом, наследственными факторами, сахарным диабетом.
Как проявляется макулопатия? В чём отличия различных её типов? Какие средства лечения помогут спасти зрение? Давайте выясним вместе…
Что такое макулопатия
Макулопатия является формой ретинальной патологии, которая поражает центральную зону сетчатки глаза, называемой макулой. Эта область сетчатки отвечает за центральное – самое четкое – зрение, т.е. позволяет распознавать лица, водить машину, читать и выполнять обычные повседневные задачи.
Макулопатия характерна для пожилого возраста. Пик её возникновения приходится на возраст около 50 лет, от 8 до 11% больных имеют возраст от 65 до 74 лет, и у 27% – он превышает 75 лет.
Макулопатия – это чрезвычайно изнурительное заболевание, которое может привести к состоянию, когда будет невозможно выполнять повседневную деятельность.
Типы и причины макулопатии
Макулопатия может быть классифицирована на различные типы в зависимости от нескольких параметров. Она может быть односторонней, то есть поражать только один глаз, или двусторонней, то есть поражает оба глаза.
Кроме того, в зависимости от того, как проявляется, мы можем отличить макулопатию:
- Сухая: при этой форме, называемой также атрофической, преобладает прогрессивная атрофия сетчатки, что приводит к её постепенному истончению. Это состояние необратимо, и составляет около 90% случаев макулопатии. Несмотря на то, что это дегенеративное прогрессирующее заболевание, оно является доброкачественным и может быть пролечено различными способами. Также её называют коллоидной макулопатией из-за образования коллоидных тел желтоватого цвета, которые представляют собой нормальный продукт обмена веществ в клетках глаз, но в случае патологии желтого пятна они не удаляются и накапливаются.
- Экссудативная: также называется влажная или жидкая, – это более сильная форма макулопатии, но и более редкая, и составляет около 10% от общего числа случаев. При этой форме отмечается образование новых кровеносных субретинальных аномальных сосудов, очень хрупких, которые провоцируют накопление жидкости под сетчаткой, и которые часто лопаются и приводят к внутреннему кровотечению. Эта форма называется также отечной макулопатией, поскольку образуется отёк под сетчаткой.
В зависимости от причин, которые привели к возникновению патологии, можно выделить несколько форм макулопатии:
- Диабетическая: связана с негативным влиянием сахарного диабета на уровне капилляров и сосудов микроциркуляции. В этом случае, избыток глюкозы в крови ведёт к повреждениям кровеносных сосудов глаз и это может привести к изменениям на уровне макулы.
- Старческая дегенерация: является самой распространенной формой макулопатии и связана с прогрессирующей дегенерацией структур макулы и сетчатки.
- Ранняя: форма макулопатии, которая возникает до 50 лет, и, вероятно, связана с наследственными факторами. Проявляется обычно в возрасте до 20 лет, также имеет название макулопатия Штаргардта.
- Воспалительная: эта форма макулопатии связана с воспалением на уровне глазных структур, например, увеит. Воспаление вызывает образование отёка на уровне всех структур глаза, включая сетчатку, с появления изменений и симптомов, характерных для макулопатии.
- Близорукость: развитие заболевания связано с имеющейся близорукостью, как правило, поражает всё макулярное пятно и часто имеет двусторонний характер. В 40% случаев – имеет прогрессивный тип с ухудшением зрения.
- Ретинит: форма генетической ретинопатии, также называется пигментный ретинит, при котором отмечается прогрессирующая дегенерация всей структуры сетчатки, в том числе макулы.
Симптомы макулопатии сетчатки
Развитие макулопатии происходит с появлением характерных симптомов. В частности, обнаруживаются следующие изменения:
- Искаженное и измененное восприятие изображения, с затуманенным, нечетки зрением и неспособностью выполнять простые повседневные задачи, например, читать или смотреть телевизор.
- Изменения в цветовом ощущении: цвета становятся слабыми и мало интенсивными.
- Наличие скотомы, т.е. ослабление или отсутствие зрения в центральной точке, что определяет невозможность сосредоточиться или сфокусировать взгляд.
- Появление пятен серого цвета, которые делают зрение размытым и неясным.
- Искажение линий, в частности, прямые линии кажутся кривыми или волнистыми.
- Изменения в восприятии размеров объекта.
Средства и методы лечения макулопатии
Лечение макулопатии включает целый комплекс лечебно-фармакологических средств, которые обычно вводятся непосредственно внутрь глаза.
Действие такого лечения можно усилить через приём натуральных средств, которые могут помочь сохранить здоровье сетчатки и предотвратить развитие макулопатии.
Природные лекарства для профилактики макулопатии
Наиболее полезные природные средства для профилактики макулопатии включают:
- Источники питания: потребление продуктов, богатых антиоксидантами, такими как зеаксантин и лютеин (можно найти в шпинате, луке-порее, брокколи, красном редисе, манго и яичном желтке), и витаминами E, C и D, которые помогают предотвратить старение клеток.
- Травы: из растений наиболее полезны для предотвращения или лечения макулопатии центелла азиатская (содержит фитостеролы, дубильные вещества, флавоноиды и тритерпеновые сапонины), она помогает поддерживать здоровье капилляров и микроциркуляцию крови в глазах, и донник (который содержит кумарины, тритерпеновые сапонины, дубильные вещества и флавоноиды), оказывающий противовоспалительное и антиоксидантное действие.
Лекарства для лечения дегенерации макулы
Лекарственная терапия макулярной дегенерации имеет целью замедлить или остановить прогрессирование заболевания, но обычно не способна устранить имеющиеся повреждения.
Среди медицинских методов наибольший интерес представляют:
- Фотодинамическая терапия: основанная на введении ветропорфирина, приводящего к тромбообразованию в «лишних» кровеносных сосудах. Ветропорфирин вводится через внутривенный катетер, а затем активируется посредством лазерного луча с частотой 689 нм.
- Инъекции в стекловидное тело препаратов: антиангиогенных препаратов, которые блокируют образование новых кровеносных сосудов, или кортикостероидов, таких как ацетонид триамцинолон. Оба лекарства используются, в основном, для лечения экссудативной формы в макулопатии, уменьшения отёка и предотвращения образования новых сосудов.
- Фотокоагуляция: терапия, которая выполняется с помощью термического лазера, роль которой заключается в устранении аномальных кровеносных сосудов в случае экссудативной макулопатии.
Эти методы могут быть использованы самостоятельно или вместе, в зависимости от случая и конкретных потребностей. Они используются, в основном, для лечения экссудативной макулопатии, в то время как для сухой макулопатии не существует специфических методов лечения.
Новые рубежи в лечении макулопатии
В последнее время были разработаны новые методы лечения макулопатии, основанные на использовании клеток, взятых из кожи пациента и имплантируемых на уровне сетчатки, чтобы восстановить поврежденную часть, или на основе молекулы, называемой антифактор D, который замедляет прогрессирование атрофичной формы макулопатии. Тем не менее, такие методы лечения пока находятся в стадии тестирования.
Источник
Наиболее чувствительный слой сетчатки называют макулой. Именно благодаря ей человек может видеть окружающие его предметы. Даже небольшое повреждение этой ткани ведёт к резкому снижению остроты зрения, а также ухудшает цветовосприятие. Дегенеративные процессы в тканях макулы ведут к заболеванию, называемому макулопатией. Иногда эту патологию называют макулодистрофией, хотя данное название – собирательное для нескольких заболеваний.
Данное состояние обычно поражает сразу оба глаза, хотя в офтальмологической практике встречаются случаи односторонней макулопатии (поражение только левого или только правого глаза).
Причины развития
Патология является следствием сосудистых нарушений, то есть нарушается процесс питания тканей, отвечающих за центральное зрение в зоне сетчатки. Из-за недостаточного притока крови здесь скапливается пигмент жёлтого цвета, в результате чего повреждаются колбочки, чувствительные к свету. Причинами такого состояния могут быть:
- Генетическая предрасположенность. Считается, что склероз сосудов чаще проявляется у людей, родственники которых также имели проблемы с сосудистой системой. У таких пациентов повышается риск появления макулопатии, однако сам человек может повлиять на снижение важности таких генных изменений.
- Воздействие солнечного света. Ультрафиолет повреждает ткани сетчатки, и когда-нибудь процессы регенерации не смогут в полной мере восстановить эту зону.
- Неправильное, скудное питание. Недостаток питательных компонентов в рационе – это кровь, бедная на витамины и микроэлементы. Результатом этого могут быть различные заболевания систем и органов, причём в прогрессирующей форме.
- Вредные привычки – курение. Курение особенно сильно влияет на сосудистую систему, поражая и истончая стенку сосудов.
- Артериальная гипертония. Повышение давления в кровотоке истончает сосудистую стенку.
- Диабет. Повышение уровня сахара в крови (нарушение углеводного обмена) – одна из главных причин макулопатии.
Есть и иные наблюдения относительно лиц, у которых макулопатия глаза появляется чаще:
- Женщины, особенно после 50 лет. Представительницы прекрасного пола в гораздо большей степени подвержены этому заболеванию, чем мужчины. Возможно, причиной является резкое снижение выработки эстрогенов в период менопаузы.
- Люди белой (европейской) расы. Причин этому учёные пока не нашли, но факт остаётся фактом.
Классификация
Обычно говорят о двух формах заболевания:
- Сухая. Эта форма развивается крайне медленно, а потому чаще выявляется уже в запущенном состоянии. При этом в зоне макулы наблюдается скопление пигмента, который со временем повреждает колбочки. Про происшествии времени пятно из жёлтого пигмента увеличивается в размерах, становится более насыщенным. Около 10% случаев с сухой формой макулопатии переходит во влажную.
- Влажная. Эта форма заболевания обычно характеризуется таким процессом, как неоваскуляризация. При этом происходит увеличение, разрастание количества мелких сосудов позади сетчатки. Эти сосуды отличаются повышенной хрупкостью, а потому нередки кровоизлияния. Восстановление сосудов происходит с формированием рубцовой ткани, которая не проводит кровоток и лишь усиливает общую дистрофию. Это ускоряет процесс разрушения светочувствительных клеток. Прогрессирование заболевания протекает ускоренными темпами. Эта форма считается более опасной, поскольку она в 10 раз чаще, чем сухая, приводит к слепоте.
Симптомы макулопатии
В целом симптоматика заболевания отражается следующими признаками:
- у пациента появляются трудности при чтении книг;
- пациент жалуется на зрительные галлюцинации в виде прямых линий;
- имеется выраженная искажённость зрения;
- появляются пятна или точки перед глазами, не исчезающие вне зависимости от времени суток и состояния пациента;
- у пациента резко снижается видимость в тёмное время суток.
Проблема заключается в том, что даже эти симптомы не всегда способны заставить человека посетить специалиста. Человек постепенно привыкает к такому дискомфорту и тем самым запускает заболевание.
Также симптоматика различается в зависимости от стадии заболевания:
- На начальной стадии клиническая картина почти отсутствует. Диагностирование макулопатии на этой стадии обычно выявляется при случайном медицинском осмотре (выявляют небольшие пятна жёлтого цвета).
- Промежуточная. Пациент жалуется на резкое снижение остроты зрения, он не всегда может рассмотреть окружающие предметы. На диагностировании выявляют друзы больших и средних размеров.
- Последняя стадия имеет наиболее выраженные симптомы. Зрение сейчас снижается настолько, что человек вместо изображений видит одно большое пятно.
Диагностика
Сначала на приёме офтальмолог проверяет глазное дно. Для этого в глаза закапывают специальные средства для расширения глазного зрачка. Осмотр может длиться около 15 минут. При подозрении на макулопатию пациенту проводят флуоресцентную ангиографию сетчатки. Этот метод позволяет более детально увидеть расположение и размеры сосудов. Для регистрации изменения сосудов также применяют цветное фотографирование глазного дна, а также фотоизображение в бескрасном диапазоне. Все эти методики впоследствии позволят проводить мониторинг динамики состояния сосудов во время и по окончании терапии.
Лечение макулопатии
Имеются два основных пути терапии данного заболевания – традиционный (консервативный) и оперативный. В первом случае пациенту назначают специальные местные средства (капли и мази). В их составе – антиоксиданты, минералы и витамины, которые ускоряют кровоток и насыщают клетки ценными и столь необходимыми для здоровья глаз компонентами. В их составе могут быть:
- цинк;
- зеаксантин;
- ликопин;
- медь;
- лютеин;
- антоцианы;
- витамины А, С, Е;
- омега-3 жирные кислоты.
Пациенту могут быть также показаны и пероральные витаминно-минеральные комплексы. И конечно, необходимо обратить внимание на свой рацион и постараться добавить в него продукты, богатые не только общей калорийностью, но и биологически активными компонентами (зелень, морковь, орехи, яйца, свежие ягоды и фрукты).
Есть несколько оперативных методов лечения заболевания. Наиболее популярны лазерная коагуляция и фотодинамическая терапия. В первом случае лазером прижигают хрупкие и подтекающие капилляры, которые имеют склонность к кровотечению, но в некоторых случаях повредиться могут и здоровые сосуды. Поэтому многое зависит от мастерства хирурга, а также от исходных данных, в частности – расположения сформировавшихся патологических сосудов: чем больше они удалены от центральной ямки жёлтого пятна, тем большая вероятность успешности операции без последствий и осложнений.
При фотодинамической терапии внутривенно вводят светочувствительные препараты и воздействуют лазерными лучами на ткани сетчатки. Скопившаяся жидкость постепенно удаляется, и зрение восстанавливается. По стоимости этот метод намного выше, чем первый, а потому он пока не приобрёл широкое распространение.
Наконец, эффективное лечение невозможно без терапии основного заболевания. Так, у пациентов с сахарным диабетом необходимо добиться стабильного уровня сахара в крови, и только потом можно думать об оперативном вмешательстве. При артериальной гипертензии очень важно поддерживать стабильное давление на уровне нормы, причём от этого зависит не только состояние глаз, но и здоровье человека. Терапия таких больных направлена на предотвращение возможных очень грозных осложнений гипертонии – инфаркта или инсульта.
Меры профилактики
Сегодня с макулопатией глаза сталкиваются даже довольно молодые пациенты, а потому уже с юности необходимо предпринимать профилактические меры для предотвращения заболевания. В целом они объединяют советы по сохранению здоровья сосудистой системы и органов зрения:
- Исключить курение. Оно в первую очередь затрагивает мелкие сосуды, а именно такие (капилляры) составляют основу тканей глаза, в том числе и сетчатки. Кстати, столь же небезопасно для здоровья и находиться в накуренном помещении.
- Обогатить рацион продуктами, содержащими витамины, минералы и другие полезные компоненты. Питание должно нести здоровье, а не медленно убивать организм.
- Соблюдать гигиену зрения, то есть не читать в темноте, не напрягать зрение в полутьме. Освещение должно быть подобрано соответственно задачам.
- В летнее время использовать солнечные очки, которые снижают нагрузку на глаза.
- Регулярный осмотр у офтальмолога. Он должен проходить не реже одного раза в полгода. Это позволит диагностировать мельчайшие изменения, начать лечение макулопатии на ранней стадии и предотвратить осложнение (слепоту).
- Посещать специалиста при любом дискомфорте или ощутимых изменениях, даже если они не столь значительны и не способны качественно ухудшить жизнь человека.
- При имеющейся предрасположенности показан приём специальных поливитаминов с компонентами «для глаз». Препараты, длительность и частоту проведения таких витаминных курсов должен назначать врач.
Макулопатия глаза – патология, последствий которой можно избежать, если своевременно приступить к лечению. Несмотря на то, что основная причина является старение организма, в силах каждого стабилизировать и даже восстановить состояние тканей глаз.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2016;
проверки требуют 14 правок.
Макулодистрофи́я — общее название для группы заболеваний, при которых поражается сетчатка глаза и нарушается центральное зрение. В основе макулодистрофии лежит патология сосудов и ишемия (нарушение питания) центральной зоны сетчатки, которая отвечает за центральное зрение. Возрастная макулодистрофия — одна из самых частых причин слепоты у людей старше 55 лет.
Впервые возрастная макулярная дегенерация была описана Отто Хаабом в 1885 году.
Факторы риска[править | править код]
Старение само по себе является главным фактором риска. В 50-летнем возрасте у человека вероятность заболеть макулодистрофией составляет лишь 2 %, и приблизительно 10 % в возрасте от 66 до 74 лет. Риск возрастает до 30 % у тех, кому за 75[1]. Наиболее склонны к развитию этого заболевания женщины (поскольку они живут дольше мужчин) и люди, у которых есть наследственная предрасположенность к макулодистрофии.
Риск развития поздней стадии дегенерации желтого пятна составляет 50 % для людей, которые имеют родственников с макулодистрофией, по сравнению с 12 % для людей, которые не имеют родственников с этим заболеванием[1]. Исследователи из Саутгемптонского университета сообщили об открытии шести мутаций гена SERPING1 (англ.)русск., которые связаны с макулодистрофией. Мутации в этом гене также могут быть причиной наследственного ангионевротического отёка[2]. Фактором риска является также принадлежность к определенной расе: вероятность потери зрения у европейцев выше, чем у африканцев.
Причины макулодистрофии[править | править код]
Ученым до сих пор неизвестна причина развития макулодистрофии, нет и точного представления о том, почему разрушается желтое пятно. Выдвигаются и проверяются различные теории. Некоторые исследователи утверждают, что недостаток некоторых витаминов и минеральных веществ делает человека более уязвимым перед макулодистрофией. К примеру, исследования показывают, что риск макулодистрофии повышается при недостатке в организме антиоксидантов, витаминов С и Е, цинка (он присутствует в нашем организме, но концентрируется в глазах), каротиноидов лютеина и зеаксантина — пигментов непосредственно желтого пятна сетчатки.
По некоторым исследованиям, развитию болезни способствует диета с высоким содержанием насыщенных жиров, в то время как мононенасыщенные жиры являются потенциально защитными[3]. В частности, потребление ω-3 жирных кислот может снизить риск заболевания[4].
По меньшей мере 13 исследований показали статистически значимую связь между курением и макулодистрофией с повышением риска развития заболевания от 2 до 3 раз у курящих по сравнению с никогда не курившими. При этом 5 исследований связи не обнаружили[5].
Одним из факторов, вызывающих развитие влажной макулодистрофии, является цитомегаловирус человека[6][7][8].
Симптомы[править | править код]
Симптомы макулодистрофии весьма разнообразны, при этом характерны следующие первоначальные проявления:
- затуманивание зрения;
- затруднения при чтении и распознавании лиц;
- искажение прямых линий.
Типы макулодистрофии[править | править код]
Макулодистрофия бывает двух типов — сухая и влажная (экссудативная).Большинство исследователей считают эти типы начальной и конечной фазой одного заболевания. Большинство больных (около 90 %) страдают сухой формой этого заболевания, при которой образуется и накапливается желтоватый налет, впоследствии оказывающий пагубное воздействие на фоторецепторы в желтом пятне сетчатки. Сухая макулодистрофия развивается сначала только на одном глазу. Намного опаснее влажная ВМД, при которой за сетчаткой начинают расти новые кровеносные сосуды в направлении желтого пятна. Влажная макулодистрофия прогрессирует значительно быстрее, чем сухая, и практически всегда проявляется у тех людей, которые уже страдают сухой макулодистрофией.
Лечение[править | править код]
История развития лечения[править | править код]
Эффективного лечения при «сухой» форме макулодистрофии нет. Все лечение направлено на стабилизацию патологического процесса. С этой целью используют анти- оксиданты (каротиноиды, витамины А,С,Е и д.р.), антоцианозиды (препараты черники) и препараты содержащие цинк и селен. При экссудативной форме лечение макулодистрофии направлено на разрушения новообразованных сосудов и, таким образом, прекращение процессов экссудации и рубцевания. Основные методы лечения — лазеркоагуляция сетчатки и фотодинамическая терапия. В последние годы проводятся разработки антигенных препаратов. Ранее применявшаяся методика лечения влажной макулодистрофии — фотодинамическая терапия с препаратом Visudyne. Её принцип действия заключается в том, что препарат пациенту вводится внутривенно. Из кровотока Визудин избирательно поглощается только вновь образованными региональными сосудами глаза и практически не оказывает влияния на пигментный эпителий сетчатки. В это время под компьютерным контролем проводится сеанс лазерного воздействия. Для этого низкоинтенсивное излучение красного лазера направляется на неоваскулярную мембрану с помощью оптиковолоконного устройства. «Неправильные» сосуды запустевают и слипаются, кровоизлияния прекращаются. Обычно лечебный эффект сохраняется 1—1,5 года.
Современное лечение[править | править код]
Последние разработки в области лечения влажной макулодистрофии привели к созданию препарата ранибизумаб (Луцентис), который вводится в полость глаза и подавляет активность и рост новообразованных сосудов и субретинальных неоваскулярных мембран, приводя не только к стабилизации, но и к улучшению зрения. Обычно требуется 5 инъекций в год, курс лечения составляет около 2 лет[9]. Улучшение зрения у большинства пациентов наступает уже после первой инъекции. Его применение возможно как при влажной макулодистрофии, так и при диабетической ретинопатии, а также, в сочетании с фотодинамической терапией.
Лечение «офф-лейбл»[править | править код]
Отмечаются случаи офф-лейбл использования высокотоксичного препарата для лечения рака прямой кишки и ряда других локализаций — бевацизумаба (авастина) в качестве инъекций в глаз. Согласно письму Росздравнадзора компания Ф.Хоффман — Ля Рош (производитель Авастина) располагает информацией о нежелательных явлениях (воспалительных заболеваниях, эндофальмитах, симптомах затуманнености зрения, образования хлопьевидных помутнений в стекловидном теле), отмеченных в Канаде после инъекций Авастина в стекловидное тело в целях лечения глазных болезней у пациентов[10].
Любопытно, что компания не занимаясь продвижением препарата в офтальмологии, тем не менее, не принимает активных попыток остановить его использование. Хотя по всей видимости препарат останавливает рост сосудов сетчатки, среди побочных эффектов токсичного противоопухолевого препарата отмечались увеличение риска целого ряда заболеваний[11]. Системное действие препарата приводит к следующим побочным эффектам: артериальная гипертензия, артериальная тромбоэмболия (включая инфаркт миокарда, инсульт, транзиторную ишемическую атаку и другие артериальные эмболии), тромбоз глубоких вен, хроническая сердечная недостаточность, суправентрикулярная тахикардия, кровотечения, увеличение риска смерти[12].
Влияние диеты на развитие заболевания[править | править код]
Исследование, проведенное в Университете Тафтса, позволяет предполагать, что развитие возрастной макулярной дистрофии можно предотвратить и даже остановить, отказавшись от продуктов с высоким гликемическим индексом в пользу продуктов с низким гликемическим индексом[13].
Употребление овощей, богатых нитратами, например, свеклы и зеленых листьев салата, снижает риск развития ранней стадии дегенерации желтого пятна. В долговременном исследовании, которое продлилось 15 лет, приняли участие более двух тысяч человек старше 49 лет. У тех, кто ежедневно потреблял 100-142 миллиграмма овощных нитратов, риск развития макулодистрофии был ниже на 35 процентов, чем у тех, кто потреблял дозу примерно вдвое меньше. Превышение же этого количества не имело никаких дополнительных преимуществ[14].
Прогноз[править | править код]
Макулодистрофия со временем может появиться вновь, несмотря на успешное её лечение. Людям с повышенным риском следует проходить регулярное обследование у врача-офтальмолога. Лечение может значительно замедлить или остановить прогрессирование заболевания.
Примечания[править | править код]
- ↑ 1 2 AgingEye Times. Macular Degeneration types and risk factors (недоступная ссылка). Agingeye.net (19 мая 2009). Дата обращения 11 января 2011. Архивировано 27 сентября 2006 года.
- ↑ Hirschler, Ben. Gene discovery may help hunt for blindness cure, Reuters (7 октября 2008). Архивировано 11 октября 2008 года. Дата обращения 7 октября 2008.
- ↑ Parekh N., Voland R. P., Moeller S. M., ; Parekh N., Voland R. P., Moeller S. M., Blodi B. A., Ritenbaugh C., Chappell R. J., Wallace R. B., Mares JA; CAREDS Research Study Group. et al. Association between dietary fat intake and age-related macular degeneration in the Carotenoids in Age-Related Eye Disease Study (CAREDS): an ancillary study of the Women’s Health Initiative. (англ.) // Arch Ophthalmol. (англ.)русск. : journal. — 2009. — November (vol. 127, no. 11). — P. 1483—1493. — doi:10.1001/archophthalmol.2009.130. — PMID 19901214.
- ↑ John Paul SanGiovanni, ScD; Emily Y. Chew, MD; Traci E. Clemons, PhD; Matthew D. Davis, MD; Frederick L. Ferris III, MD; Gary R. Gensler, MS; Natalie Kurinij, PhD; Anne S. Lindblad, PhD; Roy C. Milton, PhD; Johanna M. Seddon, MD; and Robert D. Sperduto, MD The Relationship of Dietary Lipid Intake and Age-Related Macular Degeneration in a Case-Control Study. Archives of Ophthalmology (5 мая 2007). Дата обращения 14 мая 2007. Архивировано 19 декабря 2012 года.
- ↑ Smoking and age-related macular degeneration: a review of association (англ.). Eye Nature. Дата обращения 16 декабря 2012. Архивировано 19 декабря 2012 года.
- ↑ Возрастное поражение сетчатки связали с вирусной инфекцией. medportal.ru. Дата обращения 10 октября 2012. Архивировано 16 октября 2012 года.
- ↑ Type of viral infection of eye associated with disease causing blindness in the elderly (англ.). EurekAlert!. Дата обращения 16 декабря 2012. Архивировано 16 декабря 2012 года.
- ↑ Macrophage Activation Associated with Chronic Murine Cytomegalovirus Infection Results in More Severe Experimental Choroidal Neovascularization (англ.). PLOS Pathogens.
- ↑ Maier MM et al. Photodynamic therapy with verteporfin combined with intravitreal injection of ranibizumab for occult and classic CNV in AMD (англ.) // Klinische Monatsblatter fur Augenheilkunde. — 2009. — Vol. 226, no. 6. — P. 496-502. — doi:10.1055/s-0028-1109463. — PMID 19507101.
- ↑
О лекарственном средстве Авастин, Письмо № 01И-129/09 (недоступная ссылка). Федеральная служба по надзору в сфере здравоохранения и социального развития (18 марта 2009). Дата обращения 21 июля 2015. Архивировано 29 октября 2012 года. - ↑ Vishal Ranpura, Sanjaykumar Hapani, Shenhong Wu. Treatment-Related Mortality With Bevacizumab in Cancer Patients: A Meta-analysis (англ.) // JAMA. — 2011. — Vol. 305, no. 5. — P. 487-494. — doi:10.1001/jama.2011.51.
- ↑ Carneiro AM et al. Arterial thromboembolic events in patients with exudative age-related macular degeneration treated with intravitreal bevacizumab or ranibizumab. (англ.) // Ophthalmologica. — 2011. — Vol. 225, no. 4. — P. 211-21. — doi:10.1159/000323943. — PMID 21336001.
- ↑ Переход на продукты с низким гликемическим индексом может предотвратить возрастное заболевание глаз. Фитнес обозрение (1 июня 2017). Дата обращения 1 июня 2017.
- ↑ Eating leafy greens could help prevent macular degeneration. Дата обращения 22 октября 2018.
Ссылки[править | править код]
- Возрастная макулодистрофия (ВМД). // Проект «Eyes for me».
- Возрастная макулярная дегенерация (МКБ10 Н35.3). // Проект «Eyes for me».
Источник