Макулодистрофия сетчатки лечение авастином
Что такое экссудативная форма возрастной макулярной дегенерации1?
Согласно результатам эпидемиологических исследований, возрастная макулярная дегенерация (ВМД) является ведущей причиной слепоты и слабовидения у лиц старшей возрастной группы. Это заболевание с наследственной предрасположенностью и первичной локализацией патологического процесса на уровне пигментного эпителия и хориокапилляров макулярной (центральной) области сетчатки [подробнее об анатомии сетчатки…].
Более 90% случаев слепоты от ВМД связано с развитием так называемой «влажной» или экссудативной формы заболевания. Экссудативная форма ВМД характеризуется аномальным, патологическим ростом новообразованных сосудов, которые, беря начало из слоя хориокапилляров сосудистой оболочки, прорастают через дефекты мембраны Бруха под пигментный эпителий сетчатки и/или нейроэпителий. Специалисты-офтальмологи классифицируют эту ситуацию как формирование субретинальной (т.е. расположенной под сетчаткой) неоваскулярной мембраны.

Субретинальная неоваскулярная мембрана. 1- слой фоторецепторов (палочки и колбочки), 2- пигментный эпителий сетчатки, 3- мембрана Бруха, 4- слой хориокапилляров сосудистой оболочки
Через стенку новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, начинает просачиваться плазма крови, под сетчаткой накапливаются отложения липидов и холестерина. Очень часто в результате разрыва новообразованных сосудов возникают кровоизлияния (обычно локальные, но в редких случаях довольно значительные по объему). Эти процессы приводят к нарушению питания сетчатки, стимулируют развитие фиброза (замещение соединительной тканью). Исходом экссудативной формы ВМД является формирование субретинального рубца. Над областью рубца сетчатка подвергается столь грубым изменениям, что становится не способной выполнять свои функции.

Картина глазного дна при экссудативной форме возрастной макулярной дегенерации. Об активности субретинальной неоваскулярной мембраны свидетельствует наличие свежих кровоизлияний в макулярной области сетчатки.

Субретинальная неоваскулярная мембрана при возрастной макулярной дегенерации (срез через макулярную область): множественные отложения липидов, кровоизлияния под сетчатку и в ее толщу.
Центральная хориоретинальная дистрофия (ЦХРД) никогда не приводит к полной слепоте. Больной постепенно утрачивает центральное зрение, в центральной части поля зрения появляется темное пятно (абсолютная скотома). Периферическое поле зрения сохраняется, поскольку процесс затрагивает только центральную область сетчатки (макулу или желтое пятно). Острота зрения в исходе процесса обычно не превышает 0,1 (одной строчки), больной видит «боком», «боковым зрением».

Так видит пациент терминальной стадии процесса при возрастной макулярной дегенерации
Патологический процесс при возрастной макулодистрофии течет индивидуально, однако при развитии субретинальной неоваскулярной мембраны временной фактор приобретает ключевое значение. При ранней диагностике этого состояния и своевременно начатом лечении можно избежать потери зрительных функций, добиться длительной ремиссии (временного затухания процесса) или его обратного развития.
Методы лечения экссудативной формы возрастной макулярной дегенерации включают «классическую» лазеркоагуляцию, фотодинамическую терапию (ФДТ), транспупиллярную термотерапию (ТТТ) [trans – через, pupilla – зрачок, thermo – тепло], удаление субретинальной неоваскулярной мембраны хирургическим путем.
Последние 2 года ознаменовали собой начало новой «эры» в лечении возрастной макулодистрофии – эры применения препаратов, ингибирующих (угнетающих, подавляющих) выработку эндотелиального сосудистого фактора роста (VEGF2). Хотя причины развития субретинальной неоваскулярной мембраны при возрастной макулярной дегенерации до конца не понятны, исследования последних лет указывают на важную роль VEGF в ее развитии. Фармакологическое ингибирование VEGF может быть новым перспективным направлением в лечении этих заболеваний.
Мacugen® (Макуджен)
Одним из первых препаратов-ингибиторов VEGF, который стали применять в офтальмологии, был Мacugen® (Макуджен, пегаптаниб). Макуджен является так называемым анти-VEGF аптамером3. На фоне лечения Макудженом наблюдается замедление снижения остроты зрения у пациентов с экссудативной формой ВМД. По своей эффективности, лечение препаратом Мacugen сравнимо с фотодинамической терапией. Мacugen стал первым препаратом из этой группы, разрешенным для введения в полость стекловидного тела (интравитреально) с целью лечения всех форм субретинальной неоваскуляризации при ВМД (утвержден в 2004 году FDA). Лечение Макудженом более эффективно на ранних стадиях экссудативной формы ВМД.
Lucentis® (Луцентис)
Lucentis® (Луцентис, ранибизумаб) представляет собой антиген-связывающий фрагмент мышиного антитела к VEGF, полученный методом генной инженерии (рекомбинантный препарат). Являясь высокоспецифичной частью антитела к VEGF, молекула препарата Луцентис имеет низкий молекулярный вес (48 кДа) и способна проникать через все слои сетчатки к объекту воздействия (связывает [блокирует] рецепторы VEGF новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны). Lucentis стал первым лекарственным препаратом из этой группы, лечение которым приводит не только к замедлению прогрессирующего снижения центрального зрения, но и к частичному восстановлению остроты зрения (повышение остроты зрения у 25-40% пациентов и ее стабилизация у 95%). Основываясь на положительных результатах клинических исследований, в июне 2006 года Lucentis был утвержден FDA, как препарат для лечения хориоидальной неоваскуляризации, связанной с ВМД.
Avastin™ (Авастин)
Avastin™ (Авастин) представляет собой полноразмерное антитело против всех разновидностей (изоформ) VEGF. С 2004 года он активно используется в онкологии для лечения рака толстого кишечника и прямой кишки.
В 2005 году американские исследователи Rosenfeld и Puliafito сообщили о первом опыте применения Авастина у пациентов с экссудативной формой ВМД и прогрессирующим снижением остроты зрения, несмотря на предшествующее проведение фотодинамической терапии или лечение Макудженом. После 2-3 кратного внутривенного введения препарата в дозе 5 мг/кг с интервалом в 2 недели было отмечено достоверное повышение остроты зрения и уменьшение толщины сетчатки в макулярной области по данным оптической когерентной томографии (ОКТ, OCT).
Некоторое время эффективность интравитреального введения Авастина ставилось под сомнение. Поскольку молекулярная масса препарата примерно в три раза больше, чем масса Макуджена и Луцентиса, считалось, что теоретически он не способен проходить сквозь сетчатку (в экспериментальных исследованиях на животных была показана непроницаемость внутренней пограничной мембраны сетчатки для веществ с молекулярной массой более 70 кД). Однако, недавно опубликованные результаты исследований убедительно свидетельствуют, что Авастин (бевацизумаб), введенный в полость стекловидного тела, способен проникать через все слои сетчатки.
При системном введении Авастина (внутривенно) теоретически существует риск побочных эффектов, описанных при применении этого препарата у онкологических больных: повышение артериального давления, носовые кровотечения, протеинурия (появление белка в моче) и риск тромбоэмболии. Инъекция Авастина в полость стекловидного тела (интравитреальный путь введения) практически сводит на нет риск развития системных побочных эффектов (доза 1,25 мг, которая в 400-500 раз меньше той, что используется для внутривенного введения), и в тоже позволяет обеспечить высокую концентрацию лекарственного средства в месте его приложения.
Авастин вводят в полость стекловидного тела в дозе 1,25 мг с интервалом в 3-4 недели. Обобщая результаты многочисленных исследований, можно сказать, что введение Авастина приводит к повышению остроты зрения у 30-43% пациентов, у 53-56% пациентов отмечается стабилизация остроты зрения. Анатомический эффект от введения Авастина заключается в уменьшении толщины сетчатки в макулярной области (оценивается по данным оптической когерентной томографии), а также стабилизации размеров субретинальной неоваскулярной мембраны и уменьшении экстравазации флюоресцеина по данным флюоресцентной ангиографии4. Выраженность эффекта первых инъекций обычно бывает максимальной. Как показывают наблюдения, степень выраженности ответа на терапию Авастином не зависит от того, проводилась ли ранее пациенту фотодинамическая терапия и/или инъекции Макуджена, или же заболевание было выявлено впервые. По данным некоторых авторов, повторное снижение остроты зрения и накопление жидкости в субретинальном пространстве после однократного введения Авастина наблюдается в 30% случаев в среднем через 78 дней, что ставит вопрос о своевременном выполнении следующей инъекции.
Самыми частыми побочными эффектами интравитреального введения Авастина является преходящая (транзиторная) инъекция сосудов конъюнктивы и локальное кровоизлияние в месте инъекции. В настоящее время не описано ни одного случая развития системных побочных эффектов при таком способе введения препарата.
В настоящее время в странах Европы и США в официальном перечне показаний к использованию Авастина офтальмологические заболевания отсутствуют (препарат применяется «off-label»). Тем не менее, Авастин становится наиболее часто используемым препаратом из группы ингибиторов VEGF. Определенное значение в этом имеет экономический фактор – низкая стоимость инъекции Авастина по сравнению с препаратами аналогичного механизма действия (Мacugen®, Lucentis®) и фотодинамической терапией.
За последние 1,5 года было опубликовано большое количество работ, отражающих результаты лечения препаратом Avastin (Авастин) пациентов с экссудативной формой ВМД. Отдаленные результаты применения Авастина у пациентов с ВМД пока отсутствуют. Столь высокий процент положительных результатов при интравитреальном введении препаратов – ингибиторов VEGF свидетельствует о появлении высокоэффективного метода лечения пациентов с экссудативной формой ВМД. Применение Авастина и других препаратов – ингибиторов эндотелиального сосудистого фактора роста становится методом выбора в лечении этой категории больных, достойной альтернативой дорогостоящей фотодинамической терапии.
Примечания
- Возрастная макулярная дегенерация: синонимы – возрастная дегенерация (дистрофия) сетчатки, сенильная макулярная дегенерация, макулярная дегенерация, связанная с возрастом, возрастная макулодистрофия, центральная хориоретинальная дистрофия (ЦХРД); англ. Age Related Macular Degeneration (AMD, ARMD).
- VEGF (Vascular Endothelial Growth Factor, по-английски в русской транскрипции читается «ви – и – джи – эф») – эндотелиальный сосудистый фактор роста. VEGF имеет структуру пептида (молекулы, представляющей из себя короткую цепь аминокислот) и служит ключевым фактором, способствующим росту сосудов (ангиогенезу). Активация этого фактора также приводит к увеличению проницаемости сосудистой стенки.
- Аптамер – искусственно синтезированные короткие цепи аминокислот (олигонуклеотиды), имеющие сложную трехмерную пространственную структуру. Аптамер способен связывать различные молекулы-мишени с высокой специфичностью, сравнимой с действием специфических антитела.
- Флюоресцентная ангиография сетчатки – метод исследования, заключающийся в получении серии фотографий глазного дна, отражающих процесс прохождения флюоресцеина (специфического красителя) по сосудам хориоидеи и сетчатки после его внутривенного введения. Под экстравазацией флюоресцеина (leakage, ликедж) в данном случае имеется выход красителя за пределы сосудистой стенки новообразованных сосудов, входящих в состав субретинальной неоваскулярной мембраны, что выражается в возникновении аномальной гиперфлюоресценции (один из ключевых ангиографических признаков, указывающих на наличие активной неоваскулярной мембраны).
Источник
«Вернуть и сохранить зрение с диагнозом «влажная макулодистрофия» невозможно», – говорят врачи.
Между тем, наш опыт показывает – бороться за свое зрение можно и нужно. Начиная с 2009 года уже несколько пациентов профессора Ковалёва с диагнозом «влажная макулодистрофия» постепенно отвоевали зрение со стадии не видения и вернулись к самостоятельной жизни.
Давайте познакомимся с одной историей болезни:
Михаил Петрович, 79 лет
Когда прямые линии стали казаться волнистыми и начались трудности с чтением, Михаил Петрович просто списал это на давление. Но однажды он не смог узнать внука на улице. На приеме у офтальмолога прозвучал страшный диагноз влажная макулодистрофия сетчатки глаза (ВМД). Прогноз – полная потеря центрального зрения, лечения не существует.
Михаил Петрович аккуратно следовал рекомендациям врачей и одновременно применял лечение народными средствами.
Увы, морковь при влажной макулодистрофии силы не имеет. Ухудшение зрения при влажной форме ВМД и потеря центрального зрения происходят очень быстро. В центре растет серое пятно и со дня на день грозит стать черным.
Михаил Петрович — военный в отставке. Он не собирался смиренно ждать инвалидности и жить в темноте. О профессоре Ковалёве он узнал по сарафанному радио и на следующий день, в декабре 2013 года, в сопровождении водителя пришел на прием. Диагноз – возрастная макулодистрофия (влажная форма) сетчатки обоих глаз, артифакия правого глаза, незрелая катаракта левого глаза. Острота зрения правого глаза — 0,05, левого — 0,07. Коррекция на обоих глазах невозможна.
После трех сеансов регенеративной терапии Михаил Петрович видит левым и правым глазом – 0,2 (не корректируется). Серое пятно стало гораздо меньше, поля зрения расширились. При обследовании глазного дна обнаружено существенное улучшение картины. Он читает, узнает близких, вновь сел за руль и ездит самостоятельно.
Что представляет из себя влажная форма возрастной макулярной дегенерации и почему она не лечится
Макулярная дегенерация проходит 3 этапа: сухая форма, влажная форма и рубцовая стадия. Официальная медицина не может предложить эффективного лечения ни одной из форм.
Сухая макулодистрофия сетчатки глаза начинается с нарушения работы пигментного эпителия в основании макулы – он атрофируется. Так макула перестает получать полноценное питание, начинает разрушаться.
Это проявляется растущим серым пятном перед одним или двумя глазами.

Заболевание неуклонно прогрессирует, и на каком-то этапе переходит в опасную, влажную форму. На этой стадии потеря зрения стремительно ускоряется. Счет идет на недели, и процесс заканчивается буквально в течение нескольких часов полной потерей центрального зрения.
Влажная форма ВМД характеризуется так называемой неоваскуляризацией, когда новые сосуды начинают прорастать непосредственно под макулой — там, где их быть не должно. Есть гипотеза, что так организм пытается компенсировать ухудшение питания и работы макулы.
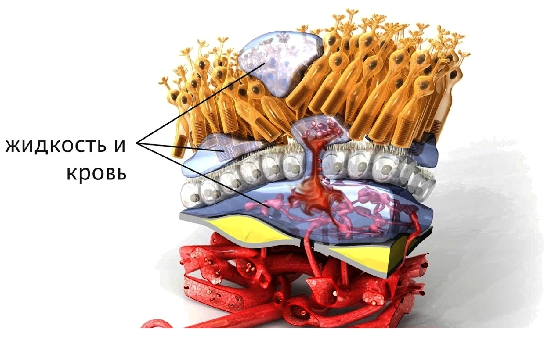 | |
| Кровоизлияния смещают фоторецепторы, и человек начинает видеть прямые линии и предметы искривленными. | |
Один из признаков влажной макулодистрофии – кажущееся искривление прямых линий. Новые сосуды очень ломкие и часто провоцируют микро-кровоизлияния, которые расслаивают и смещают зрительные клетки. Возникающий оптический эффект искривляет и искажает форму предметов.
Эта стадия опасна по двум причинам.
С одной стороны, ненужная жидкость провоцирует отслоение сетчатки — одну из необратимых причин потери зрения.
С другой стороны, кровоизлияния заканчиваются образованием на их месте рубцовой ткани — второй причины потери зрения. Рубец – сродни пустыне. Глаз в зоне рубца никогда не сможет видеть вновь.
Все современные методы контроля макулодистрофии не могут сохранить зрение сколь-нибудь продолжительное время, тем более — восстановить его.
Одни воздействуют на симптомы или осложнения болезни, другие «стимулируют» видение. Но ни один из них не восстанавливает пигментный эпителий и зрительные клетки глаза. Процесс разрушения на фоне классического лечения лишь немного замедляется, и со временем возобновляется в полной мере.
В противовес существующим методам лечения, метод регенеративной терапии направлен на усиление естественных восстановительных процессов глаза.
Клеточный трансплантат, перенесенный в область макулы, восстанавливает структуры глаза (клетки пигментного эпителия и фоторецепторы) и подавляет патологический процесс — останавливает рост новых патологических сосудов и вызывает запустевание существующих. Достигнутые позитивные изменения, таким образом, надежно задерживают прогресс болезни на срок примерно около года.
Регенеративная терапия – единственный на сегодня метод, который ВОССТАНАВЛИВАЕТ СОБСТВЕННУЮ СТРУКТУРУ ГЛАЗА.
«Современная офтальмология достигла успехов в замене хрусталика глаза, стекловидного тела, пересадке роговицы. Но восстановить структуру сетчатки глаза и зрительного нерва классическая медицина не способна. Даже самые современные методы микрохирургии в принципе не способны воздействовать на эти нарушения.
В нашей клинике успешно практикуется лечение влажной формы макулодистрофии методом регенеративной терапии. Этот уникальный метод разработан и запатентован профессором Ковалёвым и основан на активации естественных механизмов восстановления структуры глаза.
По схожим векторам развития двигаются наши коллеги в Японии и Германии.
Эта методика позволяет возвращать зрение и поддерживать видение даже с атрофией зрительного нерва и дистрофией макулы, которые классическая медицина все еще относит к неизлечимым заболеваниям и лечить не умеет».

Марина Юрьевна, главный врач клиники «УникаМед»
Лечение влажной (экссудативной) формы макулодистрофии: о чем молчат офтальмологи
Классическая медицина для лечения влажной макулодистрофии рекомендует препараты «Авастин» и «Луцентис». Препарат «Луцентис», например, назначается курсом из 3-х инъекций и вводится с интервалом строго в 1 месяц. Потом инъекции прекращают и следят за динамикой зрения.
Вне сомнения, «Луцентис» — революционный препарат. Мы используем его в своей практике в качестве подготовительного этапа лечения, и у многих пациентов он действительно улучшает состояние сетчатки.
Но мало кто знает, что конгрессе офтальмологов по результатам клинических наблюдений принял рекомендованный порядок работы с препаратом: если 3 последовательные инъекции «Луцентис» не оказывают эффекта (а они действуют не на всех пациентов), препарат отменяют.
К сожалению, это лекарство используют для необоснованных спекуляций, и некоторые офтальмологи предлагают при снижении зрения «провести еще один курс лечения «Луцентисом». До многих пациентов не доводят и того факта, что «Луцентис» никак не воздействует на причины макулодистрофии: пигментный эпителий продолжает разрушаться, а человек — терять зрение.
Внушая необоснованную надежду на улучшение, использование такой моно схемы лечения лишает пациента шанса обратить свое внимание на другие эффективные средства для сохранения и восстановления зрения.
«Мне часто задают вопрос, можно ли приостановить развитие влажной макулодистрофии.
Можно. Причем приостановить на очень продолжительное время — на несколько лет и дольше.
Но нужно осознавать, что макулодистрофия – это хроническое, прогрессирующие заболевание. Мы не знаем причину разрушения пигментного эпителия, а, значит, не можем и «выключить» ее.
В процессе регенеративной терапии пациенты показывают значительное улучшение: они снова начинают видеть цвета и предметы, сами себя обслуживать. Но на 100% излечение рассчитывать нельзя.
При регулярном поддерживающем лечении у всех пациентов эффект терапии сохраняется, зрение не снижается и на протяжении многих лет показывает положительную динамику.
Если сравнивать метод с результатами известного Международного центра пигментного ретинита имени Камило Сьенфуэгос, Куба, и клиники Мулдашева в Уфе, регенеративная терапия показывает значительно более выраженный и продолжительный терапевтический эффект при полном отсутствии осложнений.
Ключевым фактором успеха регенеративной терапии в лечении влажной формы возрастной макулярной дегенерации является эффект запустевания и «схлопывания» патологических кровеносных сосудов. И всё это – без применения хирургии и лекарств.
Впрочем, влажная форма возрастной макулодистрофии – агрессивное заболевание с терапевтическим окном в 12 месяцев. Оно дает шанс только тем, кто начал лечение на ранних стадиях, до стадии «выпота» включительно.
Пациентам с отслойкой сетчатки и рубцовыми изменениями регенеративная терапия помочь уже не сможет.»
Как проходит лечение влажной формы возрастной макулярной дегенерации в «УникаМед»
Процедура регенеративной терапии представляет собой мини-инвазивную амбулаторную операцию с выпиской в тот же день.
Лечение возрастной макулодистрофии сетчатки потребует трёх процедур регенеративной терапии с интервалом в три месяца и показывает эффект уже после первого сеанса. Поддерживающее лечение назначается индивидуально. Обычно требуется одна процедура в год.
Перед процедурой мы проводим лабораторные исследования и МРТ.
Вторым этапом, за неделю до операции, в стекловидное тело вводится «Луцентис». Препарат блокирует гормон роста патологических сосудов, предотвращает новые кровоизлияния и уменьшает тем самым отек макулы.
Третий этап – сама процедура. Она занимает 10-12 часов. Утром профессор забирает костный мозг и направляет в лабораторию. Группа клеточных биологов особым образом его обрабатывает и возвращает в операционную в виде готового клеточного трансплантанта. Во второй половине дня офтальмолог вводит трансплантант в проблемные области глаза. Клетки трансплантанта выполнят роль индуктора – запустят процессы регенерации.
На следующий день после операции мы проводим постдиагностическую МРТ и назначаем дату очередного сеанса.
Высылайте выписку из истории болезни и результаты своих анализов на электронную почту farmmed-k@mail.ru. По результатам медицинского консилиума мы примем решение и о перспективах лечения и пригласим вас на прием. Уточнить детали вы можете по телефону клиники «УникаМед» в Москве – 7 (495) 215-18-19.
Источник


