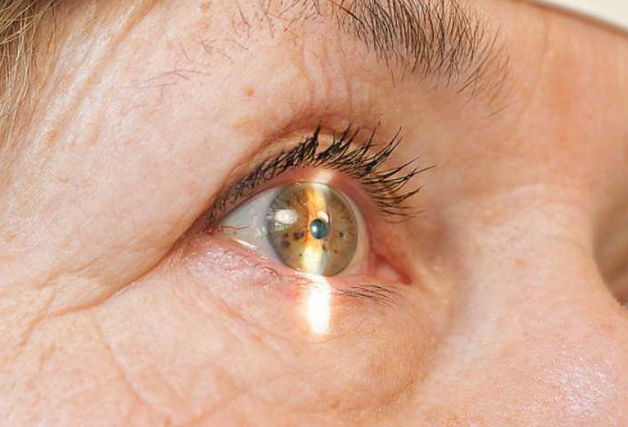
Липоидная дуга роговицы фото
Роговичная дуга представляет собой офтальмологическую патологию, при которой происходит стойкое помутнение периферии роговой оболочки, а также дегенеративно-дистрофические изменения роговицы в виде сероватых полукруглых отложений липидных веществ. Данное заболевание чаще всего наблюдается у людей старше 50 лет, поэтому носит название старческой дуги.
Причины возникновения
Роговица – это прозрачная выпуклая оболочка в передней части глаза, обеспечивающая преломление световых лучей и формирование правильного изображения. Данная составляющая органов зрения легко подвергается различным повреждениям и патологическим процессам. Одним из распространенных состояний роговой оболочки является ее помутнение, вследствие чего происходит значительное ухудшение зрения.
Нередко в офтальмологии встречается такое заболевание, как липоидная дуга – болезнь глаз, характеризующаяся образованием на периферических участках оболочки отложений холестерина и жиров. В результате этого происходит помутнение роговицы, имеющее вид полукруга или дуги. Ширина такой дуги составляет 1,5 мм. Такое явление не представляет какого-либо клинического значения и чаще всего диагностируется у пожилых людей в результате нарушения липидного обмена, вызванного возрастными изменениями. Иногда заболевание обнаруживается и в молодом возрасте.
Спровоцировать возникновение роговичной дуги могут следующие факторы:
- расширение глазных кровеносных сосудов;
- наследственная предрасположенность;
- кристаллическая дистрофия роговицы Шнайдера;
- повышенный уровень холестерина;
- дисфункция печени;
- гиперлипидемия;
- активное курение.
В редких случаях заболевание носит врожденный характер и диагностируется у младенцев. Чаще всего патология обнаруживается у мужчин, женщины страдают от данной болезни преимущественно в постклиматерический период.
Симптомы
Роговичная дуга обычно развивается симметрично на обоих органах зрения и отличается медленным прогрессированием на протяжении нескольких лет. На начальной стадии развития заболевания липидные отложения формируются в нижнем слое оболочки, а по мере прогрессирования патологии дуга увеличивается, образовывая кольцо вокруг зрачка. Такой патологический процесс сопровождается следующими симптомами:
- помутнение, серость роговицы;
- сужение зрачков;
- искривление формы зрачков;
- ограничение взгляда вверх (не всегда);
- появление серо-желтого пятна на роговице.
Такой дефект роговицы никак не сказывается на качестве зрительных функций, поэтому не имеет какого-либо клинического значения. При таком заболевании четкость зрения и аккомодация сохраняется, повышенной чувствительности к свету не возникает.
Методы диагностики
Основными методами диагностики патологии роговицы являются следующие лабораторно-инструментальные исследования:
- анализ крови;
- офтальмоскопия;
- биомикроскопия;
- гистохимический анализ;
- периметрия.
Дополнительно могут назначаться печеночные пробы, ангиограмма сосудов и липидограмма. Для подтверждения диагноза офтальмолог может применить специальные капли, расширяющие зрачки, с помощью которых можно детально изучить состояние глазных сосудов.
Особенности лечения
Такой дефект роговицы не представляет угрозы для зрения пациента, поэтому в лечении не нуждается. В некоторых случаях могут назначаться офтальмологические капли и мази рассасывающего действия, глюкокортикостероиды, ферменты. Старческая дуга вызвана нарушением липидного обмена и чаще всего возникает на фоне высокого уровня холестерина или патологий печени. В таком случае лечение заболевания должно быть направлено на устранение первопричины. Полностью избавиться от такого патологического состояния невозможно.
Профилактика
Сенильная дуга на роговице чаще всего является старческим заболеванием, возникающим в результате нарушенного метаболизма жиров и холестерина. Поэтому основная профилактика данного заболевания заключается в соблюдении правильного питания и регулярном контроле уровня липидов. Во избежание развития патологии необходимо вести активный образ жизни и бросить курить.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Старческая дуга (другое название – роговичная дуга) – это полукруг серых, белых или желтых отложений на внешнем крае роговицы. В основном, эти отложения состоят из холестерина и жиров.
- Что такое старческая дуга?
- Причины и симптомы старческой дуги
- Диагностика и лечение старческой дуги
Что такое старческая дуга?
Роговичная дуга распространена среди пожилых людей из-за чего она и получила свое альтернативное название – старческая дуга. Появление роговичной дуги у молодых людей может быть связано с высоким уровнем холестерина.
Несмотря на то, что старческая дуга не представляет непосредственную угрозу для зрения пациента, визит к врачу обязателен, поскольку она может свидетельствовать о присутствии серьезных проблем со здоровьем.
Причины и симптомы старческой дуги
Старческая дуга – это скопление жиров во внешней части роговицы. Холестерин и триглицериды – это два типа жиров в крови. Часть жиров поступает из продуктов, которые мы едим. Все остальное производит наша печень.
Появление роговичной дуги еще не говорит о том, что у вас проблемы с печенью или высокий уровень холестерина. Одной из причин старческой дуги является расширение кровеносных сосудов в глазах, что позволяет холестерину и другим жирам беспрепятственно попадать в роговицу в достаточно больших количествах, чтобы это было заметно невооруженным глазом.
Известно, что старческая дуга диагностируется у 50% человек в возрасте от 50 до 60 лет, и у 98% в возрасте от 80 лет. Кроме того, статистически доказано, что старческая дуга чаще встречается у мужчин и афроамериканцев.
Еще одной причиной старческой дуги является унаследованное состояние, из-за которого уровни холестерина и триглицеридов в крови все время повышены. В таком случае, роговичная дуга появляется после 40 лет. В крайне редких случаях роговичная дуга может быть диагностирована даже у младенцев.
Важно знать, что старческая дуга может быть симптомом кристаллической дистрофии роговицы Шнайдера – это редкое генетическое состояние, из-за которого холестерин откладывается в роговице.

Симптомы старческой дуги включают:
— появление белого, серого или желтого круга на верхней и/или нижней части роговицы;
— у полукруга отмечается четкая верхняя и нечеткая нижняя границы;
— появление дуги никак не сказывается на зрении;
— со временем полукруг может сформировать полный круг вокруг радужки.
Диагностика и лечение старческой дуги
Диагностировать старческую дугу можно в ходе физического осмотра с помощью щелевой лампы – специального глазного микроскопа. Для подтверждения диагноза врач может использовать капли, расширяющие зрачок. Они позволят ему изучить сосуды в задней части глаза. Если сосуды расширены – это будет еще одним доказательством старческой дуги.
Другие анализы и тесты, назначенные врачом, могут быть нацелены на поиск причин, вызвавших появление роговичной дуги:
— анализ крови и липидограмма для проверки уровня холестерина в крови;
— ангиограмма сосудов для исключения атеросклероза – закупорки кровеносных сосудов жировыми отложениями;
— печеночные пробы для проверки состояния печени.
Старческая дуга не нуждается в лечении. Если в процессе диагностики у пациента были выявлены проблемы с печенью или высокий уровень холестерина, врач рекомендует изменить образ жизни, чтобы снизить риск развития атеросклероза.
Важно понимать, что старческая дуга не исчезнет сама по себе. Ее можно замаскировать с помощью тату радужки глаза, но врачи не рекомендуют прибегать к таким методам.
Смотрите также:
У нас также читают:
Источник
Причины, признаки и лечение высокого уровня холестерина
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
К сожалению, повышение холестерина в крови никак не проявляется. Говоря о симптомах данного явления, имеют в виду наличие признаков, которые указывают на заболевания, которые являются либо причиной, либо последствием этого, например, атеросклероза. Можно узнать о том, что имел место подъем уровня холестерина, уже после инсульта и инфаркта.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Внешние признаки
Определить внешне наличие повышенного холестерина в крови практически невозможно. Показатель часто повышен у людей с избытком массы тела, однако не всегда.
Некоторые признаки повышенного холестерина выявить все же можно. К ним относятся:
- боль в ногах при движении, в том числе и во время ходьбы и выполнения физических упражнений;
- желтые пятна на коже и отложения под ней (ксантомы);
- боли в области сердца;
- раннее появление седины;
- серый ободок по краям роговицы (липоидная роговичная дуга).
Наиболее информативным является появление отложений холестерина под кожей (ксантомы и ксантелазмы). Это позволяет проводить диагностику в домашних условиях. Ксантома представляет собой подкожный узелок над сухожилием, может возникать на пальцах рук, на ладонях, стопах и других частях тела. Ксантелазмы (белые или желтые точки) локализуются только в области век.
Боль в области сердца (стенокардия), возникает из-за того, что сужается просвет сосудов, которые поставляют кровь к сердцу. Ухудшением кровообращения вызваны и неприятные ощущения в ногах при движении. В том случае, когда высокий уровень холестерина в крови приводит к образованию атеросклеротических бляшек, тромбоз коронарных сосудов может привести к сердечной недостаточности, в том числе и к инфаркту.
Также проявлением повышения холестерина является светло-серый ободок по краю роговицы, но только в том случае, если происходит это в возрасте до 50 лет. Данный признак свидетельствует о генетической предрасположенности к повышению показателя.
Причины повышения холестерина
Помимо указанных признаков, появляются и другие, которые указывают на развитие в организме иного заболевания, которое стало либо следствием, либо причиной повышения холестерина.
Все причины делятся на врожденные и приобретенные. Наследственный фактор влияет на особенности синтеза холестерина, однако не гарантирует его повышение. При склонности к повышению этого показателя люди провоцируют развитие сердечно-сосудистых заболеваний неправильным образом жизни. Пристрастие к курению и алкоголю, стрессовые ситуации, отказ от физических упражнений приводят к ухудшению состояния здоровья, в том числе и к развитию атеросклероза.
Среди приобретенных причин выделяются:
- Заболевания щитовидной железы, которые характеризуются снижением ее работоспособности. Симптомы: утомляемость, сонливость, снижение памяти и мышления, нарушения стула и менструального цикла у женщин, прибавка в весе без причины, отеки, одышка.
- Заболевания печени, которые приводят к непроходимости желчных протоков, например, желчнокаменная болезнь. Могут присутствовать следующие симптомы: тошнота, горечь во рту, дискомфорт и тяжесть в области печени.
- Сахарный диабет. На начало развития заболевания могут указывать чрезмерное мочевыделение, чувство жажды, резкое похудение без причины, слабость, проблемы с менструальным циклом, длительное лечение заболеваний, утомляемость, нарушения сна, нервозность и другие.
- Прием некоторых лекарственных препаратов, например, иммунодепрессантов.
Как нормализовать состояние?
При подозрении на повышение холестерина у себя рекомендуется обратиться к врачу, который на основании проведенного обследования примет решение о назначении препаратов. Делать это самостоятельно не рекомендуется. Единственное, что можете сделать вы, это изменить свой образ в жизни, в частности, изменить рацион, отказаться от вредных привычек, увеличить физическую активность.
Рекомендуется соблюдать диету, которая подразумевает употребление растительной пищи, рыбы, орехов, масел (льняного, оливкового, подсолнечного), а также рыбьего жира. Тугоплавких жиров, а также продуктов с консервантами должно быть как можно меньше, а лучше исключить их из рациона полностью. Нельзя забывать о физической активности. Занятия спортом, пробежки по утрам или просто ходьба на работу пешком может гарантировать нормализацию уровня холестерина. И тогда не нужно будет пристально присматриваться к себе и выискивать признаки высокого холестерина. А чтобы дополнительно обезопасить себя от лечения, в профилактических целях можно регулярно сдавать кровь для определения уровня этого показателя.
- Белый ободок по краям роговицы
- Плоские узелки под кожей век
- Плотные узелки над сухожилиями
- Сероватый ободок по краям роговицы
Гиперхолестеринемия – не самостоятельная нозологическая единица, а состояние организма, при котором в кровяном русле возрастает уровень холестерина. Обычно причиной прогрессирования такого патологического процесса являются различные хронические недуги в теле человека. К примеру, сахарный диабет.
При незначительном возрастании уровня холестерина гиперхолестеринемия не представляет угрозы для здоровья человека. Если же уровень повышается до критических показателей, то это уже очень опасно, так как есть высокий риск развития атеросклероза.
Чистая гиперхолестеринемия по МКБ 10 имеет код Е78.0. Её относят в группу дисфункций эндокринной системы и метаболизма. Чаще всего данное патологическое состояние наблюдается у людей среднего и старшего возраста. Но такие рамки не всегда однозначны. Гиперхолестеринемия может проявиться у любого человека, в рационе которого в большом количестве присутствуют животные жиры.
Этиология
Основные причины прогрессирования гиперхолестеринемии – это уже имеющиеся в теле человека недуги, такие как:
- нефротический синдром;
- сахарный диабет. Данный недуг в большинстве ситуаций является основной причиной повышения концентрации холестерина в кровяном русле;
- гипотиреоз;
- патологии печени, преимущественно хронического характера.
Факторы риска прогрессирования гиперхолестеринемии:
- наследственная предрасположенность. В этом случае у больного человека развивается семейная или наследственная гиперхолестеринемия;
- частые стрессовые ситуации;
- повышенное артериальное давление;
- большая масса тела, обусловленная чаще несбалансированным питанием, чем нарушением процесса метаболизма;
- гиподинамия;
- регулярное употребление алкогольных напитков в большом количестве;
- нерациональное питание и нездоровые пищевые пристрастия. К примеру, человек регулярно употребляет в пищу яйца, жареные на свином сале. Все это в значительной мере способствует возрастанию уровня холестерина в кровяном русле.
Разновидности
В зависимости от этиологических факторов, клиницисты разделяют гиперхолестеринемию на:
- первичную. Её также именуют семейной гиперхолестеринемией. Основная причина её развития – наследственный фактор. Гомозиготная семейная гиперхолестеринемия диагностируется в том случае, если аномальные гены имеются одновременно у обоих родителей. Гетерозиготная семейная гиперхолестеринемия встречается у 90% пациентов. Такая форма первичной гиперхолестеринемии развивается в том случае, если аномальный ген имеет только один родитель;
- вторичная гиперхолестеринемия. Прогрессирует только в случае наличия факторов, являющимися катализаторами недуга. Обычно развивается на фоне хронических патологий или нарушений метаболизма;
- алиментарная. Причина её прогрессирования – неправильный образ жизни человека и пагубные пищевые пристрастия.
Симптоматика
Гиперхолестеринемия – это не болезнь, а специфический лабораторный показатель. Выявить повышение уровня холестерина в кровяном русле можно только посредством проведения некоторых лабораторных анализов, липидограммы в частности. Обычно в случае незначительного повышения холестерина никаких внешних симптомов у человека не наблюдается. Проявляться они начинают только тогда, когда патологическое состояние переходит в более запущенную форму. Стоит отметить, что симптомы гиперхолестеринемии довольно специфичны, поэтому врачу не составит труда поставить точный диагноз.
Основные симптомы патологии:
- ксантомы. Данный симптом характеризуется возникновением на кожном покрове человека плотных узелков, внутри которых содержится холестерин. Обычно локализуются над сухожилиями человека, к примеру, на кисти;
- ксантелазмы. В этом случае наблюдается отложение излишнего холестерина под кожей век. Визуально они выглядят как небольшие плоские узелки. Могут иметь жёлтый окрас, но в большинстве случае их трудно отличить от прошлых участков кожного покрова;
- липоидная дуга роговицы. Характерный симптом повышения холестерина. При визуальном осмотре врач может увидеть, что по краям роговицы сформировался патологический ободок, имеющий белый или сероватый оттенок. Это избыточный холестерин. Обычно этот симптом проявляется у пациентов старше 50 лет. Но если липоидная дуга на роговице проявилась до этого возраста, то это свидетельствует о наличии наследственной формы патологии у человека.
Диагностика
Выявить возрастание уровня холестерина в крови можно только посредством проведения лабораторных методов исследования. Чаще всего человек даже не подозревает, что в его организме скапливается в большом количестве данное вещество. Обычно повышение его концентрации выявляют случайно, к примеру, при прохождении профилактического осмотра.
Стандартный план диагностики этого патологического состояния включает в себя:
- сбор анамнеза недуга и жалоб пациента. Иногда больной жалуется на появление патологических образований на кожном покрове – ксантом и ксантелазм;
- анализ жизни пациента;
- физикальный осмотр;
- анализ крови и мочи;
- биохимию крови;
- липидограмму;
- иммунологический анализ крови;
- генетический анализ.
Лечебные мероприятия
Все методы лечения данного патологического состояния можно разделить на такие группы:
- немедикаментозное лечение;
- медикаментозное лечение;
- методы генной инженерии;
- экстракорпоральные методы лечения;
- народные средства лечения.
Немедикаментозная терапия включает в себя такие мероприятия:
- нормализация веса;
- отказ от курения;
- ограничение потребления напитков, содержащих в своём составе высокие дозы алкоголя;
- физические нагрузки (умеренные). План занятий для каждого пациента составляется строго индивидуально;
- диета при гиперхолестеринемии также очень важна. Необходимо снизить потребление животных жиров, но при этом обогатить свой рацион питания пищевыми волокнами и витаминами. Также следует полностью отказаться от употребления жареной и жирной пищи.
Медикаментозные средства для лечения патологии:
- статины;
- ингибиторы абсорбции холестерина в кишечнике человека. Основная задача данных средств – снизить всасывание холестерина в кишечнике;
- секвестранты жёлчных кислот;
- фибраты;
- омега-3 полиненасыщенные жирные кислоты. Данные средства для лечения необходимы, так как они значительно снижают риск нарушения ритма сердца, а также продлевают срок жизни пациентов, которые ранее перенесли инфаркт миокарда.
К экстракорпоральным методам терапии прибегают только при тяжёлых формах патологии. Суть их состоит в том, что с помощью специальных инновационных приборов изменяется состав крови, а также её свойства (вне тела человека).
Народные средства для лечения патологии должны применяться только с разрешения своего лечащего врача и в тандеме с методами официальной медицины. Наиболее эффективными являются народные рецепты из:
- корня диоскореи ниппонской;
- ягод шиповника;
- бессмертника песчаного;
- листьев вахты трёхлистной;
- порошка семян расторопши (эффективное народное средство);
- корней синюхи голубой;
- травы якорцы стелющейся;
- чистотела;
- артишока колючего.
Профилактика
Профилактику гиперхолестеринемии можно условно разделить на первичную и вторичную. Первичная профилактика – это методы, которые следует применять, чтобы уровень холестерина в кровяном русле не повысился. К таким мероприятиям относят:
- нормализация массы тела;
- контроль АД;
- не употреблять алкогольные напитки, а также не курить;
- соблюдать специальную диету с пониженным содержанием соли и жиров;
- регулярные физические нагрузки;
- избегать стрессовых ситуаций;
- нормализовать уровень сахара в крови;
- своевременное и адекватное лечение патологий, которые могут спровоцировать дислипидемию.
Вторичная профилактика гиперхолестеринемии:
- применение фармацевтических средств для нормализации уровня холестерина;
- рациональное питание;
- физическая активность.
Дуга роговицы, или старческая дуга
Избыток в крови холестерина может проявляться в глазах в виде появления на роговице кольца серого цвета.
Симптомы дуги роговицы. У пожилых людей часто наблюдается отложение липидов во внутренней части роговицы. Оно имеет вид бело-серого кольца, расположенного по краю роговицы между дугой самой роговицы и склерой. Оно проецируется на радужную оболочку. Старческая дуга формируется медленно, Обычно отложение появляется в верхней части роговицы, затем распространяется и становится круговым. Это никак не влияет на зрение, так как никогда не захватывает центральной части роговицы.
Помимо обычной старческой дуги, возникающей у пожилых людей, наблюдается кольцо на роговице у лиц в возрасте до 40 лет, что свидетельствует об избытке холестерина в крови.
Лечение дуги роговицы. У пожилых людей специального лечения это заболевание не требует. В более молодом возрасте требуется общее лечение, снижающее в крови уровень липидов: это может быть диета с низким содержанием насыщенных жиров и холестерина и обогащенная ненасыщенными жирами и при необходимости прием лекарств, снижающих в крови концентрацию липидов.
«Кольцевидное помутнение периферической части роговицы» — статья из раздела Симптомы глазных болезней.
Источник