Лечить периферическая дистрофия сетчатки
Периферическая дистрофия сетчатки – заболевание, характеризующееся истончением внутренней оболочки глаза в периферических отделах. Длительное время патология имеет бессимптомное течение. При выраженном поражении сетчатой оболочки появляются «мушки» перед глазами, нарушается функция периферического зрения. Диагностика включает в себя офтальмоскопию, периметрию, УЗИ глаза, визометрию и рефрактометрию. При начальных проявлениях дистрофии показана консервативная терапия (ангиопротекторы, антиагреганты, антигипоксанты). Выраженные дегенеративные изменения требуют хирургической тактики (лазерной коагуляции в зонах поражения сетчатки).
Общие сведения
Периферическая дистрофия сетчатки – распространенная патология в современной офтальмологии. В промежуток времени с 1991 по 2010 год число пациентов возросло на 18,2%. В 50-55% случаев заболевание развивается у людей с аномалиями рефракции, среди них 40% – больные миопией. Вероятность дистрофических изменений при нормальной остроте зрения составляет 2-5%. Первые симптомы патологии могут возникать в любом возрасте. Нозология с одинаковой частотой встречается среди лиц мужского и женского пола, однако к решетчатой дистрофии наиболее предрасположены мужчины, что обусловлено генетическими особенностями наследования.
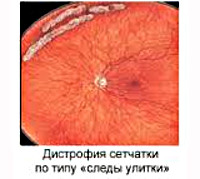
Периферическая дистрофия сетчатки
Причины периферической дистрофии сетчатки
Патология может развиваться у лиц с миопическим или гиперметропическим типом рефракции, реже – при отсутствии нарушений зрительных функций. Более подвержены риску больные миопией. Этиология заболевания до конца не изучена. Решетчатая дистрофия наследуется по Х-сцепленному типу. Другие основные причины дистрофии сетчатки:
- Воспалительные заболевания глаз. Локальные поражения сетчатки, вызванные продолжительным течением ретинита или хориоретинита, лежат в основе дегенеративно-дистрофических изменений периферических отделов оболочки.
- Нарушение местного кровоснабжения. Региональные изменения кровотока приводят к трофическим расстройствам и истончению внутренней оболочки глазного яблока. Предрасполагающими факторами выступают артериальная гипертензия, атеросклеротическое поражение сосудов.
- Травматические повреждения. К периферической дистрофии приводит тяжелая черепно-мозговая травма и поражение костных стенок глазницы.
- Ятрогенное влияние. Изменения внутренней оболочки развиваются после витреоретинальных операций или превышения мощности воздействия при лазерной коагуляции сетчатой оболочки.
Патогенез
Пусковой фактор развития периферической дистрофии – расстройства локальной гемодинамики. Наиболее чувствительны к недостатку кислорода периферические отделы оболочки. При длительном нарушении трофики сетчатка истончается по периферии, что часто незаметно при осмотре глазного дна. Первые проявления возникают на фоне перенесенных инфекционных заболеваний, интоксикации или диабета в стадии декомпенсации. Потенцирует прогрессирование дистрофии миопический тип рефракции. Это связано с тем, что при увеличении продольной оси глазного яблока внутренняя оболочка глаза также поддается незначительному растяжению, что приводит к еще большему истончению по периферии. Определенную роль в механизме развития заболевания отводят дегенеративным изменениям стекловидного тела, при котором возникают тракции и вторичное повреждение сетчатки.
Классификация
В зависимости от морфологической картины патологию классифицируют на решетчатый, инееподобный и кистевидный типы. Отдельные варианты дистрофических изменений по внешнему виду напоминают «след улитки» и «булыжную мостовую». С клинической точки зрения выделяют следующие формы заболевания:
- Периферическая хориоретинальная дистрофия (ПХРД). При данном варианте нозологии в патологический процесс вовлечена сетчатка и хориоидеа.
- Периферическая витреохориоретинальная дистрофия (ПВХРД). Характеризуется поражением стекловидного тела, сетчатой и сосудистой оболочки.
Классификация витреохориоретинальных дистрофий по локализации:
- Экваториальные. Это наиболее распространенная зона поражения сетчатки, т. к. область истончения расположена по окружности глаза во фронтальной плоскости.
- Параоральные. При данном типе дистрофические изменения локализируются у зубчатой линии.
- Смешанные. Форма ассоциирована с наибольшим риском разрыва из-за наличия диффузных изменений по всей поверхности сетчатой оболочки.
Симптомы периферической дистрофии сетчатки
Длительное время поражение сетчатой оболочки протекает без клинических проявлений. Для патологии характерно снижение периферического зрения, что ведет к затрудненной ориентации в пространстве. Из-за того, что поле зрения сужается по концентрическому типу, больные могут выполнять только определенные виды зрительной работы (читать, рисовать). Функция центрального зрения при условии отсутствия аномалий рефракции не страдает. В редких случаях пациенты предъявляют жалобы на появление плавающих мушек перед глазами или дефектов зрительного поля в виде скотом. Такие симптомы, как «молнии» или вспышки яркого света свидетельствуют о разрыве сетчатки и требуют немедленного вмешательства. Для периферической дистрофии характерно одностороннее течение, но при решетчатом варианте в большинстве случае поражаются оба глаза.
Осложнения
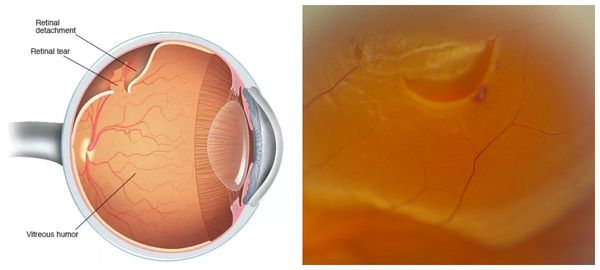
Наиболее распространенное осложнение периферической дистрофии – разрыв сетчатки. Повреждение внутренней оболочки возникает в участках наибольшего истончения при воздействии таких факторов, как вибрация, погружение под воду, интенсивные физические нагрузки. Стекловидное тело часто фиксировано к краю дистрофии, что ведет к дополнительному возникновению тракции. У пациентов с изменениями периферии сетчатой оболочки также наблюдается высокий риск отслойки сетчатки. Больные более склонны к кровоизлияниям в полость стекловидного тела, реже – в переднюю камеру глаза.
Диагностика
В силу того, что для данной патологии часто характерно бессимптомное течение, тщательное обследованное пациента играет ведущую роль в постановке диагноза. Для визуализации дистрофии по периферии сетчатки необходимо проведение следующих офтальмологических исследований:
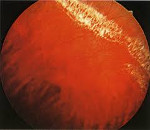
- Офтальмоскопия. Зона поражения при решетчатой форме и дистрофии по типу «следа улитки» локализируется в верхне-наружном квадранте у экватора глаза. Из-за зон облитерации сосудов на сетчатке образуются темные и светлые пятна, напоминающие решетку, или перерванные линии, которые называют «следами улитки». Инееподобная дистрофия имеет вид желто-белых включений, расположенных над поверхностью сетчатой оболочки.
- Периметрия. Методика позволяет выявить концентрическое сужение полей зрения. При подозрении на то, что у пациента имеются начальные проявления болезни, рекомендовано применять квантитативный способ периметрии.
- Визометрия. Исследование дает возможность диагностировать нормальное центральное зрение на фоне снижения периферического. Острота зрения снижается в случае возникновения патологии на фоне миопии.
- Рефрактометрия. Методика применяется для изучения клинической рефракции с целью выявления пациентов из группы риска.
- УЗИ глаза. Позволяет визуализировать начальные проявления патологии. При мелкокистозной дистрофии определяются множественные округлые образования разного диаметра. УЗИ используют для диагностики изменений стекловидного тела, выявления спаек и тракций, оценки размеров продольной оси глаза.
Лечение периферической дистрофии сетчатки
Выбор терапевтической тактики зависит от характера течения патологии. Перед началом лечения глазное дно осматривают в условиях максимального мидриаза. Для устранения проявлений периферической дистрофии применяют:
- Консервативную терапию. Используется только при диагностике минимальных проявлений болезни. Пациентам показан пероральный прием лекарственных средств из группы антиагрегантов, ангиопротекторов и антигипоксантов. В качестве вспомогательных препаратов применяются биоактивные добавки, витамины группы С, В.
- Хирургическое вмешательство. Оперативное лечение периферической формы заболевания сводится к проведению лазерной коагуляции сосудов в зонах наибольшего истончения. Цель вмешательства – профилактика возможных разрывов. Операция проводится в амбулаторных условиях. В послеоперационном периоде необходима консервативная терапия, включающая метаболические средства, антигипоксанты и ангиопротекторы.
Прогноз и профилактика
Прогноз для жизни и в отношении зрительных функций благоприятный. Пациентам из группы риска необходимо 1-2 раза в год, а также при появлении новых симптомов патологии проходить обследование у офтальмолога. Неспецифические превентивные меры сводятся к контролю уровня глюкозы крови, артериального и внутриглазного давления. При миопической рефракции необходима коррекция остроты зрения при помощи очков или контактных линз. Выявление у больного объективных признаков дистрофии требует исключения экстремальных видов спорта, тяжелых физических нагрузок.
Источник
Дата публикации 1 апреля 2019 г.Обновлено 19 июля 2019 г.
Определение болезни. Причины заболевания
Периферическая дистрофия сетчатки — это патологический процесс, протекающий на периферии глазного дна, в который вовлечены сетчатка глаза, его сосудистая оболочка, а иногда и стекловидное тело. Опасность этого заболевания состоит в высоком риске возникновения отслойки сетчатки.
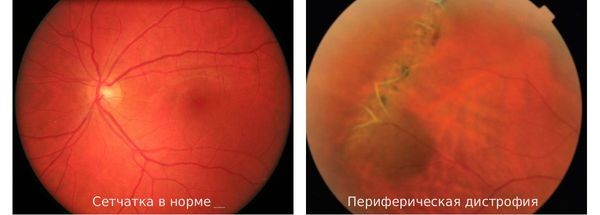
Причины возникновения периферической дистрофии сетчатки различны. Основная — нарушение гемодинамики (кровообращения) глаза. Так, в связи с растяжением оболочки глазного дна и снижением гемодинамики в области периферии сетчатки у людей с миопией (близорукостью) риск возникновения периферической дистрофии больше, чем у остальных. Это приводит к обменным нарушениям и возникновению дистрофий.
По данным исследований последних лет, нарушения гемодинамики сетчатки с одинаковой частотой встречаются и у лиц с миопией, и у людей с нормальной рефракцией, т. е. тех, кто способен чётко различать отдалённые предметы.
Зрительные перегрузки, физические упражнения, стрессы и другие провоцирующие факторы (например, потужной период в родах) могут привести к дальнейшему истончению сетчатки в уже существующих местах дистрофий и затем к самому грозному осложнению — регматогенной отслойке сетчатки.
Другими причинами, создающими условия для возникновения периферической дистрофии сетчатки, являются:
- наследственность;
- сосудистые соматические заболевания (гипертоническая болезнь, сахарный диабет, атеросклероз);
- перенесённые черепно-мозговые травмы и травма глаза;
- различные интоксикации и инфекционные заболевания;
- иммунологические нарушения.[1][2][3][5][8][10][11][13][15][18][19][26]
Во время беременности на фоне гормональной перестройки происходят различные офтальмологические изменения, которые при наличии близорукости также могут в разной степени повлиять на её прогрессирование и появление периферической дистрофии сетчатки:
- отёк и минимальное утолщение роговицы, изменение её чувствительности;
- снижение внутриглазного давления (возникает во второй половине беременности, но через два месяца после родов нормализуется);
- снижение акустической плотности склеры (к третьему триместру);
- снижение плотности оболочек глаза с одновременным повышением внутриглазного давления до 22.5 ± 0.13 мм (при тяжёлой осложнённой миопии больее 20 диоптрий);
- изменение гемодинамики глаза как поверхностных микрокапилляров, так и более крупных сосудов;
- лёгкий и незначительный спазм артериол конъюнктивы глазного яблока.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы периферической дистрофии сетчатки
Периферическая дистрофия сетчатки является скрытой угрозой здоровью глаз. Её большая опасность состоит в практически полном отсутствии симптомов.
Зачастую человек замечает снижение зрения и может пожаловаться на чёрную пелену перед глазом только тогда, когда отслойка сетчатки захватит макулярную область, которая отвечает за центральное зрение.
Периферическую дистрофию на ранней стадии можно выявить только при врачебном осмотре глазного дна в условиях расширения зрачка. Причём зачастую обнаружение этой патологии происходит случайно, т. е. тогда, когда пациент обращается к офтальмологу по поводу других жалоб.
В некоторых случаях периферические дистрофии сетчатки могут проявлять себя симптомами, на которые мало кто обращает внимание: плавающие “мушки”, полосы, сверкания, вспышки или ”чёрный” дым. Всё это следует рассматривать как повод для скорейшего обращения к специалисту и осмотра глазного дна.[22][24][25]
Патогенез периферической дистрофии сетчатки
Сетчатка — это внутренняя тонкая оболочка глазного яблока, которая отвечает за зрительное восприятие. Она включает в себя десять слоёв, которые состоят из нервных клеток и их отростков.
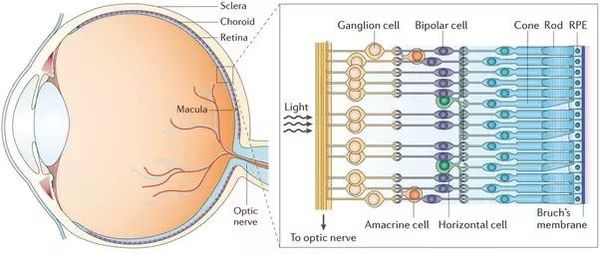
Слои сетчатки не везде одинаково плотно прикреплены друг к другу. Внешние и внутренние слои сетчатки прочно соединены между собой в области макулы и вокруг диска зрительного нерва. В остальных зонах соединение слабое, что и создаёт предпосылки для отслойки сетчатки.[7][14][16][21][23][28]
Чаще всего периферическая дистрофия сетчатки локализуется в области зубчатой линии. За её пределами оптическая часть сетчатки заканчивается и переходит в слепую часть.
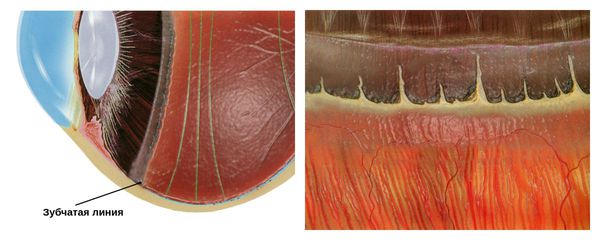
С некоторыми местами сетчатки, в том числе и в области зубчатой линии, плотно соединена гиалоидная мембрана, покрывающая стекловидное тело. Поэтому при действии неблагоприятных факторов — физической нагрузке, подъёме тяжестей, потужного периода в родах и других — в зоне дистрофии может усилиться тракция (натяжение) со стороны стекловидного тела.
В дальнейшем из-за этого натяжения стекловидное тело «отрывает» часть сетчатки, куда затем начнёт поступать жидкость из супрахориоидального пространства, вызывая отслойку сетчатки, которая будет увеличиваться по площади. При этом подобное состояние, возникающее на периферии сетчатки, не будет давать явных ощутимых симптомов.
Классификация и стадии развития периферической дистрофии сетчатки
Существую разные классификации периферических дистрофий сетчатки. Наиболее подробная, учитывающая вовлечённость стекловидного тела, риски отслойки сетчатки и показания к лазерной коагуляции, является следующая классификация, предложенная Ю.А. Иванишко и соавторами.
По патоморфологии процесса выделяют:
- ПХРД — периферическую хориоретинальную дистрофию (изменения происходят только в сетчатке и сосудистой оболочке);
- ПВХРД — периферическую витрео-хориоретинальную дистрофию (помимо сетчатки и сосудистой оболочки в процесс вовлекается стеловидное тело).
По наиболее вероятному прогнозу периферические дистрофии делят на:
- дистрофии, очень редко приводящие к возникновению разрывов и отслойки сетчатки (А);
- «условно» предотслоечные дистрофии (В);
- облигатно предотслоечные дистрофии (С).
По степени выраженности изменений различают пять стадий.
Виды периферической хориоретинальной дистрофии:
- ПХРД (А):
- друзы;
- врождённая гипертрофия пигментного эпителия;
- жемчужная дистрофия;
- параоральные кисты;
- закрытые оральные бухты.
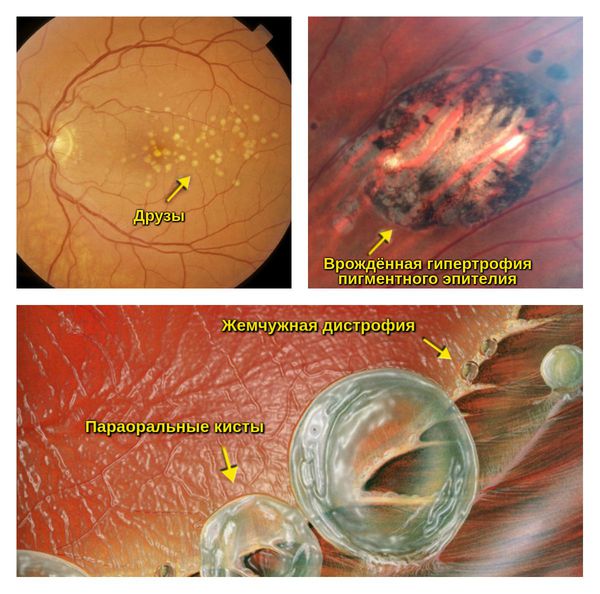
- ПХРД (В)
- «след медведя» — дистрофия типа «булыжной мостовой»;
- «каменноугольная» или «асфальтовая» дегенерация;
- микрокистозная дегенерация;
- дегенеративный ретиношизис (расщепление сетчатки);
- врождённый ретиношизис;
- диффузная сенильная хориоретинальная атрофия;
- сенильная ретикулярная дегенерация с гиперпигментацией.

Стадии ПХРД:
- I — патологические изменения без «предразрывов»;
- II — наличие «предразрывов» (ламеллярных «надрывов») или локального расслоения сетчатки;
- III — наличие сквозных дефектов без локальной отслойки прогрессирующим расщеплением сетчатки;
- IV — наличие сквозных дырчатых (атрофических и/или с эпиретинальными тракциями) дефектов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).
Виды периферической витрео-хориоретинальной дистрофии:
- ПВХРД (В):
- меридиональные складки;
- «инееподобная» дистрофия;
- «ватообразная» или «снеговидная» дистрофия.
- ПВХРД (С):
- «решётчатая» дистрофия;
- «след улитки»;
- гранулярные «хвосты» (типа пролиферативного ретинита);
- зонулярно-ретинальные тракционные пучки;
- пигментированные хориоретинальные рубцы с витреоретинальной тракцией.
Наиболее опасными являются “решетчатая” дистрофия и дистрофия “след улитки”.[5][8][11][27][29]
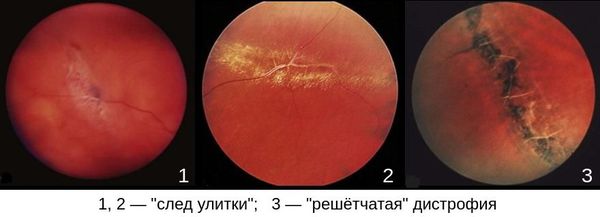
Стадии ПВХРД:
- I — патологические изменения без «предразрывов»;
- II — наличие «предразрывов» (витреоретинальных или эпиретинальных тракций, локального расслоения сетчатки, ламеллярных разрывов);
- III — наличие сквозных тракционных разрывов (клапанных, с «крышечкой», дырчатых с эпиретинальными тракциями) и атрофических дефектов без локальной отслойки или прогрессирующего расщепления сетчатки;
- IV — наличие сквозных разрывов с локальной отслойкой сетчатки (до 10% её площади);
- V — клинически выраженная отслойка сетчатки (более 10% её площади).[3][4][6][11][12][17]
Осложнения периферической дистрофии сетчатки
Возможные осложнения при беременности
Наиболее ранними признаками патологической беременности является ангиопатия — поражение капилляров сетчатки. По мере нарастания сосудистых изменений глазного дна на фоне подъёма общего артериального давления появляются изменения и в зрительном нерве (отёк диска зрительного нерва) и ткани сетчатки (кровоизлияния на сетчатке и фигура «звезды» — тромбоз мелких сосудов, расположенных рядом с макулой, который в дальнейшем может привести к частичному и полному сужению просвета сосуда). Это является «зловещим» признаком и может привести к необратимому снижению зрения. Также в результате выраженных изменений на глазном дне может возникнуть экссудативная отслойка сетчатки. Если же отслойка всё же произошла, то тогда это следует расценивать как абсолютное показание к досрочному прерыванию беременности.
В связи с этим грозным осложнением при близорукости различной степени и периферической дистрофии сетчатки, вызванной миопией, осмотр беременных пациенток должен проводиться в четыре этапа:
- До 12 недели беременности определяется степень развития акушерской и перинатальной патологии, проводится детальное обследование различными специалистами и намечается индивидуальный план ведения пациентки акушер-гинекологом;
- На 10-14 недели беременности все женщины должны быть осмотрены офтальмологом. При выявлении прогностически “опасных” форм ПВХРД (“решётчатая», “след улитки”, “инеевидная”, разрывы на периферии сетчатки с витрео-ретинальной тракцией и локализующиеся экваториально, ретиношизис) врач-офтальмолог определяет тактику ведения и лечения дистрофии и вид родоразрешения по офтальмологическим показаниям. Всем беременным с прогностически “опасными” видами ПВХРД рекомендуется выполнить профилактическую лазерную коагуляцию. В случае ПХРД и самоотграничивающихся разрывах возможно проводить динамическое наблюдение с применением медикаментозной терапии, направленной на улучшение метаболизма сетчатки.
- От 1-2 дней до 6 месяцев после родов при появлении новых ПВХРД решается вопрос о необходимости проведения дополнительной лазерной коагуляции сетчатки.
- Всем женщинам, страдающим ПВХРД, после проведённой лазеркоагуляции по этому поводу или после оперированной отслойки сетчатки показано наблюдение офтальмологом не реже одного раза в год.
Диагностика периферической дистрофии сетчатки
Диагностика периферической дистрофии сетчатки заключается в осмотре периферии глазного дна в условиях мидриаза — расширения зрачка с помощью капель-мидриатиков. Благодаря этим препаратам для осмотра доступны все области сетчатки, вплоть до зубчатого края.
При выраженном мидриазе (6,5-7,0 мм) даже начинающий врач-офтальмолог увидит изменения на периферии сетчатки. Если он не уверен в правильности трактовки и оценке риска выявленных дистрофий, то офтальмолог направляет пациента на консультацию к лазерному хирургу, который уточнит вид дистрофии и определит показания к лазерному лечению. Для этого ему потребуются дополнительные инструменты: трёхзеркальная линза Гольдмана или бинокулярный офтальмоскоп Скепенса.

При наличии фундус-камеры лазерный хирург может сфотографировать участок сетчатки, где были выявлены периферические дистрофии, для дальнейшего наблюдения в динамике. Также дополнительную информацию о послойном строении сетчатки в месте дистрофии даст оптическая когерентная томография (ОКТ или ОСТ).[9]
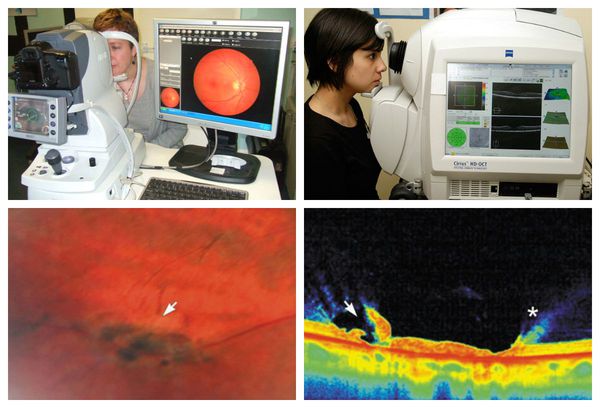
Лечение периферической дистрофии сетчатки
Так как ПХРД указывает лишь на сосудистые и дистрофические изменения сетчатки, возникшие в связи с нехваткой питания, не связана со стекловидным телом и, как правило, не приводит к развитию отслойки сетчатки, то при её обнаружении врач-офтальмолог назначает препараты для улучшения состояния сетчатки (например, витаминно-минеральные комплексы, сосудоукрепляющие и другие группы препаратов).
Для лечения ПВХРД прибегают к отграничительной лазерной коагуляции (ОЛК). Её цель — «склеивание» возможных мест отслоения сетчатки.
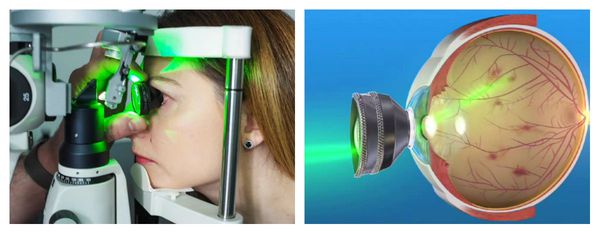
Сама процедура ОЛК выполняется в амбулаторных условиях: пациент сидит за щелевой лампой, к которой присоединён лазерный фотокоагулятор. Предварительно врач проверяет работу аппарата, выставляет рабочие параметры: мощность излучения, длительность экспозиции и диаметр лазерного пятна. В конце процедуры он оценивает полученное количество коагулятов (микроспаек).
Параметры лазерного воздействия подбираются с учётом индивидуальных особенностей: пигментации глазного дна и прозрачности преломляющих сред. Так, при наличии помутнений в хрусталике мощность излучения будет больше.
После закапывания в глаз анестетиков на глаз устанавливается специальная трёхзеркальная линза Гольдмана, поворачивая которую лазерный хирург находит нужный участок периферической дистрофии и производит саму лазерную коагуляцию.
ВАЖНО: в момент проведения процедуры нельзя делать резких движений глазом или отклоняться нужно чётко выполнять все команды хирурга. Иначе луч может попасть в другое место сетчатки, повредив его.
Как правило, среднее время лазерной коагуляции составляет от 5 до 15 минут в зависимости от количества зон периферической дистрофии, прозрачности сред и места расположения зон дистрофии. Сама процедура легко переноситься пациентом. Иногда возможны ощущения в виде кратковременных “покалываний” внутри глаза.
После проведения лазерной коагуляции производится инстилляция противовоспалительных капель и корнеопротектерных гелей. Пациенту выдается памятка с назначениями и рекомендациями в послеоперационном периоде, которые нужно соблюдать, как правило, до двух недель. В этот период обязательно:
- закапывание капель группы НПВС (нестероидных противовоспалительных средств);
- ограничение физических нагрузок, подъёма тяжестей, а также количества потребляемой жидкости;
- воздержание от употребления алкоголя.
Через две недели лазерный хирург повторно проводит осмотр глазного дна в условиях расширения зрачка и на основании оценки состояния лазерных коагулятов выносит решения о дальнейших рекомендациях.
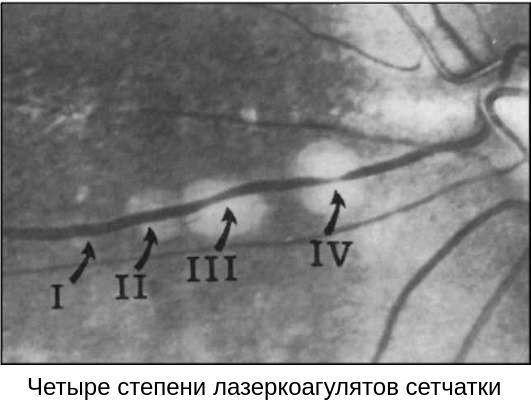
В случае если все зоны периферической дистрофии сетчатки отграничены несколькими рядами хорошо пигментированных лазерных коагулятов (II-III степень пигментации), лечение считается завершённым, но при этом необходим осмотр глазного дна в динамике через несколько месяцев.
Тактика ведения родов у беременных с периферической дистрофией
Оптимальный сроки проведения лазерной коагуляции сетчатки при беременности — до 37 недели, так как, по мнению многих авторов, после этого периода отсутствует достаточный срок для образования прочной спайки между сетчаткой и сосудистой оболочкой.
При выявлении ПВХРД после 37 недели рекомендуются проведение родоразрешения через естественные родовые пути с исключением или ограничением потужного периода, а у беременных с ПВХРД, выявленными после 37 недели, сочетающимися с низкой акустичной плотностью склеры и снижением микроциркуляции, рекомендуется родоразрешение с медикаментозным снижением интенсивности потуг с помощью эпидуральной анестезии.[20]
Прогноз. Профилактика
При своевременном выявлении периферической дистрофии и проведении лазерной коагуляции сетчатки прогноз относительно хороший, так как всё это позволяет предотвратить тяжёлые осложнения (прежде всего, отслойку сетчатки). В некоторых случаях — при наличии множественных зон ПВХРД, неполной зоны коагуляции или слабой выраженности коагулятов — может потребоваться проведение дополнительной лазерной коагуляции:
Чтобы предотвратить периферическую дистрофию ещё на этапе её формирования, необходимо принимать меры по профилактике прогрессирования миопии и её лечению, особенно в школьном возрасте:
- соблюдение режима зрительных нагрузок;
- зрительная гимнастика;
- физическая активность;
- правильно подобранные очки, соблюдение режима их ношения и другое.
Беременным женщинам с близорукостью обязательно нужно пройти осмотр офтальмолога для уточнения наличия ПХРД или ПВХРД.
Источник

